El estándar de manejo para las fracturas del peroné distal es la reducción abierta más fijación interna con placa y tornillos (bloqueados o no), sin embargo, existen complicaciones asociadas a este tipo de intervención. En pacientes ancianos con mala calidad de tejidos blandos o en quienes presentan traumas de alta energía como etiología de las fracturas en el tobillo, la tasa de complicaciones previamente mencionadas aumenta, por lo que el manejo de las fracturas de peroné distal con tornillos percutáneos representa una alternativa con menor riesgo de complicaciones y con desenlaces similares al manejo convencional.
Materiales y métodosSe realiza una serie de casos de pacientes con fractura de peroné manejados de forma percutánea. Se obtuvo una muestra de 17 pacientes por un año, a quienes se les realizó seguimiento sobre tasa de consolidación, funcionalidad y complicaciones postoperatorias.
ResultadosDiez (62,5%) fueron hombres, con una media de edad de 59 años (rango entre 24 y 90). El 100% fueron secundarios a traumas de alta energía, 10 (62,5%) fueron izquierdas, 14 (87,5%) se clasificaron como Weber B y 7 casos (56,25%) se presentaron concomitantemente con fracturas abiertas.
ConclusionesCon el fin de evitar complicaciones, se debe considerar este abordaje en pacientes con comorbilidades, de edad avanzada o con tejidos blandos lesionados severamente o de mala calidad
Nivel de evidencia: IV
The standard management for distal fibula fractures is open reduction plus internal fixation with plate and screws (blocked or not), however, there are complications associated with this type of intervention. In elderly patients with poor soft tissue quality or in those with high-energy trauma as the etiology of ankle fractures, the rate of previously mentioned complications increases, so that the management of distal fibula fractures with percutaneous screws represents a alternative with lower risk of complications and similar outcomes to conventional management.
MethodsA series of cases of patients with fibula fracture managed percutaneously was carried out. A sample of 17 patients was obtained for one year, who were followed up on consolidation rate, functionality, and postoperative complications.
Results10 (62.5%) were men, with a mean age of 59 years (range between 24 and 90). 100% were secondary to high-energy trauma, 10 (62.5%) were left, 14 (87.5%) were classified as Weber B and 7 cases (56.25%) presented concomitantly with open fractures.
DiscussionIn order to avoid complications, this approach should be considered in patients with comorbidities, the elderly, or those with severely injured or poor-quality soft tissues.
Evidence Level: IV
Las fracturas de tobillo se encuentran entre las lesiones óseas más comunes en la extremidad inferior y son una fuente importante de morbilidad tanto para los jóvenes como para los pacientes de la tercera edad; con un estimado de 100-184 por cada 100.000 personas al año 1. Las fracturas aisladas de peroné distal son la variante más común y ocurren en el 59% de todas las fracturas de tobillo 2. El estándar para el manejo de estas lesiones es la reducción abierta y la fijación interna con una placa y tornillos 3–5, lo que lleva a una amplia manipulación y disección de los tejidos blandos. Si se suma este hecho a la calidad de la piel de algunos pacientes, se obtiene una tasa complicaciones que va desde 5 a 60% 6–8; dentro de las que se encuentran principalmente dehiscencia de la herida quirúrgica e infección 9. Adicionalmente, hasta un tercio de los pacientes pueden experimentar sintomatología relacionada con prominencia del material de osteosíntesis 10. Los pacientes de edad avanzada, con enfermedades sistémicas como diabetes mellitus son los más propensos a desarrollar complicaciones tales como infecciones de sitio operatorio y fallo de material de osteosíntesis 11.
Esto ha llevado al desarrollo de nuevas técnicas, tales como la osteosíntesis con placa mínimamente invasiva (MIPO) y la fijación intramedular percutánea. Éstas permiten incisiones más pequeñas y con menos disección del tejido blando, lo que reduce potencialmente el riesgo de complicaciones postoperatorias 12–14. En Latinoamérica y en especial en Colombia existe información escasa sobre los desenlaces de este tipo de manejo. Es por esto que el propósito de este trabajo es describir los resultados de un grupo de pacientes con fractura de peroné distal manejados con tornillos percutáneos en un hospital de referencia - centro de trauma de primer nivel.
Materiales y métodosPrevia autorización por el Comité de Investigación del Hospital, se solicitó la base de datos al Departamento de Estadística del hospital, se incluyeron los pacientes con fractura de peroné distal manejados con tornillos percutáneos endomedulares entre 2014 y 2017. Se excluyeron aquellos pacientes en quienes no se logró realizar seguimiento en el tiempo y los casos con alguna limitación para completar las variables a evaluar.
Para caracterizar la población, se incluyeron variables demográficas, tipo de fractura, tasa de consolidación, complicaciones y requerimiento de reintervención; información extraída de las historias clínicas. Así mismo, se evaluó la funcionalidad de los pacientes mediante la escala AOFAS 15 y el dolor por medio de la escala visual análoga en las citas control a los 6 y 12 meses posteriores procedimiento quirúrgico. Las variables fueron analizadas por medio del programa JASP de análisis estadístico.
Técnica quirúrgicaBajo anestesia espinal, y posterior a la administración de una dosis de cefalosporina de primera generación como profilaxis antibiótica, se ubicó al paciente en posición supina para la intervención. Las fracturas del maléolo medial y/o posterior se abordaron primero. Bajo visión fluoroscópica se verificó la adecuada altura del peroné, así como la reducción del foco de fractura, en caso de requerirse, se realizó reducción percutánea mediante un clamp de Weber.
Se realizó una incisión de 5mm aproximadamente 1cm distal a la punta del peroné. Se realizó brocado y posterior paso de un tornillo intramedular de esponjosa de 3.5 o 4.5mm por 100mm sin realizar compresión a nivel del foco de fractura. Por último, se verificó la estabilidad de la sindesmosis bajo visión fluoroscópica y en caso de requerirse se realizó fijación con un tornillo de situación. Posterior a la intervención, se realizó inmovilización con férula de yeso por 2 semanas. Tras cumplirse este tiempo se inició movilidad pasiva en la semana 2 - 6 y finalmente se dio inicio a marcha con apoyo parcial de 6 - 8 semanas según consolidación del trazo de fractura.
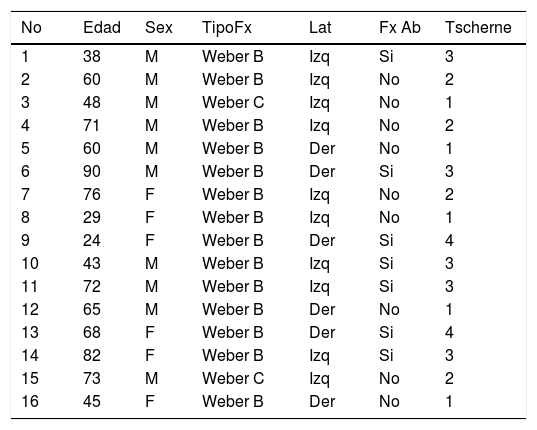
ResultadosSe obtuvo información de 17 pacientes, excluyéndose uno por ausencia de seguimiento postoperatorio. De la muestra, 10 (62,5%) fueron hombres, con una media de edad de 59 años (rango entre 24 y 90). El 100% fueron secundarios a traumas de alta energía, 10 (62,5%) fueron izquierdas, 14 (87,5%) se clasificaron como Weber B y 7 casos (56,25%) se presentaron concomitantemente con fracturas abiertas tal como se describe en la tabla 1. Se utilizó la clasificación de Tscherne para evaluar el daño en tejidos blandos: 5 fueron tipo 1, 4 tipo 2, 5 tipo 3 y 2 tipo 4.
Características de la fractura
| No | Edad | Sex | TipoFx | Lat | Fx Ab | Tscherne |
|---|---|---|---|---|---|---|
| 1 | 38 | M | Weber B | Izq | Si | 3 |
| 2 | 60 | M | Weber B | Izq | No | 2 |
| 3 | 48 | M | Weber C | Izq | No | 1 |
| 4 | 71 | M | Weber B | Izq | No | 2 |
| 5 | 60 | M | Weber B | Der | No | 1 |
| 6 | 90 | M | Weber B | Der | Si | 3 |
| 7 | 76 | F | Weber B | Izq | No | 2 |
| 8 | 29 | F | Weber B | Izq | No | 1 |
| 9 | 24 | F | Weber B | Der | Si | 4 |
| 10 | 43 | M | Weber B | Izq | Si | 3 |
| 11 | 72 | M | Weber B | Izq | Si | 3 |
| 12 | 65 | M | Weber B | Der | No | 1 |
| 13 | 68 | F | Weber B | Der | Si | 4 |
| 14 | 82 | F | Weber B | Izq | Si | 3 |
| 15 | 73 | M | Weber C | Izq | No | 2 |
| 16 | 45 | F | Weber B | Der | No | 1 |
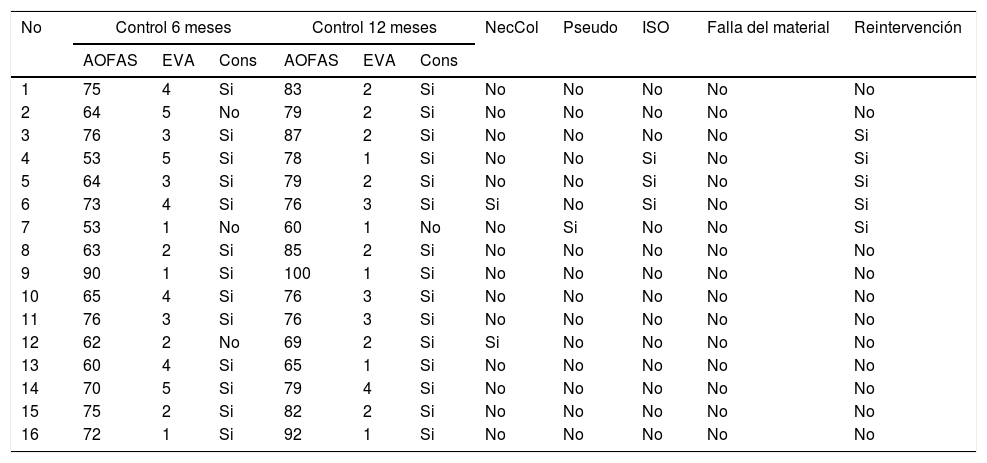
Cada uno de los pacientes fue valorado a los 6 y a los 12 meses posteriores al procedimiento quirúrgico, evaluando dolor, consolidación radiográfica de la fractura y funcionalidad (por medio de la escala AOFAS). Los resultados se muestran en la tabla 2.
Evaluación de los pacientes a los 6 y 12 meses de seguimiento
| No | Control 6 meses | Control 12 meses | NecCol | Pseudo | ISO | Falla del material | Reintervención | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| AOFAS | EVA | Cons | AOFAS | EVA | Cons | ||||||
| 1 | 75 | 4 | Si | 83 | 2 | Si | No | No | No | No | No |
| 2 | 64 | 5 | No | 79 | 2 | Si | No | No | No | No | No |
| 3 | 76 | 3 | Si | 87 | 2 | Si | No | No | No | No | Si |
| 4 | 53 | 5 | Si | 78 | 1 | Si | No | No | Si | No | Si |
| 5 | 64 | 3 | Si | 79 | 2 | Si | No | No | Si | No | Si |
| 6 | 73 | 4 | Si | 76 | 3 | Si | Si | No | Si | No | Si |
| 7 | 53 | 1 | No | 60 | 1 | No | No | Si | No | No | Si |
| 8 | 63 | 2 | Si | 85 | 2 | Si | No | No | No | No | No |
| 9 | 90 | 1 | Si | 100 | 1 | Si | No | No | No | No | No |
| 10 | 65 | 4 | Si | 76 | 3 | Si | No | No | No | No | No |
| 11 | 76 | 3 | Si | 76 | 3 | Si | No | No | No | No | No |
| 12 | 62 | 2 | No | 69 | 2 | Si | Si | No | No | No | No |
| 13 | 60 | 4 | Si | 65 | 1 | Si | No | No | No | No | No |
| 14 | 70 | 5 | Si | 79 | 4 | Si | No | No | No | No | No |
| 15 | 75 | 2 | Si | 82 | 2 | Si | No | No | No | No | No |
| 16 | 72 | 1 | Si | 92 | 1 | Si | No | No | No | No | No |
Se calculó el Índice de Comorbilidad de Charlson para evaluar las comorbilidades de los pacientes, obteniendo que 10 (62,5%) tenían 3 o más puntos. La enfermedad relacionada más frecuente fue diabetes mellitus.
DiscusiónEl estudio de las fracturas de peroné se ha realizado desde mediados del siglo XX. En 1948, Lauge-Hansen 16,17 estudió los mecanismos de producción de estas fracturas experimentando en cadáveres la aplicación de las fuerzas sobre el tobillo: por supinación-aducción, supinación-rotación externa, pronación-abducción y pronación-rotación externa. Posteriormente, Danis introdujo un sistema anatomopatológico aplicado al tratamiento quirúrgico; Weber 18 toma de este último los lineamientos fundamentales y los modifica para clasificar las fracturas de acuerdo con el nivel del peroné en donde se presentaba la fractura. Las dividió entonces en infrasindesmales, transindesmales y suprasindesmales (tipo A, B y C respectivamente). El grupo AO adaptó esta clasificación a un sistema alfanumérico 19. Estas dos últimas clasificaciones son las que se utilizan con mayor asiduidad a nivel mundial; como es el caso de nuestro país y nuestra institución.
Tradicionalmente, los enfoques mínimamente invasivos o percutáneos para la fijación de la fractura distal del peroné se utilizaban de manera limitada, siendo la reducción abierta con placa el método preferido de tratamiento quirúrgico 20. Jain y cols.realizaron una revisión sistemática de las técnicas de fijación intramedulares, encontrando excelentes tasas de consolidación y resultados funcionales satisfactorios; en nuestra muestra, todos los pacientes consolidaron entre los 6 y 12 meses postoperatorios, excepto uno, quien fue llevado a una nueva intervención. Loukachov y cols 21 realizaron una revisión sistemática evidenciando una tasa de infección menor al 26% 22–25. En nuestra serie de casos se documentó infección de sitio operatorio en el 18,7% de los casos; los cuales fueron manejados con antibiótico y llevados a lavado y desbridamiento. Es importante anotar que estos pacientes presentaban comorbilidades importantes como diabetes mellitus y/o cursaban concomitantemente con fracturas abiertas
Respecto a los resultados funcionales, la revisión realizada por Luong y cols reporta puntajes satisfactorios en el seguimiento (realizado por medio de la escala AOFAS) tanto en los clavos endomedulares y en la técnica MIPO como en el abordaje abierto. En general nuestros pacientes presentaron un puntaje satisfactorio a los 6 meses, con una mejoría en todos los casos de hasta un 10%.
Nuestro estudio tiene varias ventajas: es el primer estudio realizado en Colombia sobre pacientes tratados por medio de esta técnica quirúrgica. Esto puede generar una pauta para continuar estudiando sobre su evolución y ampliar o disminuir el uso de estos abordajes en nuestra población. Adicionalmente se realizó seguimiento estrecho a los pacientes con el fin de evaluar la funcionalidad logrando objetivarla por medio de la escala AOFAS e intentando evitar sesgos calculando el Índice de Comorbilidad de Charlson.
Pese a lo anterior, existe un sesgo importante al analizar a un grupo de pacientes únicamente de un hospital, ya que este es un centro de trauma y de referencia dentro del departamento. No se comparan los resultados con los obtenidos en otros centros de atención o el uso de placas con otras técnicas quirúrgicas.26–29
El uso de la fijación percutánea del peroné es una medida útil en caso de mal estado de los tejidos blandos, así como la fijación de fracturas distales que no sean susceptibles de fijación con sistema de placa. Requiere de fluoroscopio, lo cual limita su aplicación de acuerdo a la disponibilidad de la institución en donde se realice. Además, requiere una curva de aprendizaje para evitar complicaciones por mala posición de las heridas, lo cual puede llevar a abordajes innecesarios en el paciente. La ventaja es las incisiones pequeñas, lo cual ayuda en una rehabilitación más temprana y en disminución de riesgos de infección y dehiscencia de heridas.
FinanciaciónRecursos propios de los autores.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.