Entre las instrumentaciones que se efectúan en la columna vertebral, las craneocervicales y espinopélvicas son los métodos de estabilización más complejos, dadas las características biomecánicas de estas áreas anatómicas.
Material y métodosEstudio descriptivo de serie de casos secuencial, que revisa la experiencia de los pacientes tratados en el periodo 1992-2012 mediante fijaciones de la columna vertebral a iliacos o sacro (S1 o S2). Se evaluaron los resultados demográficos y clínico-quirúrgicos según indicación operatoria, patologías diagnósticas, métodos de fijación utilizados, extensión anatómica de la construcción en el segmento espinopélvico y complicaciones relacionadas con la técnica de fijación.
ResultadosSe practicaron 169 instrumentaciones espinopélvicas en 103 varones y 66 mujeres, con edad promedio de 37,4 años. La mayoría de las fijaciones se efectuaron al sacro (153 casos [90,5%]) en pacientes con espondilolisis, canal lumbar estrecho y espondilolistesis; con menor frecuencia se efectuaron fijaciones a los iliacos (14 casos [8,3%]) en pacientes con deformidades, tumores, traumatismos, infecciones y cirugías de revisión. Como complicaciones se presentaron, en orden de frecuencia, infecciones del sitio operatorio, fallas del material o complicaciones específicas inherentes a la enfermedad de base.
DiscusiónSe encontró concordancia con la literatura internacional revisada en aspectos como indicaciones quirúrgicas, técnicas de instrumentación utilizada y complicaciones postoperatorias. Con base en la casuística analizada, recomendamos efectuar fijación al sacro (S1 o S2) en enfermedades degenerativas (espondilolistesis, espondilolisis, canal lumbar estrecho) y fijación a los iliacos (Galveston convencional, Galveston modular) en deformidades, traumatismos de alta energía (disociación lumbopélvica, luxofracturas inveteradas de L5-S1) y cirugías de revisión de columna degenerativa (seudoartrosis, falla del material de osteosíntesis, espalda plana). En las enfermedades que afecten selectivamente al área lumbopélvica (tumores, infecciones), debe escogerse la fijación al sacro o iliacos, según la afección anatómica específica.
Among the instrumentations that are performed on the spinal column, those of the cranial-cervical and spinopelvic region are the most complex stabilization methods used, given the biomechanical characteristics of these anatomical areas.
Material and methodsA descriptive study of a sequential cases series is presented, which reviews the experience of the patients treated in the period 1992-2012, using spinal column to iliac or sacral (S1 and/or S2) fixations. An evaluation was performed using the demographics, clinical-surgical results according to indications, medical diagnoses, fixation methods used, anatomical extension of the construction in the spinopelvic segment, and complications associated with the technique.
ResultsA total of 169 spinopelvic instrumentations were performed on 103 men and 66 women, with a mean age of 37.4 years. The majority of the fixations were performed on the sacrum (153 cases [90.5%]) in patients with spondylitis, lumbar spinal narrowing, and spondylolisthesis. Less frequently were fixations to the iliac (14 cases [8.3%]) in patients with deformities, tumors, trauma, infections, and revision surgery. As complications, in order of frequency, were infections at the surgical site, material failures, or specific complications inherent to the underlying disease.
DiscussionThe results were similar to those found in the international literature reviewed as regards surgical indications, instrumentation techniques used, and post-surgical complications. In accordance with the case series analyzed, sacral (S1 and/or S2) fixation is recommended in degenerative disease (spondylolisthesis, spondylolysis, lumbar spinal narrowing), and iliac fixation (conventional Galveston, modular Galveston) in deformities, high energy trauma (lumbopelvic dissociations, L5-S1 inveterate dislocation fractures), and revision degenerative spine surgery (pseudoarthrosis, failure of osteosynthesis material, flat back). In diseases that selectively affect the lumbopelvic area (tumors, infections) sacral or iliac fixation must be chosen depending on the specific anatomical compromise.
La biomecánica de la región espinopélvica es compleja, puesto que en esta área se concentran fuerzas multidireccionales en flexión, extensión, inclinaciones laterales y rotaciones; además, en esta zona anatómica se localizan importantes elementos neurales y vasculares como la cauda equina, el plexo lumbosacro y los vasos iliacos.
Diferentes afecciones pueden justificar una intervención quirúrgica en esta región anatómica, tales como inestabilidad, deformidad y cirugías de revisión. La más frecuente de estas indicaciones es la inestabilidad, que puede deberse a espondilolisis, espondilolistesis, enfermedades degenerativas como el canal lumbar estrecho, tumores, traumatismo raquídeo (disociación lumbopélvica, luxofracturas L5-S1) o infecciosas (espondilodiscitis)1–3. En cuanto a las deformidades se destacan la escoliosis, asociada o no a oblicuidad plvica y los desequilibrios en el plano sagital (espalda plana, retroversión pélvica) secundarios a trastornos específicos o como secuela de cirugías lumbares previas4,5.
Hasta 1992, en el Servicio de Ortopedia y Traumatología del Hospital Militar Central de Bogotá, las afecciones espinopélvicas se manejaban de manera cerrada mediante reposo prolongado en cama, tracciones esqueléticas e inmovilizaciones externas con espica o calzón de yeso. En casos muy selectos, se practicaba cirugía para artrodesar y fijar internamente esta región anatómica mediante barras y alambres o ganchos, técnicas que no proporcionaban suficiente estabilidad biomecánica, razón por la cual se complementaban con el reposo y las inmovilizaciones externas descritas anteriormente. Este tipo de manejo representaba para el paciente hospitalizaciones largas y retardo en el proceso de rehabilitación, con alta incidencia de comorbilidades secundarias al reposo prolongado.
A partir de ese año se aplicaron técnicas quirúrgicas de fijación interna rígida mediante tornillos y placas o barras, que fueron disminuyendo el reposo y minimizando las inmovilizaciones externas y las estancias prolongadas. Paralelamente se crearon unas líneas de investigación en ciencia básica, biomecánica e instrumentación quirúrgica en grupos clínicos de pacientes6–8.
En la literatura internacional son escasas las publicaciones reportadas de la experiencia en instrumentación espinopélvica y en la literatura nacional no existen reportes9,10. Las consideraciones anteriores justificaron en nuestra institución, dentro de la línea de investigación de instrumentación quirúrgica en columna vertebral y anillo pélvico, la realización del presente estudio descriptivo con el objeto de analizar sistemáticamente los resultados de la experiencia acumulada.
Material y métodosSe diseñó un estudio descriptivo, observacional, tipo serie de casos, tomando como fuente de información la base de datos estadísticos del servicio de columna vertebral, pelvis y acetábulo y las historias clínicas institucionales correspondientes a los pacientes intervenidos secuencialmente en el periodo 1992-2012 por alguno de los tres autores, docentes del programa de especialización en cirugía de columna, mediante fijaciones espinopélvicas desde la zona torácica o lumbar hasta el sacro o iliacos para el tratamiento de inestabilidad, deformidad y cirugías de revisión.
El estudio fue aprobado por el comité de ética institucional, con lo que cumple con lo establecido en las normas técnicas, científicas y administrativas para la investigación en salud incluidas en la Resolución 008430 de 1993 del Ministerio de Salud de la República de Colombia.
Se incluyó a los pacientes fijados quirúrgicamente con instrumentación espinopélvica que involucrara distalmente la pelvis en el área iliaca o en el área sacra (S1 o S2). Se excluyó a los pacientes con información estadística insuficiente o con fijaciones distales en áreas diferentes de las descritas.
Se registraron número de historia clínica, nombre, edad, sexo, ocupación, diagnóstico, indicación quirúrgica según el tipo de inestabilidad raquídea, área de fijación, estado neurológico prequirúrgico, método de fijación, extensión de esta, complicaciones intraoperatorias, tiempo quirúrgico, complicaciones postoperatorias (déficit neurológico, infección superficial o profunda, falla ósea como aflojamiento o rotura de implantes y seudoartrosis).
Los datos se consignaron en un formulario previamente diseñado, el cual contenía las variables de análisis. Se utilizó estadística descriptiva; para las variables de medición numérica, se determinaron promedios ± desviación estándar (intervalo, mínimo-máximo); las variables cualitativas se determinaron en frecuencias y porcentajes. El análisis estadístico de las variables se efectuó con el programa SPSS.
La baja frecuencia de ejecución de la técnica de fijación espinopélvica justificó el desarrollo del presente estudio de tipo descriptivo, con el objetivo de revisar la experiencia institucional como aporte al conocimiento en este campo científico. Todos los pacientes firmaron con anterioridad a la cirugía el formato de consentimiento informado institucional, relacionado con el tipo de cirugía, sus beneficios y potenciales riesgos y complicaciones.
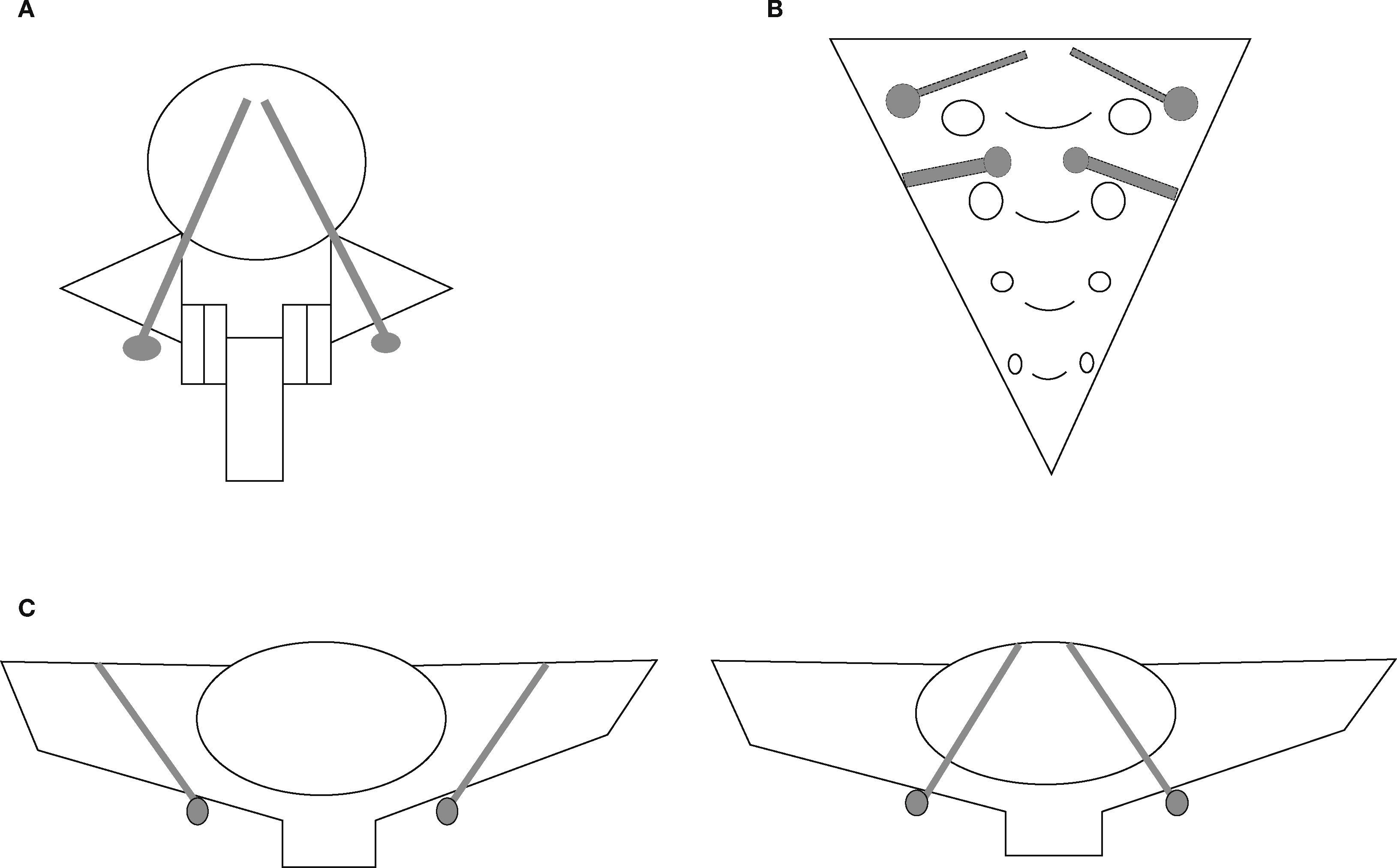
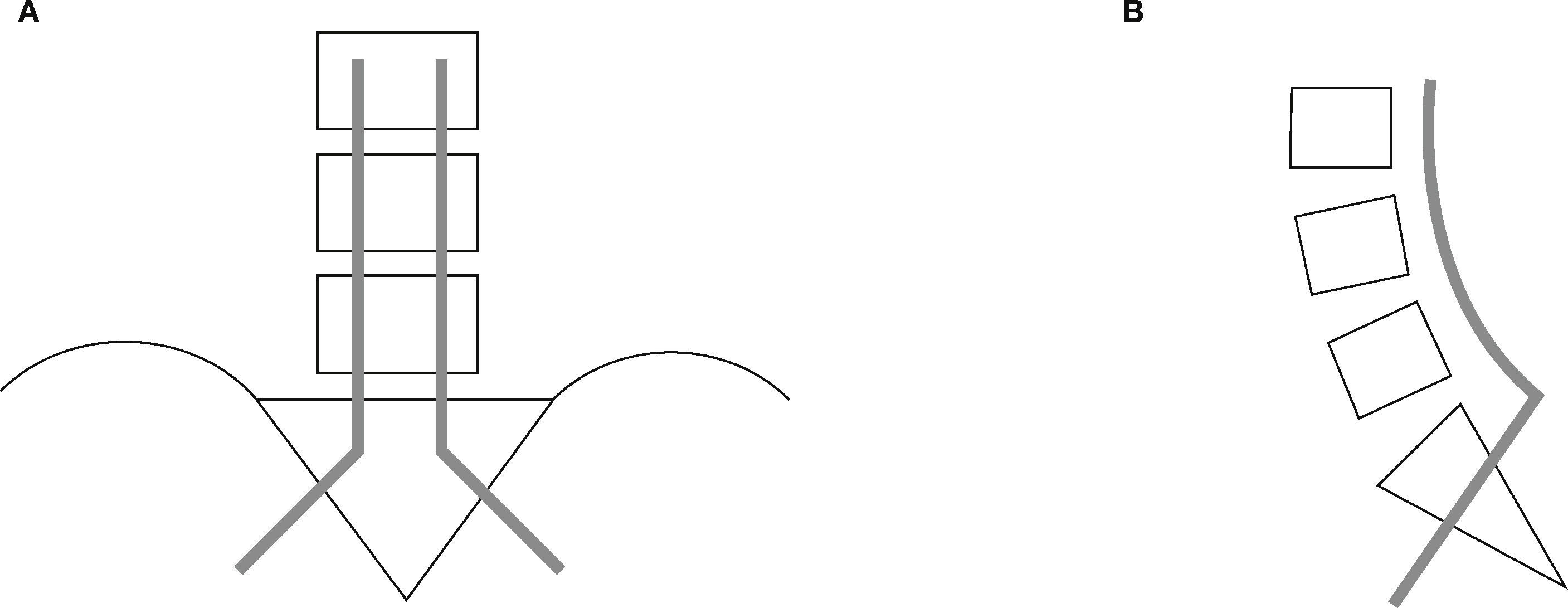
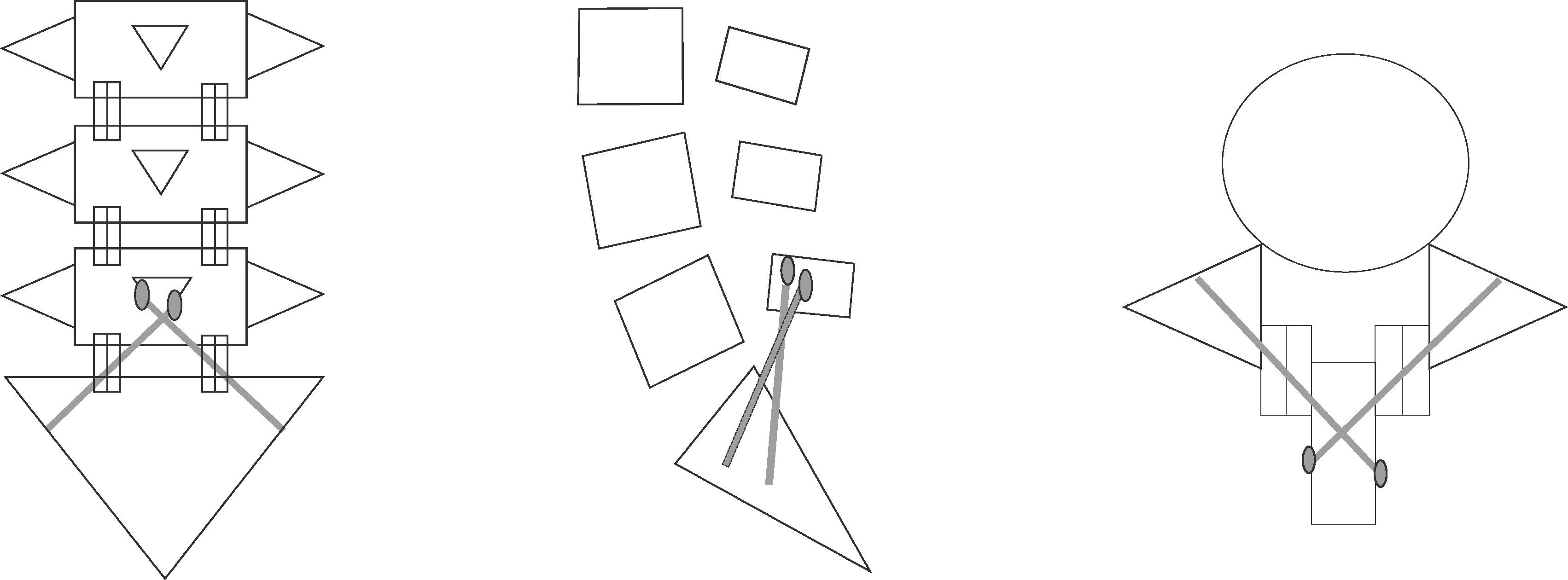
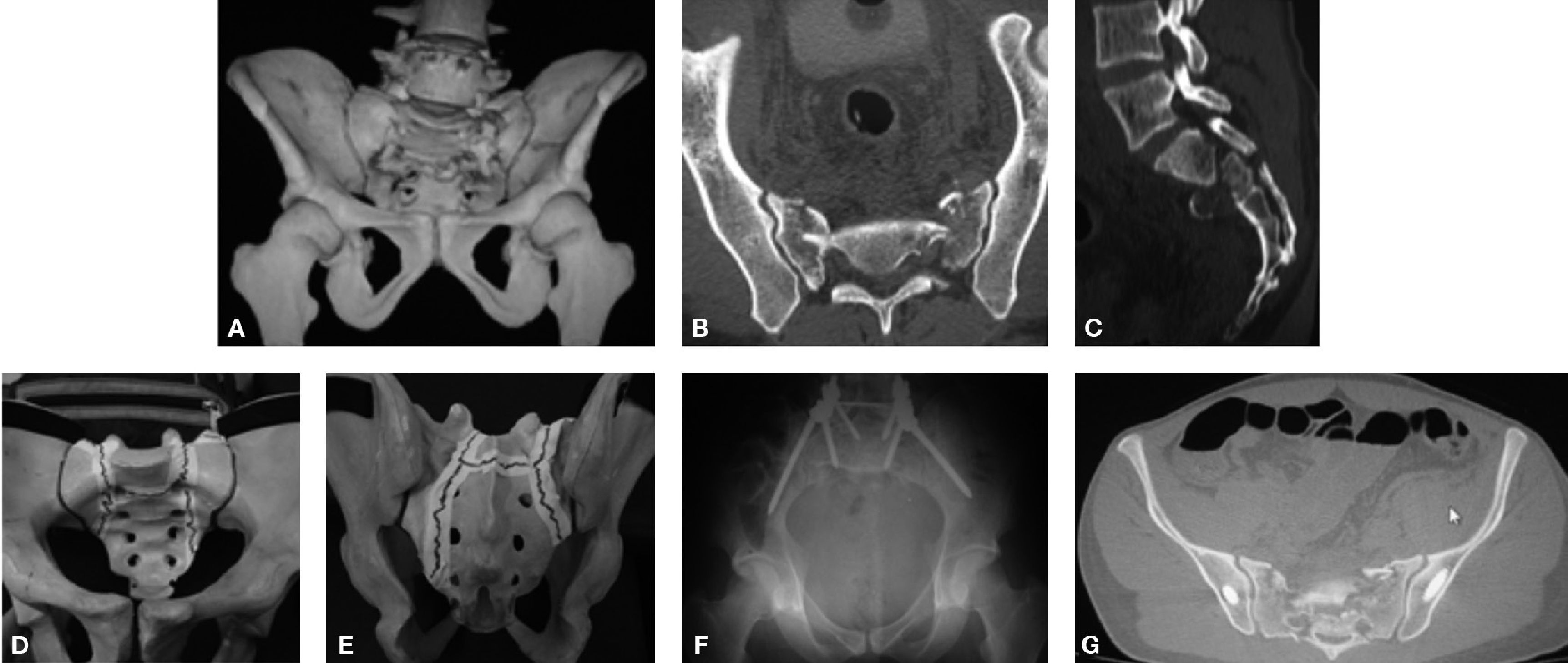
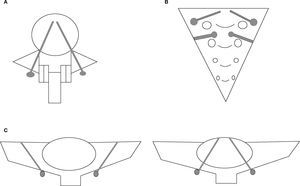
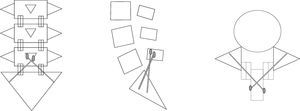
Técnicas de fijación espinopélvicaEn el segmento proximal de la fijación, es decir en la columna, se utilizaron diferentes tipos de implantes, como ganchos, tornillos o alambres sublaminares. En el segmento distal, es decir en la pelvis, se emplearon tres métodos de fijación quirúrgica, a saber: fijación iliaca (figura 1) mediante la colocación de tornillos (Galveston modular) o barras intraóseas (Galveston convencional), fijación sacra con tornillos convergentes en S1 o en S2 con dirección divergente11 (figura 2) y fijación traslaminar facetaria con tornillos dirigidos en dirección caudal de manera divergente, desde la lámina de L5 a la faceta S1 (figura 3).
Método de fijación traspedicular. A: Esquema de fijación en una vértebra lumbar tipo en el plano axial. B: Esquema de fijación en sacro, convergente en S1 y divergente en S2 en el plano frontal. C: Esquema de fijación en sacro, convergente en S1 y divergente en S2 en el plano axial.
Se revisó a 169 pacientes a quienes se les practicó fijación espinopélvica, 103 (60,9%) varones y 66 (39,1%) mujeres, con un promedio de edad de 37,4 (6-81) años, atendidos en el Hospital Militar Central de Bogotá y otras instituciones del país.
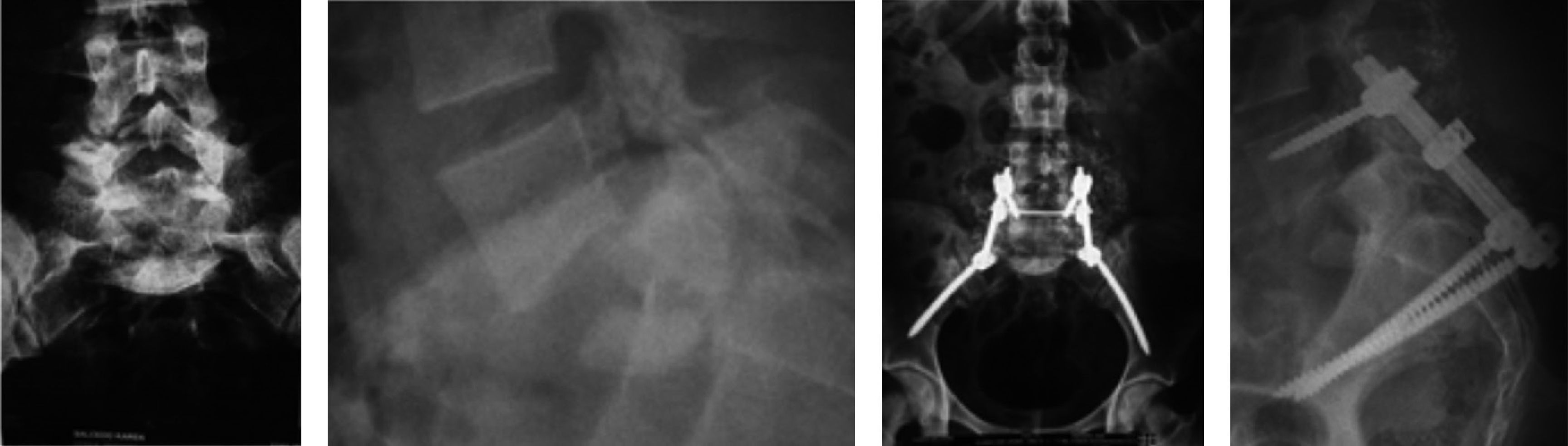
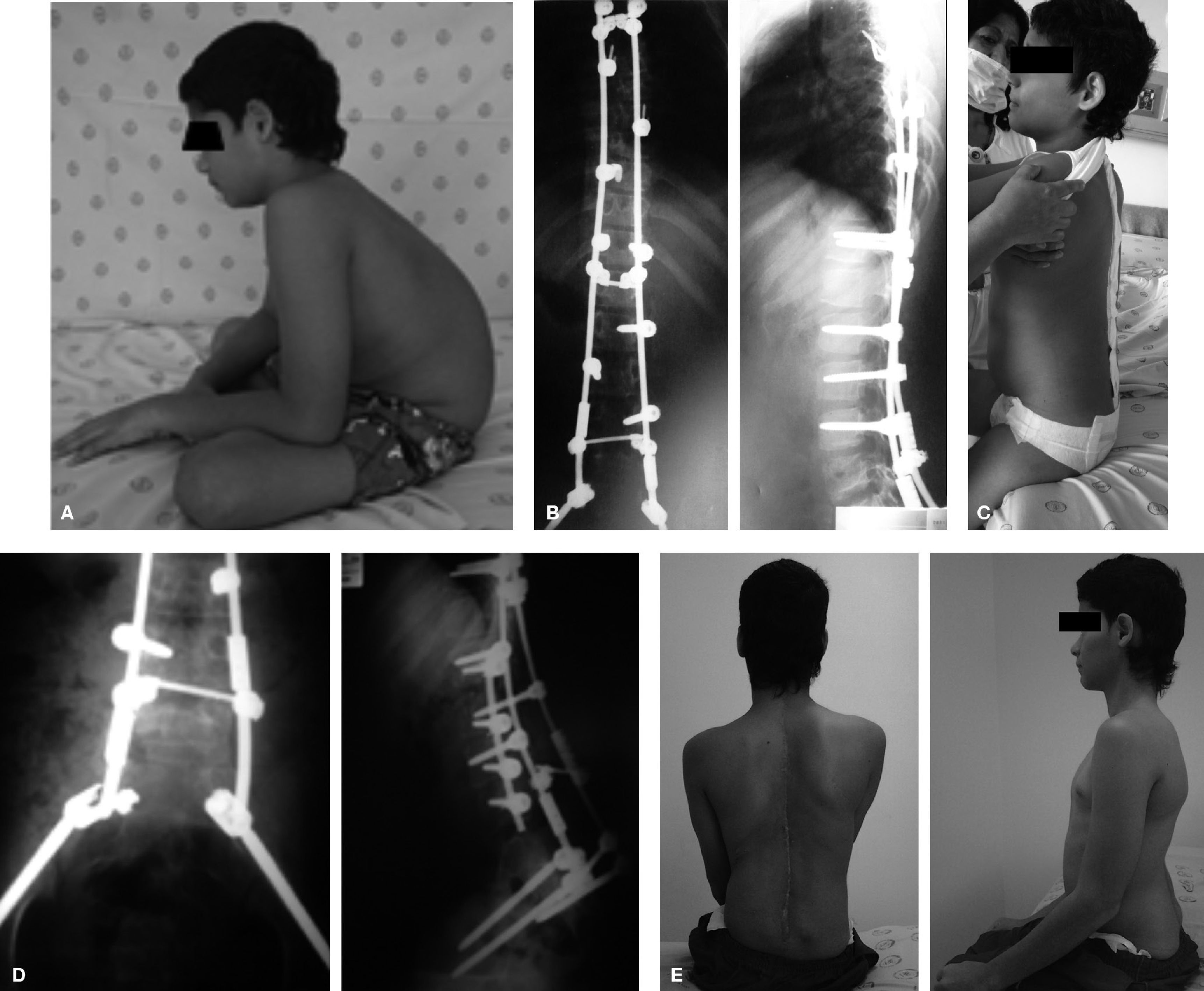
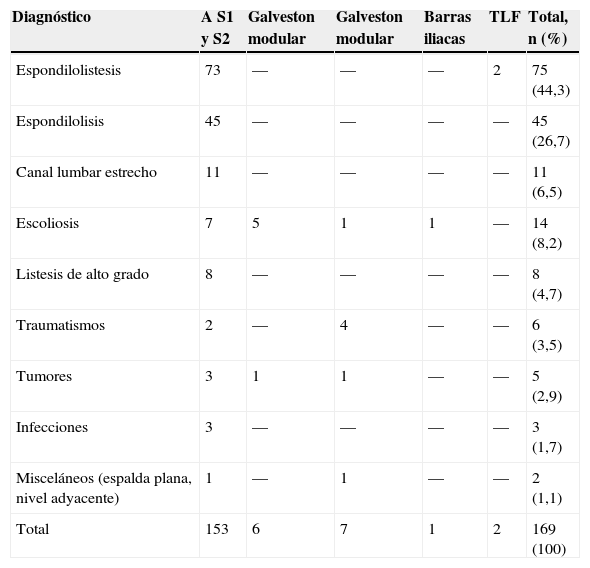
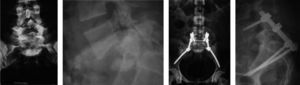
Con respecto a la indicación quirúrgica, se intervino a los pacientes por espondilolistesis de bajo grado en 75 casos (44,3%), espondilolisis en 45 (26,7%), canal lumbar estrecho (sin listesis) en 11 (6,5%), escoliosis en 14 (8,3%), traumatismo (disociación lumbopélvica y luxofractura L5-S1) (figura 4) en 6 (3,5%), tumores en 5 (2,9%), infecciones en 3 (1,7%) y misceláneas (seudoartosis con espalda plana y nivel adyacente) en 2 (1,2%). En cuanto a los métodos de fijación quirúrgica, se practicaron fijaciones traspediculares convencionales en 153 casos, de los cuales a nivel distal en el sacro se fijó S1 convergente en 144 casos (85,2%) (figura 5) y S2 divergente en 9 (5,3%). La fijación espinopélvica a los iliacos se efectuó en 14 pacientes (8,3%), 6 de ellos con barras y tornillos (Galveston modular) y 2 con barras premoldeadas y alambrado sublaminar (Galveston convencional). En 2 pacientes (1,1%) se practicó fijación traslaminar facetaria L5-S1. De manera más detallada se presentan en la tabla 1 los tres métodos de fijación espinopélvica empleados de acuerdo con la indicación quirúrgica.
A-C: Varón de 25 años, con disociación lumbopélvica que compromete S1-S2 y alerones sacros. D y E: Reproducción sobre modelo plástico de la fractura en H a nivel del sacro, como guía para la planeación quirúrgica. F y G: Resultado posoperatorio de la fijación espinopélvica traspedicular en L5-S1 y tornillos en iliacos.
Diagnóstico y métodos quirúrgicos empleados
| Diagnóstico | A S1 y S2 | Galveston modular | Galveston modular | Barras iliacas | TLF | Total, n (%) |
|---|---|---|---|---|---|---|
| Espondilolistesis | 73 | — | — | — | 2 | 75 (44,3) |
| Espondilolisis | 45 | — | — | — | — | 45 (26,7) |
| Canal lumbar estrecho | 11 | — | — | — | — | 11 (6,5) |
| Escoliosis | 7 | 5 | 1 | 1 | — | 14 (8,2) |
| Listesis de alto grado | 8 | — | — | — | — | 8 (4,7) |
| Traumatismos | 2 | — | 4 | — | — | 6 (3,5) |
| Tumores | 3 | 1 | 1 | — | — | 5 (2,9) |
| Infecciones | 3 | — | — | — | — | 3 (1,7) |
| Misceláneos (espalda plana, nivel adyacente) | 1 | — | 1 | — | — | 2 (1,1) |
| Total | 153 | 6 | 7 | 1 | 2 | 169 (100) |
TLF: traslaminar facetario.
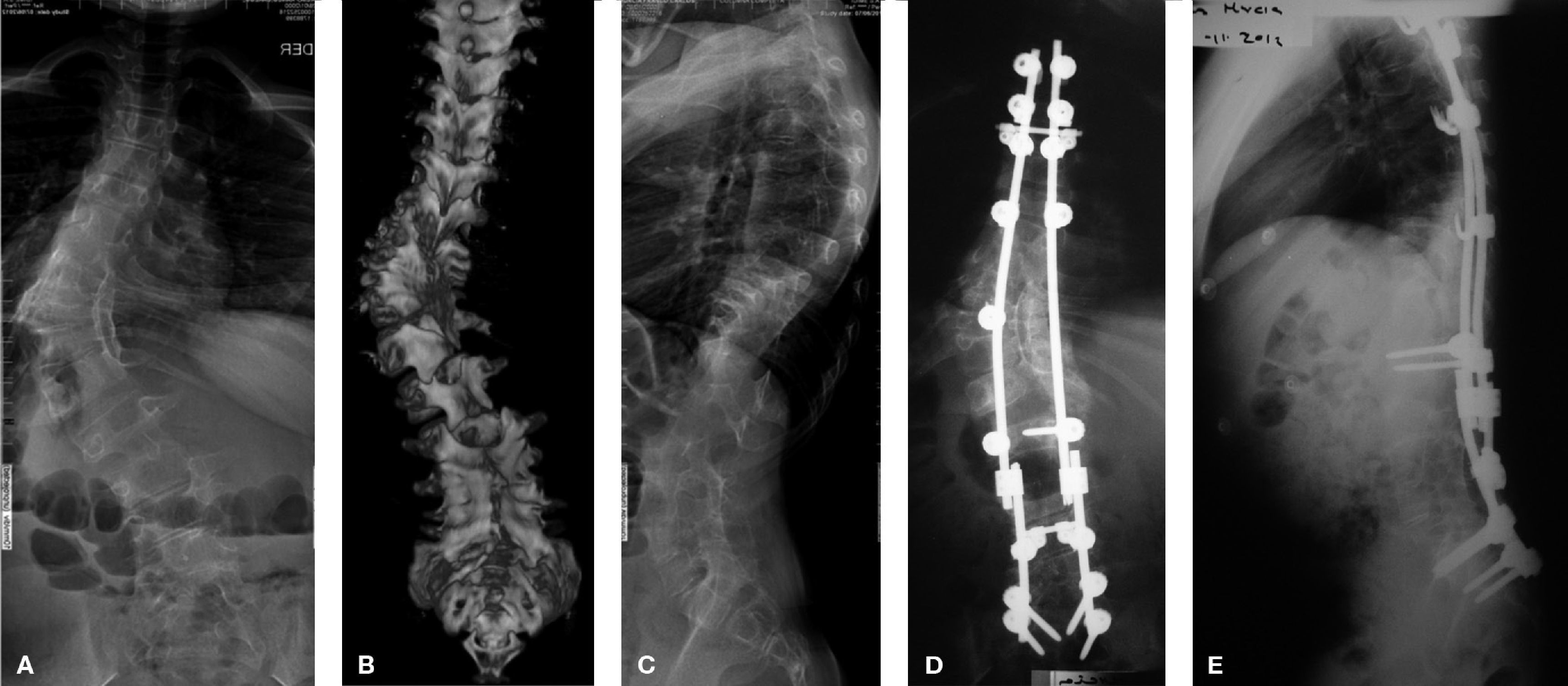
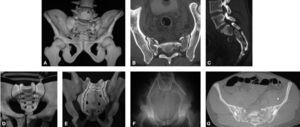
En la evaluación prequirúrgica, desde el punto de vista neurológico, 11 pacientes (8,7%) (figura 6) presentaban déficit como cuadriplejía, paraplejía, radiculopatía o síndrome de cauda equina; se consideró neurológicamente normales a los demás.
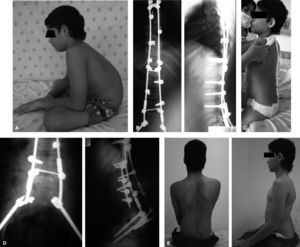
A: Varón de 12 años con paraplejía secundaria a cifosis neuromuscular por neuroblastoma mediastinal con invasión al canal medular. B: Resultado radiográfico de la estabilización espinopélvica hasta iliacos. C: Imagen clínica en el posoperatorio inmediato, en la que se observa la adecuada corrección obtenida. D: Durante el seguimiento presentó seudoartrosis lumbar con falla distal de la instrumentación (aflojamiento del tornillo de seguridad izquierdo), que justificó revisión quirúrgica con artrodesis y fijación anterior lumbar complementaria. E: Fotografías clínicas en el seguimiento a largo plazo (3 años).
Con respecto a las complicaciones, en las fijaciones espinopélvicas al sacro se presentaron infecciones en 5 casos (3,0%) y rotura de tornillos en 7 (4,1%). En las fijaciones a los iliacos, se presentaron en el seguimiento una infección del sitio operatorio (que requirió retirada de material 1 año después de la fusión), un aflojamiento de un tornillo de seguridad, una rotura de los tornillos iliacos (figura 4) y un desequilibrio pélvico que justificó extensión de la instrumentación. Desde el punto de vista neurológico, un paciente al que se le resecó por doble abordaje un tumor de células gigantes, presentó lesión de cola de caballo, puesto que hubo que sacrificar algunas raíces nerviosas, procedimiento informado y aceptado por el paciente previamente a la cirugía; otro paciente presentó monoparesia transitoria de la extremidad inferior.
DiscusiónConsideramos de mucho interés el análisis de la casuística sobre fijación espinopélvica, teniendo en cuenta que existen pocos reportes en la literatura internacional sobre este tema.
Con respecto a las indicaciones de fijación espinopélvica, encontramos correlación con otros estudios en los cuales se trató a pacientes por espondilolisis, escoliosis idiopática, escoliosis degenerativa, seudoartrosis por fusiones largas y cifosis traumática1; en otros estudios, las indicaciones de fijación corresponden a desequilibrio sagital, disociación lumbopélvica y oblicuidad pélvica en escoliosis12–17.
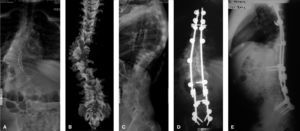
Encontramos resultados similares a los de otros estudios en cuanto al método de fijación espinopélvica con la técnica Galveston en general, tanto en su menor frecuencia de realización como en la indicación quirúrgica para su aplicación, por ejemplo escoliosis (figura 7), tumores, seudoartrosis con espalda plana, traumatismos como disociación lumbopélvica o luxofracturas L5-S118-21.
En cuanto al estado neurológico previo a la cirugía, la literatura internacional revisada no describe esta variable de manera específica; sin embargo, los casos tratados por traumatismos (disociación lumbopélvica o luxofracturas L5-S1) corresponden, de manera similar a nuestro estudio, a déficit neurológico tipo radicular o síndrome de cauda equina22–24.
Los pacientes tratados por traumatismos en nuestra serie eran en su mayoría jóvenes físicamente activos y varones, hallazgos que se correlacionan con otros reportes revisados.
Respecto a las complicaciones posquirúrgicas, se reportan con baja frecuencia25 seudoartrosis y prominencia de los tornillos iliacos, que en ocasiones justifica su extracción; en nuestra casuística la frecuencia de estas complicaciones también es baja: 1 paciente presentó seudoartrosis y en 2 casos se documentó falla o rotura de implantes.
Según la casuística revisada, recomendamos efectuar fijación al sacro (S1 o S2) en enfermedades degenerativas (espondilolistesis, espondilolisis, canal lumbar estrecho) y fijación a los iliacos (Galveston convencional, Galveston modular) en deformidades, traumatismos de alta energía (disociación lumbopélvica, luxofracturas inveteradas de L5-S1) y cirugías de revisión de columna degenerativa (seudoartrosis, falla del material de osteosíntesis, espalda plana). En las enfermedades que afecten selectivamente al área lumbopélvica (tumores, infecciones), debe escogerse la fijación al sacro o iliacos, de acuerdo con la afección anatómica específica.