La diastematomielia es una anomalía del desarrollo del tubo neural, caracterizada por una división sagital de la médula espinal. Los síntomas son variados y puede cursar con dolor, trastornos de la marcha, escoliosis, deformidad de los pies, alteraciones del control de esfínteres, estigmas cutáneos, aumento de la tensión muscular e hidrocefalia, entre otros. En ocasiones es asintomática. Se presenta un caso clínico de un varón de 24 años, que sufre caída desde 4 m de altura y sufre fractura en columna lumbar L2 (AOSpine A3, N0), con diastematomielia en L1 de tipo I como hallazgo incidental y hemivértebra en T12. Se manejó con estabilización con tornillos pediculares con buena evolución. El manejo de estos pacientes debe ser individualizado. Los tornillos pediculares ofrecen resultados satisfactorios con bajo riesgo de lesión neurológica.
Nivel de evidencia clínicaNivel IV.
Diastematomyelia is an abnormality of the development of the neural tube, and is characterised by a sagittal division of the spinal cord. is the symptoms vary and may include pain, gait disorders, scoliosis, deformity of the feet, changes in sphincter control, skin stigmas, increased muscle tension, and hydrocephalus, among others. It is occasionally asymptomatic. The case is reported of a 24-year-old male, suffering a 4-metre fall and a lumbar spine fracture L2 (AOSpine A3, N0), with L1 type I diastematomyelia as an incidental finding and hemivertebra in T12. It was managed with stabilisation with pedicle screws, with a good outcome. The management of these patients must be individualised, the pedicle screws offer satisfactory results with low risk of neurological damage.
Evidence levelIV.
La diastematomelia es una anomalía del desarrollo del tubo neural, caracterizada por la división sagital de la médula espinal. Desde el punto de vista embriológico, el defecto se produce durante la gastrulación debido a la aparición de un conducto neuroentérico accesorio. Este conducto contiene células del ectodermo y el endodermo, por lo que, al continuar el proceso embriológico y fetal, estas células retienen su potencial de diferenciación y dan origen a un espolón que puede estar constituido por tejido óseo, cartilaginoso, fibroso o una combinación de los anteriores1.
Pang describió dos tipos de divisiones del saco dural que dependen de la naturaleza del septo medio. El tipo I se denomina diastematomielia y en esta cada hemicordón tiene su propio saco dural. El tipo II es conocido como diplomelia, en la cual dos hemicordones están contenidos en un saco dural único2.
Sin embargo, el término diastematomielia se utiliza en ambos tipos de malformación espinal. El tabique se adhiere a la cara medial de los hemicordones y puede sujetar las lesiones, lo cual puede provocar un deterioro neurológico progresivo debido al estiramiento y a la compresión del cordón3.
La presentación clínica va desde lesiones completamente silenciosas hasta trastornos neurológicos complejos, como escoliosis, deformidad de los pies, cambios en la piel dorsal, defectos de hombro, debilidad de las extremidades inferiores, aumento de la tensión muscular, hidrocefalia, alteraciones del control de esfínteres, mielomeningocele, dolor, estigmas cutáneos como hipertricosis, hemangiomas, masas subcutáneas, nevos y hoyuelos en la región dorsal. La exploración física neurológica puede revelar debilidad de las extremidades inferiores, mayor tensión muscular y disfunción de los esfínteres.
Esta forma de disrafia está asociada con otras malformaciones raquimedulares ampliamente documentadas, defectos en la segmentación y formación vertebral.
Un estudio retrospectivo reveló que la región lumbar es el sitio más afectado con el 46%, seguido de la transición dorsolumbar con el 40%, el 13% en la región torácica y solo el 1% en la zona cervical4.
Reporte de casoPaciente masculino de 24 años acude al servicio de urgencias por cuadro de 24 horas de evolución, caracterizado por dolor intenso en el codo izquierdo, pelvis y región lumbar, por caída de 4 m de altura en decúbito lateral izquierdo, sin pérdida del estado de alerta. En la revisión inicial se observa aumento de volumen, deformidad y crepitación en codo izquierdo, dolor en columna lumbar de tipo axial con sensibilidad normal, reflejos miotendinosos normales y fuerza muscular de las extremidades inferiores conservada.
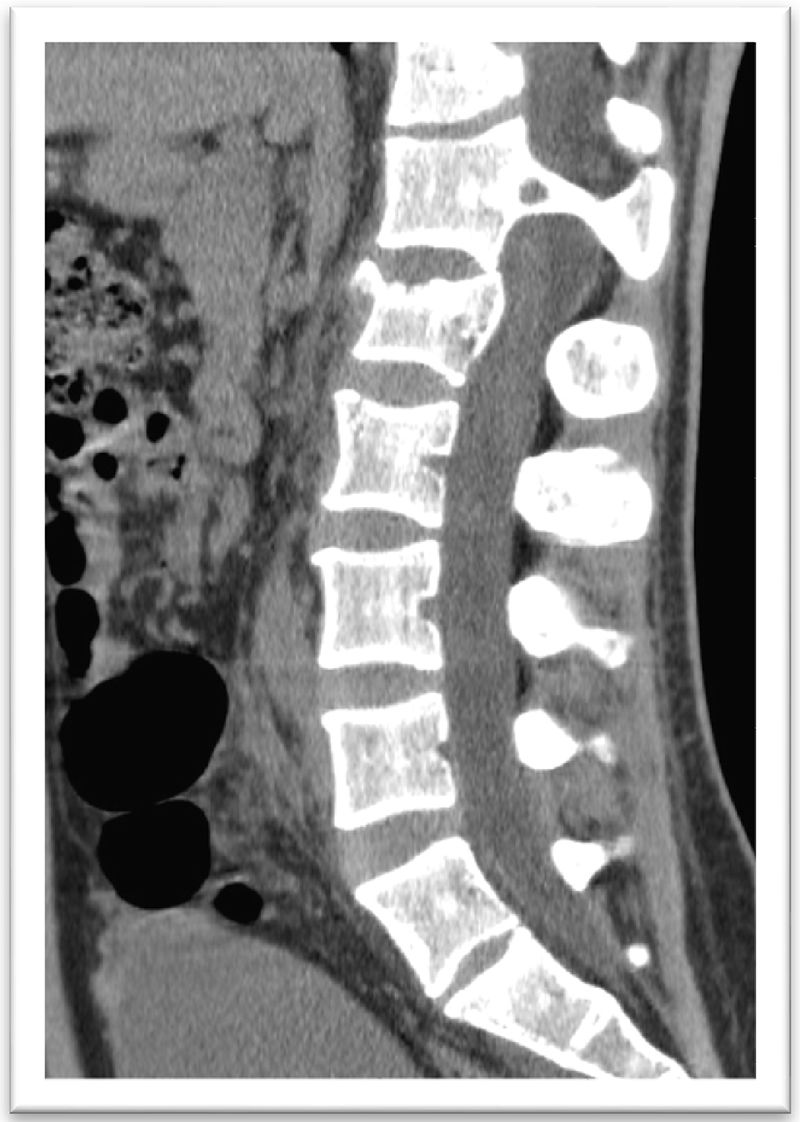
Los estudios de gabinete mostraron fractura bifocal multifragmentada de olécranon izquierdo y de cúpula radial in situ AO 21-C2.1, fractura y avulsión de cóndilo humeral AO 13-B1.1, fractura en sacro transforaminal izquierda in situ grado 2 de Dennis, avulsión de la tuberosidad del isquion izquierdo AO 61-A1.3 y fractura de L2 AOSpine A3, N0 (figs. 1 y 2).
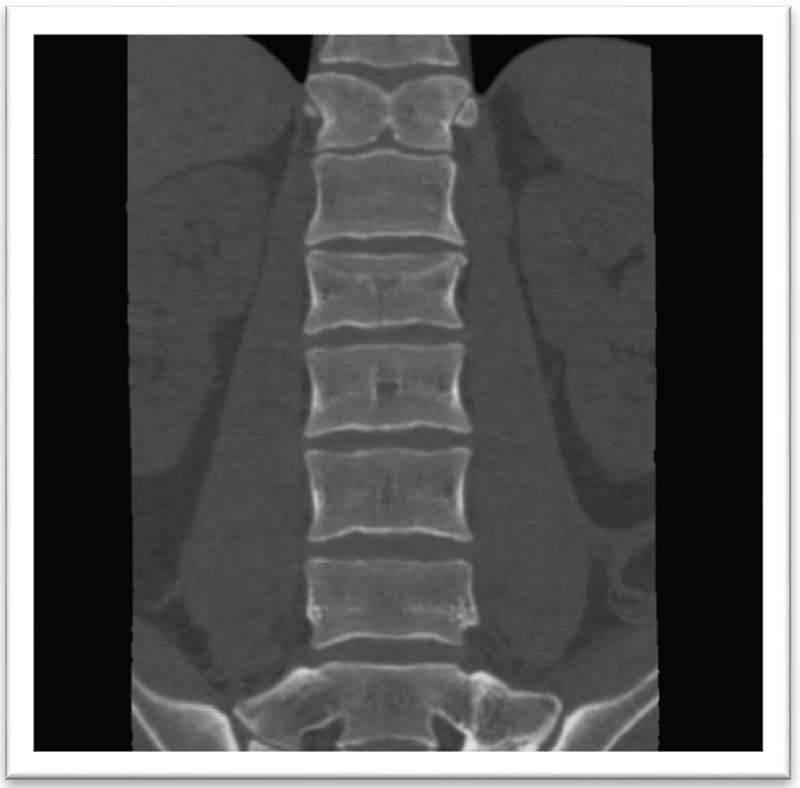
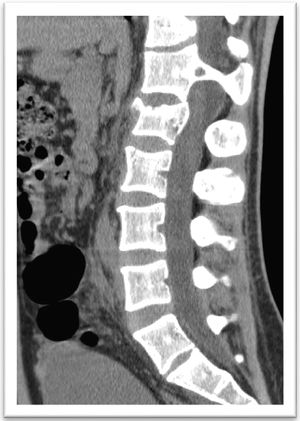
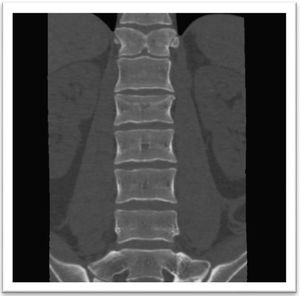
El control tomográfico mostró anormalidades congénitas en T12 (hemivertebra) y L1 con una diastematomielia de tipo I. También se observó fractura A3 en L2 sin invasión a canal medular.
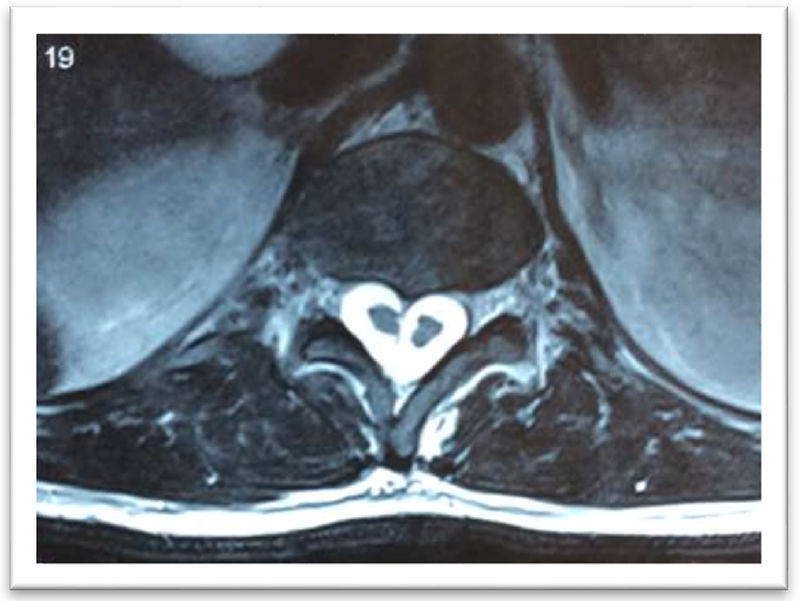
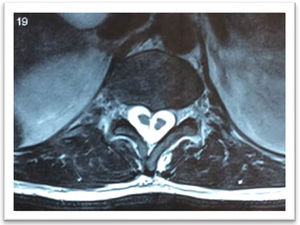
La resonancia magnética (RM) simple confirmó diastematomielia de tipo I en L2, de características asimétricas para el cordón medular y septo que divide el canal medular en 2 partes en L2 y dos hemicordones medulares contenidos cada uno en un saco neural, con una vértebra transicional S1 lumbarizada, tipo IIb de Castellví y S1-S2 de O¿Driscoll (fig. 3).
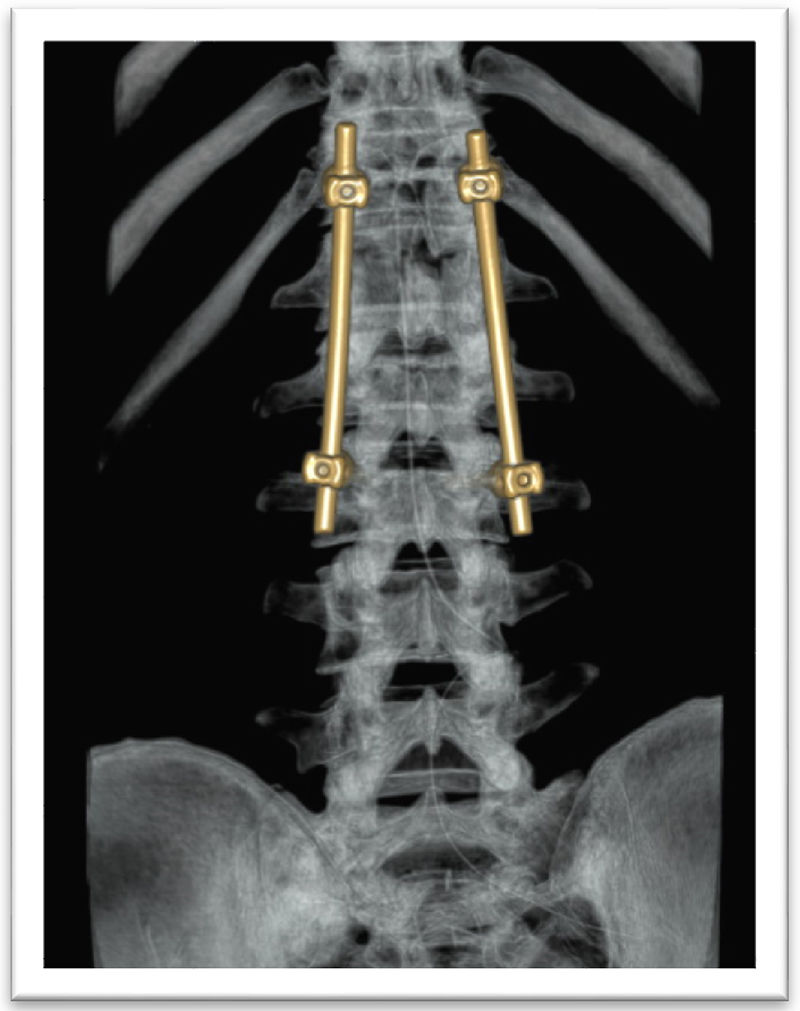
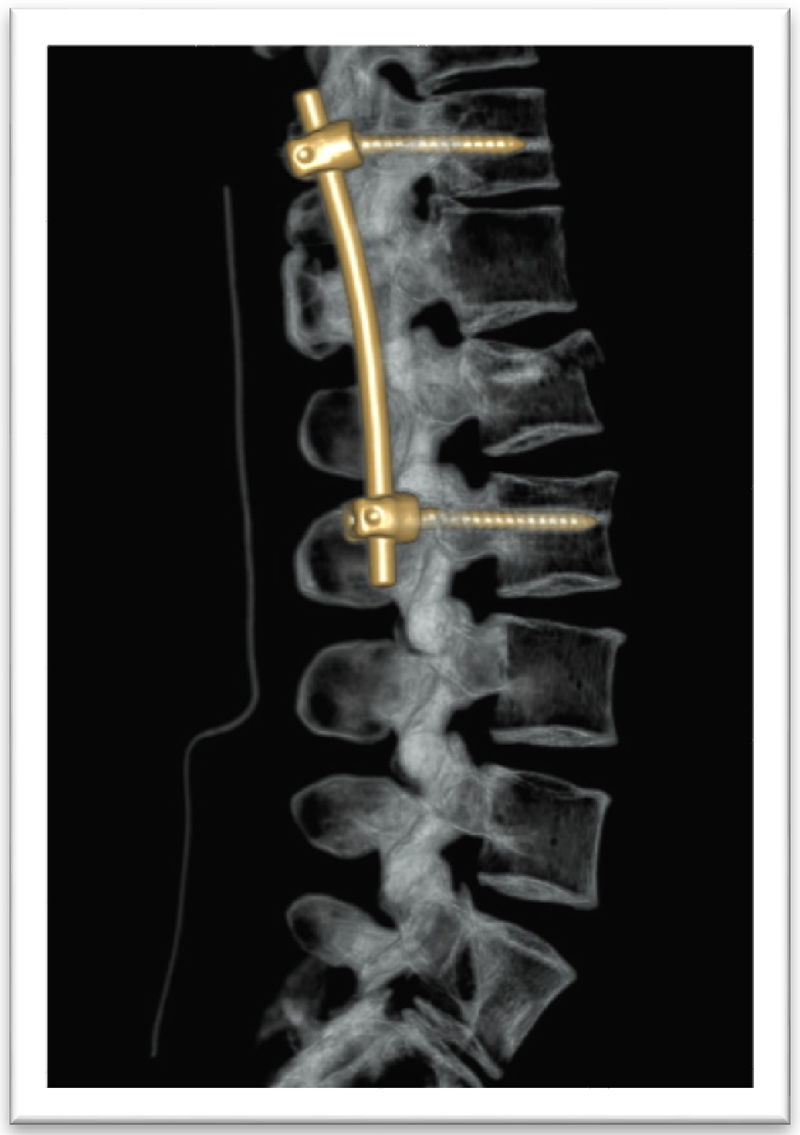
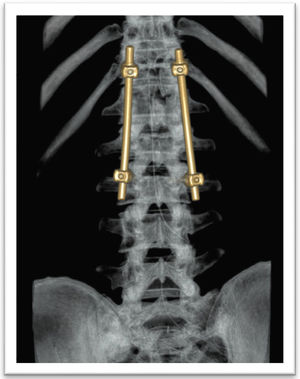
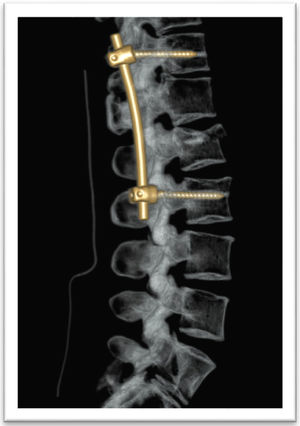
El tratamiento quirúrgico de la fractura en L2 fue con fijación de T12 a L3 con sistema de tornillos transpediculares Medtronic®, Legacy®, sin fijación de los pedículos de L1 por la diastematomielia (figs. 4 y 5).
También se realizó el tratamiento de la fractura de olécranon con fijación interna del cóndilo humeral.
La evolución del paciente fue satisfactoria, con independencia total para la realización de actividades.
DiscusiónLos déficits neurológicos que están asociados con diastematomielia se relacionan con dos factores, en primer lugar el tabique fija la médula espinal en una posición anatómica baja de modo que el movimiento ascendente normal de la médula espinal durante el crecimiento es limitado y la médula espinal se estira, lo que interfiere con el suministro de sangre a las raíces nerviosas. Esto es seguido por la isquemia y necrosis de los tejidos, así como la displasia de la médula unilateral en el sitio de diastematomielia5.
Las autopsias en niños han demostrado desaparición de la materia gris en la médula espinal en la bifurcación de conductos durales duales, problemas de desarrollo de las células neuronales y fibras nerviosas y displasia de las células motoras del asta anterior. Además, la diastematomielia de tipo II tiene menor tendencia a presentar características patológicas, como inmovilización de la médula espinal y compresión de raíces nerviosas, y los pacientes presentan menos síntomas neurológicos6.
En el caso presentado, el paciente cursa con diastematomielia a nivel lumbar, con asimetría de esta y otras alteraciones agregadas, como hemivértebra, hallazgos que concuerdan con lo reportado en la bibliografía mundial. Sin embargo, el paciente no mostró síntomas y el diagnóstico fue un hallazgo posterior por los estudios de gabinete realizados por el traumatismo. Esto no concuerda con la mayoría de los casos de diastematomielia de tipo I reportados en la bibliografía, que menciona que los pacientes con esta patología cursan con el cuadro clínico neurológico específico.
En este paciente, la fijación transpedicular del segmento afectado por la fractura aumenta la complejidad técnica y lo hace un caso atípico.
Una vez diagnosticada la disrafia espinal, se realizó la cirugía respetando el segmento de la diastematomielia puesto que los pedículos son pequeños y displásicos, lo que obligó a realizar el anclaje de los tornillos transpediculares en el segmento superior adyacente7,8. La evolución del paciente a 1 año fue satisfactoria.
De acuerdo con el caso clínico presentado, el manejo de las lesiones traumáticas de la columna vertebral acompañadas de preexistencia de malformaciones congénitas y disrafias espinales es exigente y existe poca bibliografía internacional.
Sin embargo, algunos artículos versan sobre la seguridad de la fijación instrumentada en escoliosis y disrafias espinales9.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.