Las fracturas de la columna dorsolumbar se presentan entre las lesiones más graves del esqueleto humano, especialmente en los pacientes más jóvenes. A menudo son resultado de traumatismos de alta energía, como accidentes de tránsito o caídas desde gran altura. El objetivo del trabajo es revisar nuestro manejo de las fracturas toracolumbares traumáticas en pacientes jóvenes.
Materiales y métodosSe realizó una serie de casos, que incluía la revisión de historias clínicas de 28 pacientes atendidos desde 2008 hasta 2013, clasificados según Magerl-AO, Load-Sharing, TLICS, tratamiento conservador y quirúrgico, seguimiento radiológico y funcional según la escala del cuestionario SF-36.
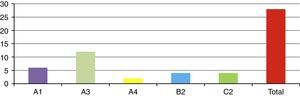
ResultadosCompletaron los criterios de inclusión 12 hombres y 16 mujeres con un seguimiento promedio de 3,1 años y una media de edad de 36,8 años. Según Magerl-AO: 6 tipos A1, 12 tipos A3, 2 tipos A4, 4 tipos B2 y 4 tipos C2. Según Load-Sharing: 9 con puntuación mayor a 6. Según TLICS: 6 con puntuación menor a 4 y 10 con puntuación mayor a 5. Radiográficamente: cifosis prequirúrgica de 12,3° y 16,7°, y en el último control, de 9,7° y 5° para los tratamientos conservador y quirúrgico, respectivamente. El acuñamiento prequirúrgico promedio fue el 30,9% y en el último control, del 6,6 y el 6% para los tratamientos conservador y quirúrgico, respectivamente. El tratamiento conservador se llevó a cabo en 6 pacientes y el quirúrgico, en 22 pacientes: 5 con fijación corta sin fusión y 17 con fijación larga con fusión. De acuerdo con el SF-36, el promedio fue 73 puntos para las de manejo conservador y 60,1 para el tratamiento quirúrgico.
DiscusiónEn fracturas de tipo Burst, según Load-Sharing, el tratamiento quirúrgico con instrumentación corta sin fusión es un método efectivo para lograr la estabilidad y alineación sagital deseada y preservar la función de los segmentos. En fracturas inestables, si bien la instrumentación posterior larga ofrece buenos resultados, sacrifica la función de segmentos adyacentes que podrían conservarse con instrumentación combinada anterior y posterior.
Nivel de evidencia clínicaNivel IV.
The thoracolumbar spine fractures are among the most severe injuries of the human skeleton, especially in younger patients, where they are often related to high energy trauma such as traffic accidents or falls from a great height. The objective of the study is to review our management of traumatic thoracolumbar fractures in young patients.
Materials and methodsA cases series study was performed, including review of medical records of 28 patients treated from 2008 to 2013, ranked by Magerl-AO, Load-Sharing, TLICS, conservative and surgical treatment, monitoring and radiological functional according to the scale of the SF-36.
Results12 men, 16 women, median follow-up of 3.1 years, mean age of 36.8 years. According Magerl-AO: A1 6 types, 12 types A3, 2 types A4, 4 types 4 types B2 and C2. According Load-Sharing: 9 score greater than 6. According TLICS: 6 with less than 4 rating and 10 with the highest score to 5. Radiographically: preoperative kyphosis of 12.3° and 16.7° and the last control 9.7 and 5° for conservative and surgical respectively. The average preoperative wedging was 30.9%, the ultimate control of 6.6 and 6% respectively conservative and surgical. Conservative treatment in 6 patients and surgical in 22 patients, five short fixation without fusion and 17 long fixation with fusion. According to the SF-36, the average was 73 points for conservative management and surgical treatment 60.1.
DiscussionAccording Load-Sharing Burst fractures, surgical treatment with short instrumentation without fusion is an effective method to achieve the desired sagittal alignment stability and preserving the function of the segments. In unstable fractures while the long posterior instrumentation provides good results sacrifice function of adjacent segments that could be preserved with combined anterior and posterior instrumentation.
Evidence levelIV.
La columna vertebral se construye a partir de la alternancia de vértebras, que interconectan con el complejo discoligamentario. Las fracturas de la columna dorsolumbar se presentan entre las lesiones más graves del esqueleto humano, especialmente en los pacientes más jóvenes que a menudo son resultado de traumatismos de alta energía, como accidentes de tránsito o caídas desde gran altura1.
A pesar de una larga historia y de los intentos de clasificarla descriptiva y clínicamente, todavía existe un alto grado de controversia y una amplia variación en el tratamiento de las fracturas toracolumbares traumáticas. No hay algoritmos universalmente aceptados para decidir si un paciente necesita una intervención quirúrgica y, si es así, cuál debería ser la técnica quirúrgica apropiada2.
Un sistema de clasificación de utilidad clínica debe tener buena reproducibilidad, la estimación fiable del pronóstico y la sugerencia de una modalidad de tratamiento. Hemos identificado 3 esquemas de clasificación de las lesiones toracolumbares ampliamente utilizados y reportados durante las últimas 2 décadas: Magerl-AO (1994)3, clasificación de cargas compartidas (Load-Sharing, 1994)4 y clasificación de acuerdo con el Thoracolumbar Injury and Severity Score de Vaccaro (TLICS, 2004)5.
El diagnóstico de la lesión ósea puede llevarse a cabo con gran precisión mediante rayos X y tomografía computarizada. En los últimos años, la RM ha demostrado ser útil como guía de diagnóstico en la identificación de inestabilidad mediante la visualización del complejo discoligamentario posterior. Además, puede descartar la existencia de fractura aguda en ausencia de edema óseo6.
En las últimas décadas, el manejo de las fracturas inestables toracolumbares traumáticas ha pasado de un tratamiento más conservador a un tratamiento quirúrgico. La distinción entre la estabilidad y la inestabilidad, y la existencia de déficit neurológico desempeñan un papel importante en el proceso de diagnóstico y tratamiento. En general, los pacientes con fracturas estables sin deformidad grave se tratan de forma conservadora y los pacientes con lesión de la médula y déficit neurológico progresivo son tratados de forma quirúrgica. Sin embargo, el tratamiento de las fracturas inestables sin déficit neurológico continúa siendo controvertido7,8.
El tratamiento quirúrgico frente al conservador ofrece varias ventajas: primero, la estabilidad espinal inmediata para los pacientes que no pueden tolerar un yeso o el decúbito prolongado en pacientes politraumatizados ya que el reposo prolongado en cama predispone a complicaciones graves potencialmente mortales. La estabilización quirúrgica rápida permite al paciente un traslado y la movilización temprana, comenzar la rehabilitación antes y con menos complicaciones9,10. Segundo, el tratamiento quirúrgico restaura de forma más fiable la alineación sagital, las deformidades de traslación y las dimensiones del canal11,12.
Las técnicas e implantes mejorados proporcionan resultados quirúrgicos satisfactorios, con una disminución de la morbilidad y la mortalidad, y resultados funcionales favorables a largo plazo13.
Los objetivos del tratamiento, quirúrgico o conservador, continúan siendo simples:
- 1.
Proteger los elementos neurales y mantener/restaurar la función neurológica.
- 2.
Prevenir el colapso segmentario y la deformidad.
- 3.
Evitar la inestabilidad espinal y el dolor.
- 4.
Permitir la deambulación temprana y volver a la función.
- 5.
Restaurar la mecánica espinal normal14,15.
Estos objetivos se correlacionan con los principios AO: anatomía, estabilidad, biología y función. La persistencia de una deformidad en los niveles toracolumbar o lumbar a menudo produce una cifosis fija o una espalda plana, que provoca dolor, disfunción y, en algunos casos, el aflojamiento o la rotura del implante16.
Materiales y métodosSe presenta un estudio retrospectivo, del tipo serie de casos, con un total de 28 pacientes con diagnóstico de fractura traumática toracolumbar que fueron atendidos en el Hospital Alcívar de la ciudad de Guayaquil, Ecuador, durante el período 2008-2013. Se excluyeron las fracturas cervicales y del sacro, las fracturas patológicas de origen tumoral u osteoporosis.
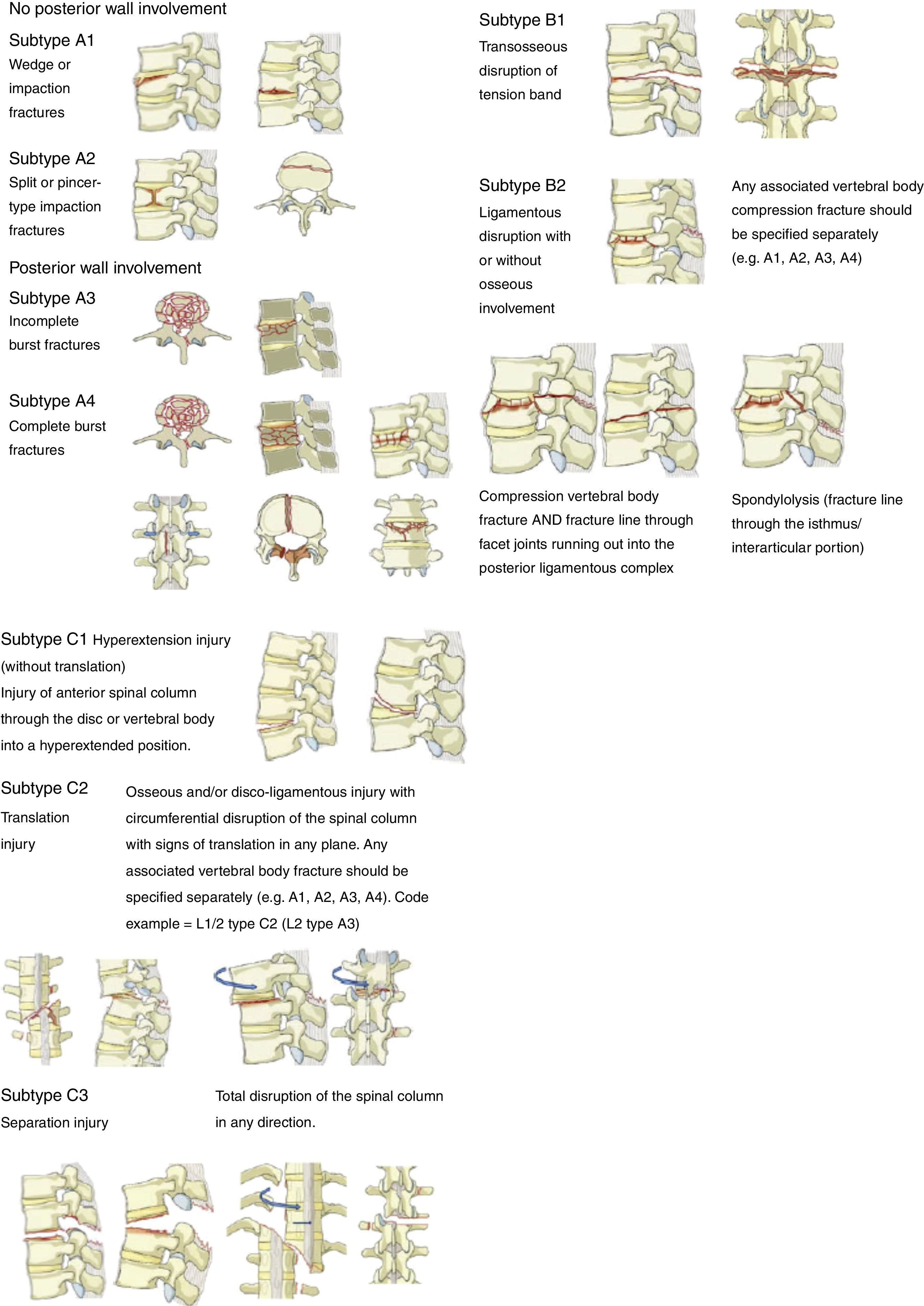
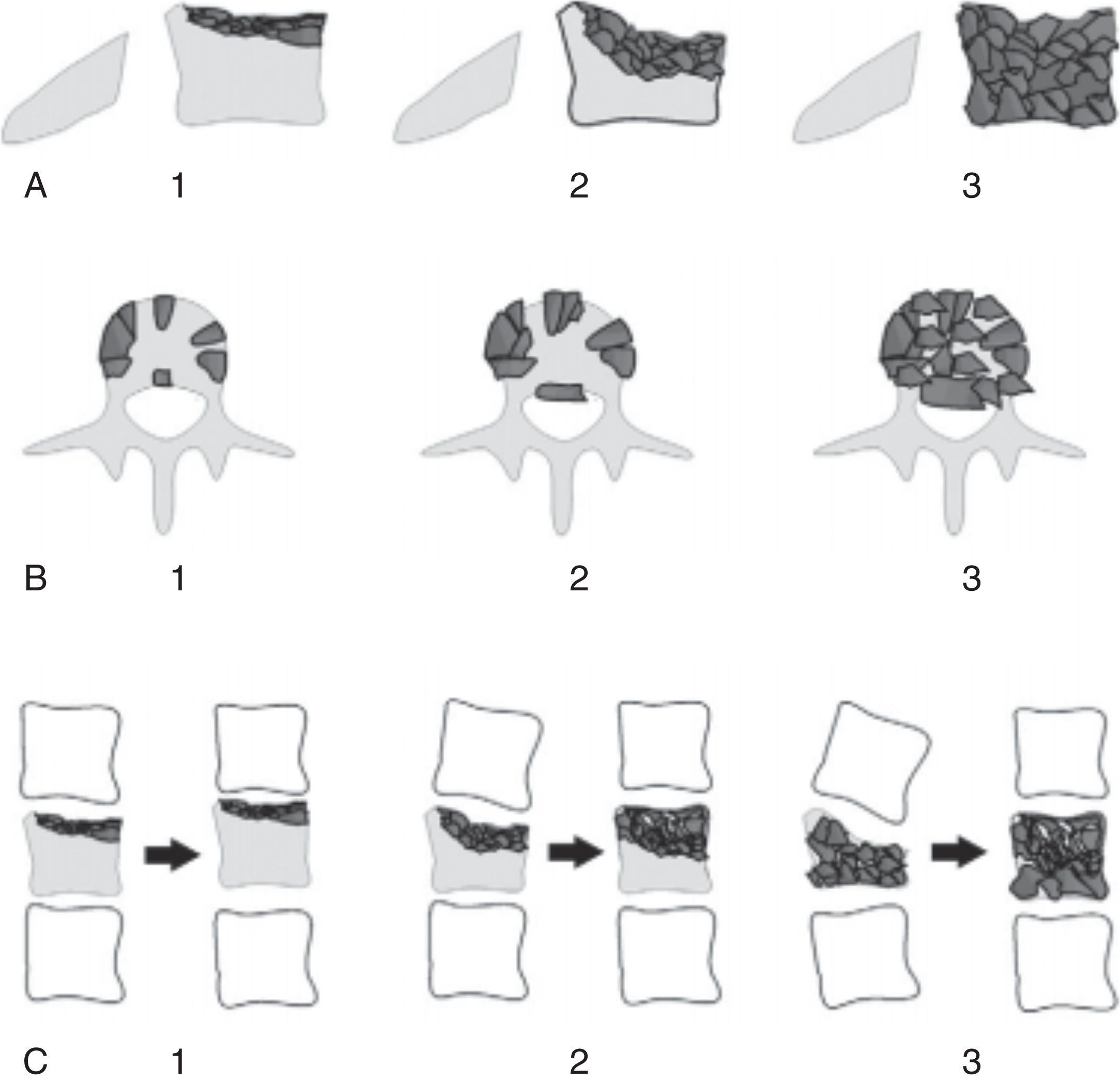
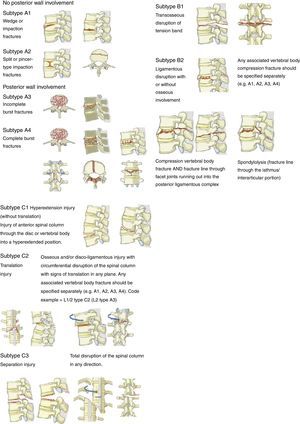
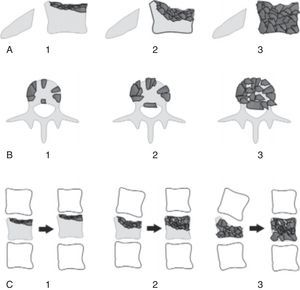
Para la clasificación de las fracturas se utilizó: Magerl-AO (fig. 1), Load-Sharing (fig. 2) y TLICS (tabla 1). Además, se tomaron en consideración factores como edad, sexo, nivel de la fractura y tipos de tratamientos: conservador (corsé toracolumbar) o quirúrgico mediante reducción, fijación corta o larga con fusión o sin ella. Estos datos se extrajeron de las historias clínicas y de las fichas médicas de seguimiento. Además se realizó un control médico a todos los pacientes, el cual incluía valoración clínica y radiológica a través de la entrevista y la observación directa.
Puntuación de la clasificación TLICS
| Parámetro | Puntos |
|---|---|
| Morfología | |
| Fractura con compresión | 1 |
| Fractura de Burst | 2 |
| Traslación/rotación | 3 |
| Distracción | 4 |
| Estado neurológico | |
| Intacto | 0 |
| Lesión radicular | 2 |
| Médula o cono medular | |
| Incompleto | 3 |
| Completo | 2 |
| Cauda equina | 3 |
| Complejo ligamentario posterior | |
| Intacto | 0 |
| Sospechoso/dudoso | 2 |
| Lesionado | 3 |
| Manejo según la puntuación TLICS | |
|---|---|
| Manejo | Puntos |
| No quirúrgico | 0-3 |
| No quirúrgico o quirúrgico | 4 |
| Quirúrgico | ≥5 |
La medición radiológica inicial y del último control incluían los grados de cifosis (método de Konstam), la altura del cuerpo vertebral y el diámetro del canal vertebral (fórmula de Willen). Se utilizó la escala funcional de calidad de vida del SF-36, cuya mayor puntuación es 100 puntos con excelentes resultados y 0 la menor puntuación con malos resultados.
El estudio fue aprobado por las autoridades científicas del Hospital Alcívar; los pacientes firmaron el consentimiento informado para someterse a todos los estudios de diagnóstico y aceptaron voluntariamente ser parte de este estudio, con lo que se cumplía con el acuerdo del Ministerio de Salud Pública de la República del Ecuador en las áreas atinentes a la aprobación, monitoreo, seguimiento y evaluación de los proyectos de investigación en salud.
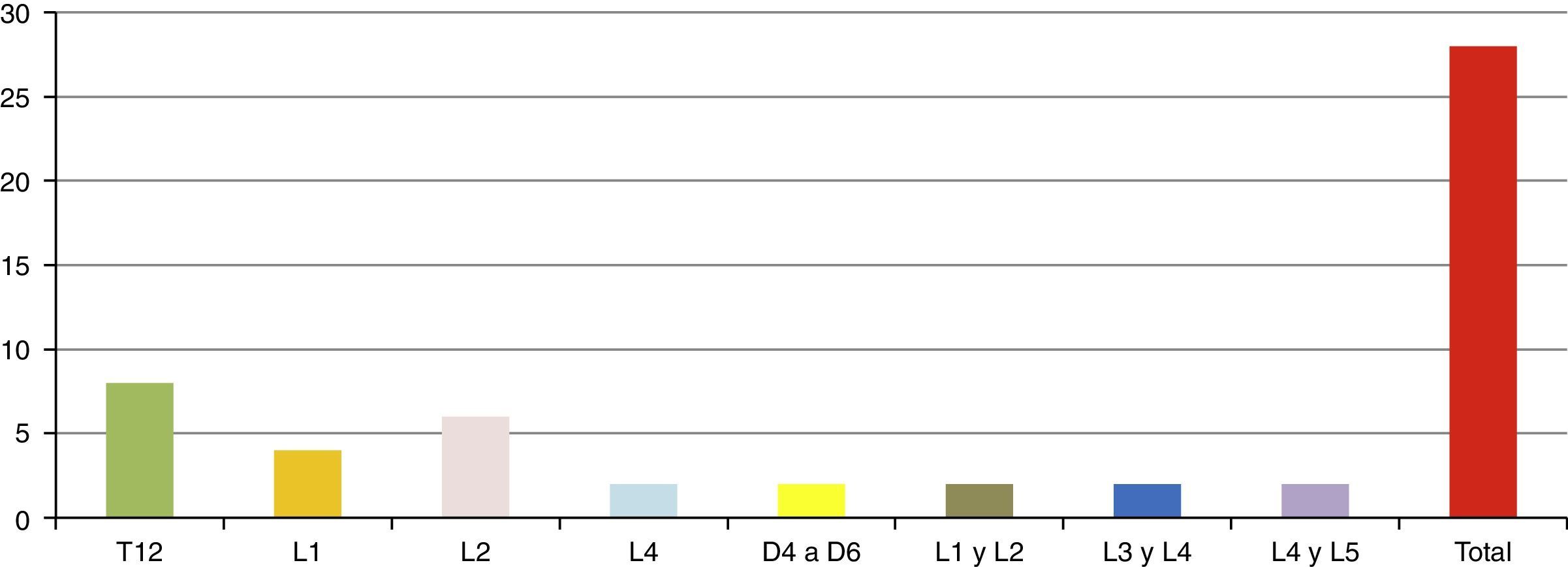
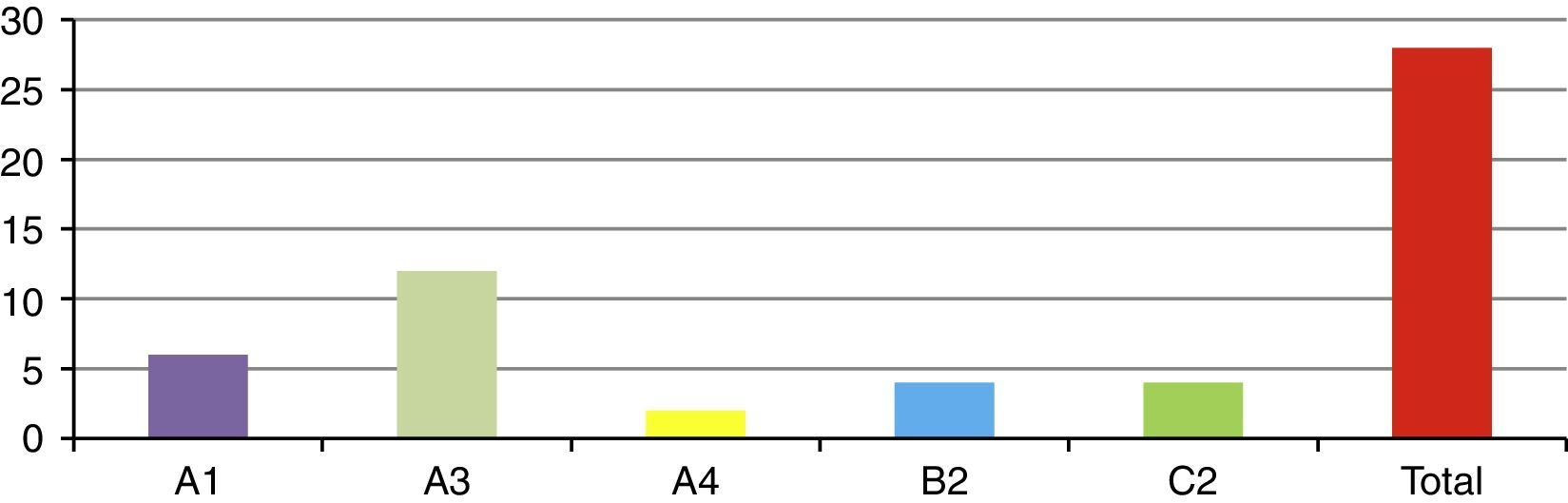
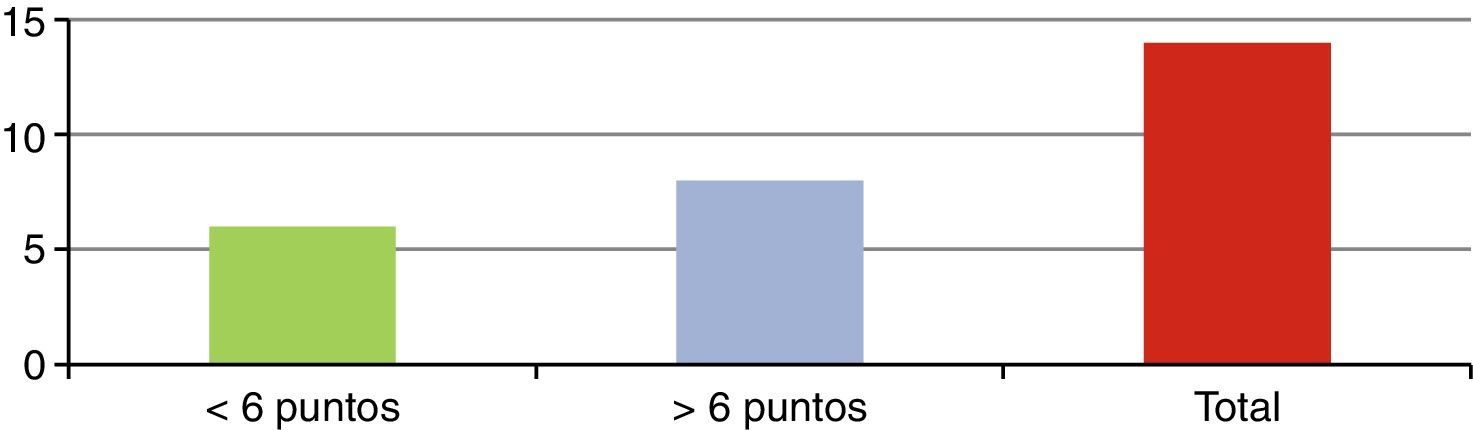
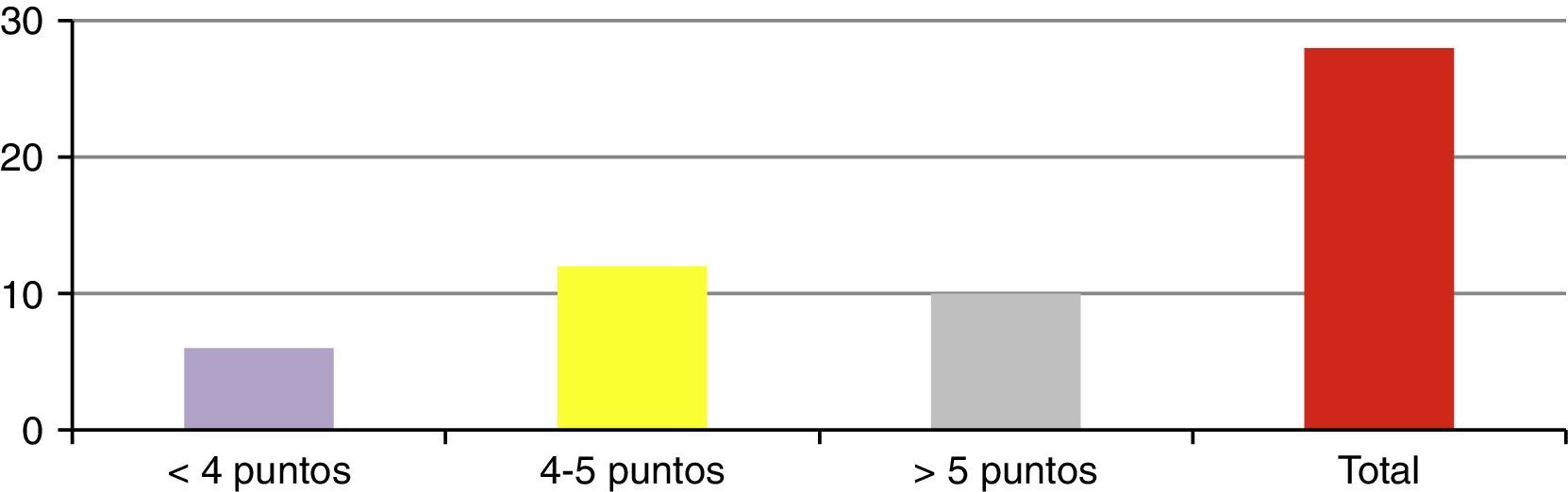
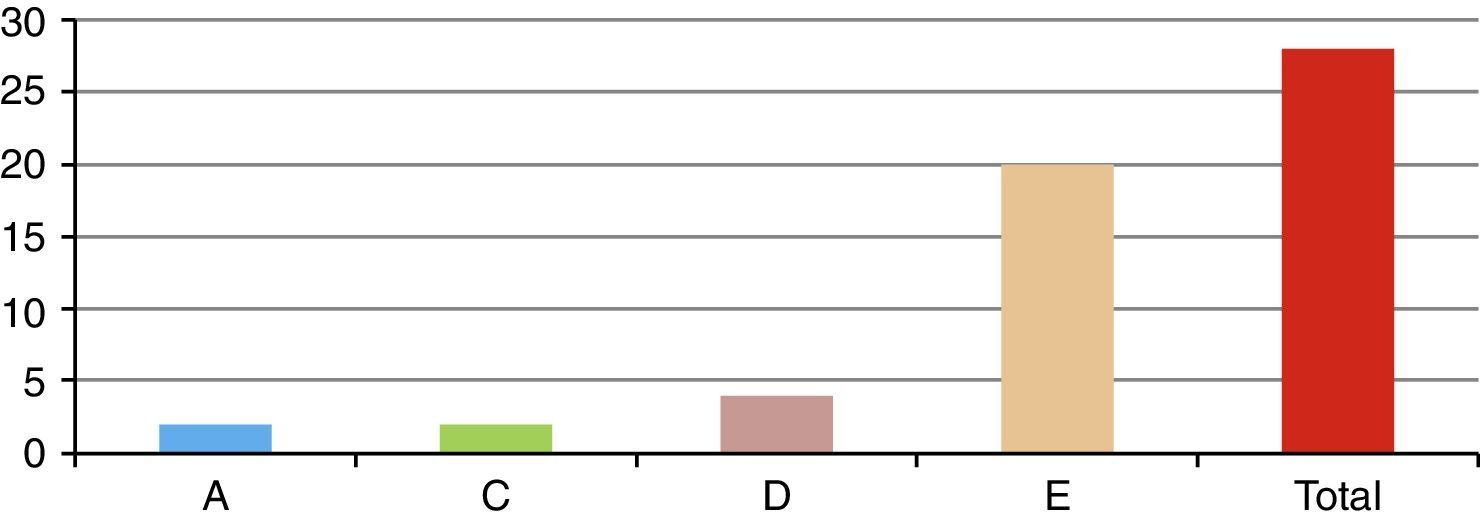
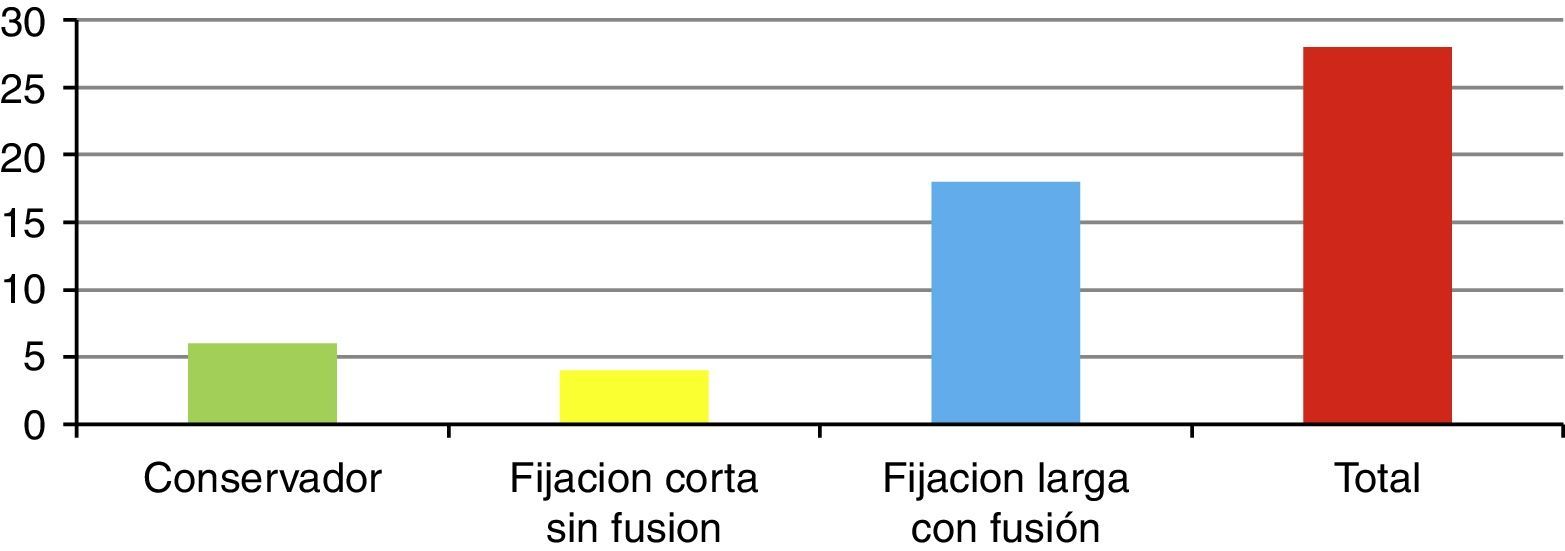
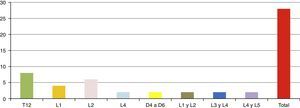
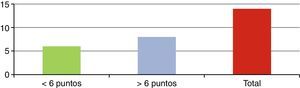
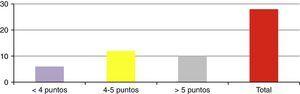
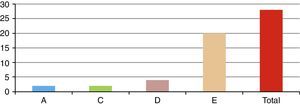
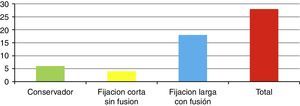
ResultadosSe presentó a un total de 28 pacientes con un promedio de seguimiento de 3,1 años (rango de 6 meses a 5 años). Las principales causas fueron: 8 por accidente de tránsito y 20 por caídas de grandes alturas, 12 pacientes masculinos y 16 pacientes femeninos. La edad promedio fue 36,8 años (rango de 16 a 58 años). De acuerdo con el nivel de la fractura (fig. 3), en 8 casos se presentó en T12, en 6 casos en L2, en 4 casos en L1, en 2 casos en L4, en 2 casos en D4-D6, en 2 casos en L1 y L2, en 2 casos en L3 y L4, y en 2 casos en L4 y L5. De acuerdo con las clasificaciones, según Magerl-AO (fig. 4), 6 pacientes presentaron fractura de tipo A1; 12 pacientes, fractura de tipo A3; 2 pacientes, fractura de tipo A4; 4 pacientes, fractura de tipo B2, y 4 pacientes, fractura de tipo C2. Según la puntuación de Load-Sharing (fig. 5), que en nuestro caso la aplicamos sólo para fracturas de tipo Burst, en 8 pacientes, la puntuación fue mayor de 6 y en 6 pacientes, la puntuación fue menor de 6. De acuerdo con el TLICS (fig. 6), 6 pacientes obtuvieron puntuación de 2 (estables), 12 pacientes con puntuación de 4 (límite entre estables e inestables) y 10 pacientes con puntuación mayor de 5 (inestables). Según las mediciones radiológicas: la cifosis inicial en las fracturas de manejo conservador por término medio fue 12,3°; tras la reducción en el manejo conservador alcanzó un promedio de 2,7°, y en el último control la pérdida de la reducción fue, por término medio, 9,7°; se perdió la reducción en 7° y se recuperó en 2,6° en relación con la cifosis inicial. En las de manejo quirúrgico, la cifosis inicial fue, por término medio, 16,7°, con la reducción y el tratamiento posquirúrgico se logró disminuir la cifosis a un promedio de 2,7°, lo que mejoró el equilibrio sagital de la columna, y en el último control la pérdida de la reducción y el grado de cifosis promedio fue 5°. De acuerdo con el porcentaje de acuñamiento: el promedio en el cuerpo vertebral fracturado fue el 30,9% aunque éste es menor en las de tipo A1 y mayor en las de tipo A3. El acuñamiento promedio a la reducción inicial en las de manejo conservador fue el 1,3% y en el último control aumentó, por término medio, el 6,6%. En las de manejo quirúrgico, el promedio de acuñamiento inicial posquirúrgico fue el 3,7% y en el último control el porcentaje, por término medio, fue el 6%. Según el diámetro del canal vertebral, el promedio del porcentaje de ocupación fue el 36,8% (rango de 0 a 100%) aunque fue más frecuente la ocupación en las fracturas con mecanismo rotacional (tipos B y C), seguidas por las de flexión y compresión axial (tipo A3). De acuerdo con la escala neurológica del ASIA (fig. 7), en 20 pacientes era de tipo E (tipo A de la AO); en 4 pacientes en el momento prequirúrgico era de tipo D (tipo B2 de la AO) aunque en el último control estaban en E; en 2 pacientes, de tipo C (tipo C2 de la AO) que en el último control estaban en E, y 2 pacientes, de tipo A (tipo C2 de la AO), no recuperaron la funcionalidad y permanecieron en A. Según el tipo de tratamiento (fig. 8), en 6 pacientes se realizó manejo conservador con yeso toracolumbar en hiperextensión (tipo A1 de la AO). En 4 pacientes se realizó fijación posterior corta sin fusión (tipo A3 de la AO), con Load-Sharing <6. En 18 pacientes se realizó fijación posterior larga con fusión (cuatro A3, una A4, dos B2 y dos C2 de la AO).
De acuerdo con la escala funcional del SF-36, en el último control la función promedio fue 73 puntos para las de manejo conservador, frente a 60,1 del tratamiento quirúrgico; en 2 casos se presentó una puntuación baja (22 puntos), los cuales estaban relacionados con una fractura C2 y un ASIA A. Se presentaron 3 complicaciones: un caso de fijación larga y fusión sufrió rotura de un pedicular proximal al sexto mes posquirúrgico; en otro paciente con fijación corta sin fusión, al cual no se le había realizado retirada de material de osteosíntesis (RMO) del sistema al año y 8 meses tras traumatismo con carga axial presentó fractura del segmento superior, y un caso de seroma.
DiscusiónActualmente, las fracturas traumáticas toracolumbares en pacientes jóvenes continúan generando controversias y con frecuencia son motivo de discusiones.
En cuanto a las clasificaciones utilizadas, aunque los sistemas se han utilizado de forma implícita para ayudar a los cirujanos a decidir la mejor opción de tratamiento para pacientes de forma individual, muchos de estos programas no han sido diseñados específicamente para este propósito. Un sistema de clasificación clínicamente relevante no sólo debe tener en cuenta la historia natural de un patrón de lesión sino que también debe pronosticar el resultado en una variedad de alternativas de tratamiento.
Magerl-AO y Load-Sharing han sido diseñados con un sistema metodológico similar. Ambos tienen una baja reproducibilidad, son cuestionados por su falta de sugerencias de tratamientos claros y factores pronósticos, y sólo están basados en patrones radiológicos. Sin embargo, la clasificación de cargas compartidas muestra una utilidad terapéutica como factor pronóstico de fracaso de la fijación posterior de segmento corto.
Actualmente, el TLICS se basa en una gran amplitud de experiencia clínica y aplica los resultados esperados de los patrones de fractura reconocidos a través de su sistema de ponderación numérica. Tiene capacidad para una lesión con una morfología grave, un complejo discoligamentario interrumpido y un cuadro neurológico comprometido, y la traduce a una situación clínica de alto riesgo más probable que requiera combinación anterior y posterior.
En un estudio con 53 pacientes con fracturas toracolumbares (Oner et al.), 24 fueron estables de tipo A1, A2 o A3.1 de la AO, con menos de 15° de cifosis y sin afectación neurológica; fueron tratados de forma conservadora, con un corsé toracolumbar en hiperextensión; 29 fueron inestables de tipo A3.3, B o C y 21 fueron tratados quirúrgicamente mediante fijación posterior corta y los 8 restantes mediante fijación posterior larga. En el seguimiento a 2 años, 13 de los 24 pacientes tratados de forma conservadora no tenían dolor en comparación con 27 de los 29 pacientes tratados quirúrgicamente. En el grupo conservador, 11 pacientes reportaron dolor de moderado a grave en comparación con 2 del grupo quirúrgico2.
En un estudio con 86 pacientes (Resch et al.), 30 fueron tratados conservadoramente (tipo A) y 56, quirúrgicamente; el 66% era del tipo A; el 29%, del tipo B, y el 5%, del tipo C. El manejo conservador se realizó con yeso toracolumbar en hiperextensión y el manejo quirúrgico, con fijación posterior y fusión en varios casos. Con un seguimiento promedio de 57 meses, la cifosis se corrigió en 11,1° inmediatamente tras la reducción y ésta se perdió en 14,9° en el último control, con una pérdida total de 3,6°. En los casos quirúrgicos se consiguió una reducción de 18,6° por término medio y en el último control, con una pérdida de la corrección de 12,5°, que termina en una ganancia de 6,1°. En cuanto al grado de satisfacción, el 15% de los pacientes del grupo quirúrgico no estaba satisfecho con el resultado. Todos los pacientes en el grupo tratado de manera conservadora se mostraron satisfechos o muy satisfechos17.
Un total de 23 pacientes menores de 40 años con fracturas toracolumbares fueron tratados con fijación sin fusión (Kim et al.), los implantes se retiraron, por término medio, 9,7 meses después de la fijación inicial de la fractura y los pacientes fueron observados durante más de 18 meses. Las alturas de los cuerpos vertebrales fracturados estaban bien conservadas en el seguimiento final. El ángulo sagital medio inicial fue de 17,2° de cifosis, que se convirtió en 2,8° de lordosis después de la fijación de las fracturas. Este ángulo fue de 1,7° de cifosis justo antes de la extracción del implante y de 2,4° de cifosis justo después de la extracción del implante, y mostró 5,9° de cifosis al final del seguimiento. La pérdida postoperatoria de la corrección ha sido reportada después de la fusión posterior. Knop et al. informaron de una diferencia de medias desde un ángulo postoperatorio de 10,1° (63% de la corrección quirúrgica logrado) para las fracturas toracolumbares18 después de la instrumentación posterior y el injerto óseo transpedicular, lo que sugiere que la adición de un injerto de hueso esponjoso transpedicular no reduce pérdida de corrección19.
En nuestro caso, 6 pacientes fueron manejados conservadoramente con fracturas de tipo A1 y los restantes, de manera quirúrgica; 4 con fijación corta sin fusión de tipo A3 y 18 mediante fijación larga con fusión de tipo A3, B o C. La cifosis inicial en las fracturas de manejo conservador, por término medio, fue 12,3°; tras la reducción en el manejo conservador alcanzó un promedio de 2,7° y en el último control, la pérdida de la reducción fue, por término medio, de 9,7°, tras haberse perdido la reducción en 7° y ganado en 2,6° en relación con la cifosis inicial. En las de manejo quirúrgico, la cifosis inicial fue, por término medio, de 16,7°. Con la reducción y el tratamiento posquirúrgico se logró disminuir la cifosis a un promedio de 2,7° y se mejoró el equilibrio sagital de la columna, y en el último control la pérdida de la reducción y el grado de cifosis promedio fue de 5°.
Hashimoto et al. revisaron a 112 pacientes consecutivos con fractura toracolumbar por estallido y encontraron que los índices de estenosis del canal espinal eran del 35% o más en T11-T12, del 45% o más en el cono medular, y del 55% en la cauda fueron factores importantes para el deterioro neurológico.
Limb et al. estudiaron una serie de 20 pacientes consecutivos y encontraron que no hubo correlación entre el hueso o la interrupción del canal y el grado de compromiso neurológico.
Mohanty et al., en 105 pacientes con fracturas por estallido en las regiones toracolumbar y lumbar, informaron que la diferencia entre el grado de estenosis del canal y la gravedad de déficit neurológico no fue estadísticamente significativa19.
En nuestro estudio, esta estadística no fue significativa. Pacientes con porcentaje de ocupación del canal mayor al 40 y al 50% a nivel lumbar (L1-L2) no mostraron compromiso neurológico. Sin embargo, en otras, las fracturas más complejas (tipos B y C) con un porcentaje de ocupación similar, menor o mayor al anterior, presentaron compromiso neurológico.
Daniel Briem et al., en 204 pacientes con fracturas toracolumbares y sanos que fueron asignados a tres grupos de tratamiento diferentes y uno de control, incluyendo el tratamiento no quirúrgico, quirúrgico por vía posterior y combinado por vía anterior y posterior, evaluaron los resultados funcionales de acuerdo con la escala o cuestionario del SF-36. La puntuación fue 69,1 para el manejo conservador, 58,2 para el de instrumentación posterior en comparación con la puntuación de 80.9 de la población normal1.
En nuestro estudio, en el último control la función por término medio fue de 73 puntos para los de manejo conservador frente a 60,1 para los del tratamiento quirúrgico, y se obtuvo un buen resultado funcional con ambos tratamientos.
El sistema de clasificación debe ser una guía para el tratamiento. Está demostrado que los cirujanos han estandarizado su decisión si, además del mecanismo del traumatismo se asocia la morfología de la lesión a la decisión terapéutica. Tanto la clasificación TLICS como la AO nos permiten tomar una decisión terapéutica adecuada basada en el entendimiento de la fractura.
La RM es una herramienta importante en el estudio de la fractura toracolumbar para determinar la integridad del complejo discoligamentario importante estabilizador de la columna.
En fracturas de tipo Burst seleccionadas, en las cuales se aplica la clasificación de Load-Sharing el tratamiento quirúrgico con instrumentación corta sin fusión es un método efectivo para lograr la estabilidad y alineación sagital deseada y preservar la función de los segmentos.
En fracturas inestables, si bien la instrumentación posterior larga ofrece buenos resultados, sacrifica la función de segmentos adyacentes que podrían conservarse con instrumentación combinada anterior y posterior.
La inestabilidad neurológica se debe al daño mecánico inicial postraumático y no se relaciona con el porcentaje de ocupación del canal (la remodelación es la regla).
Promovemos los principios de la AO en el sentido de que el tratamiento quirúrgico de las fracturas toracolumbares debe buscar la estabilidad, alineación, biología y función de la columna.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Conflicto de interesesNinguno de los autores presenta un conflicto de intereses.