El objetivo del tratamiento quirúrgico es aliviar los síntomas, disminuir el nivel de discapacidad, corregir deformidades, estabilizar la columna, reducir los segmentos fijados, proteger los elementos neurológicos y reducir el tiempo de rehabilitación en pacientes en quienes ha fracasado el manejo conservador. El objetivo del estudio es comparar el porcentaje de limitación funcional y la intensidad del dolor preoperatorio y postoperatorio de pacientes con diagnóstico de canal lumbar estrecho degenerativo con tratamiento quirúrgico mediante técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis.
MetodologíaDiseño descriptivo, comparativo, longitudinal de 30 historias clínicas de pacientes con diagnóstico clínico y mediante imágenes de la patología, en quienes se diligenció la Escala Funcional de Oswestry y la Escala Visual Análoga del Dolor en el período prequirúrgico y a los 3 meses del período posquirúrgico.
ResultadosSe observó afectación del canal lumbar en 2 niveles o más (69,9%) principalmente en L4-L5; se realizó instrumentación de 2 niveles o más en el 79,9%. Los resultados posquirúrgicos mostraron que la diferencia de medias entre la puntuación de la Escala Visual Análoga del Dolor preoperatoria y postoperatoria fue 5,1 puntos y la diferencia de la media±desviación estándar entre la puntuación de la Escala Funcional de Oswestry preoperatoria y postoperatoria fue el 33,3%. Todos los pacientes con tratamiento quirúrgico mediante esta técnica presentaron cambio clínico relevante en el postoperatorio durante un tiempo de seguimiento postoperatorio de 18,6±11,8 meses.
DiscusiónLa técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis fue efectiva para lograr el cambio clínico relevante en los pacientes con diagnóstico de canal lumbar estrecho degenerativo.
Nivel de evidencia clínicaNivel IV.
The primary objective of the surgical treatment is to relieve patient's symptoms, reduce the disability, correct deformities, stabilize the column, diminish the fixed segments, protect neurological organs and decrease rehabilitation time in patients where conservative treatment had failed. The aim of the study is to compare the percentage of functional limitation and pain intensity in the presurgical and postsurgical period in patients with lumbar spinal stenosis with surgical treatment with decompressive laminectomy, transpedicular instrumentation and arthrodesis.
MethodsDescriptive, comparative longitudinal study of 30 records of patients with clinical and imagenological diagnosis, where the Oswestry Disability Index and Visual Analogue Scale were applied in the pre and three-months postsurgical treatment.
ResultsThe most of the patients had canal defects in two or more levels (69.9%), mainly between L4-L5. Needed instrumentation of two or more levels (79.9%). There were intrasurgical complications in three of the patients (13.3%), all were dural tears; it was only one case of fistula as postsurgical complication (3,3%). About postsurgical results, it was observed a median difference of Visual Analog Scale between presurgical and postsurgical of 5.1 points, and the difference in the median and standard deviation in the pre and postsurgical Oswestry Disability Index of 33.3%. All of the patients submitted to surgical treatment by this technique had relevant postsurgical clinical relevance during a postsurgical following of 18,6±11,8 months.
DiscussionThe decompressive laminectomy technique, transpedicular instrumentation and arthrodesis was effective to accomplish a clinical relevant benefit in patients with degenerative lumbar spinal stenosis.
Evidence levelIV.
La estenosis lumbar de origen degenerativo es una causa frecuente de incapacidad funcional. Éste es el diagnóstico más frecuente en la cirugía de columna lumbar en pacientes mayores de 65 años en Estados Unidos1–4. En nuestro país representa un gran costo económico para el sistema de salud5,6; es la tercera causa de consulta en los servicios de urgencias y la cuarta causa de consulta en los servicios de medicina general, además de ocupar el segundo lugar entre las enfermedades profesionales.
El canal lumbar estrecho degenerativo actualmente se describe como la disminución progresiva de las dimensiones del canal espinal lumbar y del foramen neural, que conduce a una constricción de las raíces nerviosas, elementos vasculares y de la cauda equina, causada por un proceso degenerativo crónico capaz de provocar manifestaciones clínicas7–9; para establecer el diagnóstico, son importantes dos criterios: existencia de síndrome clínico (síntomas) asociado con imágenes que revelen un canal lumbar estrecho (estructural). El síntoma más frecuente es el dolor lumbar y el síntoma cardinal es la pseudoclaudicación intermitente o claudicación neurógena que se produce por la bipedestación prolongada o el ejercicio10–12.
Con la evolución del manejo quirúrgico, muchos autores han propuesto una gama de técnicas quirúrgicas con fines descompresivos13,14. Por la tasa de inestabilidad posquirúrgica y pseudoartrosis de la artrodesis no instrumentada y la laminectomía total, se ha implementado la descompresión del componente raquídeo mediante la resección de todos los elementos anatómicos causantes de la estenosis lumbar y de manera simultánea la estabilización del segmento comprometido mediante instrumentación con tornillos pediculares y aplicación de injerto óseo para lograr la fusión y así lograr manejar la mejoría de los síntomas y la disminución de la tasa de síndrome poslaminectomía y colapso vertebral15–18.
Por tanto, el objeto del estudio es comparar el porcentaje de limitación funcional e intensidad del dolor preoperatorio y postoperatorio de pacientes con diagnóstico de canal lumbar estrecho degenerativo con tratamiento quirúrgico mediante técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis en 3 instituciones hospitalarias de la ciudad en el período comprendido entre enero de 2008 y enero de 2013.
Materiales y métodosPara comparar el porcentaje de limitación funcional e intensidad del dolor preoperatorio y postoperatorio de pacientes con diagnóstico de canal lumbar estrecho degenerativo con tratamiento quirúrgico mediante técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis en 3 instituciones hospitalarias de la ciudad en el período comprendido entre enero de 2008 y enero de 2013, se realizó un estudio descriptivo, comparativo y retrospectivo. Se revisaron todas las historias clínicas de pacientes mayores de 18 años con diagnóstico clínico e imágenes de canal lumbar estrecho adquirido de origen degenerativo. La búsqueda de historias clínicas se realizó mediante la identificación de los pacientes registrados con los códigos de diagnóstico de la clasificación internacional de enfermedades (CIE-10) M511 (Trastorno de disco lumbar y otros, con radiculopatía) y M472 (Otras espondilosis con radiculopatía). Los pacientes clasificados con estos códigos diagnósticos, quienes en efecto presentaban un diagnóstico de canal lumbar estrecho degenerativo, en quienes se realizó laminectomía asociada con foraminotomía, resección del ligamento amarillo, artrectomía bilateral e instrumentación con tornillos transpediculares poliaxiales en tres centros por el Servicio de Cirugía de Columna Ortopédica del 1 de enero de 2008 al 31 de enero de 2013, previa firma de consentimiento informado.
En la muestra se incluyeron las historias clínicas obtenidas del archivo de cada institución y así se definió la población de estudio. Se comparó la intensidad del dolor a través de la Escala Visual Análoga del Dolor (EVA) que permite establecer la intensidad del dolor en tres categorías: dolor leve (puntuación de 0 a 3); dolor moderado (puntuación de 4 a 6), y dolor intenso (puntuación de 7 a 10). Además, se comparó el nivel de limitación funcional mediante el Índice de Discapacidad de Oswestry (validada por Payares et al. y ambas ampliamente utilizadas en Colombia)19, que consiste en una encuesta a los pacientes con dolor lumbar crónico para identificar la repercusión funcional que el dolor lumbar tiene sobre las actividades de su vida diaria. Ambas escalas fueron diligenciadas por el paciente en el período prequirúrgico inmediato el mismo día del procedimiento y nuevamente a los 3 meses tras la cirugía en la consulta de control por consulta externa; los formatos diligenciados y con el porcentaje de discapacidad se anexaban a la historia clínica y a la historia clínica sistematizada de los centros en que se recolectó la muestra.
Los criterios de exclusión fueron historias clínicas de pacientes con diagnóstico de canal lumbar estrecho secundario o adquirido por causas no degenerativas o asociado con otra patología lumbar calificada como de origen laboral, antecedentes de cirugía previa en el segmento lumbar, estrechez del canal medular en niveles cefálicos en L1-L2, espondilolistesis de alguna vértebra lumbar concomitante mayor del 25%, escoliosis de alguna vértebra lumbar concomitante mayor de 25°, listesis lateral de alguna vértebra lumbar concomitante mayor de 4 mm o aquellas historias clínicas en las cuales no se encuentren registradas la valoración objetiva con escala visual análoga del dolor y escala funcional de Oswestry.
Se obtuvieron 30 historias clínicas con registros completos. En todos los pacientes se analizaron características sociodemográficas (edad, género y procedencia); características clínicas sobre mejoría o empeoramiento de los síntomas posquirúrgicos, y datos inherentes al acto quirúrgico, como tiempo de duración del procedimiento, volumen del sangrado, numero de niveles instrumentados, complicaciones intraoperatorias o no, y la necesidad de transfusiones sanguíneas en el postquirúrgico temprano o no. De igual manera se tuvieron en cuenta todas las evoluciones prequirúrgicas y posquirúrgicas realizadas por el Servicio de Cirugía de Columna Ortopédica. Todos los datos obtenidos se depositaron en el instrumento diseñado para la recolección.
Análisis estadísticoLas características clínicas basales se resumieron en medias±desviaciones estándar para las variables cuantitativas y en porcentajes para las variables cualitativas. El análisis univariado por variables cuantitativas para buscar la relación con el cambio clínico relevante se realizó con la prueba de la t de Student. El análisis univariado por variables cualitativas para buscar la relación con el cambio clínico relevante se realizó con la prueba de la χ2. Se realizó cálculo del coeficiente de correlación de Pearson y para el análisis multivariado para estimar la relación con el cambio clínico relevante se realizó un análisis de regresión lineal múltiple. Se consideró un valor de p<0,05 como significativo. Para todos los cálculos se utilizó el programa STATA SE, versión 10.1.
Aspectos éticosLa resolución 008430/93 del Ministerio de Salud de la República de Colombia acerca de ética de investigaciones en salud humana lo define como una investigación sin riesgo.
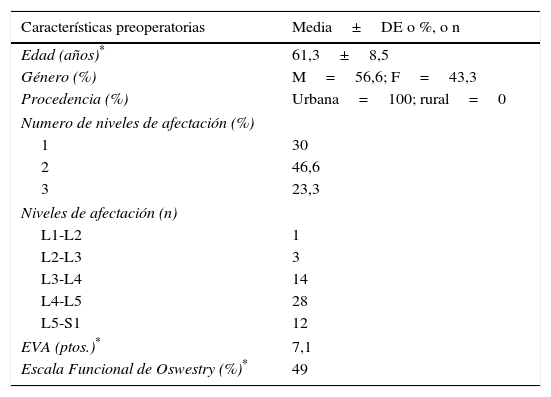
ResultadosCaracterísticas preoperatoriasSe revisaron 30 historias clínicas de pacientes con diagnóstico de canal lumbar estrecho degenerativo con tratamiento quirúrgico mediante técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis. La media±desviación estándar de la edad fue 61,3±8,5 años. El 56,6% de los pacientes era de género masculino y el 100% vivía en zona urbana. La mayoría de los pacientes tenía afectación del canal lumbar en dos niveles o más (69,9%) y principalmente en L4-L5 (28), L3-L4 (14) y L5-S1 (12) del canal lumbar (tabla 1).
Características preoperatorias
| Características preoperatorias | Media±DE o %, o n |
|---|---|
| Edad (años)* | 61,3±8,5 |
| Género (%) | M=56,6; F=43,3 |
| Procedencia (%) | Urbana=100; rural=0 |
| Numero de niveles de afectación (%) | |
| 1 | 30 |
| 2 | 46,6 |
| 3 | 23,3 |
| Niveles de afectación (n) | |
| L1-L2 | 1 |
| L2-L3 | 3 |
| L3-L4 | 14 |
| L4-L5 | 28 |
| L5-S1 | 12 |
| EVA (ptos.)* | 7,1 |
| Escala Funcional de Oswestry (%)* | 49 |
DE: desviación estándar; EVA: Escala Visual Análoga del Dolor; F: femenino; M: masculino; n: número de pacientes; ptos.: puntos.
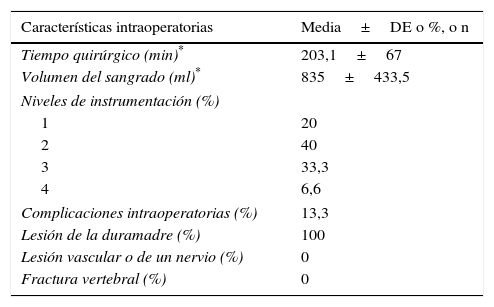
La media±desviación estándar del tiempo quirúrgico fue 203,1±67 minutos. La media±desviación estándar del volumen del sangrado quirúrgico fue 835±433,5 ml. En la mayoría de los pacientes se realizó instrumentación de dos niveles o más (79,9%). Se presentaron complicaciones intraoperatorias en el 13,3%, específicamente lesiones de la duramadre. No hubo lesiones vasculares, lesiones nerviosas ni fracturas vertebrales (tabla 2).
Características intraoperatorias
| Características intraoperatorias | Media±DE o %, o n |
|---|---|
| Tiempo quirúrgico (min)* | 203,1±67 |
| Volumen del sangrado (ml)* | 835±433,5 |
| Niveles de instrumentación (%) | |
| 1 | 20 |
| 2 | 40 |
| 3 | 33,3 |
| 4 | 6,6 |
| Complicaciones intraoperatorias (%) | 13,3 |
| Lesión de la duramadre (%) | 100 |
| Lesión vascular o de un nervio (%) | 0 |
| Fractura vertebral (%) | 0 |
DE: desviación estándar; n: número de pacientes.
Solo se presentó un caso de fístula como complicación postoperatoria (3,3%). La media±desviación estándar del tiempo de seguimiento postoperatorio fue 18,6±11,8 meses. La diferencia de medias entre la puntuación de la EVA preoperatoria y la postoperatoria fue 5,1 puntos. La media±desviación estándar del tiempo para movilizarse en cama, sentarse, disponerse en bipedestación y marchar con ayuda fue 1,1 + 0,3 días, 2,1±0,4 días, 2,9±0,5 días y 3,5±0,9 días, respectivamente. La diferencia de la media±desviación estándar entre la puntuación de la Escala Funcional de Oswestry preoperatoria y postoperatoria fue el 33,3% (tabla 3).
Características postoperatorias
| Características postoperatorias | Media±DE o %, o n |
|---|---|
| Complicaciones postoperatorias (%) | 3,3 |
| Fístula (%) | 100 |
| 0. Infección en el sitio operativo, hematoma o seroma, IVU, confusión mental, TEP, falla renal, hemorragia digestiva, reintervención y mala colocación del material (%) | 0 |
| 1. EVA (ptos.)* | 2 |
| Escala Funcional de Oswestry (%) | 15,6 |
| Funcionalidad posquirúrgica | |
| Movilización solamente en cama (días)* | 1,1±0,3 |
| Sedente con ayuda (días)* | 2,1 + 0,4 |
| Bipedestación con ayuda (días)* | 2,9 + 0,5 |
| Marcha con ayuda (días)* | 3,5±0,9 |
| Cambio clínico (%)* | 33,3 |
DE: desviación estándar; EVA: Escala Visual Análoga del Dolor; IVU: infección de vías urinarias; n: número de pacientes; ptos.: puntos; TEP: trastorno por estrés postraumático.
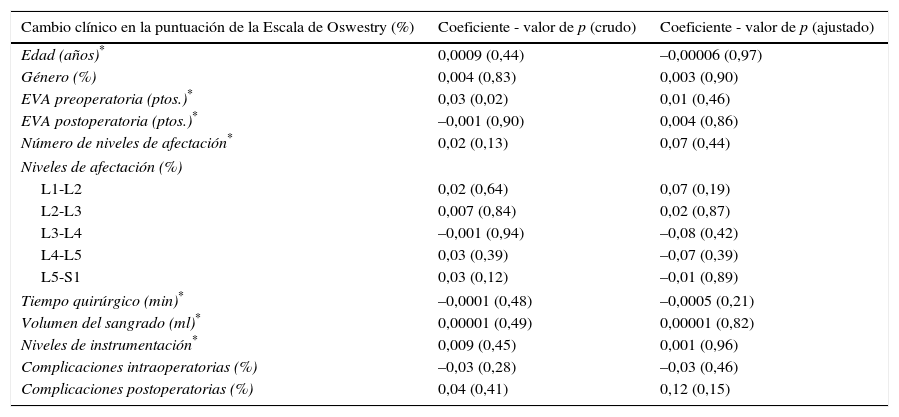
Hubo una correlación positiva muy débil (r=0,14) entre el porcentaje de cambio clínico en la puntuación de la Escala de Oswestry y el número de niveles de instrumentación quirúrgica. La correlación entre el cambio en la puntuación de la EVA y el número de niveles de instrumentación fue positiva muy débil (r=0,14). Respecto a la correlación con las características intraoperatorias, hubo una correlación negativa (r=-0,14) y positiva muy débil (r=0,12) entre el porcentaje de cambio clínico en la puntuación de la Escala de Oswestry y el tiempo quirúrgico y el volumen de sangrado, respectivamente. La correlación entre el cambio en la puntuación de EVA y el tiempo quirúrgico y el volumen de sangrado fue positiva muy débil (r=0,20 y r=0,29). Según el desarrollo de complicaciones intraoperatorias, no hubo diferencias significativas en el porcentaje de cambio clínico en la puntuación de la Escala de Oswestry (sin complicaciones-33,3% frente al 38%-con complicaciones; p=0,28) y el cambio en puntuación de EVA (sin complicaciones-4,2 puntos frente a 5,2 puntos-con complicaciones; p=0,06).
Cambio clínico relevanteTodos los pacientes presentaron un cambio clínico relevante (≥15% en la puntuación de la Escala de Oswestry). No se puso de manifiesto relación lineal entre el porcentaje de cambio clínico en la puntuación de la Escala de Oswestry y el número de niveles de instrumentación, el tiempo quirúrgico y el volumen de sangrado. El puntaje de EVA preoperatorio se relacionó significativamente con el porcentaje de cambio clínico en la puntuación de la Escala de Oswestry en el análisis crudo, pero no en el ajustado (el ajuste se hizo con todas las variables: edad, género, EVA preoperatoria y postoperatoria, número de niveles de afectación, nivel de afectación, tiempo quirúrgico, volumen de sangrado, niveles de instrumentación, complicaciones intraoperatorias y postoperatorias; el análisis que se realizó fue una regresión lineal múltiple). No hubo relación lineal con otras variables (tabla 4).
Cambio clínico en la puntuación de la Escala de Oswestry
| Cambio clínico en la puntuación de la Escala de Oswestry (%) | Coeficiente - valor de p (crudo) | Coeficiente - valor de p (ajustado) |
|---|---|---|
| Edad (años)* | 0,0009 (0,44) | –0,00006 (0,97) |
| Género (%) | 0,004 (0,83) | 0,003 (0,90) |
| EVA preoperatoria (ptos.)* | 0,03 (0,02) | 0,01 (0,46) |
| EVA postoperatoria (ptos.)* | –0,001 (0,90) | 0,004 (0,86) |
| Número de niveles de afectación* | 0,02 (0,13) | 0,07 (0,44) |
| Niveles de afectación (%) | ||
| L1-L2 | 0,02 (0,64) | 0,07 (0,19) |
| L2-L3 | 0,007 (0,84) | 0,02 (0,87) |
| L3-L4 | –0,001 (0,94) | –0,08 (0,42) |
| L4-L5 | 0,03 (0,39) | –0,07 (0,39) |
| L5-S1 | 0,03 (0,12) | –0,01 (0,89) |
| Tiempo quirúrgico (min)* | –0,0001 (0,48) | –0,0005 (0,21) |
| Volumen del sangrado (ml)* | 0,00001 (0,49) | 0,00001 (0,82) |
| Niveles de instrumentación* | 0,009 (0,45) | 0,001 (0,96) |
| Complicaciones intraoperatorias (%) | –0,03 (0,28) | –0,03 (0,46) |
| Complicaciones postoperatorias (%) | 0,04 (0,41) | 0,12 (0,15) |
DE: desviación estándar; EVA: Escala Visual Análoga del Dolor.
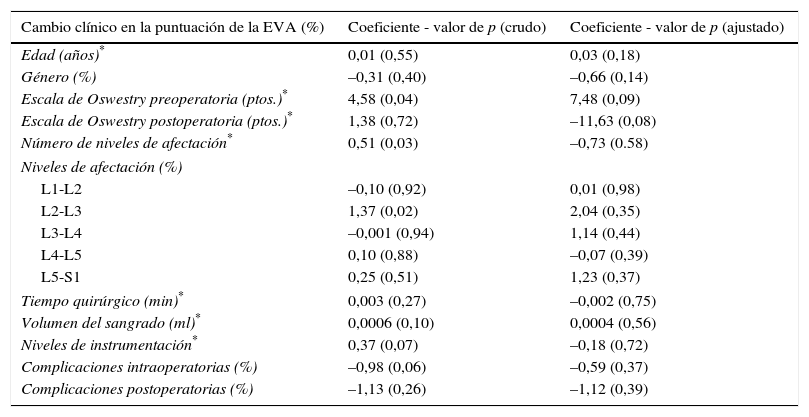
No hubo relación lineal entre la puntuación de EVA y el número de niveles de instrumentación, el tiempo quirúrgico y el volumen de sangrado. La puntuación de la Escala de Owestry preoperatoria, el número de niveles de afectación y el nivel de afectación L2-L3 se relacionaron significativamente con el porcentaje de cambio clínico en la puntuación de EVA en el análisis crudo, pero no en el ajustado. No hubo relación lineal con otras variables (tabla 5).
Cambio clínico en la puntuación de la EVA
| Cambio clínico en la puntuación de la EVA (%) | Coeficiente - valor de p (crudo) | Coeficiente - valor de p (ajustado) |
|---|---|---|
| Edad (años)* | 0,01 (0,55) | 0,03 (0,18) |
| Género (%) | –0,31 (0,40) | –0,66 (0,14) |
| Escala de Oswestry preoperatoria (ptos.)* | 4,58 (0,04) | 7,48 (0,09) |
| Escala de Oswestry postoperatoria (ptos.)* | 1,38 (0,72) | –11,63 (0,08) |
| Número de niveles de afectación* | 0,51 (0,03) | –0,73 (0.58) |
| Niveles de afectación (%) | ||
| L1-L2 | –0,10 (0,92) | 0,01 (0,98) |
| L2-L3 | 1,37 (0,02) | 2,04 (0,35) |
| L3-L4 | –0,001 (0,94) | 1,14 (0,44) |
| L4-L5 | 0,10 (0,88) | –0,07 (0,39) |
| L5-S1 | 0,25 (0,51) | 1,23 (0,37) |
| Tiempo quirúrgico (min)* | 0,003 (0,27) | –0,002 (0,75) |
| Volumen del sangrado (ml)* | 0,0006 (0,10) | 0,0004 (0,56) |
| Niveles de instrumentación* | 0,37 (0,07) | –0,18 (0,72) |
| Complicaciones intraoperatorias (%) | –0,98 (0,06) | –0,59 (0,37) |
| Complicaciones postoperatorias (%) | –1,13 (0,26) | –1,12 (0,39) |
DE: desviación estándar; EVA: Escala Visual Análoga del Dolor.
Actualmente, el síndrome de canal estrecho degenerativo es el diagnóstico más común en adultos mayores de 65 años a quienes se les realiza cirugía de columna vertebral20. A pesar del tratamiento quirúrgico extenso para la estenosis espinal lumbar, existen muy pocos datos acerca de la evolución y una amplia variación en las tasas de éxito reportados. Algunos autores han informado de buenos a excelentes resultados posquirúrgicos para la mayoría de los pacientes sin deterioro sustancial en el tiempo21–23; otros han informado que los resultados no son tan favorables24,25; una posible explicación de estos resultados contradictorios son las diferencias en el diseño de estudios, tiempos de seguimiento o diferencias en las características basales de los pacientes.
Airaksinen et al.26 siguieron a pacientes operados de canal lumbar estrecho degenerativo durante períodos largos de 4,3 años usando la Escala de Oswestry y mostraron su mejoría. Estos estudios, los más grandes publicados, sólo incluyeron resultados de pacientes con laminectomía, a quienes no se les practicó artrodesis con instrumentación transpedicular; lo anterior nos muestra el panorama mundial de investigaciones sobre tratamiento de canal lumbar estrecho degenerativo con la técnica laminectomía descompresiva, instrumentación transpedicular y artrodesis: los efectos a corto y largo plazos aún continúan siendo desconocidos.
Se encontró mayor incidencia de canal lumbar estrecho degenerativo en pacientes de la séptima década de la vida y el nivel de mayor afectación es L4-L527, datos que son similares a los publicados en la bibliografía internacional; en cambio, respecto al género, el predominio fue del sexo masculino con el 56,6%, cifra que dista de los resultados internacionales (43%)28.
Westergaard et al.29 y Weinstein et al.30 mostraron que la complicación intraoperatoria más frecuente es la lesión de la duramadre (17,8 y 13,3%, respectivamente), resultados que son muy similares a los obtenidos en el presente trabajo (13,3%). En nuestro estudio, todos los pacientes presentaron un cambio clínico relevante en la puntuación de la Escala de Oswestry correspondiente al 33%, hallazgo comparable con los datos obtenidos por Weinstein et al., quienes al año de seguimiento obtuvieron una mejoría del 33,9% y a los 4 años, del 28,2%. Malmivaara et al. en 2007 publicaron resultados, en los cuales hubo diferencias en la Escala de Oswestry entre pacientes con artrodesis y no artrodesados del 37,5 y el 33%, respectivamente, que a los 2 años disminuyeron al 15,1 y el 22,8%. Sin embargo, el 90% de estos pacientes padecía espondilolistesis31. La existencia de esta condición es un agravante para los resultados clínicos posquirúrgicos y en nuestro estudio fue un criterio de exclusión (espondilolistesis mayor del 25%). A pesar de esto, los datos publicados por Malmivaara sugieren que los que estuvieron bajo fusión tuvieron favorables resultados con mejoría de los síntomas, comparados con aquellos pacientes sin artrodesis, por la resolución de la inestabilidad en los primeros.
En la bibliografía nacional solamente se cuenta con un estudio de la aplicación de esta técnica quirúrgica. Evaluó las diferentes presentaciones clínicas y complicaciones en cuanto a la fijación y artrodesis en pacientes con canal lumbar estrecho. En la mayoría de los pacientes se involucraron segmentos cortos de dos o tres vértebras (60 y 28,8%) y en nuestro estudio (40 y 33,3%), aunque éste es uno de los principales objetivos de la fijación transpedicular, preserva mayor número de segmentos móviles. Sin embargo, no hay resultados nacionales previos de la comparación preoperatoria y postoperatoria del nivel de limitación funcional y del dolor.
No hubo relación lineal entre la puntuación de la EVA ni de la Escala de Oswestry y el número de niveles de instrumentación, el tiempo quirúrgico y el volumen de sangrado. No se encontraron resultados de estudios previos comparables.
El presente estudio tiene fortalezas: una población homogénea con su diagnóstico bien definido; el tratamiento quirúrgico fue planeado en todos los pacientes antes de que fueran incluidos en el estudio; se utilizó toda la población de 6 años de tres centros de la ciudad; el mismo cirujano efectuó la técnica quirúrgica en todos los casos; las escalas utilizadas son validadas para garantizar calidad en la medición, y no existe un estudio similar publicado a nivel local, regional ni nacional. Las limitaciones son que la población continúa siendo pequeña, así como el tiempo del seguimiento posquirúrgico, lo que no permite evaluar si el cambio clínico es significativo a largo plazo.
En el estudio, todos los pacientes con tratamiento quirúrgico mediante técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis presentaron cambio clínico relevante en el postoperatorio de acuerdo con la definición de la FDA, durante un tiempo de seguimiento postoperatorio de 18,6±11,8 meses. La diferencia de la media±desviación estándar entre la puntuación de la Escala Funcional de Oswestry preoperatoria y postoperatoria fue el 33,3%. La diferencia de medias entre la puntuación de la EVA preoperatoria y postoperatoria fue 5,1 puntos. No hubo concordancia fuerte ni relación lineal entre el cambio clínico y el número de niveles de instrumentación, el tiempo quirúrgico y el volumen de sangrado. La técnica de laminectomía descompresiva, instrumentación transpedicular y artrodesis fue efectiva para lograr el cambio clínico relevante en los pacientes con diagnóstico de canal lumbar estrecho degenerativo. Recomendamos la inclusión de esta técnica quirúrgica dentro del aprendizaje de los residentes de ortopedia y traumatología.
Consideramos que el presente trabajo puede servir como base para investigaciones posteriores de manera prospectiva, aleatorizada y controlada.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo se ha financiado con recursos propios de los investigadores. Los procedimientos quirúrgicos e insumos hospitalarios se aportaron dentro de la atención asistencial.
Conflicto de interesesNinguno de los autores presenta conflicto de intereses.