El dolor musculoesquelético es prevalente en niños y niñas. Sus causas principales son traumatismos, «dolores de crecimiento» o apremiantes, como infecciones; sin embargo, es necesario ampliar los diagnósticos diferenciales hacia enfermedades neoplásicas, entre las cuales la leucemia linfoblástica aguda (LLA) es el proceso más frecuente. El objetivo es evaluar las manifestaciones musculoesqueléticas de la LLA en niños y niñas.
Materiales y métodosSe realizó un estudio observacional. Serie de casos, con 44 pacientes en total entre 0 y 18 años con diagnóstico de LLA, en quienes evaluamos las manifestaciones en el período comprendido entre febrero de 2010 y febrero de 2011. Tras ingresar en el Servicio de Hematooncología del Hospital Pediátrico Fundación de la Misericordia, de Bogotá, se registraron las siguientes variables: edad, género, localización anatómica de signos y síntomas, relación con hallazgos radiográficos, niveles de hemoglobina, proteína C-reactiva, leucocitos y lactato deshidrogenasa (LDH).
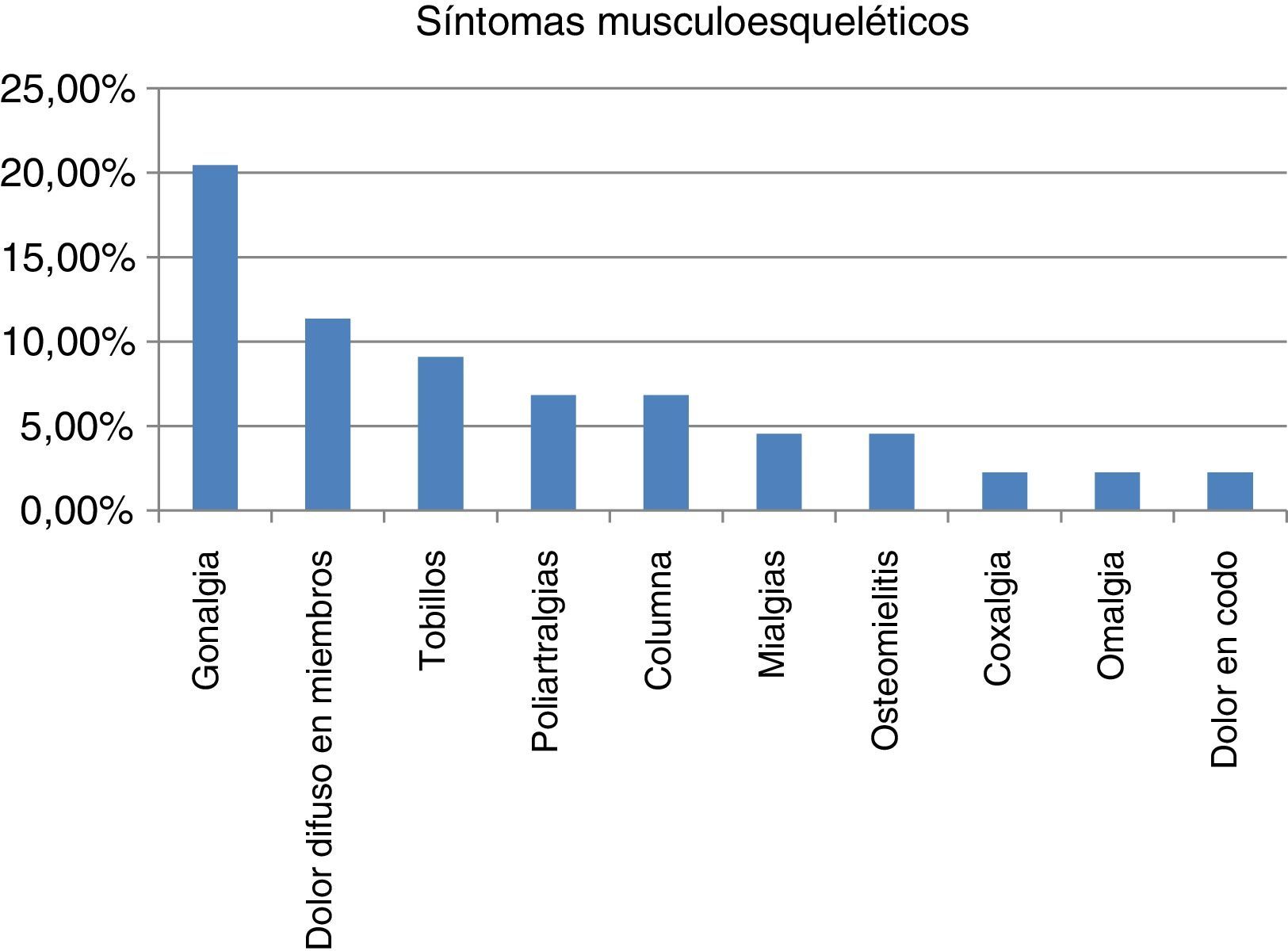
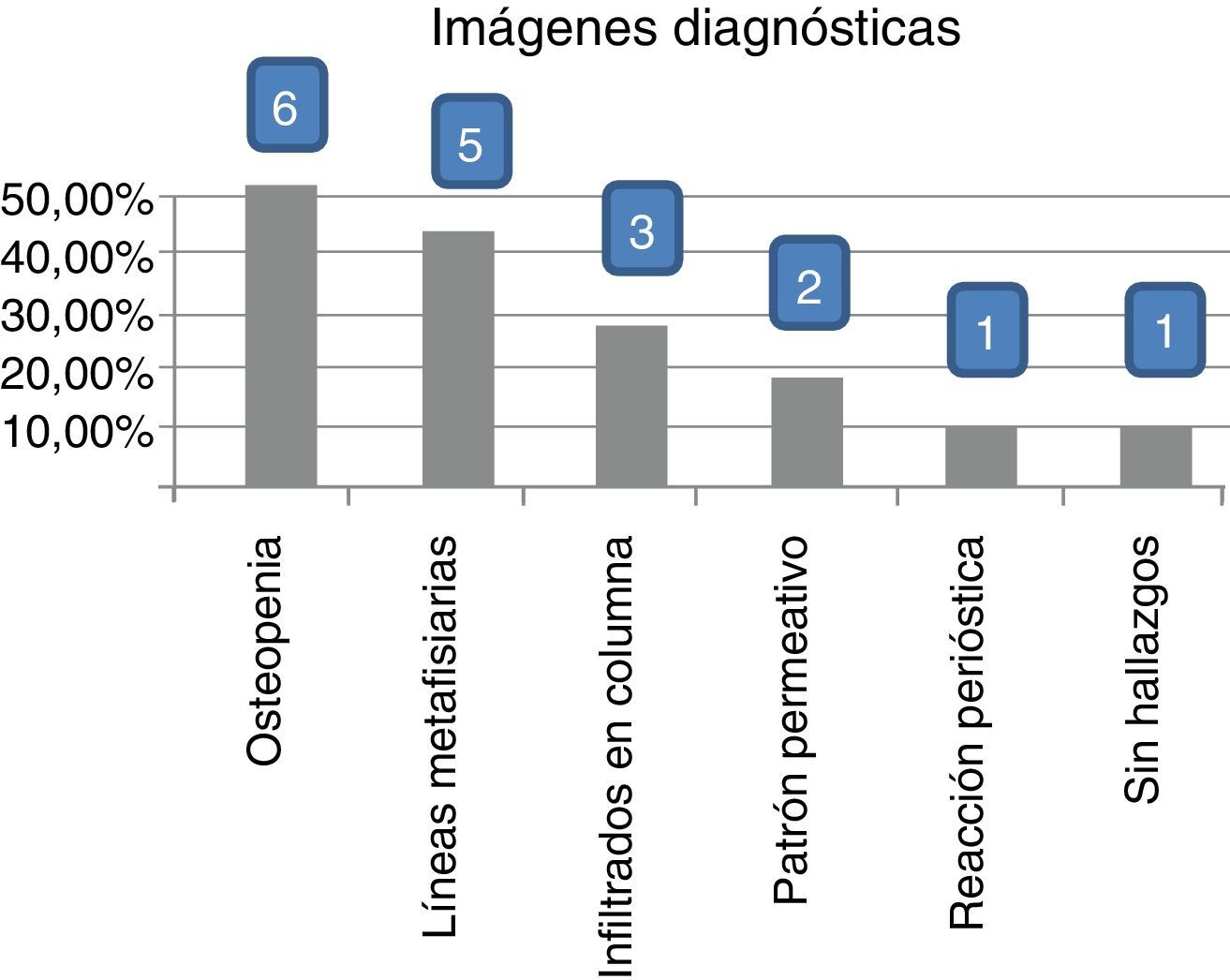
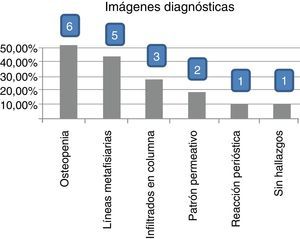
ResultadosEncontramos mayor afectación en niños, con una media de edad de 7,7 años (mayor número: de 0 a 5 años) con un fenotipo B preponderante y asociado con mayores síntomas osteomusculares. La mayoría presentaba normalidad en la cifra de leucocitos y cifras elevadas de LDH directamente proporcionales a los síntomas. Los hallazgos imagenológicos en orden decreciente fueron osteopenia, líneas metafisiarias, infiltrados en columna, patrones permeativos y reacciones periósticas.
ConclusiónSon similares nuestros hallazgos a los de otros estudios realizados. La LLA se relaciona con manifestaciones musculoesqueléticas (motivo frecuente de consulta ortopédica, pediátrica y de urgencias), que son enmascaradas por otros procesos prevalentes en pacientes pediátricos. Es importante enfocarla como diagnóstico diferencial ya que del diagnóstico oportuno depende el pronóstico de la enfermedad.
Nivel de evidencia clínicaNivel IV. Estudio de serie de casos.
Musculoskeletal pain is prevalent in children. The causes are: trauma, growing pains, pressing as infections. However, it is necessary to expand the differential diagnosis to neoplastic diseases, with ALL, being the most common in the latter process. The objective is to evaluate the musculoskeletal manifestations of ALL in children to define an epidemiological profile of the manifestations.
Materials and methodsA case series study was carried out between February 2010 and February 2011 including 44 patients admitted to the Hematology Service of the Pediatric Hospital Fundación La Misericordia, Bogotá. We evaluated the clinical manifestations in patients between 0 and 18 years of age with diagnosis of ALL. The following variables were recorded: age, gender, anatomic location of signs and symptoms, relation with radiographic findings, haemoglobin levels, C-reactive protein, leukocytes, lactate dehydrogenase (LDH).
ResultsWe found graeter affection in male children, mean age 7.7 years (greater number 0 to 5 years) preponderant phenotype B and associated with greater musculoskeletal symptomatology. The majority presented normal leukocyte numbers, high LDH levels directly proportional to symptoms. Imaging findings in decreasing order were osteopenia, metaphyseal lines, column infiltrates, permeative patterns and periosteal reactions.
ConclusionOur findings are similar to other studies. ALL is related to musculoskeletal manifestations (a common reason for orthopedic, pediatric and emergency consultations) being masked by other processes prevalent in pediatric patients. It is important to approach it as a differential diagnosis, since the prognosis of the disease depends on early diagnosis.
Level of evidenceIV. Case study series
La leucemia es la enfermedad neoplásica más frecuente en la infancia y corresponde a cerca del 30% de los casos. De todas ellas, la leucemia linfoblástica aguda (LLA) es la más prevalente y constituye cerca del 80% de casos; los casos restantes están formados por leucemia mieloide aguda en el 15-20% de casos y las demás tipificadas. La LLA agrupa un conjunto de neoplasias linfoides que morfológica e inmunofenotípicamente se asemejan a linajes de células B y T precursoras1,2.
Es una enfermedad maligna caracterizada por proliferación clonal anormal de células progenitoras linfoides, que afecta la función medular, produce infiltración local y a distancia de sangre periférica, meninges, hígado, riñones, bazo, testículos y ganglios, entre otros sitios, o limitado exclusivamente en menos del 25% de los casos a médula ósea3.
La incidencia en Estados Unidos es de 3-4/100.000 entre los 0 y los 14 años y de 1/100.000 en pacientes mayores de 15 años, y la presentación pico es entre los 2 y los 5 años, y el sexo masculino tiene mayor predisposición. La supervivencia ha incrementado de manera notable en los últimos 30 años y ha llegado a más del 85% de casos libres de la enfermedad después de 10 años.
En Colombia existen pocos datos epidemiológicos respecto a la LLA. Algunos existentes muestran tasas de incidencia anual para niños de 60 y para niñas de 56 por millón, lo que lo convierten en un país con indicadores de elevada morbimortalidad. El Instituto Nacional de Cancerología de Colombia reporta las más altas del país con el 84,5% del total de todos sus casos y el 27% de mortalidad4.
Respecto a su fisiopatología, no se ha encontrado un suceso o causa eficiente; se pone de manifiesto una correlación durante el desarrollo de la estirpe linfoide con alta proliferación y reordenamiento genético, que pueden llevar a translocaciones cromosómicas. Se asocia con síndrome de Down, factores medioambientales por exposición a radiación ionizante, bencenos, quimioterapias y radioterapia, inhibidores de la topoisomerasa e infección con ciertos virus, como el de Epstein-Barr y el HTLV-1 y 25.
La LLA de estirpe T (15%), principalmente en mayores de 9 años comporta gran compromiso mediastínico y del sistema nervioso central. La LLA de estirpe B (85%) conlleva mayor compromiso endomedular y menor diseminación; por ello muestra mayores manifestaciones musculesqueléticas.
Las manifestaciones clínicas (se explican en parte por infiltración de la médula ósea por blastos y tejidos mencionados) son astenia y adinamia secundarias, petequias y púrpura en el 43% determinadas por trombocitopenia y síndromes febriles en el 61% propiciados por neutropenia. En cerca del 65% de los pacientes se aprecia hepatoesplenomegalia generalmente asintomática y adenopatías en el 50%. La anorexia tiene una presentación muy frecuente por la gran cantidad de citocinas circulantes que inhiben el centro hipotalámico del apetito.
En el sistema óseo se encuentran reportes variables del 11,6 al 60% de los pacientes.
El dolor óseo descrito como intermitente, localizado, punzante, de intensidad marcada e inicio súbito se presenta del 23 al 38% de los casos6 y se manifiesta en muchas ocasiones por cojera en el 12,3%, marcha antálgica y pérdida funcional en el 28%, derrame articular en el 5,7% y edema en extremidades en el 10,6% de los casos7. Todo lo anterior ha llevado a enfocarlo como patología ortopédica al pensarse en una manifestación inicial de proceso infeccioso, como artritis y/o osteomielitis8,9, fracturas (por encontrarse en algunas ocasiones reacciones periósticas al solicitar radiografías simples), que pueden ser explicadas en su momento por un proceso normal de consolidación10.
Los principales sitios de dolor óseo encontrados en orden decreciente han sido tobillos y húmeros en su región proximal, fémur distal, tibia proximal y carpo.
Los hallazgos paraclínicos en los casos son: leucocitos menores de 10.0000/mm3 en el 53%, mayores de 50.000/mm3 en el 17%. Los niveles de hemoglobina son en el 45% de 7,1 a 10,9 g/dl. Se pueden encontrar frecuentemente niveles elevados de ácido úrico y lactato deshidrogenasa en relación con la carga tumoral y el grado de lisis tumoral11.
Si bien hay incremento en la velocidad de sedimentación globular (VSG) y de la proteína C-reactiva (PCR), no hay datos concluyentes en la correlación de que los niveles puedan orientar frente a la existencia de un proceso inflamatorio hacia neoplasia per se.
La LDH se puede incrementar dos veces de la referencia en neoplasias óseas y no es tan frecuente como en la LLA.
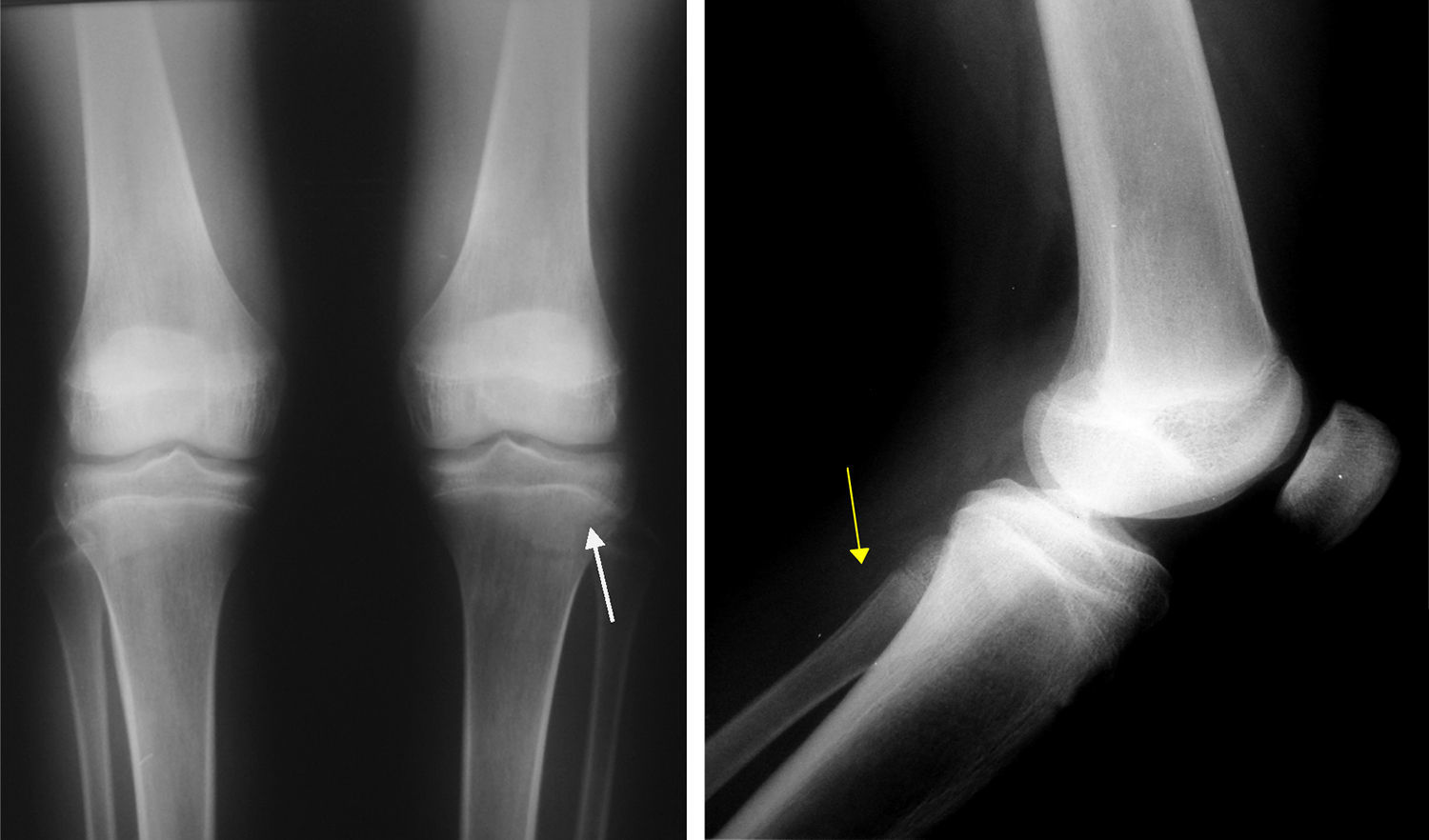
En imágenes se puede encontrar osteopenia, bandas metafisiarias radiolúcidas, reacción perióstica, osteólisis, osteosclerosis, lesiones mixtas (lisis-esclerosis), fracturas en zona patológicas y osteonecrosis, sin ser ninguna de ellas patognomónica de leucemia. Estos hallazgos dificultan el diagnóstico, pues van más a favor de otras patologías vistas en osteocondrosis, fracturas y procesos infecciosos.
Estas anomalías se reportan entre el 41 y el 71% en el momento de presentación de la enfermedad y diagnóstico, y se incrementan hasta el 70-90% en su curso natural.
Se han realizado estudios respecto a ello (estudios retrospectivos casi en su totalidad) en décadas anteriores, como los hallazgos descritos por Baty y Vogt, donde definieron las llamadas líneas o bandas metafisiarias leucémicas: «una zona transversa estrecha con densidad disminuida que varía entre 2 y 5 mm», pero que en observaciones posteriores se encontraron en otras patologías con tendencia crónica12, entidades en que se propicia la resorción ósea inusitada por enfermedades metabólicas, infecciosas y congénitas.
Estudios desde la década de los ochenta del siglo pasado reportan prevalencias: osteopenia (9-24%); osteólisis (13-19%); bandas metafisiarias (8-9%); esclerosis (4-7,4%); reacción perióstica (2-4%); patrones permeativos (5,7%); fracturas patológicas (5,7%), y osteonecrosis (3,3%). Los principales sitios de lesión anatómica, en especial cuando estas fueron de características líticas, son codos, muñecas, fémur distal, tibia proximal y metatarso13.
La correlación clínica-imagenológica es baja. En especial en cuanto a dolor, se evidencia solo en el 13,1% de los pacientes.
En ocasiones, aunque la presentación inicial compromete marcadamente una articulación, puede dirigirse hacia procesos infecciosos, como osteomielitis y/o artritis séptica; reumatológicos, como enfermedad de Still, o neoplásicos, como el sarcoma de Ewing. Existen incluso casos de supuestas fracturas en consolidación donde se duda de su diagnóstico al encontrar reacciones periósticas marcadas no congruentes, acompañadas muchas veces de síntomas generales.
Cabe resaltar, además, los posibles diagnósticos diferenciales que implícitamente están en relación con LLA, como mononucleosis infecciosa, púrpura trombocitopénica idiopática, anemia aplásica, infección viral aguda y tumores: rabdomiosarcoma, retinoblastoma y neuroblastoma, que, dadas sus localizaciones, podrían llegar a sugerir procesos infiltrativos leucémicos14.
Queremos describir la existencia y características de lesiones musculoesqueléticas en niños y niñas con LLA, y determinar ante un precedente epidemiológico determinado por este mismo estudio si nuestros hallazgos son similares a los de estudios realizados en otras latitudes, con el objetivo posterior de ayudar en la realización de guías de atención clínica para dichos pacientes con dolor óseo.
Materiales y métodosSe trata de un estudio observacional, una serie de casos, donde se recolectaron datos de 44 pacientes entre los meses de febrero de 2010 y febrero de 2011 en la Fundación Hospital de La Misericordia en Santafé de Bogotá, con diagnóstico de leucemia linfoblástica aguda (LLA) en los tres primeros meses antes del ingreso o durante su ingreso con tratamientos y diagnósticos realizados en la misma institución. Todos los procedimientos diagnósticos se realizaron con las mismas técnicas y parámetros, en aspirado de médula ósea y estándares histopatológicos e inmunobiológicos.
Se creó una base de datos en formato básico de hoja de cálculo con las variables descritas y se realizó un análisis posterior con las herramientas de esta.
Ninguno de los pacientes ni de las personas que acudieron se negaron a brindar información, revisar las historias clínicas, la realización de la exploración física respectiva y paraclínica objeto de estudio; en caso de negativa fue criterio de exclusión del estudio.
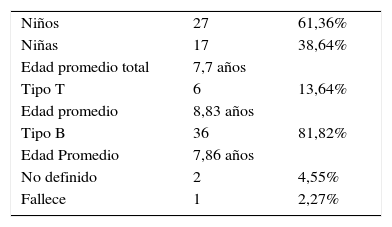
ResultadosSe reportan 44 pacientes. El porcentaje de niños es del 61,36% y el de niñas, del 38,64%, con una media de edad de 7,7 años. El mayor porcentaje de pacientes se encuentra en el grupo etario de 1 a 5 años con el 47,72%. El fenotipo B se encuentra en el 81,82% y con la mayor cantidad de pacientes sintomáticos en materia ortopédica. El fenotipo T se encontró en el 13,64% de los casos y en el 6,82% de los pacientes fue indeterminado al cierre del estudio con fallecimiento de uno de ellos. La media de edad de los pacientes con estirpe T fue de 8,83 años (tabla 1). La mayoría fueron pacientes mayores de 8 años, lo que fue congruente con los reportes de la bibliografía y solo uno de ellos presentó síntomas musculoesqueléticos por dolor en ambos miembros inferiores de manera inespecífica.
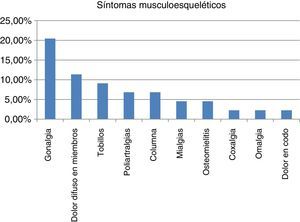
La mayoría de los pacientes presentaba síntomas generales (astenia, adinamia, fiebre y palidez mucocutánea), motivos de consulta preliminares. En 19 de 44 pacientes (43,18%) se encontraron en la anamnesis inicial síntomas en el sistema musculoesquelético y se manifestaban principalmente como gonalgia, dolor en miembros difuso e inespecífico relacionado en varios de ellos con cojera, dolor en tobillos y poliartralgias (los más prevalentes); en dos pacientes sus síntomas y estudios iniciales se encaminaron hacia el diagnóstico de artritis séptica y osteomielitis: esternoclavicular derecha y tobillo derecho respectivamente, que llevaron como conducta inicial la administración de antimicrobianos que ante los hallazgos y falta de mejoría clínica orientaron hacia el proceso neoplásico de nuestro estudio (fig. 1).
Los síntomas, al realizar el seguimiento, fueron disminuyendo al instaurar los protocolos de tratamiento antineoplásico y se encontró en más del 90% de los pacientes que desaparecían en el transcurso de las dos primeras semanas. Solo un paciente durante el seguimiento del estudio reconsultó por dolor en miembros inferiores que cedió al instaurar una nueva sesión de quimioterapia.
La observación de paraclínicos muestra que la mayoría de pacientes, en el momento del ingreso, presentaba anemia, concentración de hemoglobina media de 8,71 g/dl y solo el 13,64% de todos los pacientes presentaba valores de hemoglobina superiores o iguales a 12 g/dl.
El recuento de leucocitos medio (tabla 2) era de 35.646,8 cel/mm3 y se encontraron valores menores de 10.000 cel/mm3 (sin leucopenia) en la mayoría (56,8%), quienes a su vez presentaron la mayor prevalencia de síntomas musculoesqueléticos (63,16%) y no encontramos preponderancia de ellos en los pacientes con fenotipo T, pues se hallaron solo en uno de estos pacientes.
Se encontró leucopenia (¿5.000 leucocitos/mm3) en el 31,81% de los pacientes y se presentó en el 36,84% de los casos con síntomas musculoesqueléticos de todos los estipulados.
Los valores promedio de LDH en el momento del ingreso fueron de alrededor de 6.123,9 mU/ml; en dos de los pacientes no se obtuvieron valores de esta; uno de ellos se encontraba dentro del grupo que presentaba síntomas a estudio, es decir, 18/19 (94,73%) se encontraban encima de los valores de referencia institucionales. Sin embargo, no hallamos relación entre patrones infiltrativos en columna y niveles séricos de LDH, así como en casos con lesiones más agresivas consistentes en patrones permeativos. En general, los niños y niñas con síntomas musculoesqueléticos (M/E) presentaban en su mayoría rangos de valor comprendidos entre 1.000 y 50.000 correspondientes al 57,89% (tabla 3).
Niveles de lactato deshidrogenasa. Muestras en 42/44 pacientes. Se describen rangos en pacientes con síntomas musculoesqueléticos (M/E) un total de 19 pacientes. Se asigna con intención de tratar a aquellos en que faltan datos
| LDH (150-300 mUI/ml) | ||
| Promedio total | 6.123,9 mUI/ml | |
| Valor promedio en pacientes con síntomas M/E | 2.734,58 mUI/ml | |
| Menor de 1.000 | 6 | 26,32% |
| 1.000-50.000 | 11 | 57,89% |
| Mayor de 50.000 | 2 | 10,53% |
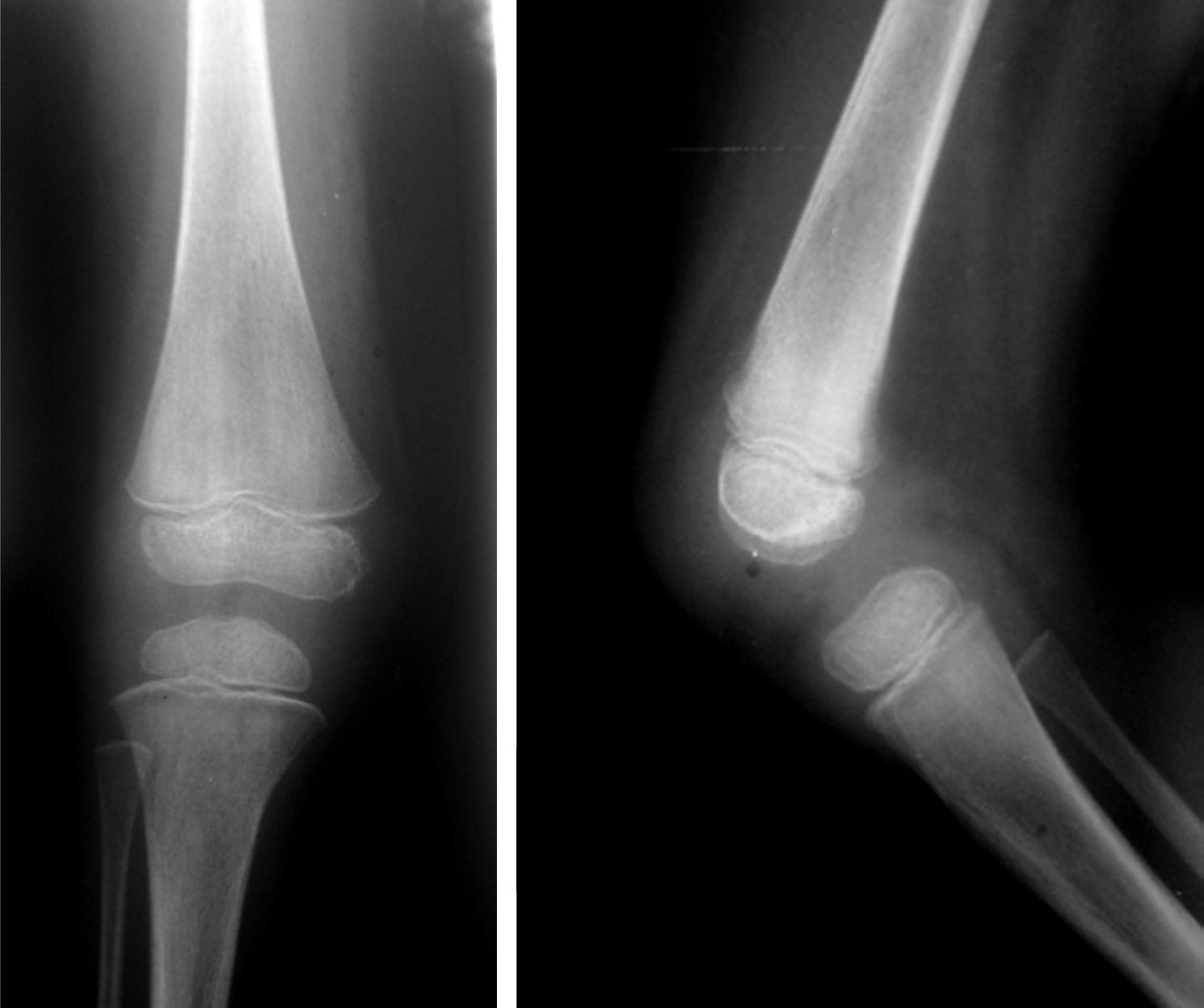
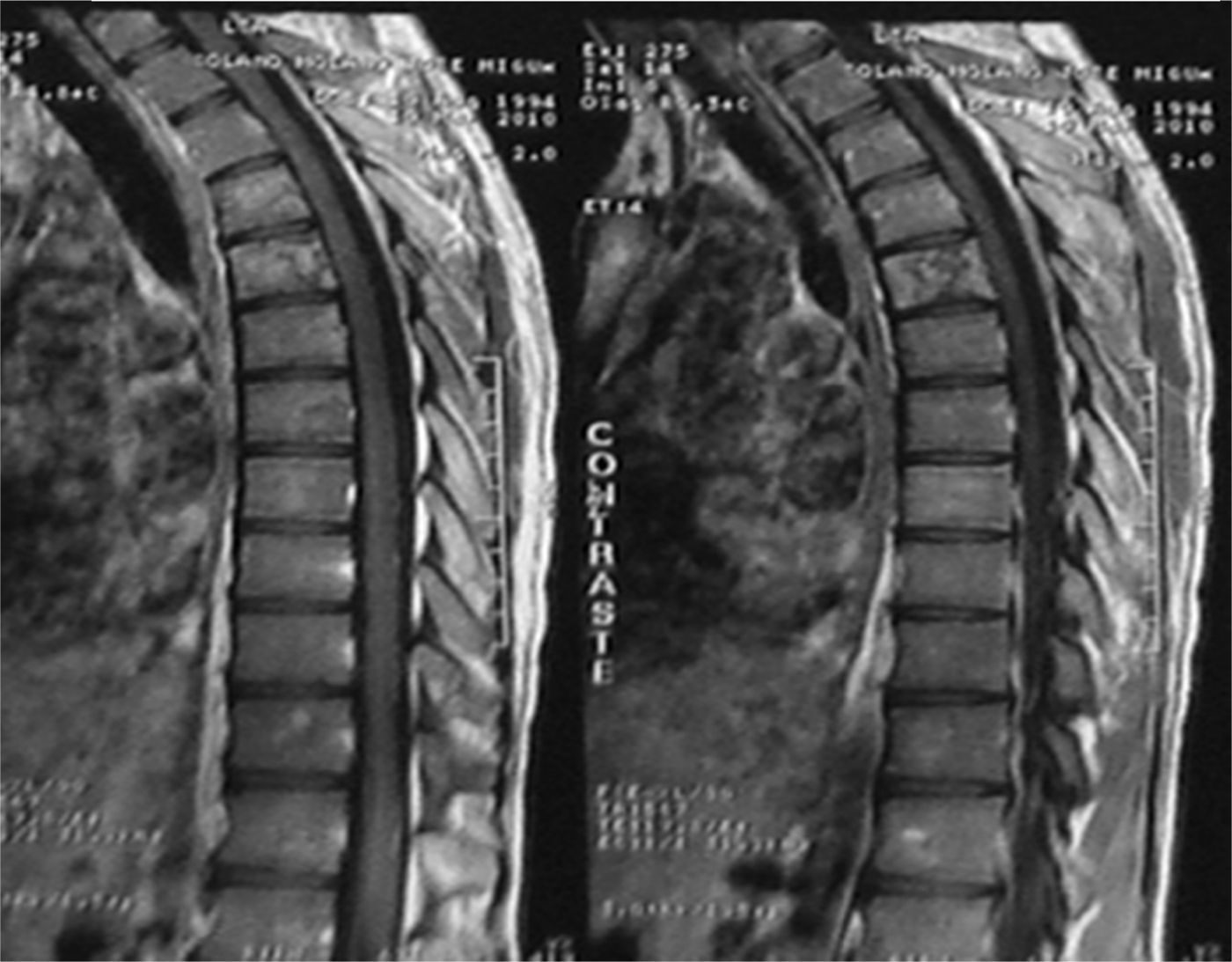
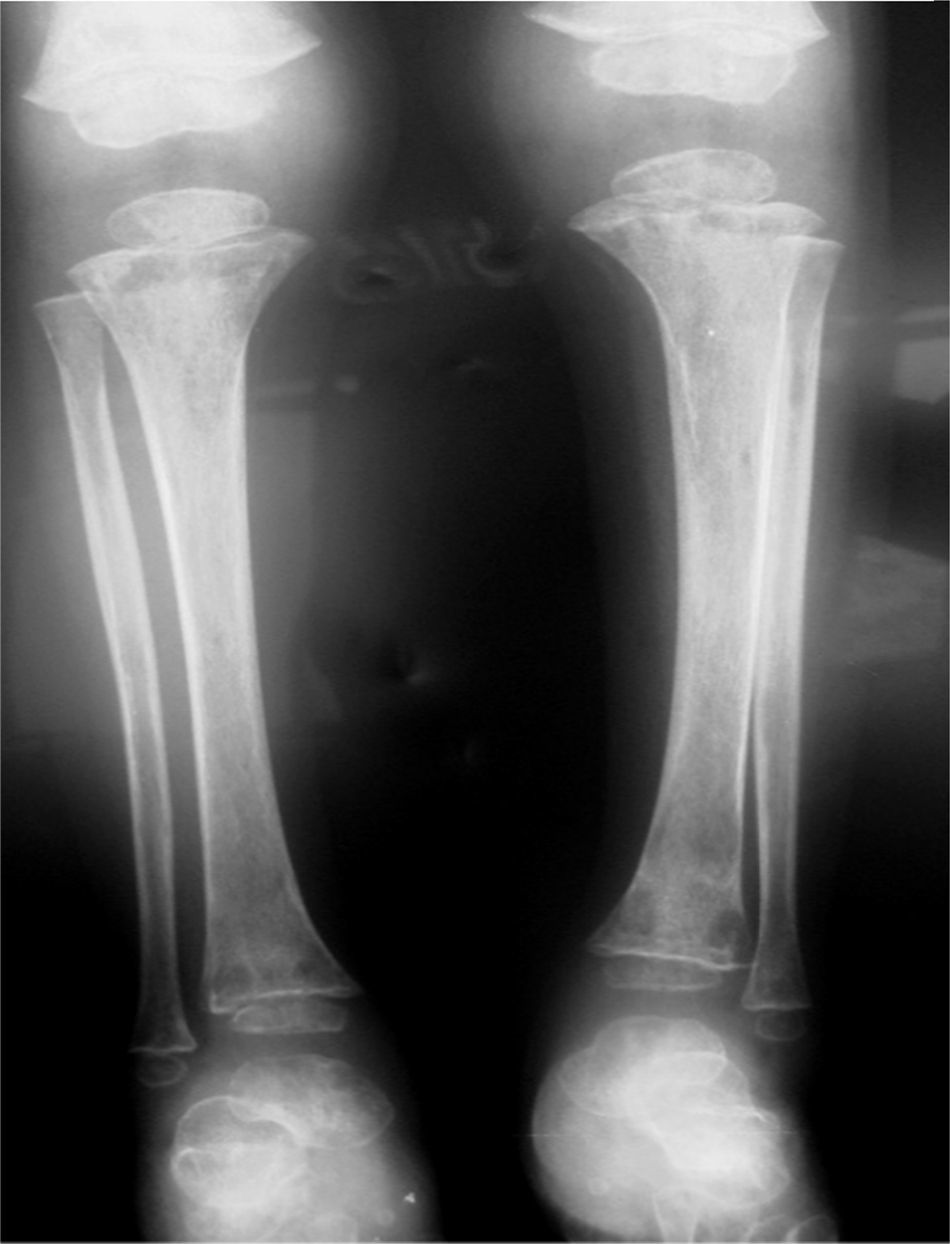
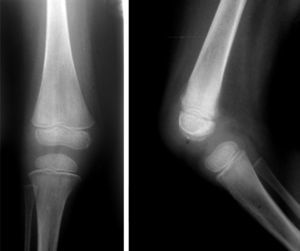
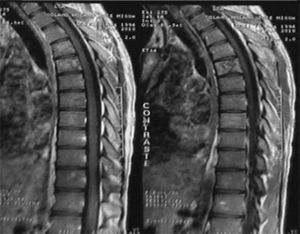
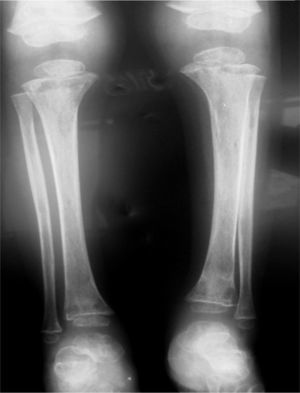
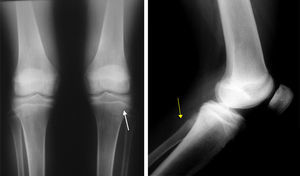
Al evaluar imágenes diagnósticas (según la indicación clínica: imágenes por resonancia o radiografías básicas), que se obtuvieron en 12 de 44 pacientes (27,27%), en muchas de las lesiones coexistentes los hallazgos más frecuentes en orden decreciente fueron: osteopenia, líneas metafisiarias (fig. 2), infiltrados en columna (fig. 3), patrones permeativos (fig. 4) y reacciones periósticas (fig. 5), respectivamente. Las imágenes se ordenaron por parte de los servicios tratantes solo en aquellos pacientes sintomáticos en el momento del ingreso (27,27% de todos los incluidos en el estudio) y se encontró relación clínico-radiológica entre los hallazgos y los síntomas en 11 de 12 pacientes (91,6%; fig. 6). Tres de ellos fueron intervenidos quirúrgicamente: uno por artrotomía en tobillo derecho por sospecha de artritis séptica y punción tibial metafisiaria distal, en el cual se descartó proceso infeccioso; otro por laminectomía (por el Servicio de Neurocirugía), el cual presentaba compromiso radicular en T4, T5 y T6 (fig. 2) ante lesiones infiltrativas y compresivas, y otra paciente con lesión tumoral en el tercer arco costal derecho, concomitante a artrotomía esternoclavicular ipsilateral por manifestaciones clínicas sugestivas de artritis séptica, de la cual se cultivó Salmonella spp., la cual no se tipificó.
El dolor musculoesquelético es prevalente en las consultas pediátricas, causas generalmente benignas relacionadas con traumatismo o «dolores de crecimiento», u otras más apremiantes, como infecciones; sin embargo, es necesario ampliar los diagnósticos diferenciales hacia enfermedades de origen neoplásico y la LLA es el proceso más frecuente entre ellas, que se manifiesta en muchas oportunidades por rechazo a la marcha, cojera, artritis transitoria, limitación para el sueño o inactividad física, que se convierte en el motivo de consulta.
Las manifestaciones por LLA, como se ha estipulado hasta el momento, se relacionan con la infiltración neoplásica en el sistema musculoesquelético, hemartrosis, sinovitis determinada por complejos inmunológicos, depósito de cristales por el proceso patológico subyacente y el uso de esteroides dentro de la terapia, lo que incrementa las lesiones óseas15, medicamentos últimos que se relacionan con aumento en la presión intramedular por estimulación en la proliferación del tejido adiposo dentro del compartimento intraóseo y en especial en pacientes mayores de 8 años, en los cuales la fisis empieza con más ahínco su proceso de cierre y limita la expansión del espacio en cuestión ante las presiones generadas16; sin embargo, en nuestro estudio no podemos inferir esta relación ya que los pacientes se analizaron cerca de su diagnóstico de LLA y las dosis de esteroides no son tan grandes en los protocolos estandarizados actuales como aquellas que se suministraban anteriormente17.
Las series y reportes en la bibliografía de estas manifestaciones varían del 21 al 62%. En nuestra serie encontramos en el 43,18% de los casos, que se relacionan con los ya publicados. Encontramos resultados similares a otros estudios con mayor prevalencia de la enfermedad en niños (60%) más que en niñas y el mayor pico de la enfermedad en niños y niñas menores de 5 años como se estipula en estudios epidemiológicos previos. A su vez, como mencionamos en los resultados, se encontró mayor afección del fenotipo T en pacientes mayores de 9 años.
Al discernir en las regiones de localización de los síntomas, encontramos que las articulaciones comprendidas por rodillas y tobillos fueron las más afectadas, junto con dolor generalizado e inespecífico en miembros superiores e inferiores, y se encontraron resultados similares entre nuestros reportes con los estudios realizados décadas atrás.
Las anomalías radiológicas se pueden encontrar entre el 41 y el 71% en el momento del diagnóstico de la enfermedad y durante el proceso de estas hasta en el 90% en su mayoría por LLA de fenotipo B. De 12 pacientes con estudios imagenológicos, se encontró en 11 de ellos compromiso óseo y se reconoció por nuestra parte que no podemos inferir una correlación epidemiológica precisa dado que no se pudieron obtener los mismos en la totalidad de los pacientes. Por ello, no se pueden aseverar iguales resultados como los expuestos en la bibliografía. Nuestros principales hallazgos fueron osteopenia, lesiones metafisiarias e infiltraciones en columna vertebral no muy diferentes a lo publicado en la bibliografía reciente, como en el estudio de Sinigaglia et al. que encuentran en mayor prevalencia osteólisis, bandas metafisiarias y osteopenia dentro de los primeros hallazgos. No encontramos durante la valoracion de los pacientes osteonecrosis, pero hallamos colapsos vertebrales que generalmente son reportados como procesos tardíos relacionados, además de con la evolución, con los medicamentos antineoplásicos y esteroides.
En general se menciona que no se presenta leucocitosis en la mayoría de los pacientes. En nuestros datos apreciamos que los pacientes en el 56,8% presentaban valores normales de dichas células sanguíneas, similares a otros reportes e incluso eran los más sintomáticos, pues se encontró incluso leucopenia en el 31,81% de los casos.
A su vez, presentaban en su mayoría anemia en el momento del ingreso, acorde con la existencia de síntomas generales y siempre referidos en conjunción con los síntomas en el aparato locomotor. Llama la atención que los pacientes con niveles de hemoglobina por encima de 12 g/dl presentaban procesos infiltrativos y de masa en el sistema reticuloendotelial y alteración en la homeostasis, como adenopatías cervicales, masas abdominales y mediastínicas, resaltando que en uno de ellos había compromiso del anillo de Waldeyer, que fue la pauta diagnóstica para la enfermedad.
En los mismos pacientes sintomáticos al realizar un promedio de los valores de LDH, los encontramos cercanos a 15.000 mU/ml, sin una tendencia hacia un valor que indique relación con los procesos óseos y musculares que pretendemos estudiar, por lo que se advierte que más del 90% de nuestros pacientes objetivo se encontraba con niveles elevados.
Algunos autores en publicaciones recientes sugieren tener presente síntomas como dolor musculoesquelético de tipo no articular que ocasione interferencia en las actividades de la vida diaria (en este caso, como parámetro, las lúdicas), masas, diaforesis nocturna y alteraciones neurológicas en especial si están presentes en pacientes menores de 4 años, además de considerar de manera concomitante la elevación de la LDH y citopenias halladas, ya que pueden orientar hacia el diagnóstico de LLA y la decisión pronta para realizar un aspirado de médula ósea para la confirmación oportuna de la enfermedad.
Ante los resultados obtenidos en el estudio, queremos que sirvan de base para iniciar registros epidemiológicos en Colombia sobre la influencia de la LLA en las manifestaciones musculoesqueléticas en el paciente pediátrico y que sean un pilar incipiente de investigación respecto al tema en nuestro medio, teniendo en cuenta que las complicaciones no son tan frecuentes cuando hay compromiso óseo, a excepción de la presentación de fracturas en zonas patológicas por el proceso neoplásico, los síndromes de inmovilidad y urgencias18,19, como la compresión medular. No podemos concluir ni aseverar sobre la correlación entre las imágenes radiológicas obtenidas y la presentación clínica, pero consideramos que ante los síntomas en alguna de las regiones se debe considerar la toma de estas para tener un mayor número de diagnósticos diferenciales.
Nuestros resultados son similares a los encontrados en otros estudios realizados, lo que nos puede ayudar a cimentar que en nuestra población de niños y niñas es factible encontrar signos y síntomas como los reportados en otras latitudes.
Podríamos realizar algunas recomendaciones basadas en nuestros resultados y los revisados en la bibliografía, aunque con reconocimiento del poder bajo que tiene el estudio, que ante un escenario clínico de un niño o niña que consulte por primera vez por dolor en extremidades superiores o inferiores y esqueleto axial, que lo limite en las actividades lúdicas para su edad, en especial por rechazo a la marcha o cojera20, acompañado de síntomas generales o no durante más de 3 meses, pobre correlación entre mecanismo de traumatismo y fractura (tras descartar previamente el maltrato infantil) o que se instaure de manera súbita y progresiva, y aun más con presencia de focalización neurológica (en cuyo caso se debe conducir a ingreso inmediato), debe realizarse observación periódica de ellos por lo menos una vez al mes, con estudio de un hemograma y extendido de sangre periférica, estudios imagenológicos básicos («una radiografía no se le niega a nadie») de la zona afectada con un mínimo de dos proyecciones y, si es necesario, con comparativa ante dudas.
Siempre debe tenerse presente la búsqueda de masas y adenopatías en toda la economía corporal y, ante hallazgos marcados en las extremidades, como edema o dolor localizado, deben realizarse otros paraclínicos, como extendido de sangre periférica, LDH, PCR y VSG. Ante la probabilidad alta de procesos infecciosos óseos y articulares, deben tenerse presentes como diagnóstico diferencial los procesos leucémicos, máxime cuando existe pobre respuesta al tratamiento antimicrobiano empírico inicial y dirigido por cultivo (antibiograma). El trabajo debe ser interdisciplinario entre médicos de urgencias, pediatras, ortopedistas y oncohematólogos, en especial teniendo en cuenta que el diagnóstico oportuno disminuye la tasa de complicaciones y muchas de las manifestaciones ceden con la instauración temprana del tratamiento oncológico.
La LLA es la neoplasia más frecuente en la infancia. Su compromiso, aunque en gran parte sistémico por alteración inicial en el sistema hematopoyético, se puede manifestar en la consulta inicial en el sistema musculoesquelético con dolores óseos y limitación funcional, y ser ello el motivo inicial de consulta en muchos de los casos (hasta en el 43% de los casos). El pronóstico de la enfermedad depende en gran parte de cuán oportuno se establezca su diagnóstico y se inicie el tratamiento antineoplásico. Si bien es una enfermedad que compete más a pediatras y hematooncólogos, los médicos de atención primaria y ortopedistas inicialmente se enfrentan a este tipo de consultas; por ello es importante el enfoque oportuno de los niños y niñas con padecimientos en el sistema locomotor, brindar signos de alarma adecuados a los pacientes y personas que acuden a la visita de forma concomitante con el seguimiento idóneo con ayuda de los estudios paraclínicos pertinentes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recurrió a ninguna fuente de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.