Los objetivos de la reconstrucción del ligamento cruzado anterior son restaurar la biomecánica de la rodilla y proveer una adecuada estabilidad y una función libre de dolor para que el paciente retorne al nivel funcional previo a la lesión.
Materiales y métodosSe diseñó un estudio retrospectivo de los pacientes de la Clínica Saludcoop de Medellín a quienes se les realizó reconstrucción del ligamento cruzado anterior con la técnica del portal medial. La muestra incluyó los pacientes que pudieron ser valorados periódicamente por el ortopedista tratante entre febrero de 2010 y agosto de 2011. La medición funcional se realizó con la escala de Lysholm.
ResultadosEn total, se siguieron 38 pacientes, a quienes se les realizaron 39 reconstrucciones del ligamento cruzado anterior (un paciente bilateral). En 37 se realizó la técnica con injerto de semitendinoso-gracilis, y en los otros 2, con injerto de hueso-tendón-hueso; todos los injertos fueron autólogos. Los puntajes promedio pre y posquirúrgicos de la escala funcional fueron 50,3 (16–90) y 85,5 (20–95), respectivamente. Los puntajes posoperatorios bajos se asociaron a la presentación de dolor lateral cuando se utilizó como técnica de fijación el transfix.
DiscusiónCon esta técnica, el número de complicaciones es bajo y los resultados funcionales de los pacientes son excelentes. Deben realizarse estudios prospectivos posteriores para validar esta técnica.
The main goal in anterior cruciate ligament (ACL) reconstruction is to restore the biomechanics of the knee, provide adequate stability, and pain free function for the patient in order to return to pre-injury functionality.
Materials and methodsA retrospective study was designed to clinically and subjectively assess a sample of patients who had an ACL reconstruction with the medial portal technique performed in the Saludcoop Medellin clinic. This sample included all patients who could be evaluated regularly by the treating orthopedist between February 2010 and August 2011. The functional measurement was made using the Lysholm scale.
ResultsA total of 38 patients with 39 ACL reconstructions (one patient bilateral) were followed up. A semitendinosus-gracilis autograft, as well as two patellar bone-tendon-bone autografts, were used in 37 patients. Functional scale showed that the average preoperative score was 50.3 (16–90), and the postoperative score was 85.5 (20–95). Lower postoperative scores were associated with patients who had lateral pain when a TransFix® fixation technique was performed.
DiscussionThe number of complications is low with this technique, and functional outcomes of patients are excellent. Further prospective studies should be performed to validate this technique.
Los objetivos principales de la reconstrucción del ligamento cruzado anterior (LCA) son restaurar la biomecánica de la rodilla, proveer una adecuada estabilidad y proporcionar una función libre de dolor para que el paciente pueda retornar al nivel previo a la lesión.
Recientemente, ha crecido el interés por determinar la reconstrucción más adecuada para el LCA; persisten controversias sobre la manera idónea de restaurar la anatomía nativa del ligamento para obtener unos mejores resultados.
La reconstrucción mediante un doble haz es una técnica quirúrgica en la cual se restaura el ligamento mediante 2 haces separados, y no se especifica necesariamente la localización de los túneles. En contraste, la reconstrucción anatómica sugiere que los túneles sean puestos en el centro de la inserción nativa femoral y tibial. Cuando se compara con la técnica convencional transtibial, esta técnica muestra mejores resultados en el control de las fuerzas de translación y rotación1,2. Cuando se aplican los conceptos de reconstrucción anatómica y reconstrucción mediante túneles independientes, la cinemática de la rodilla se puede restaurar de una manera más fisiológica3.
Cuando se comparan estos 3 métodos, se encuentra en la literatura que la técnica mediante doble haz y la reconstrucción anatómica no presentan diferencias significativas en el control rotacional4, pero cuando estas se comparan con la cirugía transtibial los resultados de esta son inferiores5.
La reconstrucción transtibial requiere el posicionamiento de un solo haz proximal en la inserción femoral y posterior en la inserción tibial, originando una orientación vertical del injerto, lo cual limita la estabilidad rotacional6. Además, anatómicamente se origina un entrecruzamiento de los haces que conforman el LCA, pues en la tibia se recrea el haz posterolateral y en el fémur el haz anteromedial; esto origina una mayor expansión de los túneles, generando una menor integración de los injertos, cuando se compara con técnicas anatómicas7.
Se han realizado intentos de variar el ingreso y la angulación en la técnica transtibial para conectar las huellas del LCA, pero esto origina un canal tibial muy pequeño, el cual pone en un alto riesgo la incorporación del injerto8.
Después de la introducción del término “reconstrucción anatómica”, muchos autores han reportado su técnica, pero en la literatura no se encuentra una normalizada para su realización.
El objetivo de este trabajo es mostrar la técnica quirúrgica empleada por los autores y presentar los resultados obtenidos.
Materiales y métodosSe diseñó un estudio retrospectivo de los pacientes de la Clínica Saludcoop (Medellín), a quienes se les realizó reconstrucción del LCA con la técnica del portal medial. La muestra incluyó todos los pacientes que pudieron ser valorados periódicamente por el ortopedista tratante entre febrero de 2010 y agosto de 2011. Se excluyeron los pacientes con cirugía multiligamentaria y los de accidente laboral.
Todos los pacientes firmaron el consentimiento informado, y el protocolo del estudio fue autorizado por el comité de ética institucional, cumpliendo así con lo establecido en las normas técnicas, científicas y administrativas para investigación en salud, incluidas en la Resolución 008430 de 1993 del Ministerio de Salud de la República de Colombia.
Se aplicó la escala de Lysholm para la valoración funcional del paciente; la medición posoperatoria fue hecha después de finalizar la rehabilitación y al regresar a las actividades laborales.
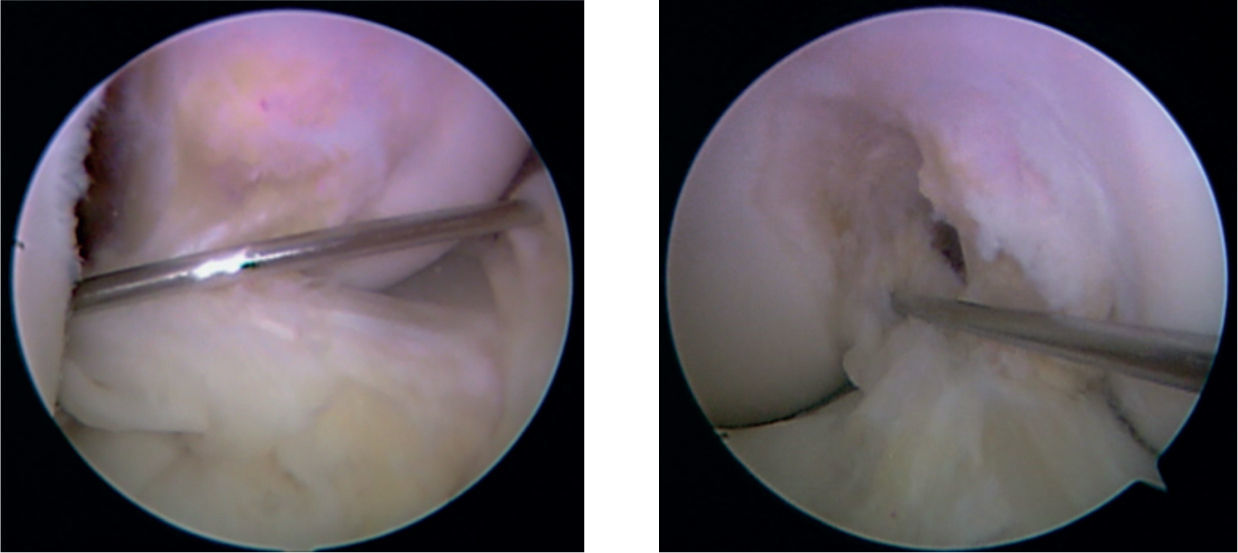
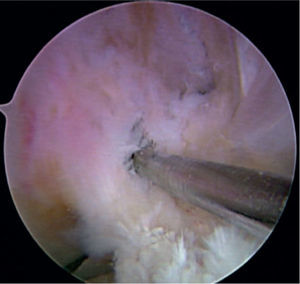
En todos los pacientes se realizaron 3 portales. El portal superolateral se hizo lateral al tendón patelar, muy cerca de la rótula, con el objetivo de tener una visión alta de la articulación, lo cual facilita la visualización de la huella tibial. El portal medial para realizar el túnel femoral se realizó introduciendo una aguja epidural por encima del menisco medial, buscando la inserción femoral del ligamento cruzado; se debe buscar que la aguja esté lo más medial posible, pero que exista una distancia adecuada entre el cóndilo y esta, para no lesionarlo con la fresa al hacer el túnel femoral. Se debe tener cuidado en no lesionar el cuerno anterior del menisco medial (fig. 1).
El tercer portal es el de visión; se realizó transpatelar, unos 5mm por debajo del polo inferior de la rótula. A través de este se identifica la anatomía de la inserción femoral. Después de ubicar los portales, se hizo una artroscopia metódica, valorando los compartimentos de la rodilla y las lesiones asociadas, dándole solución a estas de manera inicial.
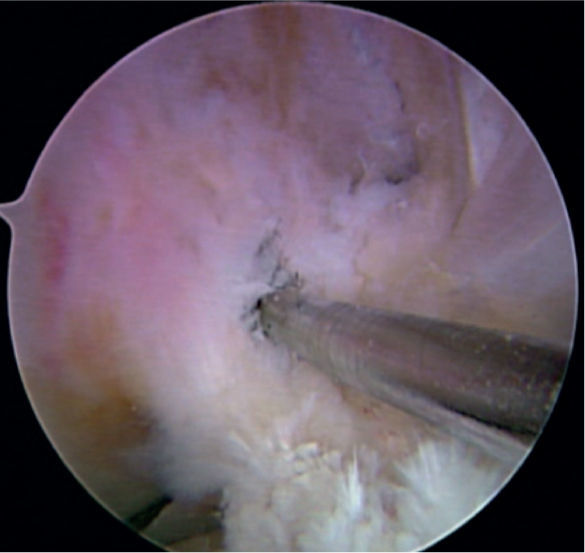
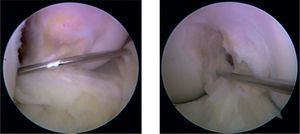
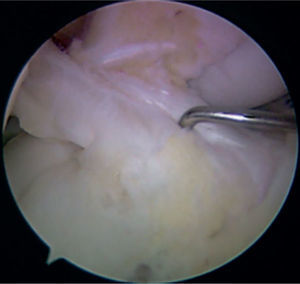
Para realizar esta técnica, un paso fundamental es la resección agresiva de la sinovial anterior, pues al realizar hiperflexión, esta puede interferir de manera importante con la visualización. Se recomienda conservar las inserciones del ligamento nativo. Primero, se identifica el centro de la huella femoral a 90° de flexión y se marca con una perforación (fig. 2); luego, se realiza hiperflexión de 110°, se introduce el pin guía y se realiza el fresado del túnel femoral. Es muy importante realizar el túnel con este grado de hiperflexión para disminuir riesgos potenciales como la lesión del nervio peroneo común, hacer túneles muy cortos o violar la pared posterior9; la fresa se introduce manualmente y solo se realiza la perforación al estar en contacto con la pared del cóndilo. La profundidad del túnel depende de la fijación con sistemas endobutton, sistemas transfixiantes o tornillos de interferencia.
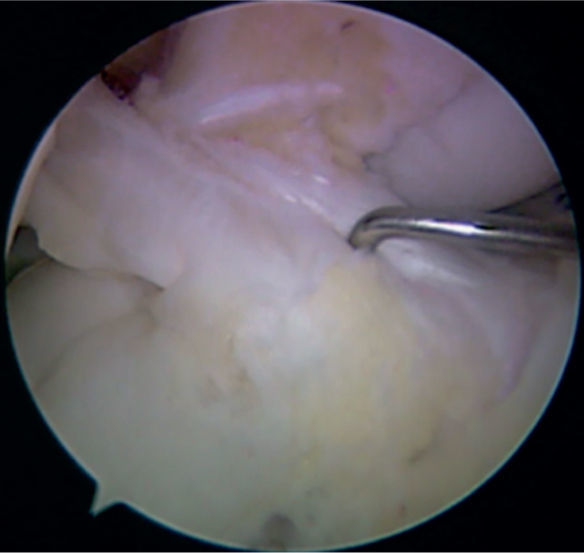
Posteriormente, se identifica la huella tibial; debe tenerse en cuenta que presenta una variabilidad anatómica importante y no hay una referencia anatómica ideal. Se recomienda identificar el borde posterior del cuerno anterior del menisco lateral, y trazar una línea que sigue este borde hacia la inserción del ligamento cruzado; el centro de la huella está generalmente unos milímetros anterior a esta línea (fig. 3). El pin debe entrar en la tibia intentando remedar la orientación de los haces de colágeno de las fibras remanentes del ligamento cruzado; la angulación de la guía es de 50–55°. El objetivo es realizar túneles de longitudes > 35mm. Debe valorarse el posible pinzamiento del injerto, pero este problema no se presenta al poner las guías en la posición anatómica.
Después se pasa el injerto y se realiza su fijación según la técnica preferida para la fijación femoral. La fijación tibial se realiza con tornillos de interferencia biodegradables. Se tracciona el injerto, se hacen movimientos de flexión y extensión para pretensarlo y se fija con tornillos generalmente de 30–35mm de longitud. La fijación se realiza en extensión y rotación externa.
Los pacientes fueron protegidos un mes con muletas; se permitió el apoyo parcial después de las primeras 2 semanas. Los pacientes con suturas meniscales tuvieron restricción al apoyo todo el mes. La rehabilitación fue realizada en distintos centros ambulatorios de fisioterapia, sin control por el especialista. Solo se utilizaron ortesis en los pacientes a quienes se les realizó sutura meniscal. El retorno deportivo se permitió 6 meses después de la cirugía.
Se midieron las pruebas de Lachman y de pivot-shift preoperatorias bajo anestesia general. La valoración posoperatoria se hizo entre el tercer y el sexto mes. La medición funcional se realizó con la escala de Lysholm10, la cual valora 8 parámetros: marcha antálgica, necesidad de soporte, restricción con escaleras, bloqueo, sensación de inestabilidad, presencia de derrame, dolor y atrofia muscular; el puntaje máximo es de 95 y el mínimo es de 0.
ResultadosEn total, se siguieron 38 pacientes, en quienes se realizaron 39 reconstrucciones del LCA (un paciente bilateral). La edad promedio fue 32,1 años (15 a 55 años); 35 pacientes fueron hombres. El tiempo transcurrido entre la lesión y la cirugía fue de 11,4 meses (3 a 36 meses). Diecinueve rodillas fueron izquierdas y 20, derechas.
En 37 se realizó la técnica con injerto de semitendinoso-gracilis y en los otros 2 con injerto de hueso-tendón-hueso. Todos los injertos fueron autólogos. En 38 rodillas, la cirugía fue primaria; en una rodilla, se realizó una revisión de la técnica transtibial de isquiotibiales a hueso-tendón-hueso. El otro paciente de hueso-tendón-hueso era un futbolista de alto rendimiento.
En el examen físico preoperatorio, 8 pacientes presentaron pivot-shift de una cruz; 22, de 2 cruces, y 9, de 3 cruces. El seguimiento mínimo fue de 6 meses; después de esto, ninguno reportó inestabilidad, y clínicamente en 38 pacientes no se encontró pivot-shift y en 1 se encontró pivot-shift de 1 cruz.
La fijación femoral se realizó con el sistema transfix en 27 rodillas, con tornillos biodegradables en 11 y con endobutton en 1. En la fijación tibial, siempre se utilizó tornillo biodegradable.
En 21 pacientes se encontró patología asociada: 6 pacientes con lesiones de asa de balde del menisco medial, todas con cronicidad > 3 meses; se hicieron 5 reinserciones y 1 meniscectomía. En 4 pacientes se obtuvieron buenos resultados clínicos, y 1 paciente requirió remodelación meniscal posterior. Se realizaron 6 suturas aisladas del menisco medial, 4 del cuerno posterior y 2 en el cuerno posterior y el cuerpo. En un paciente que presentó lesión en ambos meniscos se realizó sutura de ambos cuernos posteriores. Las lesiones de los cuernos posteriores fueron suturadas con la técnica todo adentro, y los cuerpos con la técnica adentro afuera. Se realizaron 3 remodelaciones en los meniscos mediales y 2 en el cuerno posterior. Un paciente requirió una remodelación extensa del cuerno posterior y del cuerpo. Hubo 5 pacientes con remodelación del menisco lateral: 3 del cuerno posterior y 2 del cuerno posterior y el cuerpo. Dos pacientes presentaron lesiones condrales en la zona de carga del cóndilo femoral medial. Se realizó estabilización de los bordes libres y perforaciones; ambos tenían lesiones asociadas: uno de ellos presentaba una asa de balde, y el otro fue el paciente a quien se le suturaron ambos meniscos.
En cuanto a las complicaciones de la técnica, se presentó una lesión del cuerno anterior del menisco medial, la cual se suturó. Clínicamente, este paciente evolucionó de manera satisfactoria. Se presentó una infección por un estafilococo sensible, que progresó adecuadamente; se realizó una retención del injerto. Tres pacientes desarrollaron síndrome de bandeleta iliotibial asociado a la fijación femoral con transfix; uno de ellos mejoró con infiltración y los otros 2 se llevaron a cirugía para manejo de esta patología. Se remodeló un menisco medial al que se le había realizado una sutura.
En cuanto a la escala funcional, se encontró que el puntaje promedio prequirúrgico fue de 50,3 (entre 16 y 90). El puntaje posoperatorio tuvo una media de 85,5 (entre 20 y 95). Los puntajes posoperatorios bajos se asociaron a la presencia de dolor lateral cuando se utilizó como técnica de fijación el transfix.
En el seguimiento de los pacientes, no se presentó rerruptura del injerto. El paciente en quien se encontró un pivot-shift de una cruz no refiere inestabilidad clínica.
DiscusiónEn la pasada década se hizo hincapié en la reconstrucción anatómica de las estructuras lesionadas, lo cual originó un número importante de estudios anatómicos11 y una revaluación completa de la reconstrucción tradicional del LCA.
Aunque se ha conseguido mejorar la estabilidad y se ha disminuido el índice de lesiones meniscales, no hay evidencia de que la reconstrucción pueda prevenir o retrasar los cambios degenerativos12 posteriores a la ruptura del LCA. La literatura actual no respalda la reconstrucción con la técnica transtibial; actualmente, se recomienda la reconstrucción anatómica del ligamento lesionado.
El número de artículos publicados sobre la técnica anatómica es creciente y sus resultados son prometedores. La mayoría de trabajos en la literatura son notas técnicas o descripciones con base en la anatomía; se describen riesgos como túneles muy cortos (< 20mm), ruptura de la pared posterior, lesión neurovascular, lesión iatrogénica del cóndilo femoral medial, dificultad en la visualización, dificultad en el paso del injerto o en la fijación13.
En este trabajo se encontró que al seguir la técnica adecuadamente el número de complicaciones intraquirúrgicas era muy bajo. La longitud de los túneles es suficiente para proveer una adecuada cicatrización; no se presentó ruptura de la pared posterior; no se encontraron lesiones neurovasculares; el paso del injerto fue similar a las técnicas transtibiales, y la fijación fue más fácil debido a que el túnel se hizo en la dirección del portal anteromedial.
Los resultados fueron satisfactorios. El índice funcional — medido con la escala de Lysholm— pasó de 50,3 a 85,5 con un seguimiento entre 6 y 18 meses. Ninguno de los pacientes ha requerido revisión de su injerto hasta la finalización de este trabajo.
La realización del túnel femoral por el portal anteromedial en la reconstrucción del LCA es una variación de la técnica artroscópica tradicional, que teniendo en cuenta parámetros anatómicos claros se puede realizar de forma segura.
La técnica anatómica de reconstrucción del LCA es una técnica segura, en la cual el cirujano tiene la posibilidad de poner el injerto en una posición más adecuada, comparada con las técnicas tradicionales. El índice de rerruptura varía en la literatura entre 0,7 y 8%; cuando esta falla se da antes de los 6 meses del posoperatorio, generalmente se debe a factores técnicos. En este trabajo no se encontraron rerrupturas.
Con esta técnica, el número de complicaciones es bajo y los resultados funcionales de los pacientes son excelentes. Deben realizarse posteriores estudios prospectivos, aleatorizados y ciegos para validar adecuadamente esta técnica.