Cada año ingresan al Hospital Universitario del Valle 250 pacientes con fracturas de la diáfisis femoral. El índice de no unión es del 10–15% tras el manejo con clavos fresados y bloqueados, similar a la incidencia en el resto del mundo. El tratamiento de la pseudoartrosis sigue siendo un reto, consiguiendo consolidación solamente del 50–80% con las técnicas actuales. Se presenta una técnica novedosa: aumentación con placa antirrotatoria.
Materiales y métodosSe realizó un estudio observacional descriptivo tipo serie de casos en pacientes con no unión de la diáfisis femoral tratados con placa antirrotatoria e injertos óseos en dos hospitales universitarios entre 1997 y 2008. Se evaluaron variables clínicas y radiográficas.
ResultadosIngresaron al estudio 47 pacientes con 48 fracturas no consolidadas de la diáfisis femoral que habían sido manejados con clavo bloqueado y fresado. De estas, 30 fracturas (62%) habían requerido reducción abierta. La edad promedio fue de 37 años. 44 fracturas (92%) consolidaron clínica y radiológicamente seis meses después del tratamiento con placa antirrotatoria e injertos óseos.
DiscusiónLa técnica de aumentación con placa e injertos óseos mejora tanto la biología como la estabilidad en el foco de fractura permitiendo así conseguir la consolidación y el retorno a la función en un porcentaje muy alto. Se recomienda su utilización para el tratamiento de la no unión de fémur. Por medio de estudios prospectivos comparativos se pueden confirmar su seguridad y efectividad.
Every year, there are 250 patients admitted with femoral shaft fracture at our institution. For patients treated with reamed and locked femoral nails, the non-union rate is between 10 to 15%, similar to worldwide incidence. Treating non-union is a challenge because healing rates are of only 50–80% with actual techniques. A novel technique is presented: augmentation with an antirotatory plate.
Materials and methodsWe conducted a case series study at two university hospitals, collecting information from patients with diaphyseal femur fracture non-union, treated with antirotatory plate and bone grafts between 1997 and 2008. Clinical and radiological variables were assessed.
Results47 patients entered the study, with 48 nonunion fractures of the femoral shaft that had been treated with reamed intramedullary interlocking nail. 30 fractures (62%) had required an open reduction. The average age was 37 years. 44 fractures (92%) healed 6 months after treatment with antirotatory plate and autologous bone grafts.
DiscussionThis method promotes both biology and mechanics in the fracture site, allowing bone healing and return to normal activities in a high percentage. We recommend it for the treatment of femoral non-union. Further prospective research may confirm the safety and effectivity of this treatment.
Considerando la alta incidencia de fracturas diafisarias de fémur en nuestro medio, y el porcentaje relativamente alto de no unión (5–15%), hemos querido evaluar el tratamiento de la no unión de la fractura de la diáfisis femoral con aumentación de la osteosíntesis mediante la colocación de placa antirrotatoria e injertos óseos en el foco de fractura.
El número de pacientes con fracturas diafisarias de fémur que ingresan en nuestras instituciones es alta. En 2005, ingresaron en el Hospital Universitario del Valle 247 pacientes; en 2006, 308 pacientes, y en 2007, 208 pacientes. En los Estados Unidos, anualmente se presenta una fractura de la diáfisis femoral por cada 10 000 habitantes1.
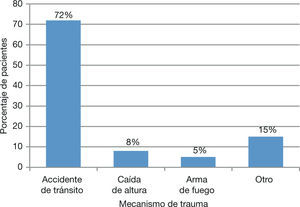
El fémur es el hueso del esqueleto humano con mayor longitud y uno de los más expuestos a traumatismos en la vida diaria2. Las fracturas diafisarias de fémur son generalmente causadas por traumatismos de alta energía, a consecuencia de accidentes de tránsito, traumas deportivos o del trabajo y heridas por arma de fuego. Las fracturas diafisarias de fémur se presentan con mayor frecuencia en pacientes de sexo masculino y jóvenes en la época de mayor productividad económica3,4.
El tratamiento más recomendado en la literatura médica para las fracturas diafisarias del fémur es la reducción cerrada y fijación con clavo intramedular fresado y bloqueado.
Aunque en los últimos años se han perfeccionado las técnicas del enclavijamiento5, todos estos avances siguen ligados a los postulados filosóficos descritos por Küntscher: fijación adecuada de los fragmentos, enclavijamiento cerrado, conservación de las condiciones biológicas favorables para la formación del callo y simplicidad en la técnica6.
Existen reportes de consolidación del 90–99% con la técnica de fijación con clavo intramedular, reintegro al trabajo en menos de 6 meses en el 90% de los casos, y un porcentaje mínimo de complicaciones7,8.
La no unión se define como un estado donde el proceso de consolidación ha terminado y no hay progreso en la formación de hueso, sin lograr la cicatrización adecuada del foco de fractura después de 9 meses. La no unión se diagnostica con una adecuada historia clínica y un examen físico completo asociados a un diagnóstico radiológico.
El fenómeno que se produce en la no unión es enteramente distinto al retardo en la consolidación; se trata de un proceso francamente patológico —que corresponde a la formación de una cicatriz definitiva del foco de fractura por medio de un tejido fibroso no osificado— irreversible y definitivo. El tejido cicatricial y fibroblástico es normal y constituye una excelente cicatriz fibrosa; lo anormal está en que el proceso no terminó en una formación osteoblástica que le confiriera al tejido cicatricial fibroso la solidez propia del tejido óseo, indispensable para cumplir con su función específica. Este proceso patológico produce en el paciente dolor constante, cojera y una sensación de inestabilidad o movilidad anormal en el foco de fractura.
Los factores de riesgo asociados a la no unión son: fijación inestable, defecto óseo mayor de 2 a 4mm en el foco de fractura, interposición de partes blandas, baja vascularidad de los fragmentos óseos, fractura patológica, infección en el foco de fractura y edad avanzada.
La incidencia de no unión en fracturas de la diáfisis femoral en nuestro medio es del 15% en fracturas cerradas manejadas con clavo bloqueado con reducción abierta; cuando se realiza reducción cerrada es de 5–10%.
Actualmente, hay varias alternativas quirúrgicas descritas para tratar la no unión. Entre ellas se destacan: cambiar el clavo por uno fresado de mayor diámetro, dinamizar el clavo bloqueado, cambiar el clavo por una placa de compresión y utilizar fijadores externos que permitan la dinamización y compresiónLa efectividad de estos métodos oscila entre 50–80%9. La colocación de injertos óseos autólogos es siempre recomendable en los defectos óseos10. Cualquier método escogido debe idealmente mejorar la estabilidad mecánica y la biología11.
Cuando hay inestabilidad rotacional se considera que el mejor tratamiento es realizar la aumentación con una placa antirrotatoria más injertos óseos, tratamiento con el que el autor ha logrado la consolidación hasta en un 94% de los pacientes. Al agregar los injertos óseos en una no unión de fémur manejada con clavo bloqueado se observa muchas veces que hay inestabilidad rotacional, la cual puede contrarrestarse con el método sugerido de placa antirrotatoria. Es un método sencillo y económico que neutraliza la movilidad anormal en el foco de fractura, facilitando la consolidación.
En dos estudios diferentes, de 17 y 5 pacientes, los autores encontraron que el tratamiento con placa antirrotatoria es útil para la no unión de la fractura diafisaria femoral después de un clavo intramedular. La técnica es simple, no requiere ningún instrumento especial, y la recuperación es muy rápida con reintegro laboral temprano12.
Materiales y métodosSe realizó un estudio observacional, descriptivo, tipo serie de casos, de los pacientes tratados con aumentación con placa antirrotatoria e injertos óseos en casos de no unión de la fractura diafisaria de fémur, manejada previamente con clavo bloqueado en el Hospital Universitario del Valle y la Fundación Valle del Lili (Cali, Colombia) entre el 1° de enero de 1997 y el 30 de junio de 2008.
Ingresaron en el estudio los pacientes mayores de 18 años que fueron manejados con un clavo bloqueado por una fractura diafisaria de fémur, a quienes se les diagnosticó una no unión clínica y radiológica después de 9 meses de seguimiento, para lo cual recibieron tratamiento con placa antirrotatoria e injertos óseos. El aumento de las rotaciones de cadera mayor de 30° del lado fracturado, comparado con la cadera contralateral sana, es un signo muy sugestivo de una no unión asociada a una inestabilidad rotacional en el foco de fractura. En todos los casos se confirmó el diagnóstico con una radiografía.
Se excluyeron los pacientes con patología tumoral asociada, los que no asistieron a los controles y aquellos que no aceptaron participar en el estudio.
Todos los pacientes firmaron el consentimiento informado, y el protocolo de tratamiento fue aprobado por el comité de ética e investigación institucional, cumpliendo con lo previsto en las normas técnicas, científicas y administrativas para la investigación en Colombia, incluidas en la Resolución 008430 de 1993 del Ministerio de Salud de la República de Colombia.
Se revisaron todas las historias clínicas de pacientes con fractura de fémur en el tiempo del estudio, y se seleccionaron las historias de los pacientes que cumplieran los criterios de inclusión. Se citaron a control, fueron invitados a participar en el estudio, y se les realizó una consulta ortopédica y una radiografía de control. Para el analisis se utilizó el programa Stata 8.
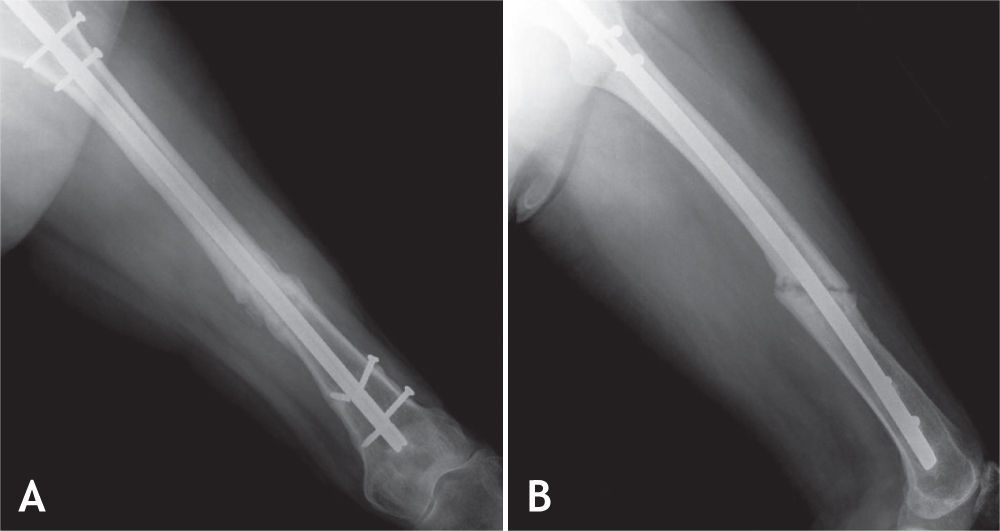
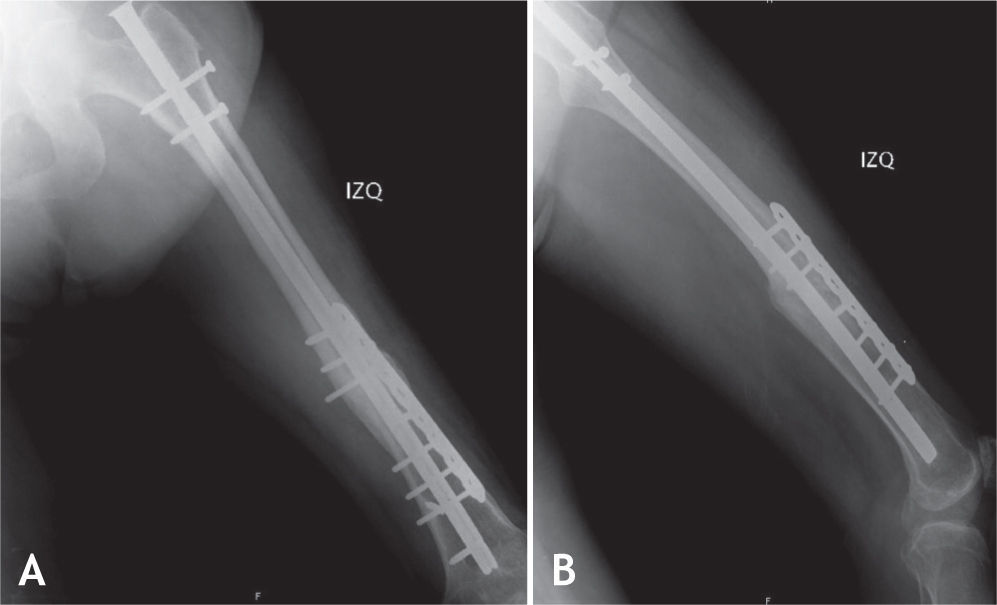
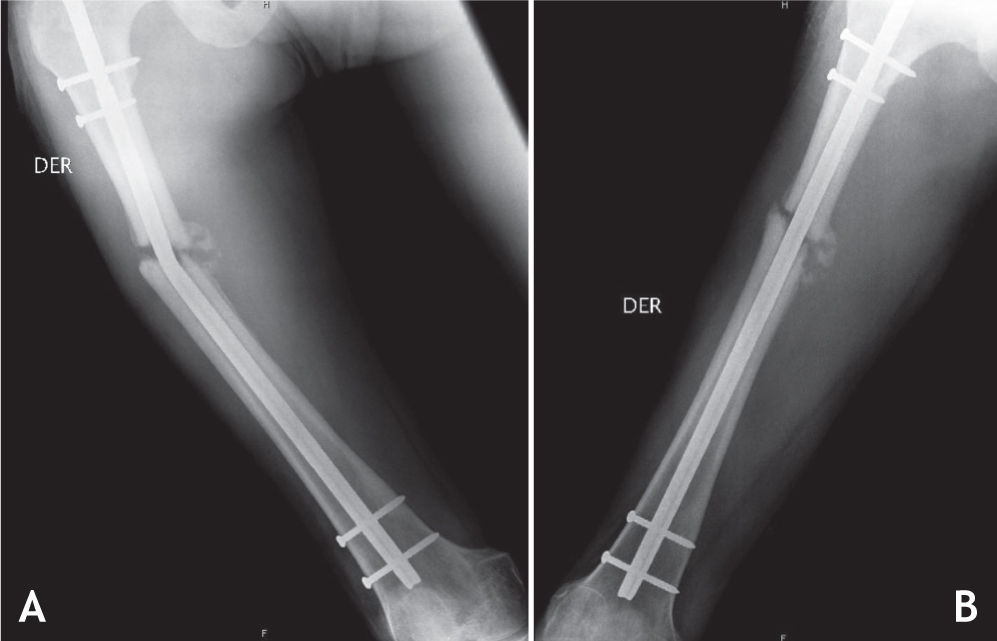
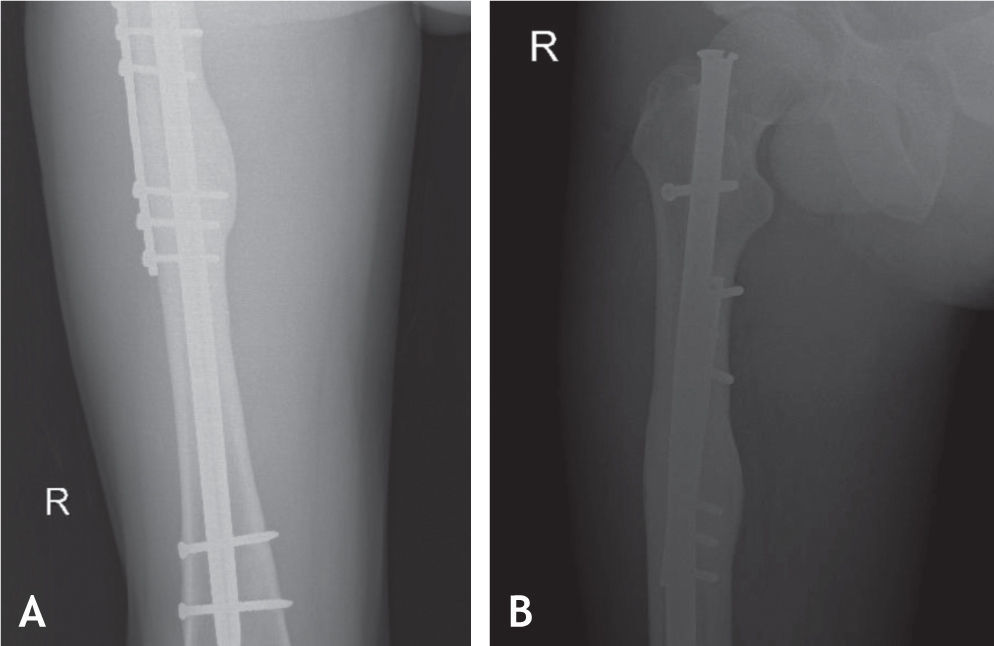
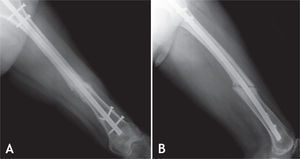
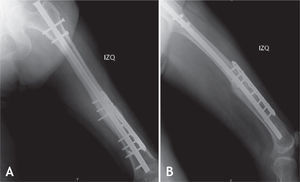
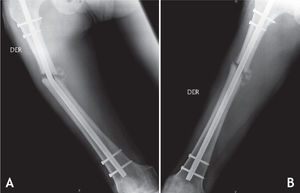
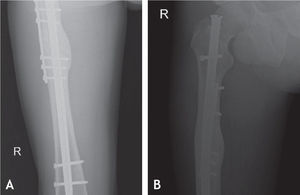
Todos los pacientes fueron llevados a cirugía bajo anestesia general o conductiva, colocando al paciente en posición de decúbito lateral. El procedimiento se inició retirando los tornillos de bloqueo distal o proximal para permitir compresión en el foco de no unión. En cuanto al foco de fractura, por la cara lateral del muslo, se realizó una incisión de 12 cm; al llegar al foco de fractura, se retiró todo el tejido fibroso y los fragmentos avasculares, y se comprobó la inestabilidad rotacional con un movimiento de rotación lateral y medial de la cadera. La fractura no consolidada fue fijada en una posición que permitiera las rotaciones normales comparadas con el lado contralateral sano. Se colocó la placa en la cara lateral del fémur, anterior o posterior según el espacio disponible para colocar tornillos de acuerdo con la radiografía lateral preoperatoria. Se escogió una placa de 8 a 10 agujeros de compresión dinámica estrecha para tornillos de cortical de 4,5mm; en algunos casos de osteoporosis marcada, se utilizó una placa bloqueada o una de 3,5mm, de acuerdo con la edad del paciente y el diámetro del hueso. Los 2 primeros tornillos, uno en cada fragmento óseo, se colocaron excéntricos y tomaron las 2 corticales (medial y lateral) para garantizar un efecto de compresión dinámica. Se utilizaron al menos 3 tornillos en cada fragmento, y se agregaron los injertos óseos alrededor del foco de fractura (figs. 1–4).
Ingresaron 47 pacientes con 48 fracturas de la diáfisis femoral con diagnóstico de no unión, inicialmente manejados con clavo bloqueado, de los cuales 23 pacientes (48%) fueron operados en la Fundación Valle del Lili y 24 pacientes (52%) en el Hospital Universitario del Valle. La edad promedio de los pacientes fue 37 años (18–74 años); predominó el sexo masculino (57%).
En cuanto al tipo de seguridad social, el mayor porcentaje de pacientes (72%) fue cubierto por el Seguro Obligatorio de Accidentes de Tránsito, seguido del régimen contributivo (13%) y de otros regímenes (13%), que incluyen riesgos profesionales y vinculados.
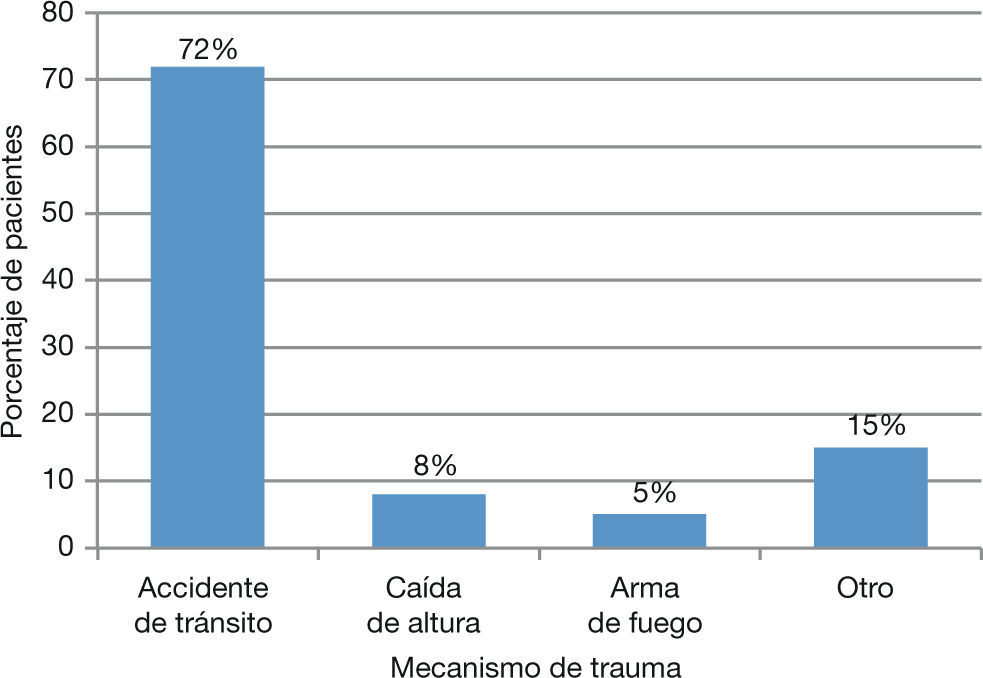
La mayoría de los pacientes fueron víctimas de accidentes de tránsito (72%) (fig. 5). El promedio de tiempo transcurrido entre el momento de la fractura y el ingreso a la institución fue 6,7 horas (1–63).
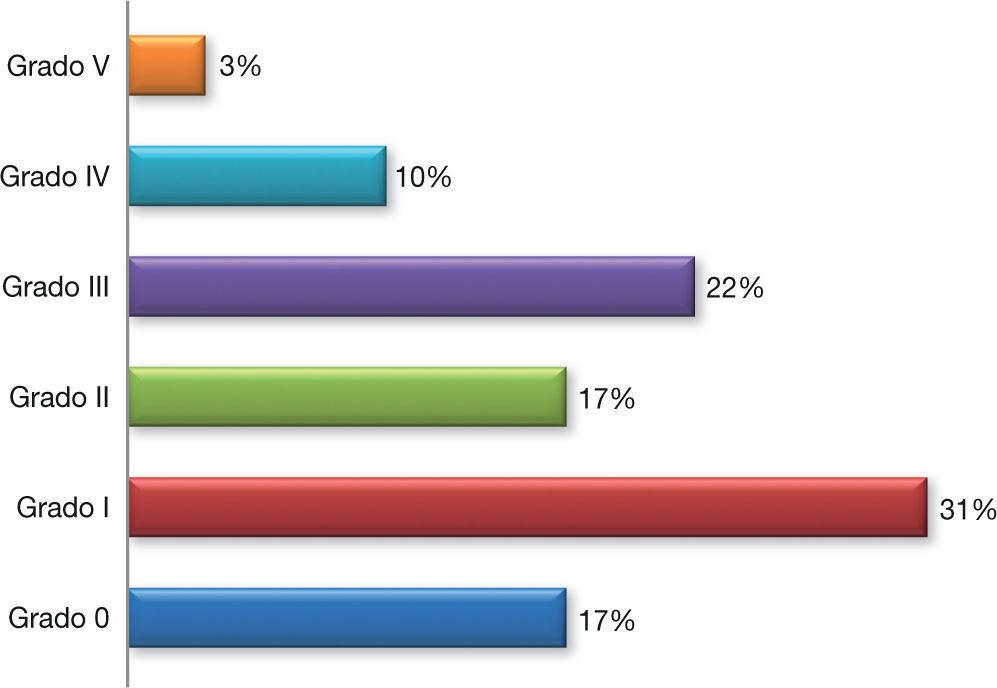
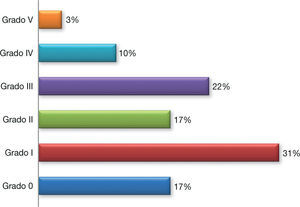
La localización de las fracturas fue del 75% en el tercio medio del fémur, 16% en el tercio medio y 9% en el tercio distal. Las fracturas más frecuentes fueron las grado I y III según la clasificación de Winquist-Hansen, con 31% y 22% respectivamente (fig. 6).
Las comorbilidades fueron: hipertensión (21%), diabetes (2%), insuficiencia cardiaca congestiva (2%), secuelas de enfermedad cerebrovascular (2%) y otras (28%). 21% consumían alcohol y 17% fumaban.
El 65% de los pacientes tuvieron trauma múltiple y el 71% presentaron fracturas asociadas, distribuidas así: tibia (35%), húmero (3%), antebrazo (6%), pie (3%), pelvis (3%) y otras (50%).
El diámetro promedio de los clavos que habían sido usados en la cirugía inicial fue de 11,8mm (DS = 1,05), con una mediana de 12mm y un rango entre 9mm y 15mm. El número de bloqueos proximales usados fue: 2 (80%), 1 (18%) y 0 (2%); el número de bloqueos distales fue: 2 (91%), 1 (7%) y 0 (2%). En la mayoría de los casos se había realizado una reducción abierta (62%). El tipo de pseudoartrosis era mayoritariamente atrófica (93%).
La cirugía de colocación de la placa antirrotatoria se realizó en promedio 14,5 meses después de la fractura (DS = 14,4), con una mediana de 10 meses y un rango entre 9 y 28 meses. Se usaron placas DCP de 4,5mm (94%) y de 3,5mm (6%). La fijación se hizo en promedio con 7 tornillos, 13 corticales, además de usar injertos óseos en el 92% de los casos. La única complicación que hubo después de esta cirugía fue la infección del sitio operatorio en un paciente (2%). A los seis meses del tratamiento de la pseudoartrosis con la cirugía de aumentación con placa antirrotatoria e injertos óseos autólogos, la consolidación fue completa en 44 fracturas (92%).
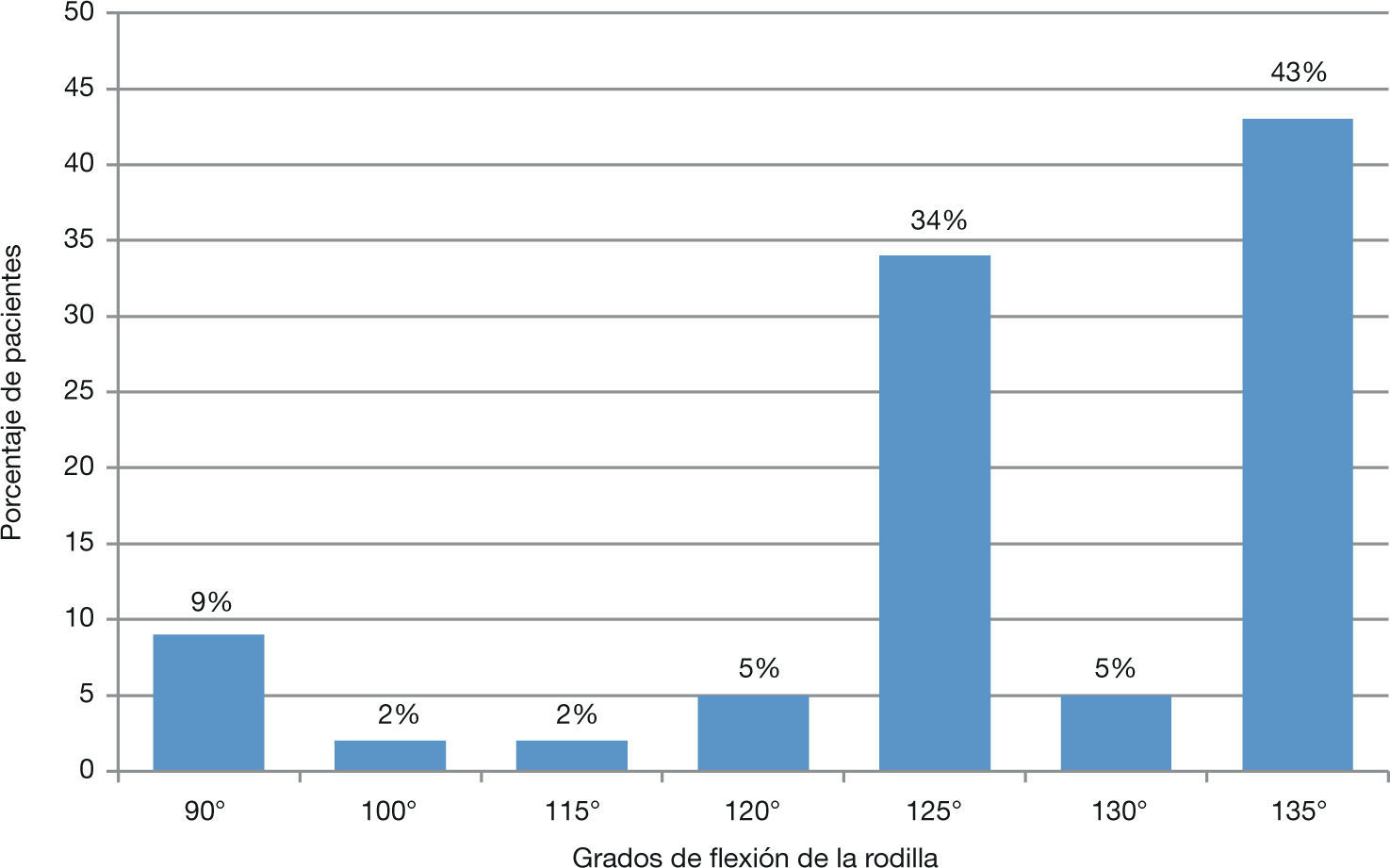
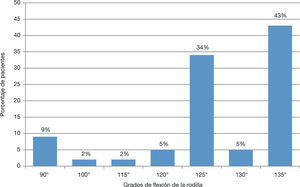
87% alcanzaron una flexión de al menos 120 grados (fig. 7), 21% de los pacientes presentaron acortamiento de la extremidad (de 2 cm en promedio); el 10% deformidad en rotación lateral (de 20° en promedio), y el 2%, deformidad en rotación medial (de 50°).
DiscusiónLa no unión en fracturas diafisarias de fémur sigue siendo un problema que se presenta en todo el mundo. Si todos los pacientes obtuvieran una fijación estable intramedular que respetara el aporte vascular habría mejores posibilidades de consolidación de su fractura diafisaria de fémur13. Cuando se realiza reducción abierta y se abre el foco de fractura, se altera el aporte nutricional del fémur y por eso aumenta el riesgo de no unión. En este estudio, 62% de los pacientes con no unión habían requerido una reducción abierta de su fractura. Esto en parte porque el promedio de tiempo transcurrido desde la fractura hasta la cirugía con el clavo bloqueado fue de 35,2 días, situación que exige una reducción abierta.
En nuestras instituciones se ha descrito un porcentaje de no unión del 10% al 15%. En este estudio se logró captar 47 pacientes que hacen parte de este porcentaje, que en su mayoría fueron hombres jóvenes, económicamente activos, con un mecanismo de trauma principalmente por accidentes de tránsito y heridas por arma de fuego; estos datos concuerdan con los resultados reportados por Martínez y Alegría en el 200113.
La no unión de la diáfisis femoral es un reto funcional y económico para el paciente, así como un dilema de tratamiento para el cirujano. Este debe entender las diferentes alternativas de tratamiento y su papel para conseguir el objetivo terapéutico, que en este caso es la consolidación8.
Con esta técnica se obtuvo 92% de consolidación de las pseudoartrosis de la diafisis del fémur, un resultado muy superior a lo reportado para las técnicas convencionales que oscila entre 50 y 80%. Esto se explica porque con este metodo se mejora tanto la estabilidad con la placa antirrotatoria como la biología con los injertos óseos, favoreciendo la osteoconducción, la osteinducción y la osteogénesis del hueso fracturado. Al colocar la placa se realiza compresión dinámica sobre el foco de fractura, se corrige la deformidad rotacional y se colocan con facilidad los injertos óseos14.
Este estudio descriptivo, realizado en dos instituciones universitarias, sienta las bases para realizar en un futuro estudios prospectivos que confirmen nuestros hallazgos y comparen cabeza a cabeza los diferentes tipos de tratamientos disponibles para esta patología.
Nos permitimos sugerir como tratamiento de la no unión de la diáfisis femoral la aumentación con placa antirrotatoria más injertos óseos como un método eficaz y seguro para conseguir la consolidación, con mínimas complicaciones, de manera económica, reproducible, práctica y con resultados funcionales satisfactorios.
Realizó este trabajo la sección de ortopedia y traumatología, Universidad del Valle, Hospital Universitario del Valle, Fundación Valle del Lili.