En la bibliografía se requieren estudios prospectivos que evalúen la evolución postoperatoria de los pacientes con reconstrucción artroscópica del LCA con autoinjerto de HTH, utilizando el portal medial para la perforación del túnel femoral. El objetivo del estudio es describir la evolución funcional de la reconstrucción artroscópica del LCA con autoinjerto ipsilateral rotuliano HTH por portal medial para el tratamiento de la inestabilidad anterolateral de la rodilla.
Materiales y métodosSe realizó un estudio observacional de tipo cohorte prospectiva, con un año de seguimiento a 48 pacientes mayores de edad, con lesión aislada del LCA, sin lesiones intraarticulares asociadas, en quienes se realizó reconstrucción artroscópica con autoinjerto ipsilateral HTH por portal medial. La valoración clínica fue realizada con la escala del International Knee Documentation Commitee (IKDC) y la laxitud se valoró con el artrómetro KT-1000®.
ResultadosLa media de edad de los pacientes fue 34,6 años, de los cuales el 68,5% tuvo calificación postoperatoria de A o B de acuerdo con la escala del IKDC y la estabilidad objetiva postoperatoria medida con el artrómetro KT-1000®, que fue considerablemente mejor.
DiscusiónA un año de seguimiento, con la reconstrucción artroscópica por portal medial del LCA utilizando autoinjerto ipsilateral HTH, se obtienen resultados satisfactorios para el paciente y buenos resultados clínicos.
Nivel de evidencia clínicaNivel II.
There is a lack of prospective series evaluating the post-operative outcome of patients with arthroscopic reconstruction of anterior cruciate ligament (ACL) with patellar bone-tendon-bone (PBTB), using the medial portal for perforation of the femoral tunnel. The objective of the study is to describe the functional outcome of arthroscopic ACL reconstruction with ipsilateral patellar BTB autograft through medial portal for treating anterolateral knee instability.
Materials & methodsAn observational prospective cohort study was conducted with a one-year follow up of 48 patients with isolated ACL injury without associated intra-articular injuries, in whom arthroscopic reconstruction was performed with an ipsilateral BTB autograft through the medial portal. Clinical assessment was performed using the International Knee Documentation Committee (IKDC) scale, and laxity was assessed with the KT-1000 arthrometer®.
ResultsThe mean age of patients was 34.6 years, and 68.5% of patients had a post-operative grade of A or B according to the IKDC scale, and the objective post-operative stability measured with the KT-1000 arthrometer® was significantly better.
DiscussionAfter one year follow up, ACL reconstruction through medial arthroscopic portal using ipsilateral BPTB autograft showed satisfactory results for the patient and good clinical results for the surgeon.
Level of evidenceII.
La lesión del ligamento cruzado anterior (LCA) es la más frecuente de las lesiones ligamentarias de la rodilla1–5 y, aunque esta lesión es poco frecuente en la población general, tiene alta prevalencia en atletas6. La prevalencia anual en la población general está estimada en uno de cada 3.500 habitantes, lo que significa de 100.000 a 200.000 nuevos casos cada año en Estados Unidos con un incremento del 27% de los casos entre 1997 y 20077.
El estudio de la historia natural de la lesión del LCA ha progresado considerablemente y, aunque puede generar síntomas inmediatos por la inestabilidad funcional que presenta y limitar las actividades deportivas, recreativas, laborales y de la vida diaria, también ocasiona problemas a medio y largo plazo por el desarrollo de lesiones meniscales8–10, lesiones cartilaginosas, falla de estabilizadores secundarios y más tardíamente osteoartrosis, que en algunas estadísticas está entre el 60 y el 100% de las lesiones no tratadas después de 20 años de seguimiento.
El problema consiste en que hasta el 26% de los pacientes con lesión aislada del LCA también desarrolla artrosis posterior a la reconstrucción11,12. Es probable que la reconstrucción del LCA logre restaurar la función de la rodilla, se preserve el menisco, se evite el daño del cartílago articular y se minimice el desarrollo de artrosis, pero la evidencia no es contundente para demostrarlo13,14. Algunos estudios han encontrado que aproximadamente el 60% de las rodillas con reconstrucciones exitosas del LCA cursan con algún grado de osteoartrosis a los 6 años, hallazgo que está generando una reevaluación general de esta patología15. Cabe destacar que el 85% de los pacientes que presentan rotura del LCA genera un traumatismo osteocondral que seguramente, dependiendo de su magnitud, incidiría en el desarrollo de la osteoartrosis, pues según estudios realizados por Shelbourne en un seguimiento de 6 años posterior a la reconstrucción del LCA, en que comparó un grupo con lesión articular con un grupo sin lesión cartilaginosa, se reportaron malos resultados en la valoración subjetiva del International Knee Documentation Comité (IKDC) y no hubo diferencias en la valoración radiológica del IKDC16,17, hallazgo que persiste con la utilización de injertos de isquiotibiales o de tendón rotuliano de HTH.
Sin embargo, Chalmers et al. concluyeron que, por término medio, de 13,9 (DE: 3,1) años después de la lesión de LCA, los pacientes tratados quirúrgicamente presentaron menores tasas de lesión meniscal y menor necesidad de procedimientos quirúrgicos adicionales, y gran mejoría en cuanto al nivel de actividad según la escala de Tegner, pero no encontraron diferencias en las escalas de Lysholm, del IKDC, ni en cambios degenerativos de la rodilla mediante radiografías.
La reconstrucción artroscópica del LCA con el uso de autoinjerto rotuliano ipsilateral de HTH es una de las más utilizadas. Ha puesto de manifiesto del 90 al 95% de buenos resultados en los reportes de la bibliografía mundial y se implementó en el Hospital de San José de Bogotá desde 1983. La frecuencia de la reconstrucción artroscópica del LCA es de aproximadamente 120 casos anuales en los últimos 10 años en ésta institución y se ha considerado el procedimiento de elección gracias a las ventajas teóricas, como mayor resistencia y rigidez inicial respecto al ligamento normal (16% de resistencia y casi cuatro veces más que la rigidez del LCA normal), facilidad de incorporación del injerto, por la relación hueso-hueso en los túneles óseos18, baja morbilidad, inicio temprano de la rehabilitación y retorno de actividades deportivas y de la vida diaria19.
La principal causa de falla de la reconstrucción del LCA es la colocación no anatómica del túnel femoral. Con la técnica transtibial no se toma en cuenta la huella del LCA originario y se deja un túnel verticalizado, no anatómico. Además, existe menor posibilidad de modificar la ubicación del túnel femoral ya que se encuentra restringido por la poca maniobrabilidad que permite el túnel tibial. Por tanto, para evitar esta dificultad, se optó por realizar el túnel femoral por el portal anteromedial.
En un estudio de Alentorn-Geli et al., donde compararon los resultados de la reconstrucción del LCA utilizando autoinjerto HTH mediante la técnica transtibial con la técnica del portal medial, se encontró que a través del portal medial se obtuvo mayor estabilidad, mejores arcos de movilidad de la rodilla y retorno más temprano a actividades deportivas al compararla con la técnica transtibial.
En la bibliografía, se requieren estudios prospectivos que evalúen la evolución postoperatoria de los pacientes con reconstrucción artroscópica del LCA con HTH por portal medial en la población colombiana. Por tanto, el objetivo de nuestro estudio fue describir la evolución funcional de la reconstrucción artroscópica del LCA con autoinjerto ipsilateral patelar de HTH por portal medial para el tratamiento de la inestabilidad anterolateral de la rodilla, utilizando la escala de evaluación de ligamentos de la rodilla del IKDC y artrómetro KT-1000® en pacientes colombianos.
Materiales y métodosSe realizó un estudio observacional de tipo cohorte prospectiva en pacientes mayores de 18 años, con lesión aislada del LCA, tratados de forma quirúrgica en el Hospital de San José de Bogotá. Entre el 1 de agosto de 2011 y el 31 de julio de 2012 se realizaron 124 reconstrucciones del LCA en nuestra institución. En el presente estudio, únicamente se incluyeron pacientes con inestabilidad anterolateral de la rodilla, en función de la lesión aislada del LCA, diagnosticados de forma clínica y mediante imágenes de resonancia magnética, con posterior confirmación artroscópica en el momento de la reconstrucción y que previamente aceptaron formar parte del estudio mediante la firma de un consentimiento informado. El resto de pacientes con patologías asociadas, como lesiones meniscales que requirieron sutura, daños condrales graves tratados con métodos distintos a la condroplastia, lesiones ligamentarias concomitantes que requirieron reconstrucción, enfermedades metabólicas y/o infecciosas articulares, hiperlaxitud ligamentaria, como el síndrome de Marfan y/o el de Ehlers-Danlos, fueron excluidos. Entre las patologías intraarticulares asociadas, únicamente se aceptaron las lesiones condrales tratadas mediante condroplastia por abrasión y aquellas lesiones meniscales manejadas con remodelación ya que estos procedimientos no alteran el protocolo de rehabilitación de la reconstrucción del LCA. No cumplieron los criterios de inclusión 72 pacientes y otros 4 no acudieron a los controles postoperatorios, por lo que se perdió el seguimiento de estos y quedó así un total de 48 pacientes en el estudio: 45 hombres y 3 mujeres, con una media de edad de 34,6 años (DE: 9,1; tabla 1).
Variables sociodemográficas y clínicas de los pacientes estudiados
| Edad promedio (DE) | 34,6 (9,1) |
| Sexo masculino n (%) | 45 (93,7) |
| Rodilla intervenida | |
| Derecha n (%) | 28 (58,3) |
| Izquierda n (%) | 20 (41,67) |
| Efusión n (%) | 14 (29,17) |
| Déficit de extensión preoperatoria n (%) | 11 (22,9) |
| Déficit de flexión preoperatoria n (%) | 11 (22,9) |
| Lachman n (%) | |
| Grado I | 6 (12,5) |
| Grado II | 32 (66,67) |
| Grado III | 10 (20,83) |
| Cajón anterior n (%) | 48 (100) |
| Cajón posterior n (%) | 0 (0) |
| Bostezo medial n (%) | |
| Negativo | 25 (52,08) |
| Grado I | 18 (37,50) |
| Grado II | 5 (10,42) |
| Bostezo lateral n (%) | |
| Negativo | 36 (75) |
| Grado I | 12 (25) |
| Desplazamiento del pivote n (%) | 100 (100) |
| Desplazamiento del pivote inverso n (%) | 0 (0) |
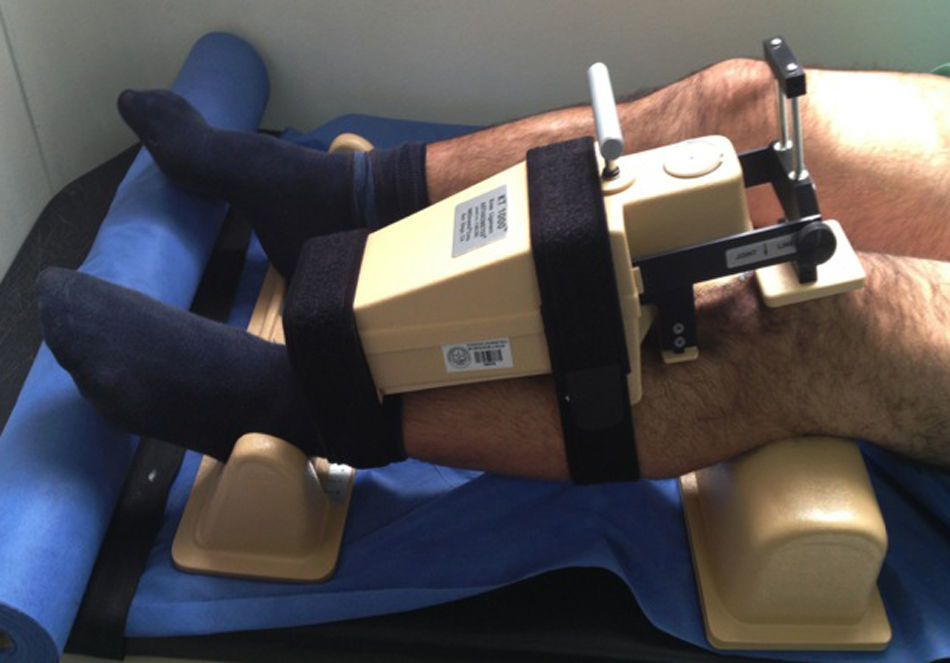
En salas de cirugía, antes de la anestesia, el paciente contestó a las preguntas del formato de valoración del examen de rodilla del IKDC, el cual clasifica las rodillas en condición normal como tipo A; B, cerca de lo normal; C, anormal, y D gravemente anormal. Luego se realizó medición de la laxitud anteroposterior de la rodilla que iba a ser intervenida y de la contralateral con el artrómetro (fig. 1). Dicha medición fue realizada por los especialistas, el becario y/o el residente de ortopedia y traumatología encargado del estudio, entrenados en la utilización del instrumento para minimizar los sesgos.
Ortopedistas especialistas en cirugía de rodilla intervinieron a todos los pacientes mediante una sola técnica quirúrgica estandarizada. En todos los casos, se utilizó el autoinjerto ipsilateral de HTH, cuya extracción es parte fundamental de la técnica quirúrgica. Se realizó a través de incisión de aproximadamente 3 cm desde el polo inferior de la rótula hasta la tuberosidad anterior de la tibia, disección subcutánea, en que se identificó el tendón rotuliano en toda su extensión. Se demarcó el injerto del 1/3 medio (9-10 mm de ancho) y se preservó el paratendón, el cual se incidió longitudinalmente con bisturí, se disecó y se separó hacia el lado medio-lateral. Con sierra oscilante, se realizó la toma del taco óseo a la altura de la tibia y de rótula de aproximadamente una longitud de 20-25 mm y se terminó de extraer con un osteótomo fino. Posteriormente se modeló el taco óseo y se realizaron dos perforaciones con broca de 2 mm para pasar dos hebras de sutura absorbible n.° 5 en cada extremo óseo20,21.
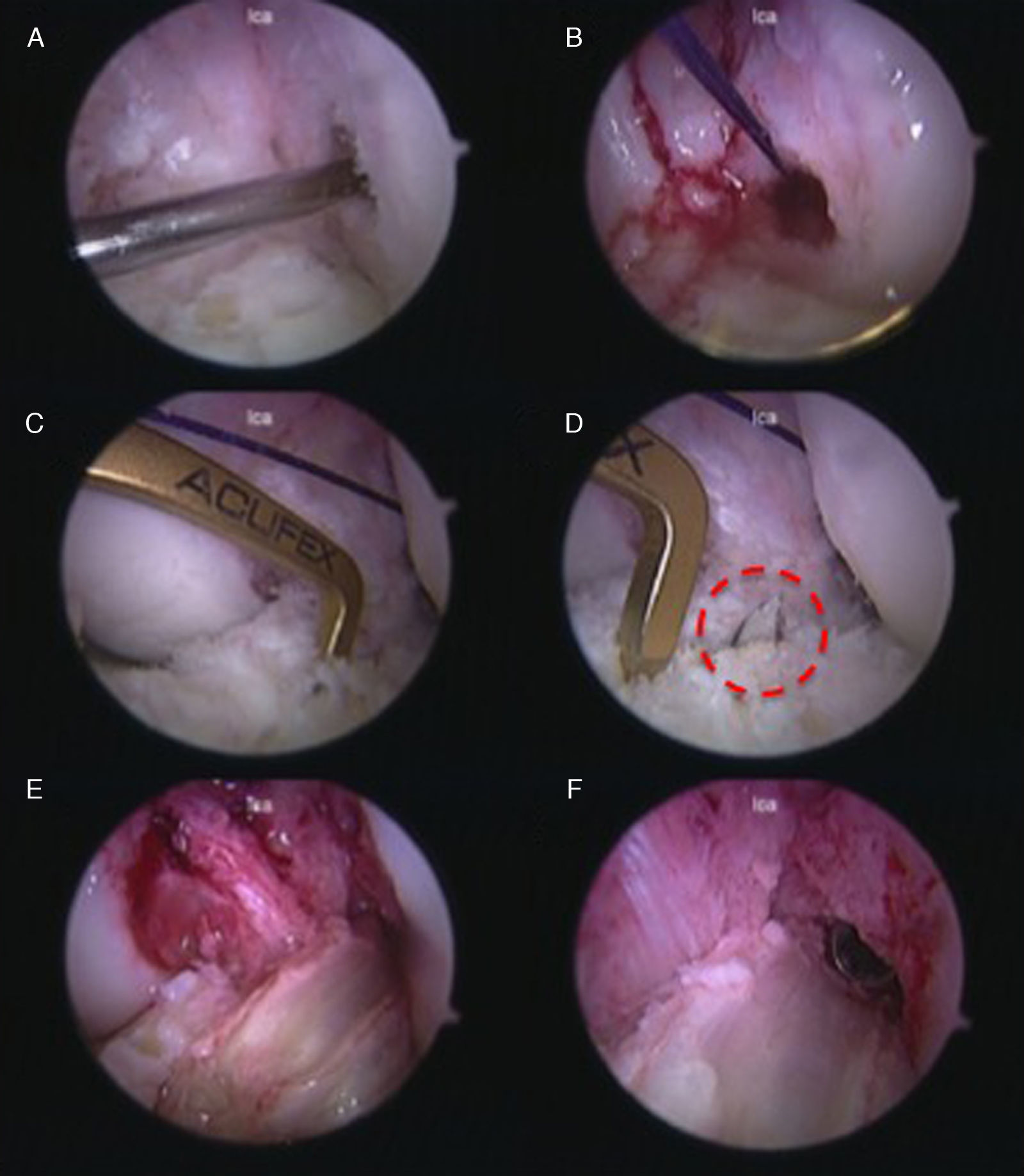
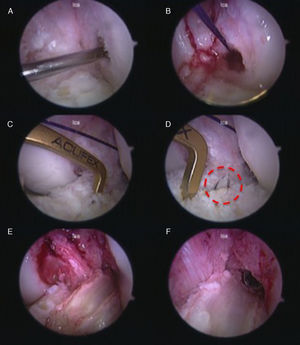
El túnel femoral se realizó a través del portal medial con la rodilla en flexión de 100 a 120°, se realizó un túnel de 10 mm previo paso de guía con ojal de 2 mm en una ubicación intermedia entre la inserción de la banda anteromedial y la posterolateral (técnica 70/30). Se rescató una lazada de sutura, la cual se usó como guía para pasar el injerto; luego se realizó el túnel tibial independiente del femoral con una guía en C a 55° en el punto intermedio de la inserción tibial de la banda anteromedial y posterolateral (técnica 50/50) y luego se rescató la lazada a través del túnel tibial22. Finalmente, se pasó el injerto y se fijó con tornillo de interferencia a nivel femoral con la rodilla en flexión y, por último, se fijó el taco óseo a nivel tibial con 30° de flexión (fig. 2).
Reconstrucción artroscópica del LCA, por portal medial (Rodilla Izquierda): A) Paso de guía ojal en el cóndilo femoral lateral. B) Se deja una hebra de sutura absorbible que servirá de guía para traccionar el injerto. C) Identificación de la salida del túnel tibial. D) Salida de la guía tibial (dentro del circulo rojo). E) Paso del injerto. F) Fijación del injerto con un tornillo de interferencia.
Se realizó un seguimiento de los pacientes en consulta externa y a los 12 meses del postoperatorio se realizó una valoración objetiva de la rodilla intervenida mediante la medición de la laxitud ligamentaria con el artrómetro KT-1000® (MEDmetric Cooperation, San Diego, CA, EE.UU.) y de forma subjetiva con el cuestionario del IKDC.
Se realizó un análisis para describir la evolución de la valoración objetiva y subjetiva. Se utilizaron gráficos de Box Plot y se reportaron la mediana y el rango intercuartílico, y se presentaron los resultados para el preoperatorio y a los 12 meses del postoperatorio.
Las variables demográficas y clínicas de tipo cuantitativo se presentan con medidas de tendencia central y de dispersión. Las variables de tipo cualitativo se presentan con frecuencias y porcentajes. La base de datos se construyó en Excel 2011 y el análisis estadístico de la información se realizó en STATA 12.
Esta investigación fue aprobada por los Comités de Investigación de la Facultad de Medicina de la FUCS y de Ética e Investigación en Seres Humanos de la FUCS. Se realizó siguiendo los lineamientos internacionales estipulados en el Código de Núremberg, la Declaración de Helsinki y el Informe Belmont, que protegen a los individuos de la investigación. La Resolución 008430 de 1993 del Ministerio de Salud considera este tipo de estudio como una investigación sin riesgo.
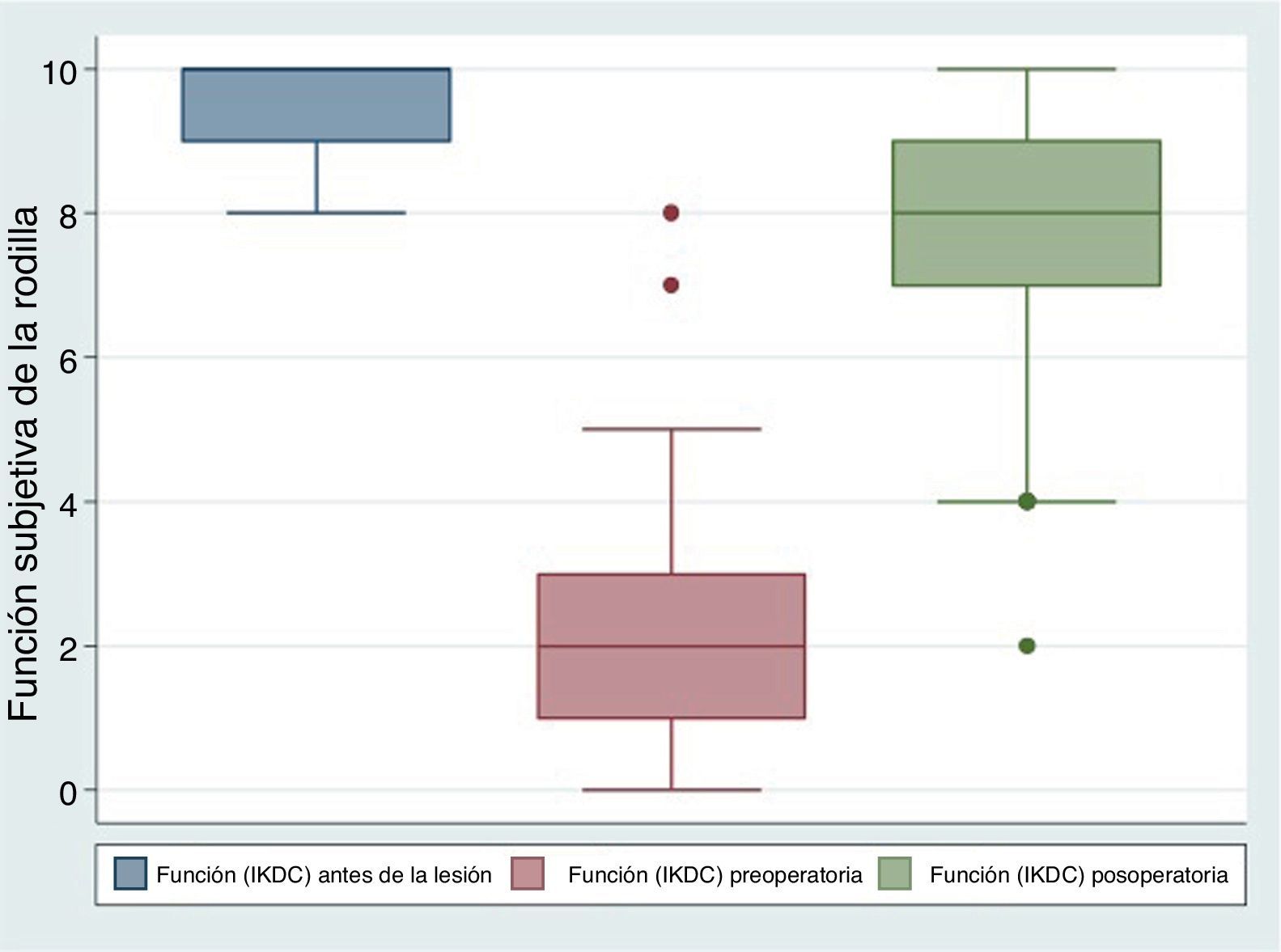
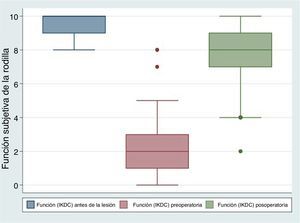
ResultadosEn la tabla 1 se muestran las variables sociodemográficas estudiadas. En los 48 pacientes estudiados, con una media de edad de 34,6 años de edad (DE: 9,1), con una amplia mayoría de pacientes del sexo masculino (45 pacientes; 93,7%). En cuanto a la lateralidad intervenida, la rodilla derecha representa el 58,3%. Los pacientes calificaron el funcionamiento de la rodilla antes de la lesión, con un promedio de 9,6 (DE: 0,6) según la valoración funcional subjetiva del IKDC, que usa una escala de 0 a 10, donde 10 es funcionamiento normal y excelente, y donde 0 es incapacidad para realizar ninguna de sus actividades diarias usuales, que podrían incluir deportes. Antes de la cirugía, es decir, cuando el paciente presentaba la lesión, la función fue calificada con un promedio de 2,39 (DE: 1,63) y después de 1 año de postoperatorio de la reconstrucción artroscópica del LCA, fue calificada con un promedio de 7,7 (DE: 1,94; fig. 3). Asimismo, el promedio de la calificación según la escala subjetiva del IKDC preoperatorio era 44,5 (DE: 9,28) y después de 1 año de la reconstrucción del LCA fue calificada con un promedio de 77,6 (DE: 17,4), que representaba mejoría clínica significativa. Además, respecto a la valoración objetiva con el artrómetro, las rodillas derechas pasaron con un promedio de 5,18 mm (DE: 2,18) a 4,2 mm (DE: 1,8) y las izquierdas de 4,6 mm (DE: 2,90) a 4,4 mm (DE: 2,73). En la tabla 2, se comparan los resultados pre y postoperatorios.
Comparación pre y postoperatoria
| Antes de la lesión | Preoperatorio | 12 meses | |
|---|---|---|---|
| (Rodilla sana) | (Rodilla lesionada) | Postoperartorio | |
| Función de la rodilla (IKDC) | 9,6 (0,6) | 2,39 (1,63) | 7,7 (1,94) |
| Promedio (DE) | |||
| Valoración subjetiva (IKDC) | 44,5 (9,28) | 77,6 (17,4) | |
| Promedio (DE) | |||
| Laxitud de la rodilla derecha (medida con el artrómetro) | 5,18 (2,18) | 4,2 (1,8) | |
| Promedio (DE) | |||
| Laxitud de la rodilla izquierda (medida con el artrómetro) Promedio (DE) | 4,6 (2,90) | 4,4 (2,73) | |
Después de 1 año de seguimiento, 15 pacientes (31,25%) fueron calificados según la escala funcional del IKDC en el grupo A, 18 (37,5%) en el grupo B, 11 (22,9%) en el grupo C, y 1 paciente (8,3%) en el grupo C, lo que quiere decir que el 68,5% de los pacientes fueron calificados con resultados buenos y excelentes (tabla 3). Después de un análisis de correspondencia múltiple, no encontramos relación estrecha entre el grado de inestabilidad anteroposterior de la rodilla y el resultado funcional en la escala IKDC. Sin embargo, los pacientes que presentaban signo de Lachmann de grado 2 o 3 mostraron mayor tendencia a estar en el grupo D según la IKDC. No se reportó ningún paciente con rotura del injerto ni con infección del sitio operatorio.
DiscusiónLa ausencia de un LCA competente puede traer como consecuencia lesiones condrales, meniscales y artrosis23,24, y su reconstrucción está ampliamente recomendada en la bibliografía, con el objetivo de evitar o disminuir estas lesiones y mejorar la función de la rodilla25,26. El objetivo del presente estudio fue describir la evolución funcional de la reconstrucción artroscópica del LCA con autoinjerto ipsilateral rotuliano de HTH por portal medial para el tratamiento de la inestabilidad anterolateral de la rodilla, utilizando la escala de evaluación de ligamentos de la rodilla del IKDC y el artrómetro KT-1000®, realizadas en nuestra institución, después de 1 año de seguimiento.
Nuestros resultados son comparables con lo reportado por Sernert et al. en 199927, quienes utilizaron la técnica transtibial en 527 pacientes y obtuvieron resultados según la IKDC del 33,6% en el grupo A, el 40% en el grupo B, el 20,7% en el C y el 5,7% en el grupo D. Asimismo, coincidimos en que la laxitud preoperatoria no es un factor pronóstico de los resultados postoperatorios. Si evaluamos la valoración subjetiva que daba el paciente después de 1 año de la cirugía, notamos que existe una notable mejoría, lo que traduce la satisfacción del paciente. Sin embargo, la rodilla operada no alcanza los niveles de antes de lesionarse.
Además, en la bibliografía mundial se reporta que las lesiones del LCA son mas frecuentes en atletas del sexo femenino, lo que contrasta con nuestros resultados. Es posible que la razón sea porque en nuestra muestra no se encontraron mujeres atletas. Sin embargo, nuestros resultados son coherentes con un estudio nacional publicado en 2013 por Jaramillo et al.28, en que el 92% de sus pacientes (35 de 38 pacientes) fueron varones. En nuestra población masculina, a pesar de que la mayoría son deportistas de fines de semana, encontramos a un paciente que actualmente se encuentra prestando servicio militar, otro está en las categorías inferiores de un equipo profesional de fútbol del país y otro que practica montañismo. Todos con resultado A según la IKDC.
Entre las fortalezas de este trabajo encontramos que es un estudio prospectivo que reporta los resultados de la reconstrucción artroscópica aislada del LCA, a través del portal medial, excluyendo las lesiones intraarticulares de la rodilla, las cuales pudieran ser factores de confusión. Hasta el año 2013, en el último volumen disponible (septiembre de 2013) de la revista de la Sociedad Colombiana de Cirugía Ortopédica y Traumatología (SCCOT), únicamente había sido publicado un artículo sobre los resultados de la reconstrucción del LCA. Sin embargo, en este trabajo, la mayoría de los pacientes fueron tratados con injertos distintos al HTH. Por tanto, este es el primer trabajo realizado en pacientes colombianos con inestabilidad anterolateral de la rodilla por lesión aislada del LCA, reconstruidos artroscópicamente con técnica anatómica a través del portal medial con autoinjerto de HTH.
Entre las limitaciones encontramos que la muestra fue de 48 pacientes. La decisión de excluir a pacientes con lesiones intraarticulares asociadas se debe al hecho de que el programa de rehabilitación varía en gran forma, sobre todo con la sutura meniscal y con las microfracturas. Además, el contacto con los pacientes fue difícil ya que muchos de los pacientes viven fuera de la ciudad o se encuentran trabajando, lo que dificulta la disponibilidad para la valoración oportuna. Sin embargo, se logró construir una base de datos que permite continuar realizando estudios en el futuro.
En nuestros resultados tenemos dos pacientes que se salen de la norma si observamos la valoración subjetiva preoperatoria de la rodilla (fig. 3), un paciente que trabaja como asesor de seguros y el otro, ingeniero topográfico, que después de la lesión, lograron rehabilitarse, pero no podían practicar deporte, por lo que calificaron su rodilla en 7/10 y 8/10, respectivamente. A pesar de estas calificaciones, estos solicitaron que se les practicara la cirugía pensando en la posibilidad de realizar deportes de contacto. En los resultados postoperatorios, se encuentra un paciente, docente de profesión, quien califica su rodilla en 2/10 y manifiesta dolor en la cara anterior de la rodilla e incapacidad para arrodillarse.
El objetivo principal de la reconstrucción del LCA es restaurar y mantener la estabilidad articular y la correcta función de la rodilla. En la muestra estudiada en este trabajo se observó que la reconstrucción artroscópica del LCA utilizando autoinjerto de HTH a través del portal medial logra este objetivo con alta satisfacción del paciente. Asimismo, consideramos que la laxitud preoperatoria no es un factor pronóstico del nivel que se pueda lograr en el postoperatorio ni en el retorno a las actividades de alta demanda.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste trabajo contó con el apoyo del Departamento de Investigación de la Fundación Universitaria de Ciencias de la Salud por medio de la segunda convocatoria interna del año 2006.
Conflictos de interésNo se declara ninguno.