La historia natural y el tratamiento de las lesiones del ligamento cruzado anterior (LCA) de la rodilla generan mucha controversia porque en algunos individuos la articulación queda poco funcional después de una rotura del LCA, mientras que en otros permanece relativamente asintomática y el paciente es capaz de retornar a una actividad deportiva exigente, al menos por un tiempo. Entonces cabe preguntarse: ¿es la rotura del LCA el principio del fin de la carrera de un deportista, como se ha sugerido, o la mayoría de los pacientes con esas lesiones puede responder bien al tratamiento conservador y retomar las actividades deportivas sin restricción? Aunque no hay respuestas definitivas a esta pregunta, la información disponible en la bibliografía y la experiencia pueden ayudar a definir cuál va a ser el tratamiento y a seleccionar apropiadamente a los pacientes que responderán bien a una intervención quirúrgica. Además, la identificación de los individuos que corren el riesgo de rotura del LCA, sea por primera vez o de forma repetida, también puede ayudar a prevenir estas lesiones. En este artículo se lleva a cabo una revisión del tema y se trata de ofrecer una orientación para tomar la mejor decisión ante un paciente con rotura del LCA.
Nivel de evidencia clínicaNivel IV.
The natural history and treatment of anterior cruciate ligament (ACL) injuries are controversial as the joint becomes less functional after its rupture in some individuals, while in others it remains relatively asymptomatic and the patient is capable of returning to a demanding sports activity, at least for a while. One may then ask: Is the ACL rupture the beginning of the end of an athlete's career, as has been suggested, or can most patients with such lesions respond well to conservative treatment and resume unrestricted sports activities? Although there are no definitive answers to this question, the information available in the literature and experience can help to define what should be the treatment and to appropriately select the patients who would respond well to a surgical intervention. In addition, identifying individuals at risk of ACL rupture, whether first time or repeated, may also help prevent these injuries. In this paper, a review of the subject is presented, and should serve as a guide to make the best decision when an orthopaedic surgeon is faced with a patient with rupture of the anterior cruciate ligament.
Evidence levelIV.
La raíz del problema en el tratamiento de las lesiones del LCA consiste en el hecho de que las roturas en la sustancia media del LCA en general no curan. Los factores biológicos específicos que pueden contribuir al problema no se entienden claramente. Estudios experimentales llevados a cabo en perros1 han mostrado que una lesión del LCA creada quirúrgicamente lleva a una respuesta vascular significativa por parte de todo el ligamento; esta respuesta vascular se inicia desde los tejidos blandos que están cerca del ligamento (grasa infrarrotuliana y tejido sinovial). Los estudios también han mostrado que, aunque el LCA es capaz de generar una respuesta vascular a la lesión, la reparación espontánea (o curación por segunda intención) no ocurre. Esto puede ser el resultado del hecho de que la dilución del hematoma por el líquido sinovial previene la formación del coágulo de fibrina y así la iniciación del mecanismo de curación. Otra teoría sugiere que la naturaleza dinámica de las fibras del LCA a través del arco de movimiento inhibe la unión espontánea de estas fibras y, aun con una inmovilización externa con yeso u ortesis, la contracción del músculo cuádriceps desplaza la tibia anteriormente y puede romper el tejido cicatricial.
La verdadera historia natural de la evolución de la rodilla con lesión del LCA ha sido difícil y se ha basado en el seguimiento de los casos en que se ha procedido a tratamiento conservador no quirúrgico. La rotura del LCA es una lesión dolorosa que puede afectar considerablemente al nivel de actividad del paciente y a su calidad de vida. Las roturas completas del LCA pueden provocar muchos problemas crónicos en la rodilla, incluyendo inestabilidad, lesiones meniscales y de la superficie cartilaginosa y osteoartritis. Dos terceras partes de los pacientes con rotura completa del LCA presentan inestabilidad crónica de la rodilla y lesión secundaria de los meniscos y/o del cartílago articular2. La lesión considerable a las estructuras articulares afecta a la función de la rodilla y a menudo fuerza al paciente a disminuir sus niveles de actividad y a cambiar su estilo de vida. Noyes encontró que la rotura del LCA provoca una limitación de moderada a intensa en las actividades de caminar de la vida diaria únicamente en el 31% de los pacientes, en actividades habituales de la vida diaria en el 44% y en actividades deportivas en el 77%3. Además, se ha demostrado que la lesión de las estructuras articulares de la rodilla como consecuencia de las lesiones del LCA y de los meniscos provoca osteoartritis, que puede afectar gravemente a las actividades del paciente y limitar su independencia3.
Se ha reportado la regla de los tercios como base para aconsejar a los pacientes con rotura del LCA, es decir, un tercio de los pacientes compensa adecuadamente y es capaz de continuar con actividades recreacionales; otro tercio es capaz de compensar, pero tiene que renunciar de forma significativa a esas actividades; los del tercio restante evolucionan desfavorablemente y requieren tardíamente la reconstrucción quirúrgica4,5.
Influencia de lesiones asociadasLesiones meniscales (asociadas con la lesión del LCA)Es bien sabido que las lesiones meniscales coexisten con lesiones agudas y crónicas del LCA. Noyes6 estudió a pacientes con hemartrosis aguda y encontró que el 62% de los pacientes con rotura del LCA tenían lesión meniscal parcial o completa, y en cambio solo el 25% de las rodillas con hemartrosis y con LCA intacto tenían lesiones meniscales. Otros autores7 han reportado resultados similares en su estudio, con el 65% de incidencia de lesión meniscal en rodillas con lesión del LCA y solo en el 15% en rodillas sin lesión del LCA. En varios estudios se han encontrado resultados similares y se ha reportado la incidencia de lesión meniscal con una rotura del LCA del 77, el 45 y el 64%8,9.
La laxitud crónica del LCA se asocia con una incidencia más alta de lesión meniscal. Indelicato y Bittar reportaron el 91% de incidencia de lesiones meniscales en casos de inestabilidad anterior crónica. En una población de pacientes con deficiencia crónica sintomática del LCA se reportó una incidencia de roturas meniscales del 73% después de un promedio de 5,8 años posteriores a la lesión del LCA.
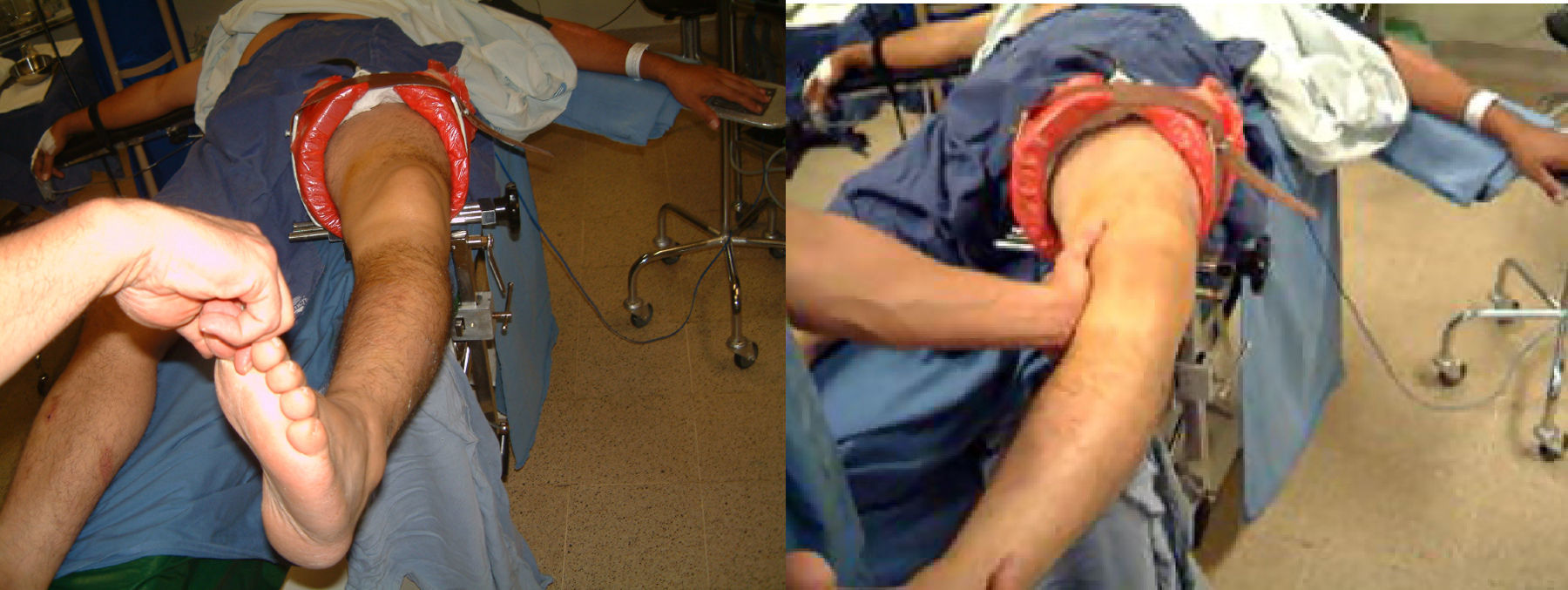
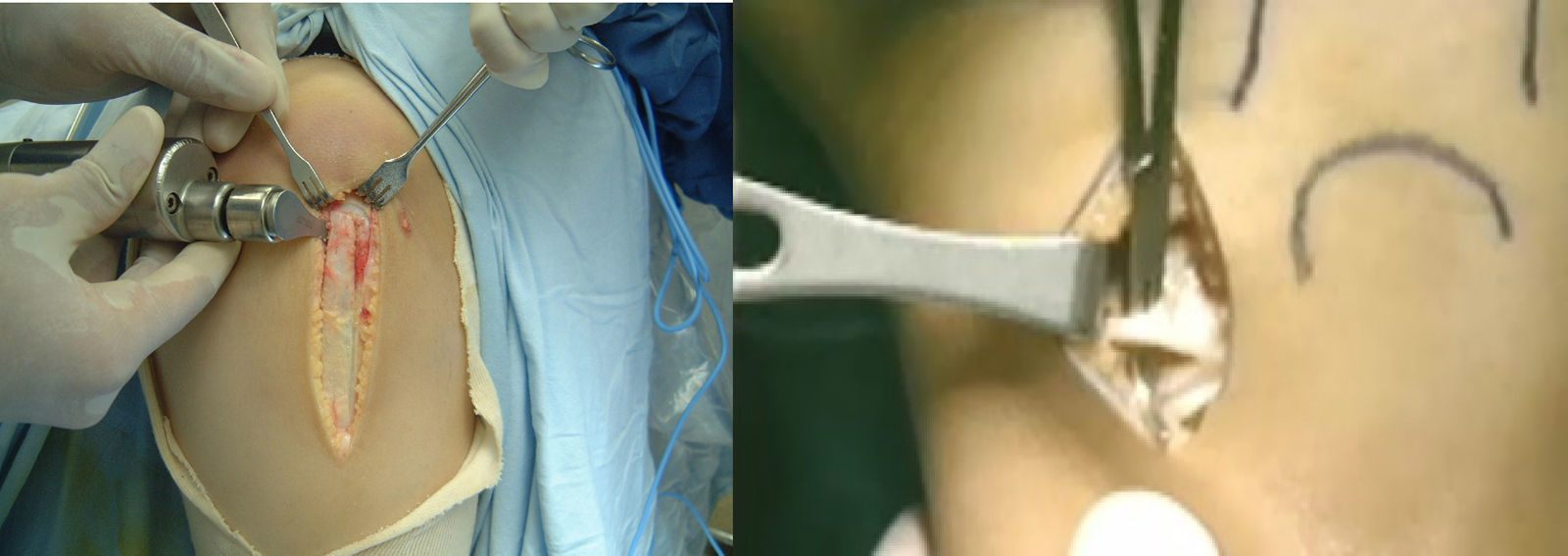
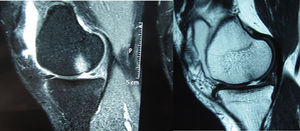
Lesiones de los ligamentos (asociadas con la lesión del LCA)La información disponible hoy parece que muestra que, en las lesiones agudas, las roturas aisladas del LCA son más frecuentes que las roturas ligamentosas combinadas. Así, algunos autores en un estudio de 500 pacientes con lesiones de los ligamentos de la rodilla encontraron las siguientes frecuencias de lesiones ligamentosas agudas de la rodilla: el 48% de roturas aisladas del LCA, el 29% de roturas aisladas del ligamento colateral medial (LCM) y el 13-18% de lesión combinada del LCA y del LCM. Se demostró que el 1% se trataba de una rotura combinada del LCA y de las estructuras laterales, y solo el 4% con roturas aisladas del ligamento cruzado posterior (LCP)7. El diagnóstico de las lesiones ligamentosas asociadas debe establecerse antes de iniciar el plan de tratamiento (fig. 1).
La deficiencia crónica del LCA puede estar asociada con un patrón complejo de laxitud ligamentosa. Puede suceder que la lesión inicial no se haya curado completamente, lo que provoca una laxitud patológica, o puede suceder que una lesión inicial altere la biomecánica de la rodilla y cause un deterioro progresivo de ligamentos, de la superficie cartilaginosa y del hueso subcondral.
Es muy importante evaluar la alineación de la extremidad inferior para detectar una deformidad primaria femorotibial en varo o una deformidad secundaria a una lesión cartilaginosa o después de una meniscectomía ya que podría requerirse una osteotomía tibial para realineación, ya sea previa o concomitante con la reconstrucción del LCA.
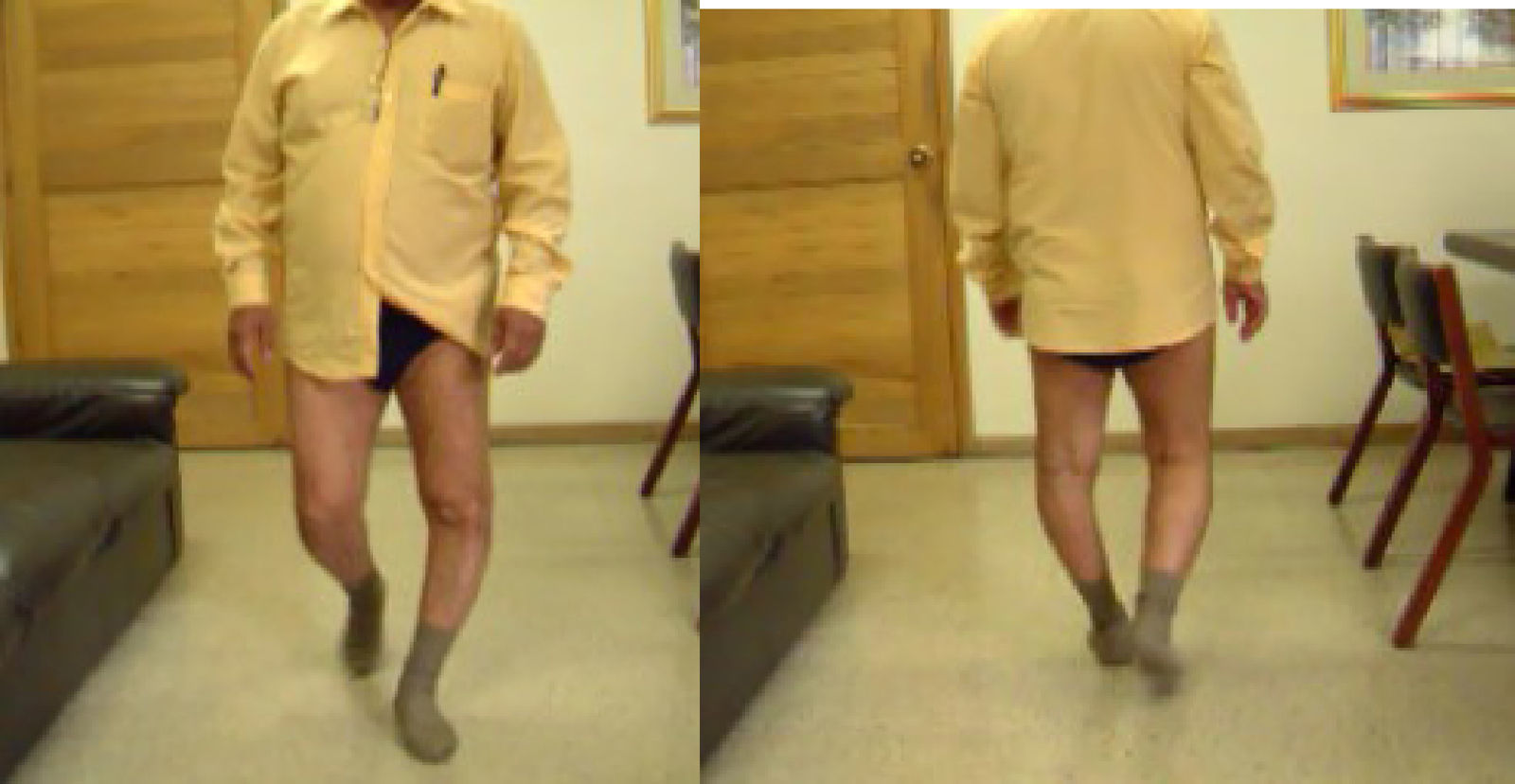
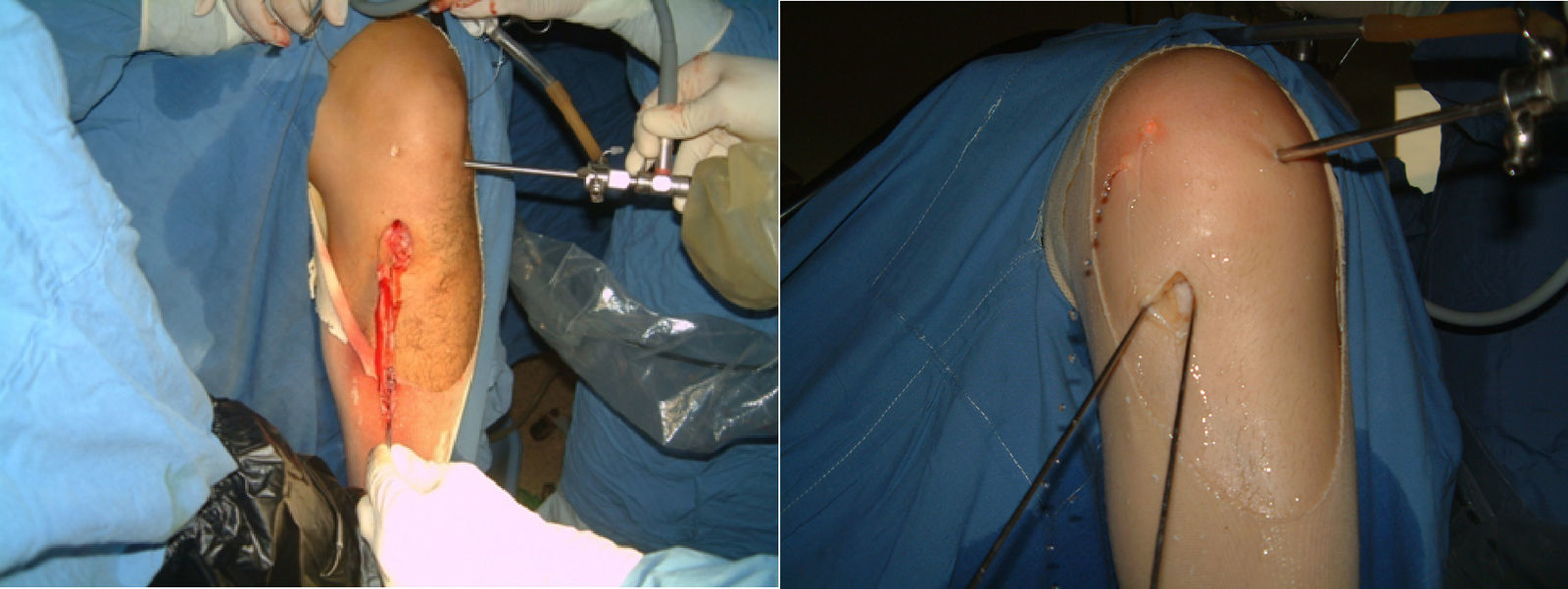
Se ha descrito una situación conocida como «doble varo» en rodillas en que hay una alineación en varo de la extremidad debido a una alineación ósea tibiofemoral y a una separación del compartimiento tibiofemoral lateral por deficiencia de los tejidos blandos laterales (ligamento colateral lateral y complejo capsuloligamentoso posterolateral), lo que produce una desviación lateral de la rodilla con el apoyo. Las fuerzas tensiles crónicas excesivas en las estructuras ligamentosas posterolaterales o las lesiones traumáticas pueden llevar a una posición de varo y genu recurvatum con hiperextensión de la rodilla; esta situación ha sido denominada «triple varo» y sucede debido a 3 factores: alineamiento óseo tibiofemoral en varo, separación marcada del compartimiento tibiofemoral lateral y rotación tibial externa aumentada con hiperextensión y genu recurvatum. Todas estas lesiones complejas ameritan tratamientos diferentes de acuerdo con las lesiones y deformidades asociadas (fig. 2).
Lesiones del cartílago articular (asociadas con la lesión del LCA)Después del traumatismo agudo que produce la lesión del LCA se han reportado lesiones del cartílago articular en una incidencia del 6 al 22%, lo que se incrementa en los casos crónicos. Con el advenimiento de la RM se han detectado contusiones óseas subcondrales, que se reportan desde el 48 hasta el 90% de los casos con lesión del LCA.
Fracturas osteocondrales (asociadas con la lesión del LCA)Son lesiones raramente asociadas con la lesión del LCA y pueden ser fuente de la existencia de fragmentos libres en la articulación.
Luxación rotuliana (asociada con la lesión del LCA)Si bien su existencia concomitante con una lesión del LCA es rara (reportada como menso del 1%), es importante detectarla porque puede provocar fracturas condrales y osteocondrales.
Osteoartritis después de lesión del LCALas lesiones del LCA han sido implicadas en el desarrollo de osteoartritis (OA), con una historia natural que conlleva una pérdida progresiva del cartílago articular con la inestabilidad recurrente10,11. Los factores de riesgo y mecanismos potenciales para desarrollar OA en la rodilla de los pacientes con deficiencia del LCA son muy variados e incluyen: mecanismo de la marcha, edad en el momento de la lesión, lesión meniscal y/o condral asociada, existencia de inestabilidad, regreso a la actividad física de alto nivel y la influencia de factores biológicos, como la activación de la cascada de las citocinas y proteasas dentro de la articulación, lo cual incrementa el catabolismo de los condrocitos12–16.
La aparición de OA postraumática, de 5 a 15 años después de la lesión del LCA, ha sido reportada del 40 al 90%17,18. Ningún estudio ha mostrado de forma concluyente que la reconstrucción del LCA proteja a la rodilla del desarrollo de OA19–25.
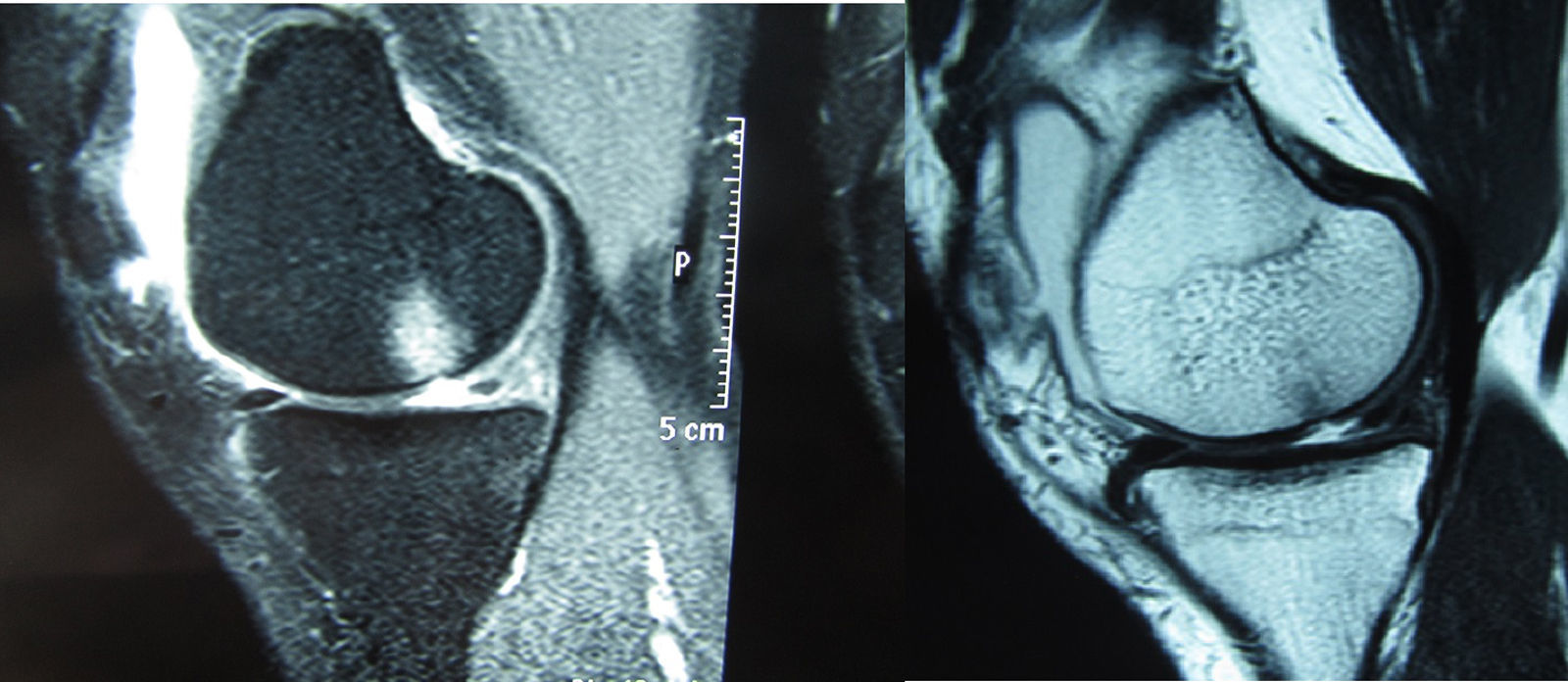
En un estudio realizado en 40 pacientes (42 rodillas) con lesión del LCA y seguidos durante 11 años clínicamente y con imágenes de resonancia magnética, se encontró que en el momento del traumatismo inicial todos ellos presentaron una lesión condral, la cual sufrió una degradación condral subsiguiente con el paso de los años en compartimientos que no habían sido afectados durante el traumatismo inicial y dicho proceso de degradación cartilaginosa se aceleró después de los 5 años posteriores al traumatismo, independientemente del tratamiento realizado (conservador o reconstrucción quirúrgica26; fig. 3).
Porat et al. realizaron un estudio en jugadores de fútbol de la liga de Suecia que habían sufrido una lesión del ligamento cruzado anterior, con un total de 219, y les hicieron seguimiento durante 14 años; al final del seguimiento lograron evaluar a 205 de ellos (94%) para detectar la existencia de osteoartritis y encontraron que había cambios radiológicos artrósicos en la rodilla lesionada en el 78% de los casos y cambios artrósicos graves en el 41%. Este estudio también reportó que no se encontraron diferencias en la existencia de osteoartritis entre el grupo que fue tratado de forma conservadora y el grupo tratado con reconstrucción del ligamento cruzado anterior27.
Se ha reportado que hay una posibilidad de incremento de cerca del 1% en lesión del cartílago y/o de menisco por cada mes que se retrase la cirugía desde el momento de la lesión28,29.
Respecto al desarrollo de osteoartritis femororrotuliana después de la lesión del ligamento cruzado anterior un estudio reportó su existencia (de forma leve) en el 16% de las rodillas de 94 pacientes seguidos durante 15 años después de la lesión; en este estudio se realizó un tratamiento artroscópico inicial de las lesiones meniscales asociadas (en el 25% de los pacientes) y tratamiento conservador de la lesión del LCA, y solo fueron intervenidos los pacientes que presentaron una inestabilidad con repetición o una lesión meniscal subsiguiente; con este criterio se requirió reconstruir el LCA y realizar meniscectomía solo en el 23% de los pacientes durante el seguimiento. Todos los pacientes mantuvieron un nivel alto de actividad y función30. En otro trabajo, Jarvela et al. hicieron un seguimiento, durante 7 años, de 100 pacientes, a quienes les hicieron una reconstrucción del ligamento cruzado anterior con autoinjerto del tendón rotuliano y encontraron que en el 53% de los casos no había signos radiológicos de OA femororrotuliana, en el 35% de ellos había signos radiológicos de OA femororrotuliana leve, en el 12% moderada y en el 1% grave; a mayor acortamiento del tendón rotuliano encontraron mayor existencia de OA femororrotuliana. Respecto a la articulación tibiofemoral, estos autores encontraron que el 10% de los pacientes tenía OA tibiofemoral lateral leve y el 4%, cambios moderados, mientras que en la parte medial encontraron cambios de OA tibiofemoral medial leve en el 14% y moderada en el 4%31.
En un seguimiento a 15 años de 210 pacientes a quienes se les reconstruyó el LCA se encontraron cambios de osteoartrosis de la rodilla en el 71% de ellos (25% en la rodilla contralateral no lesionada) y en el 24% los cambios de osteoartritis fueron considerados moderados o graves (6% en la rodilla no lesionada); en estos con cambios artrósicos más graves se detectó más dolor, limitación funcional y disminución en la calidad de vida32.
Seon et al.33 estudiaron la existencia de osteoartritis en 58 rodillas de pacientes a quienes se les reconstruyó el ligamento cruzado anterior con un autoinjerto de tendón rotuliano y en un seguimiento de 11 años reportaron los cambios artrósicos en el 43% de los pacientes, especialmente en el compartimiento medial; estos autores encontraron como factores independientes significativos factores pronósticos de osteoartritis la lesión meniscal asociada, un intervalo de tiempo entre el momento de la lesión y de la reconstrucción quirúrgica mayor de 6 meses y una edad mayor de 25 años en el momento de la reconstrucción. Otros factores pronósticos que han sido reconocidos para el desarrollo de OA posterior a la lesión del LCA son el sobrepeso y la reconstrucción con autoinjerto de tendón rotuliano34.
En un estudio realizado en Suecia en 65 mujeres jugadoras de fútbol que presentaron una lesión del LCA y a las cuales se les realizó un seguimiento de 12 años, el 51% presentaba cambios radiológicos de osteoartrosis tibiofemoral o femororrotuliana en la rodilla lesionada al final del seguimiento y solo dichos cambios en el 8% de las rodillas no lesionadas. Al 62% de las pacientes se les había realizado una reconstrucción quirúrgica del LCA y en este grupo específico la prevalencia de cambios osteoartrósicos en la rodilla fue el 56%, mientras que dichos cambios se encontraron en el 42% de las rodillas a las cuales no se les realizó reconstrucción quirúrgica. considerablemente, más pacientes con una reconstrucción del ligamento tenían cambios radiológicos de OA en la articulación femororrotuliana (61%) en comparación con dichos hallazgos en el grupo no intervenido quirúrgicamente (28%). Los autores concluyen que la reconstrucción quirúrgica del LCA no influye significativamente en la prevalencia de osteoartritis de la rodilla en un seguimiento a largo plazo y se encuentra una tendencia a una probabilidad aumentada de detectar cambios artrósicos femororrotulianos en rodillas a las cuales se les reconstruye el LCA35.
Después de revisar varias publicaciones, se han detectado como factores asociados con el desarrollo de OA posterior a la lesión del LCA36:
- -
Factores neuromusculares.
- -
Estado meniscal.
- -
Índice de masa corporal.
- -
Lesión del cartílago.
- -
Edad.
- -
Injerto utilizado.
- -
Intervalo de tiempo entre la lesión y la intervención quirúrgica.
En otro estudio multicéntrico de 378 pacientes a quienes se les realizó reconstrucción del LCA, seguidos durante 6 años, fueron evaluados respecto al retorno deportivo y función, y se encontró que hubo mejor retorno deportivo en individuos en los cuales se utilizó un autoinjerto, que fueran no fumadores y con un índice bajo de masa corporal37.
Un estudio de distribución aleatoria presentó los resultados respecto a la existencia de OA de la rodilla y la función en seguimiento de 10 años, comparando pacientes a quienes se les hizo reconstrucción del LCA con autoinjerto de tendón rotuliano con pacientes a quienes se les hizo la reconstrucción con autoinjerto cuádruple de tendones del semitendinoso y del recto interno, y se encontró que no había ninguna diferencia significativa; solo se encontró una ligera prevalencia mayor de dolor anterior de rodilla en el grupo reconstruido con autoinjerto de tendón rotuliano38.
TratamientoEn todos los pacientes que presentan una lesión aguda del LCA debe iniciarse un tratamiento con un programa de rehabilitación encaminado a disminuir el edema, a recuperar el arco de movimiento completo de la rodilla y a restablecer la fuerza del músculo cuádriceps antes de la decisión respecto al tratamiento definitivo de la lesión.
La decisión acerca del tratamiento que debe realizarse en un paciente con una lesión del LCA debe tomarse de común acuerdo con el paciente y con su entorno de trabajo, bien sea laboral y/o deportivo, y depende de varios factores:
- -
Grado de lesión del LCA.
- -
Existencia de lesiones asociadas.
- -
Edad del paciente.
- -
Nivel de actividad.
- -
Ocupación.
- -
Participación deportiva (expectativas del paciente).
- -
Frecuencia y gravedad de los episodios de inestabilidad.
- -
Compromiso en rehabilitación postoperatoria.
Muchos de los pacientes con lesiones del LCA funcionan adecuadamente sin episodios de inestabilidad en su actividad normal, mientras que otros deciden modificar su estilo de vida para reducir o disminuir la carga o la actividad deportiva y así prevenir que su rodilla presente aquellos episodios.
Tratamiento no quirúrgicoUn programa de rehabilitación para la rodilla con insuficiencia del LCA debe ser diseñado para compensar por el déficit en propiocepción y en fuerza. La pérdida de la propiocepción que es causada por una rotura del LCA altera la respuesta neuromuscular a la translación tibial anterior y afecta a la musculatura periarticular. La disminución en la respuesta neuromuscular debido a la pérdida de los impulsos neurales aferentes intraligamentosos se ha reportado en varios estudios39,40. Se ha reportado que en los pacientes que tienen insuficiencia crónica del LCA se encuentra una atrofia significativa del cuádriceps (especialmente del vasto medial oblicuo), con una atrofia menor de los flexores de rodilla.
Los principios de tratamiento de lesiones agudas del LCA incluyen reducir al mínimo posible el edema y el dolor, restablecer el arco de movimiento, recuperar el control y la resistencia muscular, y proteger la rodilla de una nueva lesión. Se debe iniciar precozmente la recuperación del arco de movimiento y procurar no aumentar el dolor y el edema. La existencia de edema y dolor persistente, y la incapacidad para mejorar el arco de movimiento debe hacer sospechar la existencia de una rotura meniscal desplazada que amerita un tratamiento quirúrgico. Para disminuir la atrofia muscular y la pérdida de fuerza muscular, se deben realizar ejercicios isométricos tempranos del cuádriceps, de los flexores de la rodilla y del músculo gastrosóleo; debe tratar de lograrse la extensión activa completa y la marcha normal en los primeros 7-10 días. La fase inflamatoria se resuelve gradualmente en el curso de 1 a 3 semanas. Una vez que esa fase se ha resuelto y se ha logrado un arco de movimiento completo, se inicia un programa de rehabilitación más intensivo para mejorar la resistencia muscular. Los ejercicios que causen translación tibial anterior (como los ejercicios de cadena abierta del cuádriceps) deben evitarse para prevenir una carga excesiva sobre los restrictores secundarios y para evitar síntomas femororrotulianos. Se inician los ejercicios de cadena cerrada para el cuádriceps y flexores de rodilla, como agacharse, utilización de escalas o peldaños, intentar sentarse presionando un balón entre los muslos, bicicleta, etc.; todos estos ejercicios minimizan la translación tibial anterior y las cargas femororrotulianas. Debe hacerse el fortalecimiento de los flexores de rodilla ya que este grupo muscular es un estabilizador dinámico que evita el desplazamiento tibial anterior y estos músculos pueden fortalecerse sin restricción. Deben estimularse los ejercicios para el fortalecimiento de los músculos de la cadera y la pierna (gastrosóleo) y ejercicios de resistencia, como nadar y trote en banda.
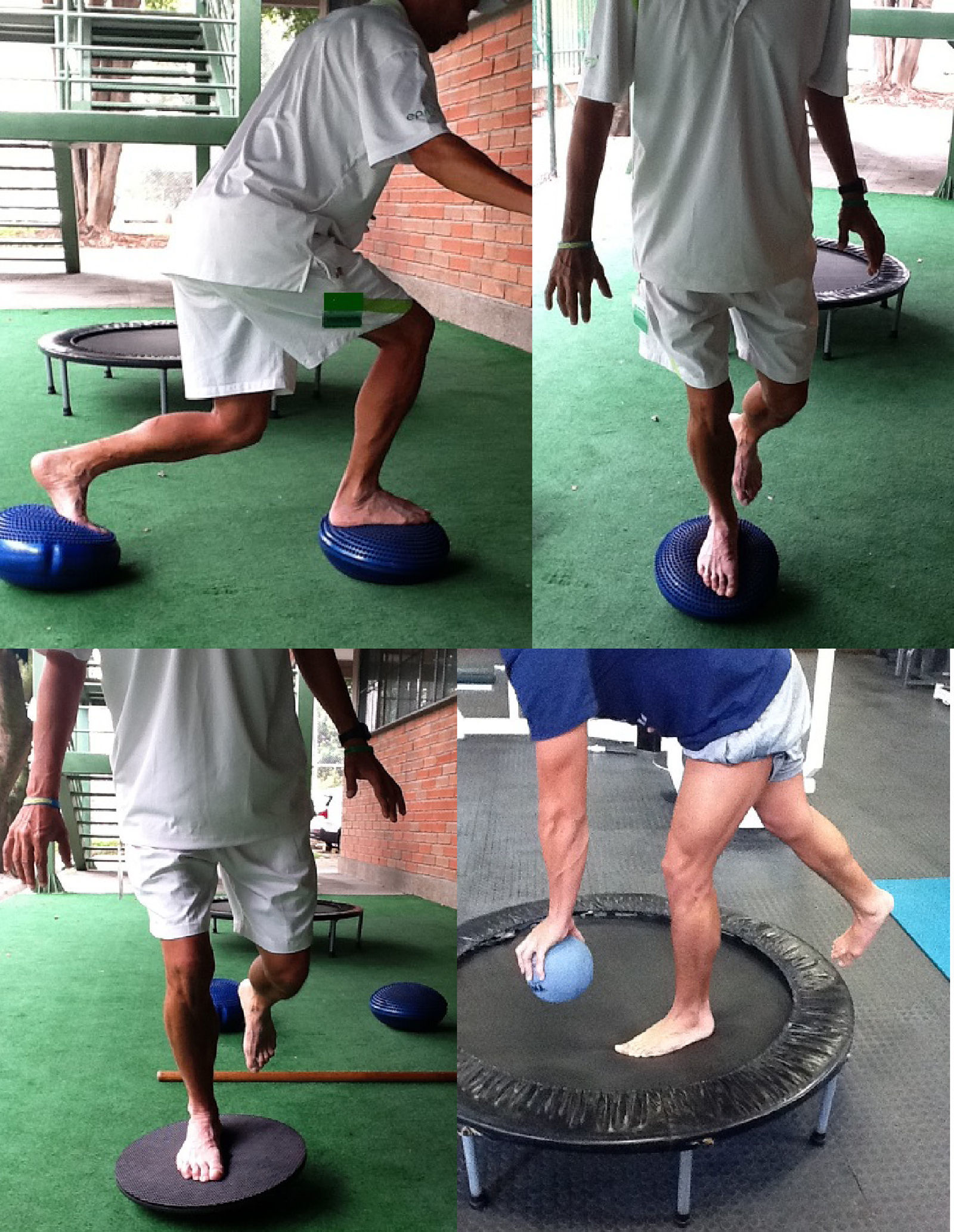
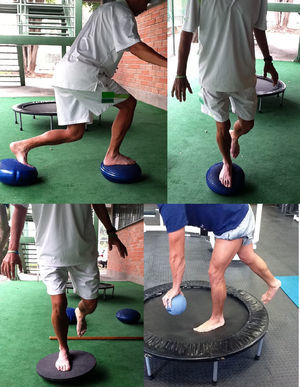
En la fase de rehabilitación de fortalecimiento y de resistencia debe iniciarse el desarrollo del control neuromuscular para aumentar la estabilidad dinámica. Los pacientes deben aprender a reclutar músculos (especialmente los flexores de rodilla) con una fuerza apropiada, tiempo adecuado y secuencialmente para estabilizar la rodilla. Esto se logra mediante un esfuerzo y práctica conscientes para lograr la activación repetitiva de los flexores de rodilla y la coactivación del cuádriceps, y evitar así el movimiento articular anormal. Una vez que la fuerza y la resistencia han alcanzado al menos el 70% de la del lado sano, se empiezan las técnicas de facilitación neuromuscular propioceptiva; las actividades progresan de velocidad lenta, fuerza baja y movimientos controlados a movimientos súbitos no controlados, de fuerza y velocidad altas. Los pacientes progresan luego a movimientos de detenerse y arrancar, movimientos cortantes, saltos, esquivar o driblar, y giros. Si se desarrollan síntomas de inestabilidad, el paciente debe evitar esas actividades. Hay controversia sobre la utilización de ortesis funcionales de rodilla. Aunque los estudios científicos demuestran que proveen de poca estabilidad mecánica a la rodilla, algunos pacientes las solicitan ya que parece que ellos mejoran la confianza y también aumentan el «sentir» la rodilla, lo cual ayuda a protegerla de una nueva lesión41 (fig. 4).
El componente final y quizá más importante en el tratamiento no operatorio de los pacientes con lesión del LCA es determinar qué actividades causan inestabilidad, dolor y edema, y modificar inicialmente su estilo de vida. El retorno a niveles previos de participación deportiva en pacientes tratados conservadoramente es generalmente menos del 50% y se deteriora con el tiempo42.
Tratamiento quirúrgicoUna gran variedad de técnicas quirúrgicas ha sido descrita para estabilizar la rodilla con insuficiencia del LCA. Han sido usados procedimientos extraarticulares, intraarticulares y una combinación de ambos. La revisión de la bibliografía publicada indica que los resultados son más favorables, predecibles y reproducibles con las reconstrucciones intraarticulares.
Momento de la cirugíaPara decidir el momento apropiado para realizar la cirugía, deben tenerse en cuenta las palabras del Dr. Don Johnson: «usted debe aprender a leer los tejidos». Debe tenerse en cuenta el edema, el arco de movimiento y la induración capsular. El momento para realizar la cirugía es cuando el tejido esté blando y suave, el arco de movimiento sea normal y se haya restaurado la coordinación neuromuscular en toda la extremidad. Algunos pacientes logran esto en 1 semana mientras que otros requieren de 6 a 8 semanas. Realizar la cirugía en una rodilla rígida es asegurar una rodilla rígida en el postoperatorio; la historia natural de una rodilla rígida es peor que la de una rodilla con insuficiencia del LCA43.
Selección del injertoLa decisión sobre el tipo de injerto que se va a utilizar debe estar basada en la fuerza inicial y la rigidez del LCA natural, así como en la facilidad de fijación estable que permita la remodelación adecuada del injerto y un programa de rehabilitación44.
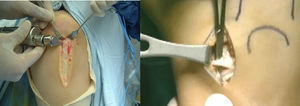
Se utilizan injertos autólogos de los tendones rotulianos ipsilateral y contralateral, de la pata de ganso y del cuádriceps; también aloinjertos, especialmente de los tendones rotuliano, de Aquiles y tibial anterior; en cada caso hay ventajas y desventajas. El autoinjerto de tendón rotuliano presenta una incidencia aumentada de dolor anterior de rodilla durante el primer año postoperatorio en comparación con los otros autoinjertos, pero dicha incidencia disminuye notoriamente cuando se utiliza un programa de rehabilitación postoperatorio adecuado (fig. 5).
Se han comparado los aloinjertos con los autoinjertos en la reconstrucción del LCA sin encontrar diferencias significativas en los resultados, especialmente en la laxitud de la rodilla44–46. Las desventajas que se les atribuyen a los aloinjertos incluyen la tasa de incorporación más lenta, posibilidad de transmisión de enfermedades virales y observación por algunos autores de que puede haber incremento de la laxitud residual y reducción de la fuerza en comparación con las reconstrucciones autólogas. Por estas razones, muchos investigadores han concluido que los injertos autólogos deben ser la primera escogencia y los aloinjertos se deben recomendar para cirugía de revisión (nueva rotura del LCA ya reconstruido) o cuando se requieren varios injertos por inestabilidades complejas; y ellos se usan mejor en pacientes con actividad física de baja intensidad47,48.
En un estudio de cohorte prospectivo multicéntrico49 se encontró que la edad y el tipo de injerto utilizado en la reconstrucción del LCA fueron factores pronósticos significativos de falla del injerto para todos los cirujanos que participaron en el estudio. Los pacientes entre 10 y 19 años tenían el porcentaje más alto de falla del injerto. La probabilidad de rotura del injerto después de una reconstrucción con aloinjerto fue 4 veces más alta que cuando se utilizó un autoinjerto; además por cada 10 años de disminución en la edad, la probabilidad de rotura del aloinjerto se incrementó 2,3 veces. Por estos resultados, los autores recomiendan no utilizar aloinjertos o utilizarlos con mucha precaución en pacientes menores de 25 años.
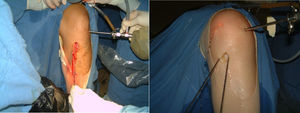
Tratando de obtener una estabilidad rotacional más óptima de la rodilla, se han hecho variaciones en la ubicación de los túneles óseos en el momento de la reconstrucción del LCA, más específicamente en la ubicación del túnel femoral en el cóndilo femoral lateral, además de diferentes trabajos con la reconstrucción del LCA con dos haces. Para obtener resultados comparables a los expuestos anteriormente en esta revisión, se requiere que estos nuevos trabajos logren un seguimiento de no menos de 10 años para lograr conclusiones válidas (fig. 6).
En una revisión sistemática de estudios prospectivos y de distribución aleatoria en que se comparaba la reconstrucción del LCA con un haz y con dos haces, se encontraron 6 estudios (30%) que no hallaron diferencias significativas en los resultados clínicos entre estas dos técnicas quirúrgicas. Sin embargo, 14 estudios (70%) reportaron resultados considerablemente mejores con la técnica de doble haz que con la técnica de un haz. Además, ninguno de los estudios encontró que la técnica de un haz tuviera un resultado mejor que la técnica de doble haz. Sin embargo, la cirugía con doble haz no puede ser todavía un procedimiento estándar para cada cirujano o para cada paciente hasta cuando haya una evidencia científica más fuerte con seguimientos más largos50.
Franceschi et al. publican el seguimiento más largo en pacientes con reconstrucción del LCA con la realización del túnel femoral a través del túnel tibial, con pacientes a quienes se hizo el túnel femoral a través del portal anteromedial, para lograr una localización más anatómica, y reportan en sus resultados que a los 5 años de seguimiento no se encontraron diferencias significativas en las escalas de evaluación funcional ni en el retorno deportivo, ni en la incidencia de osteoartritis entre los dos grupos51.
Resultados funcionales del tratamiento de las lesiones del LCA: manejo conservador frente a reconstrucción quirúrgicaEn los últimos años han aparecido reportes en que se comparaban los resultados funcionales entre pacientes con lesión del LCA que siguieron un tratamiento no quirúrgico con los que fueron tratados con la reconstrucción quirúrgica del ligamento y su retorno al mismo nivel de actividad anterior a la lesión.
En un estudio realizado en pacientes con alto nivel de actividad, con 27 años de edad de promedio, que sufrieron lesión del LCA, se llevó a cabo un trabajo comparativo entre el tratamiento no quirúrgico en la mitad de ellos con la otra mitad con reconstrucción quirúrgica, con un seguimiento de 1 año, y se encontró que el grupo no quirúrgico tuvo un mejor rendimiento en el salto único y triple que el grupo quirúrgico, y ambos grupos tuvieron un retorno al mismo nivel de actividad en el 70% de los casos. No se encontraron diferencias en las otras escalas funcionales de evaluación. Los autores sugieren que a los pacientes que sufren una lesión del LCA se les debe informar de la posibilidad de obtener un resultado exitoso con el tratamiento no quirúrgico y con una rehabilitación para lograr una función adecuada52.
Otro trabajo realizado en deportistas de alto nivel que tuvieron una lesión del LCA y fueron separados en 2 grupos de tratamiento: quirúrgico frente a no quirúrgico y seguidos durante 10 años, no se encontraron diferencias respecto al desarrollo de osteoartritis o la existencia de lesión meniscal subsiguiente, así como tampoco en el nivel de actividad, ni en las escalas de evaluación funcional objetiva y subjetiva. La única diferencia consistió en que los pacientes tratados quirúrgicamente tenían una rodilla considerablemente más estable en la exploración. Los autores concluyen que el tratamiento conservador debe ser considerado como una opción de tratamiento para una rodilla con lesión del LCA, aun en individuos con un nivel de actividad alto53.
Un trabajo de distribución aleatoria realizado con pacientes adultos jóvenes con lesión del LCA comparó los resultados entre un grupo tratado con rehabilitación más reconstrucción del LCA con otro grupo tratado con rehabilitación y una reconstrucción tardía del LCA opcional; a los 2 y a los 5 años de seguimiento, los autores no encontraron diferencias entre las rodillas reconstruidas temprana o tardíamente con las rodillas tratadas con rehabilitación. Los resultados fueron similares, respecto a la existencia de dolor, síntomas, retorno al nivel de actividad previa, osteoartritis y cirugía meniscal, al final del seguimiento. El 51% de los pacientes asignados inicialmente al grupo de rehabilitación tuvo una reconstrucción tardía del LCA; según lo anterior, los autores concluyen que cerca del 50% de los pacientes con lesión del LCA no requieren una reconstrucción quirúrgica de dicho ligamento y que a 5 años de seguimiento no se encontraron diferencias entre las rodillas tratadas con reconstrucción quirúrgica temprana o tardía y aquellas tratadas con rehabilitación solamente54,55.
Con un seguimiento de 11 años posterior a la lesión del LCA, en un estudio retrospectivo se encontró que la existencia de osteoartritis al final del seguimiento fue mayor en el grupo con reconstrucción quirúrgica del ligamento (45%) que en el grupo tratado conservadoramente (24%); la necesidad de una cirugía meniscal durante el período de seguimiento fue del 10% en el grupo tratado con cirugía y del 26% en el grupo tratado sin cirugía. Aunque las rodillas del grupo tratado conservadoramente presentaban mayor inestabilidad a la evaluación clínica objetiva, no se detectaron diferencias entre los 2 grupos respecto a la habilidad para la práctica deportiva. Los autores recomiendan que el objetivo principal ante un paciente con rotura del LCA es obtener un resultado subjetivo bueno con el tratamiento conservador conducido con un programa de rehabilitación diseñado para mantener la incidencia de roturas meniscales en un nivel bajo.
En un trabajo realizado en jugadores de balonmano que presentaron lesión del LCA y que fueron seguidos durante 7 años, se encontró que en el grupo tratado con la reconstrucción quirúrgica del ligamento el retorno al juego al mismo nivel previo a la lesión fue del 58% mientras que fue del 82% en el grupo tratado con rehabilitación y sin cirugía; el 22% de los pacientes del grupo intervenido quirúrgicamente presentó una nueva lesión del LCA; las escalas de evaluación funcional no mostraron diferencias entre los 2 grupos al final del seguimiento; se presentaron cambios de osteoartritis en el 46% de los pacientes del grupo no operado y en el 42% de los operados.
Otro estudio realizado en 94 pacientes con rotura del LCA, a los cuales se los realizó tratamiento conservador y se les instruyó para evitar actividades físicas en deportes de contacto, y se les realizó seguimiento durante 15 años, encontró cambios de osteoartritis tibiofemoral en el 16% de los pacientes, con el hallazgo de que todos ellos habían sido intervenidos de meniscectomía; ninguno del resto de pacientes, los cuales no habían sido intervenidos de meniscectomía, desarrolló osteoartritis. El 23% de los pacientes requirió una reconstrucción del LCA debido a episodios de inestabilidad con lesión meniscal asociada o sin ella, por término medio a los 4 años del seguimiento. Los autores concluyen que en pacientes con lesión del LCA y que aceptan un programa de rehabilitación neuromuscular y una modificación temprana de la actividad se obtiene una baja prevalencia de osteoartritis y se debe considerar el tratamiento inicial de la lesión sin la reconstrucción quirúrgica.
En un seguimiento a 15 años, otros autores compararon los resultados del tratamiento de 40 pacientes con reconstrucción de la lesión del LCA con 40 pacientes con la misma lesión tratados conservadoramente con rehabilitación y encontraron que no hubo diferencia en los resultados en las escalas de evaluación funcional entre los 2 grupos ni en el desarrollo de osteoartritis. La única diferencia encontrada fue en la necesidad subsiguiente de cirugía por lesión meniscal en el 40% de los pacientes del grupo no operado y de solo el 10% en los del grupo manejado quirúrgicamente. Los pacientes con un desplazamiento del pivote negativo al final del seguimiento tenían menos cambios radiológicos de osteoartritis y mejor resultado funcional independientemente del grupo al que pertenecieran56.
En un trabajo se compararon los resultados del seguimiento a 16 meses de pacientes tratados en un grupo con la reconstrucción del LCA y el otro grupo con manejo conservador, los resultados mostraron mejor estabilidad en el grupo tratado quirúrgicamente mientras que el grupo manejado conservadoramente mostró mejor fuerza isocinética en los músculos flexores y extensores de la rodilla, y en los flexores plantares del tobillo al final del seguimiento57.
Se realizó un estudio interesante para determinar si la laxitud de la rodilla, evaluada clínicamente mediante la prueba de Lachman y el desplazamiento del pivote, podría servir como factor pronóstico para la reconstrucción quirúrgica tardía del LCA; se encontró, en 94 pacientes con lesión de dicho ligamento y seguidos durante 15 años, que la prueba del desplazamiento del pivote de alto grado (desplazamiento mayor de 5 mm comparado con la rodilla sana) realizada a los 3 meses después de la lesión con el paciente despierto es el factor pronóstico más fuerte para la necesidad de una reconstrucción del LCA en el futuro; además, una prueba de desplazamiento del pivote normal a los 3 meses de la lesión es un indicativo de bajo riesgo para la necesidad de reconstrucción en el futuro y es característico de los pacientes que se acomodan y se adaptan a la insuficiencia del LCA. El 25% de los pacientes requirió una reconstrucción tardía del LCA por término medio a los 4 años del seguimiento58.
Después de esta revisión de muchas publicaciones, vale la pena mencionar el trabajo prospectivo publicado por Clancy en 1988, en que se comparaba el tratamiento no quirúrgico (en pacientes en quienes la prueba de desplazamiento del pivote era negativa o estaba presente en forma leve) con el tratamiento quirúrgico (en pacientes en quienes la prueba de desplazamiento del pivote era positiva en forma moderada o grave); a los 8 años de seguimiento, la mitad de los pacientes del grupo tratado no quirúrgicamente tenían un resultado catalogado como excelente o bueno, y la otra mitad, un resultado calificado como falla, mientras que en el grupo tratado quirúrgicamente se encontró falla en el resultado en 2 pacientes (4%). El autor concluye que, después de la lesión del LCA, si la prueba de desplazamiento del pivote no es fuertemente positiva, el 50% de los pacientes evolucionará bien con un programa de rehabilitación funcional, sin necesitar cirugía59.
En una revisión sistemática acerca del pronóstico del tratamiento conservador de las lesiones del LCA, los autores concluyen que las rodillas con lesión del LCA tratadas de forma no quirúrgica tienen un pronóstico bueno a corto y medio plazo en términos de la función reportada por el mismo paciente y de la capacidad funcional evaluada con pruebas de agilidad, desplazamiento y saltos. Además, los individuos reportaron una disminución del 21% de su nivel de actividad comparado con el estado previo a la lesión60.
En un estudio de la incidencia acumulativa de la reconstrucción del LCA después de la lesión de dicho ligamento en adultos, en un período de 3 años posteriores a la lesión, se encontró que fue necesario realizar la reconstrucción del LCA solamente en el 22,6% de los pacientes en el período de 3 años posteriores al diagnóstico de la lesión; la posibilidad de cirugía fue más alta para el sexo masculino (1,4 veces más probabilidad de cirugía), pacientes jóvenes (grupo entre 20 y 29 años) y para aquellos que tenían algún tipo de seguro privado que pagara por el procedimiento; dicha posibilidad de cirugía fue del 45% para el grupo de pacientes entre 20 y 29 años y del 32% para los pacientes entre 30 y 39 años (no se incluyeron en el estudio individuos menores de 20 años)61.
Finalmente, en una revisión multidisciplinaria, la Asociación Ortopédica de Holanda establece unas guías para el diagnóstico clínico y radiológico, el tratamiento indicado y el manejo postoperatorio en caso de que se realice la cirugía; sus recomendaciones son las siguientes62:
- 1.
La prueba de Lachman es la prueba de mayor validez durante la evaluación clínica de la rodilla, con una sensibilidad del 85% y una especificidad del 95%; se complementa con el cajón anterior y el desplazamiento del pivote. La resonancia magnética es una herramienta no invasiva, válida y segura para el diagnóstico de las lesiones del LCA, con una sensibilidad y especificidad del 95%. Sin embargo, ante una exploración física conducida adecuadamente, la resonancia magnética raras veces cambia el diagnóstico o la estrategia de tratamiento; puede ser útil para detectar lesiones asociadas.
- 2.
Si la inestabilidad sintomática de la rodilla, como consecuencia de la lesión del LCA, no disminuye después del tratamiento conservador con rehabilitación ni después de modificación de la actividad, se debe llevar a cabo la reconstrucción quirúrgica. En los adultos, la edad no debe tenerse en cuenta como un factor importante. En los niños debe preferirse retrasar la cirugía hasta cuando las placas de crecimiento se hayan cerrado. La cirugía debe realizarse solamente en una rodilla sin actividad inflamatoria.
- 3.
La cirugía debe realizarse cuando se haya logrado la extensión completa de la rodilla, no exista edema y se haya recuperado la fuerza muscular cerca de lo normal. Debe advertirse al paciente de que la participación en actividades de alto riesgo o de carga de la rodilla aumenta el riesgo de lesión del cartílago y meniscos y de rerrotura ligamentosa.
- 4.
La indicación para la reconstrucción quirúrgica es una inestabilidad persistente o síntomas repetitivos de inestabilidad de la rodilla. Se recomienda no realizar tratamiento quirúrgico en las primeras semanas después del traumatismo para disminuir el riesgo de intervenir a un paciente asintomático.
- 5.
El tratamiento no quirúrgico con programas de rehabilitación neuromuscular logra una buena función de la rodilla y el retorno de la actividad completa sin la necesidad de la utilización de un soporte externo (ortesis).
- 6.
Si se decide el tratamiento quirúrgico, no se han encontrado diferencias respecto al tipo de injerto utilizado (tendón rotuliano frente a tendones de la pata de ganso), autoinjerto frente a aloinjerto (más falla en irradiados), reconstrucción con técnica de un haz frente a dos haces, ni en el tipo de fijación de los injertos.
- 7.
Se recomienda la rehabilitación con programas de entrenamiento propioceptivo, neuromuscular y de fuerza, inicialmente con ejercicios de cadena cerrada para disminuir la posibilidad de dolor anterior de rodilla y de la elongación del injerto.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.