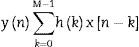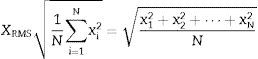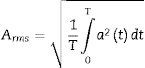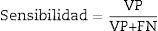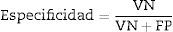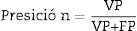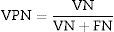Diseñar un sistema de apoyo diagnóstico para el síndrome de apneas-hipopneas del sueño (SAHS) utilizando conocimientos basados en media móvil, capaz de identificar episodios de SAHS a partir de una base de datos de poligrafía respiratoria (PR).
MétodosSe analizaron las señales de poligrafía respiratoria (flujo aéreo nasobucal, movimiento toracoabdominal y pulsioximetría) de 23 pacientes con sospecha de SAHS (edad, 28-68 años; índice de masa corporal, 25,1-42,5), obtenidas de una base de datos pública.
ResultadosSe identificaron y se clasificaron episodios de apnea y hipopnea.
ConclusionesSe detectaron los episodios de SAHS utilizando señales de poligrafía respiratoria cuya implementación en una interfaz gráfica permite la visualización del inicio, la duración, el tipo, la saturación de oxígeno y la pulsioximetría de cada episodio, y se puede emplear como herramienta de apoyo al diagnóstico del trastorno del sueño.
To design a diagnostic support system for sleep apnoea and hypopnoea syndrome (SAHS) using moving average based on knowledge, able to identify SAHS episodes from a respiratory polygraphy (RP) database.
MethodsAn analysis was made of data obtained from a public database, that included the RP signals, nasobucal airflow, thoracoabdominal movement, and pulse oximetry of 23 patients between 28 and 68 years with suspected SAHS, and with a body mass index (BMI) from 25.1 to 42.5.
ResultsThe identification and classification of episodes of apnoea and hypopnoea was obtained.
ConclusionsThe algorithm designed identified episodes of SAHS using polygraphy signals, which by implementating in a graphical interface allows visualisation of onset, duration, type, oxygen saturation, and pulse oximetry of each episode, and can be used as a support tool for the diagnosis of sleep disorders.
Se considera que el sueño es una de las fases necesarias para el buen funcionamiento del organismo, que no solo ayuda a la reparación del cuerpo después de una jornada, sino que también se relaciona con la regulación de procesos neuronales y de otros sistemas, razón por la cual la medicina del sueño cobra cada vez más importancia. Los trastornos del sueño en una población están ligados a disminución de su productividad, accidentes de tránsito1, problemas de salud mental y otro tipo de enfermedades, como hipertensión arterial, cerebrovasculares, coronarias y neurocognitivas2.
Investigaciones realizadas por la Academia Americana de la Medicina del Sueño (ASDA) indican que aproximadamente el 35% de la población estadounidense sufre o ha sufrido algún trastorno del sueño en el transcurso de su vida3. El trastorno nocturno más frecuente es el síndrome de apneas/hipopneas del sueño (SAHS)4. La apnea es el cese de flujo aéreo oronasal > 10 s, y en hipopnea el flujo aéreo está disminuido más del 50% del valor basal, lo que conlleva una desaturación de oxihemoglobina de un 2–4%. Cada episodio de apnea dura 20–30s, aunque puede durar hasta 2–3min5,6.
Algunos estudios indican que el SAHS afecta a un 2% de las mujeres y un 4% de los varones7; sin embargo, al considerar a pacientes entre 30 y 60 años al azar, se han llegado a resultados del 9% de las mujeres y el 24% de los varones8.
Actualmente el método más empleado para el diagnóstico de SAHS es la polisomnografía (PSG)6,9, que incluye electroencefalograma, electrocardiograma, electromiograma submentoniano y medidas de cambios respiratorios como cambio de posición, ronquido, movimiento toracoabdominal, pulsioximetría, saturación de oxígeno, flujo aéreo oronasal y electrocardiograma; sin embargo, este método es costoso y consume gran cantidad de tiempo y el análisis detallado que debe realizar el especialista es complejo10. Diversos estudios han demostrado que se puede emplear equipos que registran solamente las variables respiratorias11–16, lo que reduce costos y tiempo de espera y facilita el diagnóstico del SAHS a los centros del sueño14.
El objetivo del presente trabajo es diseñar un sistema de apoyo diagnóstico para el SAHS utilizando conocimientos basados en media móvil, capaz de identificar episodios a partir de una base de datos de poligrafía respiratoria (PR).
MétodosLos datos se extrajeron de la base de datos Physionet, que contiene polisomnogramas obtenidos durante la noche (media, 7h) de 25 pacientes con sospecha de trastornos respiratorios del sueño.
A los sujetos de los que se obtuvieron datos, se los seleccionó aleatoriamente, en un periodo de seis meses, de entre los pacientes de la Clínica de Trastornos del Sueño del Hospital Universitario St. Vincent, de Dublin, con edad entre 28 y 68 años, con índice de masa corporal (IMC) de 25,1–42,5 e índice de apneas/hipopneas (IAH) en 1,7–90,9.
Además, se consideró que no presentaran enfermedades cardiacas, disfunción autonómica o consumo de medicamentos que puedieran interferir con la frecuencia cardiaca17. De acuerdo con lo establecido en la escala de somnolencia de Epworth17, el 76% de los individuos tenían somnolencia entre ligera y grave.
Los registros de PR se obtienen en el formato de datos europeo estándar EDF, empleado para el registro de polisomnografía (PSG), que identifica a cada individuo y especifica las características técnicas del registro. Los registros están caracterizados, cuentan con anotaciones del especialista y son de código abierto, condiciones que permitieron su uso para el desarrollo de este trabajo.
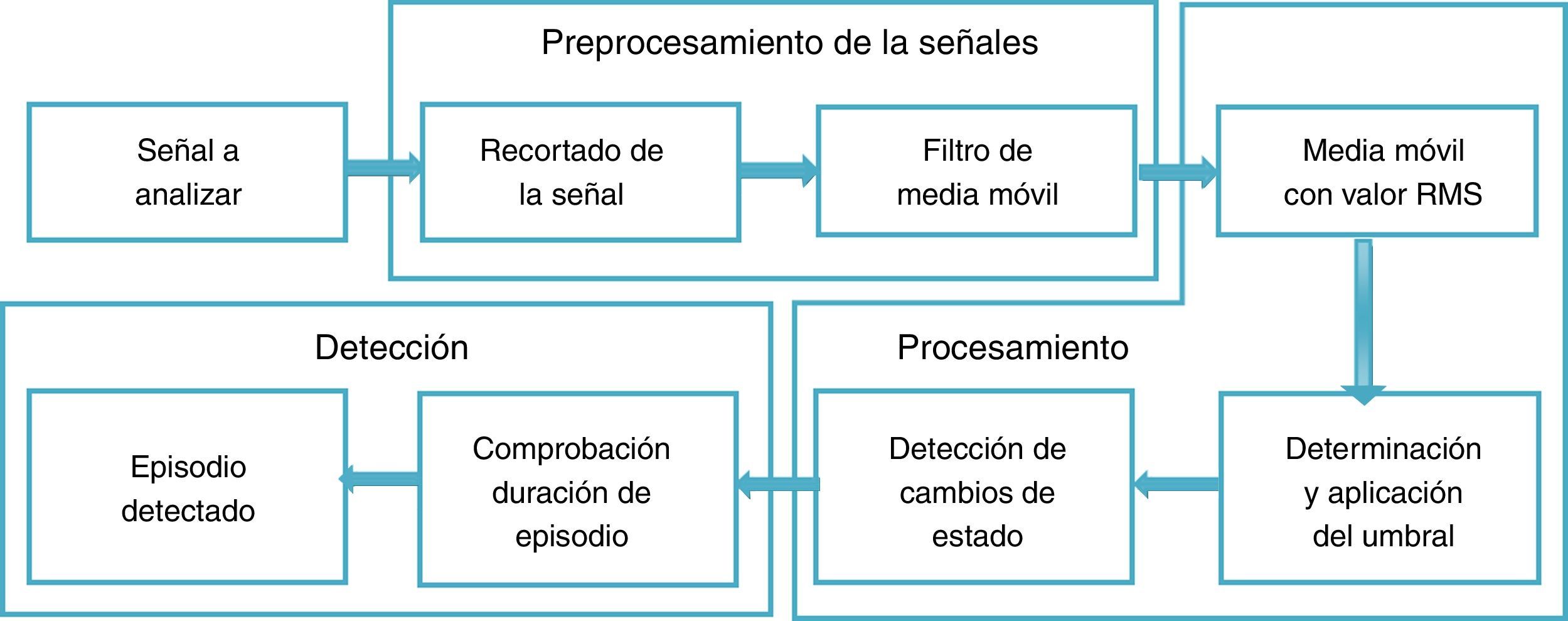
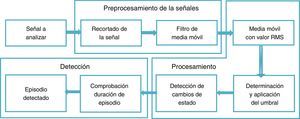
Para el análisis de las señales, dos registros no cumplían los criterios de inclusión establecidos en este trabajo, por lo cual se emplearon los registros de 23 sujetos (19 varones y 4 mujeres), y para el análisis de las señales se propusieron tres fases principales: preprocesamiento de las señales, procesamiento y detección de los episodios de apnea.
La figura 1 muestra un diagrama de la propuesta general para lograr la detección de los episodios de SAHS, especificando los procedimientos considerados en cada etapa.
PreprocesamientoLa American Academy of Sleep Medicine (AASM) clasifica la PR en cuatro tipos. El tipo 1 es la PSG convencional vigilada por un técnico en el laboratorio de sueño (con un mínimo de 7 canales); el tipo 2 es la PSG realizada con un equipo portátil y no vigilada por un técnico; el tipo 3 corresponde a lo que denominamos PR, donde se registra la respiración, el esfuerzo toracoabdominal y la pulsioximetría (con un total de 4–7 canales), y el tipo 4 corresponde a estudios supersimplificados con aparatos de 1 o 2 canales (oximetría y/o respiración)18. Para este trabajo se consideran los datos de flujo de aire (flujo aéreo-oronasal), esfuerzo respiratorio (movimiento toracoabdominal) y saturación de oxígeno (pulsioximetría), registros obtenidos por PSG y que corresponden a PR tipo 3.
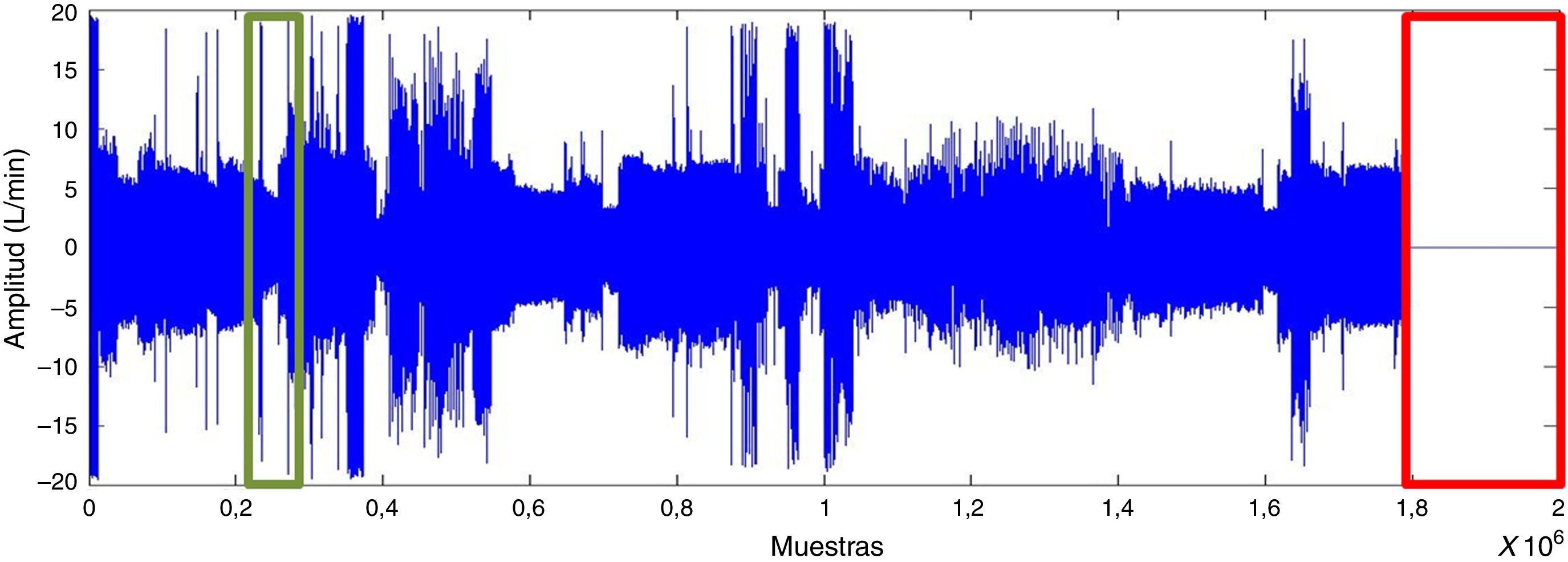
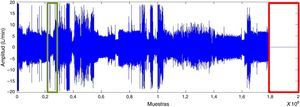
Para visualizar los registros PR, se empleó el software no comercial Polyman, que es compatible con el formato EDF y permite la visualización de las señales de PSG19. Se encontraron segmentos que fueron eliminados considerando las siguientes condiciones para cada señal: Flujo aéreo nasobucal, amplitud entre–20 y 20 l/min, con frecuencia dominante de 0,2Hz, reportado de la respiración de un sujeto en relajación (dormido)20; movimiento toracoabdominal, los valores de estas señales están entre 5 y–5; pulsioximetría, los valores de normalidad de la señal se encuentran entre 40 y 80p/min; saturación de oxígeno, los valores normales están entre el 90 y el 100%.
Para eliminar el ruido de altas frecuencias y evitar pérdida de información, se empleó un filtro de media móvil, que se encuentra incluido en MATLAB® v. 7.1 2011 (MATrix LABoratory), un sistema interactivo especializado en cálculos matriciales, que se emplea principalmente en el análisis científico y de ingeniería. El filtro de media móvil se usa para suavizar los datos para análisis de tendencias, como se describe en la ecuación 1:
donde M es el número de ventanas a las que se aplica el filtro, h(k) describe el filtro aplicado y x[n–k] son las señales de poligrafía respiratoria.Procesamiento de las señales de PRPara el procesamiento de las señales se empleó la media móvil fijando una ventana de 10s (80 puntos) que representa la duración mínima de un episodio de SAHS.
La media móvil es un promedio de los valores en una serie irregular que se desplaza de un extremo a otro y remplaza dichos valores por el resultado promedio con el fin de detectar su tendencia21. Este promedio se obtuvo a partir del valor de la media cuadrática (RMS) en cada segmento, porque aporta información de la amplitud de la señal y permite determinar las variables de frecuencia, distancia entre picos y forma de cada señal, importantes para la detección de episodios de SAHS.
El valor RMS o la media cuadrática para una colección de N valores {x1, x2,…, xN} de una variable discreta x viene dada por la ecuación (2):
donde N es el número de elementos de la ventana y cada uno de los elementos.El valor RMS es proporcional a la energía de la señal y está definido por la ecuación (3):
donde T es el periodo de integración temporal y a es la amplitud instantánea de la señal22.Posteriormente se fija un umbral acorde con los criterios establecidos por el consenso sobre episodios de SAHS (tabla 1), y se genera un vector binario donde el cero corresponde al valor sobre el umbral y el 1, al episodio de SAHS.
Luego se determina el tiempo de inicio y fin, generando otro vector con los tiempos de inicio (1) y final (−1) considerando la distancia entre picos23(tabla 1).
Clasificación de episodios de síndrome de apneas/hipopneas del sueño
| Apnea obstructiva | Ausencia o reducción > 90% de la señal respiratoria (termistancias, cánula nasal o neumotacógrafo) de duración > 10s en presencia de continuo esfuerzo respiratorio detectado por las bandas toracoabdominales |
| Apnea central | Ausencia o reducción > 90% de la señal respiratoria (termistancias, cánula nasal o neumotacógrafo) de duración > 10s en ausencia de esfuerzo respiratorio detectado por las bandas toracoabdominales |
| Apnea mixta | Es un evento respiratorio que, habitualmente, comienza con un componente central y termina en un componente obstructivo |
| Hipopnea obstructiva | Reducción discernible (> 30%–90%) de la amplitud de la señal respiratoria de duración > 10s (termistancias, cánula nasal o neumotacógrafo) que se acompaña de desaturaciones (≥ 3%) en presencia de continuo esfuerzo respiratorio |
| Hipopnea central | Reducción discernible (> 30%–90%) de la amplitud de la señal respiratoria de duración > 10s que se acompaña de desaturaciones ≥ 3% en ausencia de esfuerzo respiratorio |
| Hipopnea mixta | Es un evento respiratorio que, habitualmente, comienza con un componente de hipopnea central y termina con una componente de hipopnea obstructiva |
Fuente: Pita y Pértegas24
Se realizó una comparación de los movimientos abdominal y torácico para la clasificación de SAHS, y se consideraron los puntos en que los movimientos torácico y abdominal sufren las mismas reducciones.
Para evaluar el desempeño de la clasificación, se evaluaron sensibilidad, especificidad, precisión (valores predictivos positivos [VPP] y negativos [VPN])24), con el fin de comprobar la validez y la seguridad del algoritmo. Véase las ecuaciones 4–7:
donde VP es verdaderos positivos; VN, verdaderos negativos; FP, falsos positivos, y FN, falsos negativos.Interfaz gráficaSe realizó la interfaz gráfica de usuario utilizando el entorno de programación GUIDE de MATLAB® v. 7.1 2011. Este entorno permite crear y ejecutar programas de simulación con una interfaz amigable para el usuario.
ResultadosPreprocesamiento de las señalesLa duración de un estudio polisomnográfico es de 8h, 230.400 muestras. Se eliminaron los segmentos al inicio o al final del registro que corresponden a artefactos (como se presenta en la fig. 2). Luego se filtra la señal con el fin de suavizarla y eliminar el ruido sin perder información.
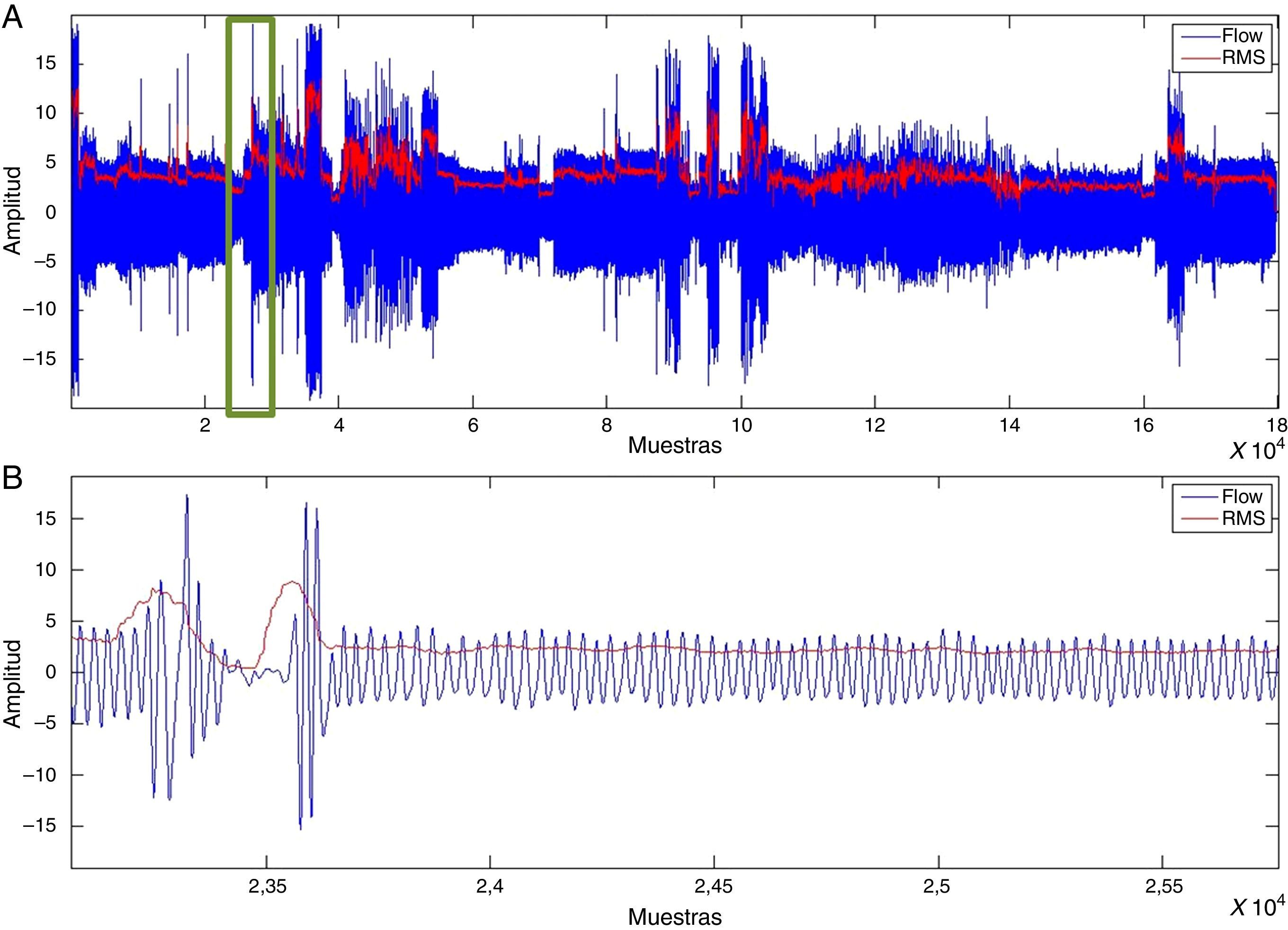
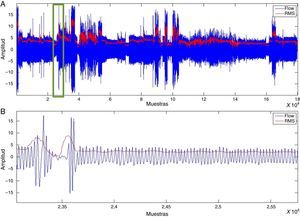
Detección de los episodios de SAHSCon el valor RMS luego de aplicar la media móvil a las señales de flujo aéreo oronasal, movimiento toracoabdominal y pulsioxiometría, se encontraron valores proporcionales a la variación de la amplitud. En la figura 3 se visualiza un vector de valores RMS.
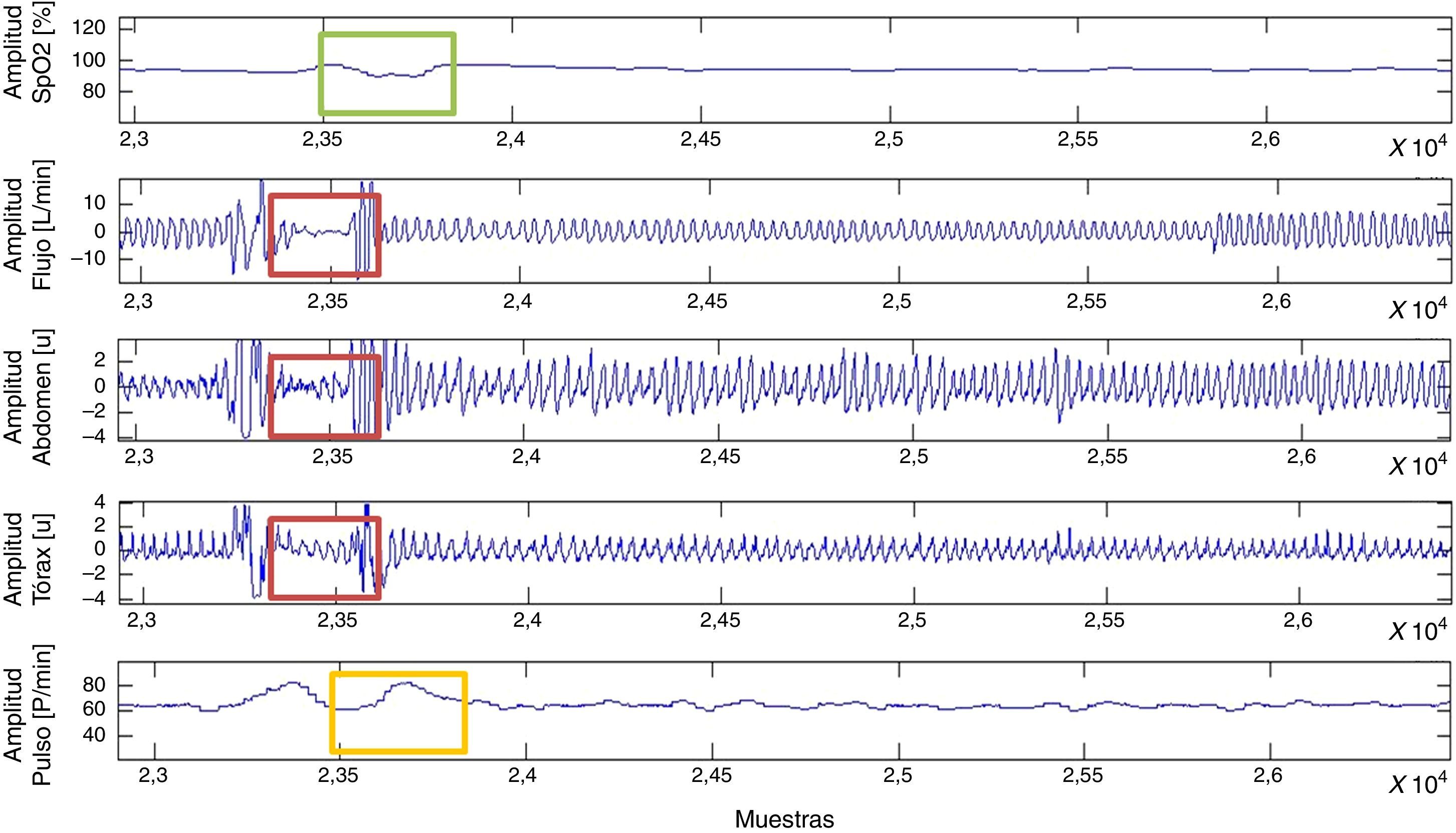
La disminución en el valor RMS de la señal de flujo aéreo oronasal, de movimiento toracoabdominal y pulsioximetría permite detectar episodios de SAHS.
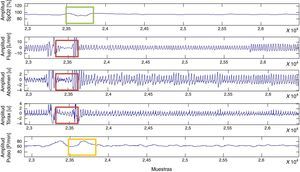
Se consideran para la clasificación de apnea los esfuerzos toracoabdominales < 10% y para las hipopneas, el vector de esfuerzos toracoabdominales < 70 y > 10% (fig. 4).
Barreiro et al25 detectaron episodios de SAHS, y compararon el análisis manual y automático de señales neurológicas y respiratorias. Reportaron sensibilidad del 55%, VPP del 100% y VPN del 47% con el análisis automático. Karandikary et al. estudiaron el SAHS, pero no abordan el problema de clasificar el tipo de episodio.
En este estudio, la evaluación se realizó empleando cuatro registros en el entrenamiento y las demás muestras se utilizaron para validación (19 registros). Los datos de flujo aéreo nasobucal, movimiento toracoabdominal y pulsioximetría permitieron detectar el 100% de los episodios de SAHS reportados en las anotaciones realizadas por el especialista, incluidos episodios que concuerdan con los criterios médicos establecidos en el consenso nacional de apneas e hipopneas de España26 y no se anotaron. En la clasificación de estos episodios se obtuvo sensibilidad de un 62,33-96,17%, especificidad de un 38,19-88,69%, precisión de un 7,06-68,27% y VPN de un 49,71-97,47%.
La interfaz gráfica desarrollada en este trabajo en un entorno amigable permite la elección de un registro de PR y la detección, el análisis y la clasificación de los episodios de SAHS y se puede emplear para el entrenamiento de estudiantes que lo requieran visualizando las señales para mejor comprensión del comportamiento de los episodios de SAHS, con lo que se convierte en una herramienta que se puede usar en el aprendizaje de especialistas en formación para mejorar sus habilidades en la detección de dichos episodios.
Según reporta Álvarez et al., el estudio de PSG tiene un valor aproximado de 179 euros (645.000 pesos), y el de poligrafía respiratoria, 65 euros (234.000 pesos)27; en algunos casos, estos costes no incluyen la estancia hospitalaria del paciente, el salario de los técnicos de la unidad del sueño hospitalaria y gastos proporcionales de los costes fijos, entre los que se incluyen los costes de amortización de instalaciones, los generales de su mantenimiento y el de otros aparatos de la unidad de sueño, cámaras de video, monitores, etc., soportados directamente por los pacientes y/o los familiares; por lo tanto, la poligrafía respiratoria empleada en este trabajo permite disminuir los costos y los recursos necesarios en los casos en que no hay acceso a métodos costosos como la PSG o no es posible el desplazamiento a centros que cuentan con esos equipos. Además, el procesamiento de la señal con la estrategia implementada tarda aproximadamente 30s por paciente, lo que disminuye el tiempo de espera una vez adquiridos los datos.
La estrategia empleada en este trabajo tendría un uso más adecuado como cribado en la identificación y la clasificación de los episodios de SAHS de pacientes con síntomas sospechosos, considerando su bajo costo y la reducción del tiempo para adquisición y evaluación de datos que puedan apoyar al diagnóstico; además permite establecer la duración de cada episodio y la saturación de oxígeno, que pueden aportar más información al especialista y se puede realizar en el domicilio del paciente, donde se genera un ambiente más cómodo con detección oportuna. Para su implementación, se requiere un equipo de PR, un computador, el software con el algoritmo implementado y el médico general entrenado.
ConclusionesEn este estudio se detectaron episodios de apnea/hiponea y se clasificaron automáticamente en mixta, central y obstructiva como apoyo al diagnóstico empleando la media móvil con respecto al valor RMS e identificando el inicio y la duración de SAHS. Además se diseñó una interfaz gráfica en la que el usuario puede entrenarse y visualizar señales de SAHS. Es importante investigar en el futuro estrategias de aprendizaje de la máquina que favorezcan el desempeño de clasificación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Dra. Diana María Tafur Guzmán, médico general de la Universidad Militar, por sus aportes en la evaluación del software desarrollado.