El delirium es el síndrome neuropsiquiátrico más prevalente en el hospital general. Su presencia es un marcador de mal pronóstico para los pacientes. Prevenirlo puede ser la estrategia más efectiva para reducir su frecuencia y sus complicaciones.
ObjetivoIdentificar estrategias farmacológicas y no farmacológicas para la prevención del delirium.
MetodologíaRevisión no sistemática, en bases de datos como MEDLINE, Cochrane, EMBASE, Ovid y ScienceDirect, de artículos en español y en inglés publicados en los últimos diez años, mediante una búsqueda que incluyó los términos delirium AND prevention.
ResultadosLa identificación de los factores predisponentes y precipitantes del delirium y una mayor comprensión de los mecanismos fisiopatológicos que subyacen a la aparición de este han permitido implementar diversas estrategias farmacológicas y no farmacológicas para pacientes con alto riesgo de contraer delirium hospitalario. Los estudios para prevenir el delirium se han concentrado en pacientes quirúrgicos. La evidencia actual apoya la implementación sistemática de medidas no farmacológicas para la prevención del delirium, por tratarse de estrategias fáciles de implementar y costo-efectivas. La evidencia disponible todavía es poca para recomendar el uso sistemático de medicamentos profilácticos para delirium, si bien existe consenso frente a la modesta utilidad de los antipsicóticos en pacientes quirúrgicos y de la dexmedetomidina en pacientes de cuidados intensivos.
ConclusionesSe necesitan nuevos ensayos clínicos de alta calidad que aporten mayor evidencia e incluyan a pacientes no quirúrgicos.
Delirium is the most prevalent neuropsychiatric syndrome in the general hospital. Its presence is a marker of poor prognosis for patients. Its prevention could be the most effective strategy for reducing its frequency and its complications.
ObjectiveTo review recent findings and strategies for the prevention of delirium.
MethodologyA non-systematic review of scientific articles published in the last ten years in Spanish and English. A search was made in databases such as MEDLINE, Cochrane, EMBASE, Ovid, and ScienceDirect, for articles that included the terms, delirium and prevention.
ResultsIdentification of predisposing and precipitating factors for delirium and a better understanding of the pathophysiological mechanisms underlying the onset of delirium have enabled the implementation of various pharmacological and non-pharmacological strategies in patients at high risk to develop hospital delirium. The studies to prevent delirium have focused on surgical patients. The current evidence supports the daily implementation of non-pharmacological measures to prevent delirium, as they are easy and cost effective. The available evidence is still limited to recommend the daily use of pharmacological strategies in delirium prophylaxis, and there is a consensus against the modest use of antipsychotic drugs in surgical patients and dexmedetomidine in patients in intensive care.
ConclusionsNew high-quality clinical trials and studies involving non-surgical patients are needed to provide more evidence about this subject.
El delirium es un síndrome neuropsiquiátrico complejo que se puede presentar en pacientes de todos los entornos hospitalarios, pero con mayor frecuencia en ancianos, personas con deterioro cognitivo previo o en cuidado crítico. Se caracteriza por alteración en el nivel de conciencia y la atención. Los síntomas son fluctuantes y se asocian otros déficit cognitivos y perturbaciones del ciclo vigilia-sueño1,2.
Por la amplia variedad de factores que pueden subyacer y facilitar su aparición, se considera al delirium más un síndrome que un trastorno, y que las características clínicas del síndrome sean similares sin importar su etiología ha llevado a pensar que el delirium representa la disfunción final de una vía neural común3,4.
En algunos casos el delirium es un estado transitorio, pero en ancianos es principalmente la antesala de la demencia5. La reversibilidad del delirium depende de la posibilidad de corregir las noxas que propiciaron su aparición y del funcionamiento cognitivo premórbido. La quinta edición del Manual de Trastornos Mentales (DSM-5, por sus siglas en inglés) permite especificar si el delirium es agudo o persistente6.
Estudios prospectivos han encontrado una incidencia de delirium en el hospital general entre el 5 y el 44%7. La presencia de delirium es un marcador de mal pronóstico para el paciente porque: a) dificulta la comunicación eficaz del paciente, por lo que no puede decidir y autodeterminarse; b) colabora menos con los tratamientos y la rehabilitación; c) eventos adversos más frecuentes, como caídas, úlceras de decúbito, incontinencia urinaria y retirada de sondas y catéteres8,9; d) estancias hospitalarias más largas10,11; e) mayores costos de atención médica12,13; f) peor desempeño en las actividades cotidianas14,15, y g) problemas conductuales y necesidad de reclusión16,17.
Se ha calificado al delirium como «una costosa complicación que sufren las personas hospitalizadas»18 y se lo considera un indicador de la calidad del cuidado hospitalario19. Estudios previos han mostrado que la hospitalización de un paciente con delirium cuesta 2.500 dólares más que la de un paciente similar sin delirium20. Este sobrecosto representó 6,5 billones de dólares americanos en gastos hospitalarios según Medicare (2004)21 y los costos adicionales por 100 billones/año que suponen los hogares geriátricos, los servicios de rehabilitación y los cuidados de enfermería20.
Teniendo en cuenta el impacto económico, la notable disminución en la calidad de vida y las consecuencias en la dinámica familiar y social del paciente, es importante revisar las estrategias más efectivas para reducir la incidencia del delirium y sus complicaciones.
El objetivo es identificar estrategias farmacológicas y no farmacológicas reportadas en la literatura científica para la prevención del delirium.
MétodosSe realizó una revisión no sistemática de artículos en español y en inglés, publicados en los últimos veinte años, en bases de datos como MEDLINE, Cochrane, EMBASE, Ovid y ScienceDirect, encontrados a través de la búsqueda directa y a partir de las listas de referencias de los artículos originales (ensayos clínicos, revisiones sistemáticas y metanálisis) y guías de práctica clínica basada en evidencia científica. Se emplearon los siguientes términos de búsqueda “delirium” AND “prevention” AND “guidelines”. La búsqueda arrojó 719 publicaciones. Los artículos elegidos cumplían los siguientes criterios de selección: a) el título es relevante para el tema y los objetivos propuestos; b) los autores tienen experiencia en el tema; c) los artículos se publicaron en revistas revisadas por pares y con alto nivel de impacto; d) el resumen presenta información correcta y los resultados son aplicables a la revisión que se realiza; e) el artículo proporciona una descripción completa del diseño del estudio incluyendo: los criterios de elegibilidad, las intervenciones en cada grupo con el suficiente detalles para hacer posible la replicación, las variables respuesta, el tamaño muestral, la aleatorización y el enmascaramiento, y las pérdidas y el tratamiento dado a estas; f) análisis estadístico correcto, resultados de cada grupo presentados con el tamaño del efecto y su precisión, y resultados ajustados, y descripción de los efectos secundarios; g) en la discusión se describen las limitaciones del estudio y las fuentes de sesgos, y las interpretaciones que hacen los autores concuerdan con los resultados, y h) sin conflictos de intereses. Todos los datos que se presentan fueron tomados de los artículos originales. Las poblaciones de estudio incluidas en los artículos seleccionados generalmente eran mayores de 65 años. Finalmente se incluyeron en la revisión 45 artículos que cumplían los criterios de elegibilidad establecidos por los autores (fig. 1).
ResultadosSegún el Instituto Nacional para la Salud y la Excelencia Clínica (NICE) de Reino Unido, un tercio de los casos incidentes de delirium hospitalario puede prevenirse (tabla 1). Sin embargo el NICE enfatiza la necesidad de realizar nuevas investigaciones que consoliden la evidencia existente22,23.
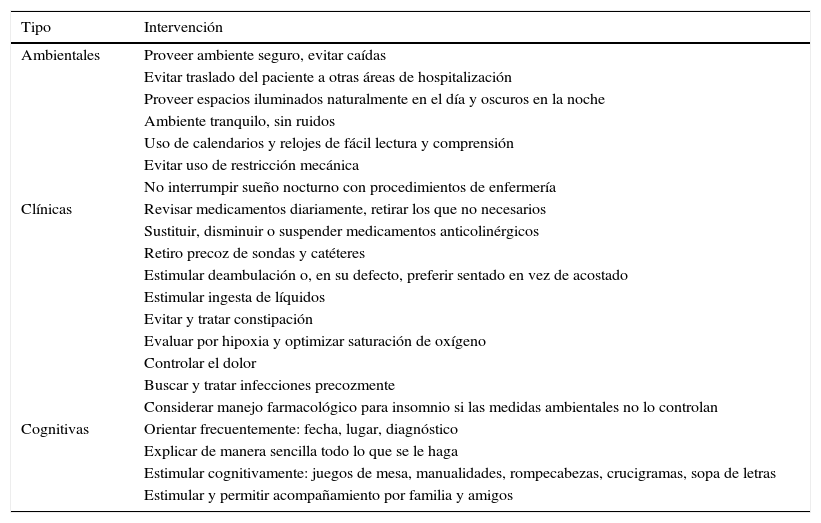
Intervenciones no farmacológicas para la prevención del delirium
| Tipo | Intervención |
|---|---|
| Ambientales | Proveer ambiente seguro, evitar caídas |
| Evitar traslado del paciente a otras áreas de hospitalización | |
| Proveer espacios iluminados naturalmente en el día y oscuros en la noche | |
| Ambiente tranquilo, sin ruidos | |
| Uso de calendarios y relojes de fácil lectura y comprensión | |
| Evitar uso de restricción mecánica | |
| No interrumpir sueño nocturno con procedimientos de enfermería | |
| Clínicas | Revisar medicamentos diariamente, retirar los que no necesarios |
| Sustituir, disminuir o suspender medicamentos anticolinérgicos | |
| Retiro precoz de sondas y catéteres | |
| Estimular deambulación o, en su defecto, preferir sentado en vez de acostado | |
| Estimular ingesta de líquidos | |
| Evitar y tratar constipación | |
| Evaluar por hipoxia y optimizar saturación de oxígeno | |
| Controlar el dolor | |
| Buscar y tratar infecciones precozmente | |
| Considerar manejo farmacológico para insomnio si las medidas ambientales no lo controlan | |
| Cognitivas | Orientar frecuentemente: fecha, lugar, diagnóstico |
| Explicar de manera sencilla todo lo que se le haga | |
| Estimular cognitivamente: juegos de mesa, manualidades, rompecabezas, crucigramas, sopa de letras | |
| Estimular y permitir acompañamiento por familia y amigos |
La Organización Mundial de la Salud (OMS), apoyada en los planteamientos de Leavell y Clark (1953)24 planteó tres niveles de prevención: primaria, cuyas medidas están orientadas a evitar la aparición de la enfermedad identificando y controlando los factores de riesgo; secundaria, mediante la detección temprana y las intervenciones para detener o retardar su progresión, y terciaria, al reducir las complicaciones o secuelas25.
Prevención primaria en deliriumEstrategias no farmacológicasLas intervenciones no farmacológicas se enfocan en la educación al equipo médico, estimulación ambiental, corrección de déficit sensoriales, movilización temprana, retiro de catéteres e higiene del sueño, entre otras. Los resultados con estos protocolos son variables y dependen en gran medida de la adherencia a ellos26,27.
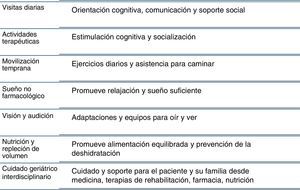
La evaluación de HELP (del inglés Hospital Elder Life Program)28 incluyó a 852 pacientes mayores de 70 años a quienes se realizó una intervención multicomponente para prevenir la aparición de delirium. Este ensayo clínico mostró la eficacia de los protocolos de intervención no farmacológica del delirium, enfocado en seis factores de riesgo: reorientación y actividades terapéuticas para reducir la alteración cognitiva, movilización temprana para evitar la pérdida de condición física, aproximaciones no farmacológicas para minimizar el uso de medicamentos psicoactivos, intervenciones para prevenir la privación de sueño, métodos para mejorar la comunicación con el paciente, utilización de gafas y audífonos para corregir déficit sensoriales y corrección temprana de la depleción de volumen (diagrama 1).
Los seis componentes del programa HELP han demostrado: a) reducción significativa de delirium (el 9,9 frente al 15%; odds ratio [OR]=0,6; p = 0,02); b) reducción del número total de días con delirium (105 frente a 161; p = 0,02) y reducción del total de episodios de delirium (62 frente a 90; p = 0,03)26; c) reducción de uso y costos de los servicios hospitalarios en el 73% de los pacientes intervenidos, y d) reducción significativa del deterioro cognitivo posterior al delirium (el 14 frente al 33%)29. Este programa se ha implementado en 60 hospitales en Estados Unidos, Canadá, Reino Unido, Australia y Taiwán30,31.
Martínez et al32 estudiaron a 287 pacientes con riesgos de delirium hospitalario medio y alto. Se aleatorizó a los pacientes a recibir el cuidado estándar o una intervención no farmacológica para prevenir el delirium que incluyó educación a la familia, uso de reloj para orientación, lentes, prótesis dental y audífonos, fotografías familiares, radio, reorientación y periodo de visitas extendido a 5 h por día). La incidencia de delirium fue del 5,6% en el grupo expuesto y el 13,3% en el grupo control (riesgo relativo [RR]=0,41; intervalo de confianzadel 95% [IC95%], 0,19-0,92; p = 0,027; NNT = 13).
Software para control de medicamentosOtra estrategia probada (3.538 ancianos residentes en 25 hogares geriátricos de Estados Unidos durante un periodo de 12 meses) fue la introducción de un software para identificar medicaciones deliriogénicas. Este estudio33 encontró una reducción del delirium (hazard ratio [HR]=0,42; IC95%, 0,35-0,52), pero no en las hospitalizaciones (HR = 0,89; IC95%, 0,72-1,09), las muertes (HR = 0,88; IC95%, 0,66-1,16) o las caídas (HR = 0,93; IC95%, 0,84-1,04).
Una revisión sistemática realizada por Clegg et al34 sobre intervenciones no farmacológicas para prevenir el delirium en ancianos institucionalizados concluyó que es pobre la evidencia frente a la prevención del delirium en este grupo de pacientes.
Para prevenir el delirium, el NICE de Reino Unido recomienda35 de forma general las siguientes dos medidas hospitalarias: a) evitar el traslado de los pacientes a diferentes servicios de hospitalización, y b) identificar, en todo paciente y las primeras 24 h de hospitalización, los factores que lo predisponen a sufrir delirium. Según los resultados de esta valoración, se debe proveer una intervención multicomponente, adecuada a las necesidades particulares del paciente: a) si se identifica alteración cognitiva o desorientación, se debe proveer una habitación que tenga luz natural, un reloj y un calendario visibles y de fácil lectura, reorientar con frecuencia, estimular cognitivamente y facilitar las visitas frecuentes de familiares y amigos; b) evitar la deshidratación y/o la constipación y tratarlas si ya están presentes; c) evaluar la presencia de hipoxia y optimizar la saturación de oxígeno de ser necesario; d) buscar focos de infección y tratarlos; e) promover la movilización temprana luego de cirugía (evitar la inmovilización); f) evaluar sistemáticamente la presencia de dolor, observar los signos no verbales de este en pacientes con dificultades para la comunicación (como aquellos con demencia, traqueostomía o ventilación mecánica), e iniciar y ajustar analgesia ante cualquier sospecha de dolor; g) revisar las medicaciones que recibe el paciente, teniendo en cuenta el tipo y el número; h) evaluar nutricionalmente a cada paciente; i) si usa prótesis dental, verificar un buen ajuste; j) si hay deterioro sensorial, proveer lentes o audífonos según corresponda, y k) promover una buena higiene del sueño, evitar interrupciones y reducir el ruido nocturno (tabla 1). Finalmente, si se detecta a un paciente con delirium, se debe solicitar valoración por un especialista entrenado en el manejo apropiado.
En la actualización de 2010 de la guía para el diagnóstico, la prevención y el manejo de delirium del NICE, con la participación del HELP, se observa la inclusión de tres nuevos protocolos para prevenir el delirium: hipoxia, infección y dolor36.
Sidiqqi et al37 realizaron una revisión sistemática con el objetivo de determinar la efectividad de las intervenciones diseñadas para prevenir el delirium en los pacientes hospitalizados. Incluyeron seis estudios con un total de 833 participantes. Todos los estudios se realizaron en servicios quirúrgicos, cinco de cirugía ortopédica y uno en pacientes a los que se realizó resección de cáncer gástrico o de colon. Los autores encontraron que solo un estudio de 126 pacientes con fractura de cadera, que comparaba la consulta geriátrica preventiva con la atención habitual, tuvo suficiente poder para detectar una diferencia de la medida de resultado primaria, la incidencia de delirium. La incidencia total acumulada de delirium durante el ingreso se redujo en el grupo con intervención (RR = 0,64; IC95%, 0,37-0,98), lo que implica un número de pacientes que e necesario tratar (NNT) para prevenir un caso de 5,6.
Estrategias farmacológicas para la prevención del deliriumActualmente hay un interés clínico creciente por encontrar estrategias para prevenir la aparición del delirium y evitar las consecuencias negativas asociadas a él38,39. Con base en la hipótesis de la fisiopatología del delirium que relaciona las alteraciones de varios neurotransmisores con una alteración transitoria de la actividad neuronal normal, diversos grupos de fármacos con diferentes mecanismos de acción podrían utilizarse, al menos teóricamente, en la prevención y el tratamiento del delirium40,41.
Las estrategias farmacológicas son aún experimentales, si bien algunas de ellas podrían emplearse para premedicar a cierto grupo de pacientes con alto riesgo de sufrir delirium y las secuelas que se derivan de su aparición, por lo que aún no contamos con evidencia concluyente que permita definir con claridad si es útil o no el uso de fármacos para la profilaxis del delirium en pacientes hospitalizados.
En los pacientes que cursan con delirium, se ha observado una disminución de la actividad colinérgica que sería en parte origen de los síntomas cognitivos descritos. Por esto una de las estrategias útiles tanto para la prevención como para el tratamiento del delirium consiste en realizar una revisión exhaustiva de todos los medicamentos que está recibiendo el paciente y suprimir los que no sean indispensables y puedan precipitar la aparición de delirium, como ocurre con los que tienen actividad anticolinérgica42.
Inhibidores de la colinesterasaLos inhibidores de la colinesterasa, al aumentar la disponibilidad de acetilcolina en la hendidura sináptica, teóricamente podrían ser útiles para tratar o prevenir la aparición de delirium puesto que la hipótesis de déficit de acetilcolina y exceso de dopamina es una de las más conocidas43. Gamberini et al44 estudiaron a 120 pacientes de cirugía cardiaca aleatorizados a rivastigmina o placebo durante 6 días luego de cirugía, y no se encontró diferencia en la incidencia o la duración del delirium entre los grupos de tratamiento (el 32 y el 30% respectivamente). Dos estudios posteriores45,46 evaluaron el donepezilo para profilaxis de delirium, pero no se demostró beneficio. En otro estudio47 emplearon citicolina, un precursor de la acetilcolina, como profilaxis para delirium, sin obtener diferencia significativa en el grupo intervenido frente al grupo control. Por lo tanto, los estudios que hasta el momento se han realizado no respaldan el uso profiláctico de inhibidores de la colinesterasa para prevenir el delirium.
AntipsicóticosComo ya se ha mencionado, la hipótesis acetilcolina/dopamina propone un incremento en la actividad dopaminérgica que explicaría el incremento en la actividad motora y los síntomas psicóticos y es el resultado de las condiciones de hipoxia celular que subyacen al delirium. Estos hallazgos, sumados a la respuesta clínica, han justificado por más de cuatro décadas el uso de antagonistas dopaminérgicos para el tratamiento farmacológico del delirium48.
En 1966, Itil y Fink encontraron que la clorpromazina revertía el delirium anticolinérgico inducido experimentalmente al igual que las alteraciones electroencefalográficas asociadas. Desde entonces se han realizado alrededor de 33 estudios prospectivos con más de 3.300 pacientes que han recibido tratamiento con antipsicóticos49, si bien solo una minoría de estos estudios tuvieron aleatorización, enmascaramiento y control, y la evidencia apoya el uso de antipsicóticos por su utilidad y buena tolerancia50,51.
El haloperidol es el antipsicótico más usado para el tratamiento del delirium en todos los grupos etarios y escenarios clínicos52,53. Recientemente se han realizado estudios farmacológicos con el objetivo de evaluar la eficacia del haloperidol en la prevención del delirium.
El estudio pionero de Craven54 reportó una serie de casos de pacientes receptores de trasplante con alto riesgo de delirium que recibieron haloperidol venoso. Posteriormente Kaneko et al55 realizaron un estudio en 78 pacientes con cirugía gastrointestinal que recibieron 5 mg de haloperidol intravenoso en los primeros 5 días posquirúrgicos, y compararon con placebo. Encontraron una incidencia significativamente menor de delirium en el grupo expuesto que en el grupo a placebo (el 10,5 frente al 32,5%; p < 0,05).
Kalisvaart et al56, realizaron un estudió de profilaxis de delirium con haloperidol frente a placebo que incluyó a 430 pacientes con fractura de cadera. La incidencia de delirium después de la intervención quirúrgica fue del 15,8% de la población estudiada, pero sin diferencia entre los grupos (RR = 0,91; IC95%, 0,59-1,42). Sin embargo, la gravedad (4,95; IC95%, 2-5,8; p < 0,001) y la duración del delirium (6,4 [IC95%, 4-8] días; p < 0,001) disminuyeron significativamente en el grupo de intervención.
Vochteloo et al57 incluyeron a 173 pacientes con fractura de cadera y alto riesgo de delirium en un protocolo que incluía el uso de haloperidol profiláctico. La incidencia de delirium en el grupo expuesto fue del 27% y no fue menor que en el grupo no expuesto.
Wang et al58 evaluaron a 457 pacientes mayores de 65 años ingresados a cuidados intensivos tras cirugía no cardiaca y aleatorizados a haloperidol 0,5 mg en bolo intravenoso seguido de infusión de haloperidol a 0,1 mg/h por 12 h o a placebo; encontraron que la incidencia de delirium durante los primeros 7 días posquirúrgicos fue del 15,3% del grupo a haloperidol y el 23,2% del grupo control (p = 0,031).
Fukata et al59 incluyeron a 119 pacientes de 75 o más años sometidos a cirugía electiva. En el grupo de intervención, los pacientes recibieron haloperidol 2,5 mg/día durante 3 días después de la cirugía. La incidencia de delirium fue similar en los dos grupos (el 42,4 frente al 33,3%; p = 0,309), y el haloperidol tampoco disminuyó la gravedad o la duración de los episodios. Actualmente, un estudio danés multicéntrico está evaluando a pacientes que ingresan por urgencias. Los participantes pueden recibir 1 mg de haloperidol o placebo durante 7 días. Se estima que el estudio terminará en septiembre de 201560.
Prakanrattana et al61 estudiaron a 126 pacientes sometidos a cirugía cardiaca y aleatorizados a recibir una dosis única de risperidona o placebo luego de cirugía cardiaca. La incidencia de delirium postoperatorio en el grupo de tratamiento fue significativamente menor (el 11,1 frente al 31,7%; p = 0,009). Hakim et al62 realizaron un estudio con 101 pacientes con delirium subsindrómico según la escala Care Delirium Screening Checklist. Se aleatorizó a los pacientes a 0,5 mg de risperidona o placebo. La risperidona se asoció con menor incidencia de delirium (el 13,7 frente al 34,0%; p = 0,031).
Girard et al63 tomaron a 101 pacientes en ventilación mecánica y compararon haloperidol, ziprasidona y placebo. El desenlace primario fue los días libres de delirium o coma, según mediana [intervalo intercuartílico]. No hubo diferencia significativa a los 14 días: 14,0 [6,0–18,0] días con haloperidol, 15,0 [9,1–18,0] días con ziprasidona y 12,5 [1,2,2–17] días con placebo (p = 0,66).
Larsen et al64 realizaron un estudio con 400 pacientes de 65 años o más que necesitaban reemplazo articular de rodilla o cadera. El grupo de intervención recibió olanzapina 5 mg antes y después de cirugía. La incidencia de delirium fue significativamente menor en el grupo de olanzapina (el 14,3 y el 40,2%; p = 0,05), pero la duración del delirium (2,2±1,3 frente a 1,6±0,7 días; p = 0,02) y su gravedad (16,44±3,7 frente a 14,5±2,7; p = 0,02) fueron significativamente mayores en el grupo que recibió olanzapina.
Metanálisis de antipsicóticos profilácticos para deliriumTeslyar et al65 realizaron un metanálisis que incluyó cinco estudios con 1.491 pacientes y tres antipsicóticos (haloperidol, olanzapina y risperidona) empleados en pacientes posquirúrgicos. El metanálisis encontró una reducción del 50% del riesgo relativo de delirium perioperatorio en los pacientes que recibieron antipsicótico comparados con los que tomaron placebo (RR = 0,51; IC95%, 0,33-0,79; p < 0,01). Gilmore et al66 tomaron los mismos estudios que analizaron Teslyar et al55 y encontraron que la reducción en la incidencia de delirium fue del 42% (OR = 0,42; IC95%, 0,24-0,74), pero no la duración de la hospitalización (OR = 0,1; IC95%, 0,24-0,74), la duración del delirium (OR =–1,17; IC95%,–5,22 a 2,88) o su gravedad (OR =–1,02; IC95%,–6,81 a 4,76).
Hirota et al67 realizaron un metanálisis que incluyó seis estudios y 1.689 pacientes quirúrgicos. Los resultados mostraron que el uso de antipsicóticos reducía la ocurrencia de delirium (RR = 0,50; IC95%, 0,34-0,73; p = 0,0003; NNT = 7).
Fok et al68 realizaron un metanálisis que incluyó a 1.710 pacientes quirúrgicos que recibieron antipsicóticos profilácticos para prevenir la aparición de delirium. Encontraron que los antipsicóticos reducían significativamente la incidencia de delirium posquirúrgico (OR = 0,44; IC95%, 0,28-0,70; p = 0,0005).
Los resultados de los metanálisis aquí presentados concuerdan con un beneficio moderado con los antipsicóticos para prevenir el delirium, si bien la heterogeneidad de los estudios hace difícil la generalización de los hallazgos.
La Sociedad Americana de Geriatría recientemente ha publicado la guía de delirium posquirúrgico69, y el panel de expertos concluyó que la evidencia científica es insuficiente para recomendar el uso profiláctico de antipsicóticos para prevenir el delirium posquirúrgico. Sin embargo, recomienda el uso de haloperidol, risperidona, olanzapina, quetiapina o ziprasidona en dosis terapéuticas bajas para el tratamiento de pacientes muy agitados o estresados con alto riesgo de que se dañen a sí mismos o a otros.
MelatoninaUna de las manifestaciones clínicas más comunes en los pacientes con delirium es la alteración del sueño. La melatonina es una hormona secretada por la glándula pineal, es un derivado de la serotonina y hace un papel principal en la regulación del ciclo sueño-vigilia. Cuatro ensayos clínicos han utilizado la melatonina como profiláctico del delirium. Si bien señalan un potencial beneficio de la melatonina para prevenir y tratar el delirium en pacientes ancianos, el número de pacientes es aún pequeño y los resultados no son firmes70–73.
Agonistas α2La clonidina y dexmedetomidina son agonistas α2 centrales que disminuyen la hiperactividad del eje hipotálamo-hipófiso-adrenal que se postula en la fisiopatología del delirium. En el escenario de cuidados intensivos, los estudios de profilaxis del delirium se han centrado en el uso de agonistas α2. Pandharipande et al. aleatorizaron a 106 pacientes en ventilación mecánica de dos centros hospitalarios de tercer nivel a recibir sedantes o lorazepam. El desenlace principal fue días sin delirium o coma. El grupo de dexmedetomidina tuvo significativamente más días sin delirium o coma que el grupo de lorazepam (7 frente a 3 días; p = 0,01). La mortalidad a los 28 días fue menor en el grupo de dexmedetomidina que en el grupo de lorazepam, aunque sin diferencia estadísticamente significativa (el 17 frente al 27%; p = 0,18)52.
Maldonado et al74 evaluaron a 118 pacientes en posquirúrgico de intervención cardiaca que se encontraban en ventilación mecánica. Se aleatorizó a los pacientes a dexmedetomidina, propofol o midazolam para sedación posquirúrgica. La incidencia de delirium fue significativamente más baja en el grupo de dexmedetomidina (3%) que en los grupos de propofol (50%) y midazolam (50%). Shehabi et al75, en un estudio similar, compararon dexmedetomidina y morfina en 306 pacientes ventilados mecánicamente sometidos a cirugía cardiaca; no encontraron diferencia significativa en cuanto a la incidencia de delirium (RR = 0,57; IC95%, 0,26-1,10). Rubino et al76 compararon clonidina con placebo en pacientes con disección de aorta, y encontraron una ligera reducción en la gravedad del delirium en el grupo con clonidina (0,6±0,8; p < 0,001). Por lo tanto, los estudios indican un potencial papel de los agonistas α2 en la prevención del delirium; si bien no existen estudios que lo hayan comparado con placebo, el uso exclusivo en pacientes de cuidados intensivos y los potenciales efectos secundarios comprometen la generalización de los hallazgos.
Otros medicamentosHudetz et al77 aleatorizaron a 58 pacientes sometidos a cirugía cardiaca a recibir ketamina o placebo durante la inducción anestésica con fentanilo y etomidato. Encontraron que los pacientes del grupo de ketamina tuvieron baja incidencia de delirium postoperatorio al compararlo con el grupo control (el 3 frente al 31%; p = 0,01).
Katznelson et al78 evaluaron la información de 1.059 pacientes sometidos a cirugía cardíaca; el 11,5% de los pacientes tuvieron delirium postoperatorio. Los pacientes que recibían tratamiento con estatinas antes de la cirugía tuvieron un riesgo de delirium el 46% menor (IC95%, 26%-65%; p < 0,01) que quienes no recibieron este tratamiento. Se ha propuesto que este efecto podría estar mediado por las propiedades antiinflamatorias de las estatinas. Hasta ahora no se cuenta con ensayos clínicos que evalúen las estatinas en la prevención del delirium. Un ensayo clínico de Page et al79 comparará simvastatina y placebo para prevenir el delirium, y se tiene previsto que finalice en 2016.
Dieleman et al80 realizaron un ensayo clínico multicéntrico, aleatorizado y controlado con placebo que consistió en administrar un dosis única de dexametasona 1 mg/kg o placebo, a pacientes que se sometieran a cirugía cardíaca con bypass cardiopulmonar. Se incluyó a 4.494 pacientes. No hubo diferencia significativa entre grupos en los desenlaces primarios (muerte, infarto de miocardio, insuficiencia renal y respiratoria y accidente cerebrovascular), pero en los desenlaces secundarios (incidencia de delirium), se encontró menor incidencia en el grupo con dexametasona (el 9,2 frente al 11,7%; p = 0,006).
Leung et al81 realizaron un pequeño estudio con 21 pacientes de cirugía de columna. Los pacientes que recibieron gabapentina 900 mg/día durante 4 días tuvieron significativamente menor incidencia de delirium que los del grupo placebo (0 frente al 42%; p = 0,045).
ConclusionesLa naturaleza multifactorial del delirium ofrece algunas estrategias para evitar su aparición. La evidencia actual respalda la implementación sistemática de medidas no farmacológicas para la prevención del delirium, por tratarse de estrategias fáciles de implementar y costo-efectivas. La evidencia disponible todavía es escasa para recomendar el uso sistemático de medicamentos profilácticos para el delirium. Si bien hay consenso sobre la moderada utilidad de los antipsicóticos en pacientes quirúrgicos y de la dexmedetomidina en pacientes de cuidados intensivos, se necesitan nuevos ensayos clínicos de alta calidad que aporten mayor evidencia sobre el tema y estudios que incluyan a pacientes no quirúrgicos.
Nota: Ya que se publica como artículo de revisión, la expresión «Revisión de tema» en el título resulta redundante y la he suprimido, como en inglés.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.