La demora en recibir un tratamiento antipsicótico se asocia con resultados clínicos y funcionales desfavorables en pacientes con un primer episodio de psicosis. En los últimos años se han implementado programas de intervención temprana de psicosis que buscan detectar y tratar tempranamente a pacientes que empiezan a describir síntomas psicóticos. Estos programas son más eficaces que los cuidados estándares en mejorar los síntomas del trastorno y recuperar la funcionalidad del paciente y, además, se han mostrado más costo-efectivos. Los beneficios de estos programas han promovido su implementación en países de ingresos económicos altos. Sin embargo, la implementación en países de ingresos económicos medianos y bajos ha sido más lenta. El Perú, país latinoamericano con un ingreso económico mediano alto, está atravesando una reforma en salud mental que prioriza la atención de salud con base en la prevención, el tratamiento y la recuperación psicosocial de los pacientes desde un enfoque integral y comunitario. El presente trabajo describe las características y la estructura de los programas pioneros y mejor desarrollados de intervención temprana de psicosis, y discute los beneficios y desafíos de la implementación de un programa de intervención temprana de psicosis en Perú en el contexto actual de reforma en salud mental.
A delay in receiving an antipsychotic treatment is associated with unfavourable clinical and functional outcomes in patients with a first episode of psychosis. In recent years, early psychosis intervention programmes have been implemented that seek the early detection and treatment of patients who begin to describe psychotic symptoms. These programmes have shown to be more effective than standard care in improving the symptoms of the disorder and recovering the patient's functionality, in turn proving to be more cost-effective. The benefits of these programmes have led to their implementation in high-income countries. However, implementation in medium- and low-income countries has been slower. Peru, a Latin American country with an upper middle income, is undergoing a mental health reform that prioritises health care based on the prevention, treatment and psychosocial recovery of patients from a comprehensive and community approach. The present manuscript describes the characteristics and structure of the pioneering and more developed programmes for early psychosis intervention, and discusses the benefits and challenges of implementing an early psychosis intervention programme in Peru in the current context of mental health reform.
La etapa temprana de la esquizofrenia se ha considerado como el periodo crítico del trastorno porque en esta etapa se produce el mayor deterioro en la salud de la persona1. El desarrollo de síntomas psicóticos francos marca el inicio formal del primer episodio de esquizofrenia, aunque el trastorno no se diagnostique por algún tiempo hasta que el paciente busque o sea llevado a la atención médica2. El periodo comprendido entre el inicio de síntomas psicóticos y el inicio de un tratamiento antipsicótico adecuado se denomina duración de psicosis no tratada y puede durar de meses a años3,4. Se ha postulado que durante este periodo se produce un efecto tóxico, por un mecanismo neurológico y psicológico aún desconocido, que produce daños irreversibles en el individuo5. Este argumento ha sido respaldado por los estudios que muestran que la larga duración de la psicosis no tratada se asocia con un peor estado clínico, pobre respuesta al tratamiento y disminución de la sustancia gris en los pacientes que sufren un primer episodio de psicosis3,6–9. Por ello se ha propuesto que la reducción de este periodo podría mejorar los resultados clínicos en la salud de los pacientes en el corto y largo plazo1,10.
Los pacientes con un primer episodio de psicosis que reciben atención médica presentan una respuesta variada al tratamiento. Aunque la mayoría de los pacientes logran una mejoría de los síntomas11, existe una proporción de pacientes que no alcanzan una recuperación total o se mantiene sin recaídas. Por ejemplo, Robinson et al. mostraron que los pacientes con un primer episodio de psicosis que lograron una recuperación sintomática durante 2 o más años fueron el 47,2% y los que lograron una recuperación funcional, el 25,5%. Sin embargo, solo el 13,7% de los pacientes alcanzaron una recuperación tanto clínica como funcional durante 2 años o más12. Por otro lado, Caseiro et al. encontraron que el 65% de los pacientes con un primer episodio de psicosis recaían en los primeros 3 años de seguimiento, y Robinson et al. hallaron que hasta el 82% de los pacientes recaían en los primeros 5 años13,14. Dado que el mayor deterioro clínico y funcional que acompaña a los trastornos psicóticos ocurre dentro de los primeros 2-5 años15, en las últimas décadas se han implementado programas de intervención temprana de psicosis que intervienen activamente en las etapas tempranas del trastorno buscando una rápida estabilización clínica y la rehabilitación psicosocial del paciente.
Los programas de intervención temprana de psicosis son servicios especializados de salud mental que, desde una perspectiva clínica y de investigación, brindan una atención oportuna e integral a los pacientes que se presentan con síntomas psicóticos16. Estos programas ofrecen a los pacientes y a sus familiares esperanzas de mejorar la salud de la persona y la trayectoria de la enfermedad por medio de diferentes estrategias coordinadas17. Algunos programas también incluyen a personas con pródromos de psicosis con el objetivo de impedir el desarrollo de un trastorno psicótico18. Diferentes estudios han mostrado que estos programas son más eficaces en mejorar la salud y la funcionalidad de los pacientes que los cuidados estándares y además se han mostrado más costo-efectivos19. Los resultados a favor de estos programas, que inicialmente se implementaron en Australia y Escandinavia20, han llevado a que este tipo de intervención se difunda por diferentes países, especialmente en aquellos con altos ingresos económicos21. Por el contrario, en países de ingresos medianos y bajos, estos programas no han calado dentro de los sistemas de salud mental a pesar de la evidencia científica a favor de estas intervenciones22.
El Perú es un país latinoamericano con un nivel de ingresos medianos altos según el Banco Mundial23. El presupuesto que asigna a la salud mental es bajo y los servicios de salud mental han estado centralizados en ciudades de la costa24. La atención de salud mental que reciben los pacientes con algún trastorno psicótico no diferencia el estadio del trastorno, por lo que los pacientes con un primer episodio de psicosis reciben las mismas atenciones que los pacientes en estadios consolidados. En 2012, el Perú implementó una reforma en salud mental que prioriza la prevención, el tratamiento y la recuperación psicosocial de los pacientes con trastornos mentales desde un enfoque integral y comunitario25. Esto ha llevado a que se produzca una serie de cambios e implementaciones en el sistema de salud mental del país26. Este escenario ofrece la oportunidad de implementar nuevas intervenciones, basadas en evidencia científica, centradas en la prevención y acordes con los lineamientos de la reforma en salud mental. El presente trabajo tiene como objetivo describir las características estructurales de los programas de intervención temprana de psicosis y discutir los potenciales beneficios y dificultades de la implementación de un programa de intervención temprana de psicosis en el actual contexto de la salud mental en Perú.
Programas de intervención temprana de psicosisLa esquizofrenia se concebe como un trastorno mental crónico, incapacitante y grave27. Los programas de intervención temprana de psicosis buscan cambiar esta concepción y mejorar el pronóstico del trastorno aplicando un conjunto de estrategias coordinadas16. Los diferentes programas comparten un modelo similar de atención, pero cada uno modifica sus componentes y estructura de acuerdo con sus recursos, objetivos y necesidades28. En general, los programas de intervención temprana de psicosis incluyen equipos de salud multidisciplinarios conformados por psiquiatras, enfermeras, trabajadores sociales, terapeutas ocupacionales y psicólogos. Los programas trabajan con una baja carga de pacientes por personal de salud, lo cual permite al personal trabajar de manera cercana con cada paciente19. Las estrategias aplicadas incluyen intervenciones farmacológicas, psicoterapéuticas, psicoeducativas y sociales, las cuales se trabajan con los pacientes y los familiares28. Se desarrollan reuniones periódicas entre los miembros del equipo para discutir cada caso de manera individualizada19. Los programas no solo abordan temas de salud de la persona, sino también problemas de la vida diaria, interpersonales, laborales, económicos y académicos19.
Los programas de intervención temprana de psicosis difieren de los cuidados estándares en 2 elementos: la detección temprana y el tratamiento específico en fases29. La detección temprana busca identificar a las personas con síntomas psicóticos que no han recibido tratamiento. Las estrategias incluyen campañas formativas sobre síntomas psicóticos y su tratamiento dirigidas a la población general, y campañas de información dirigidas a médicos generales, trabajadores sociales y profesores30. Dos estudios han mostrado que la aplicación de estrategias de detección temprana como parte de los programas de intervención temprana permitió identificar a personas con síntomas psicóticos que se encontraban sin tratamiento30,31. Por otro lado, el tratamiento específico en fases incluye las diferentes estrategias que se aplican en la etapa temprana del trastorno, como el tratamiento farmacológico y las terapias cognitiva, vocacional y familiar. Estas estrategias se brindan de manera conjunta con el objetivo de promover la pronta recuperación de los pacientes29. Estos elementos de los programas de intervención temprana de psicosis han mostrado un efecto positivo en el trastorno en el mediano y largo plazo32.
Los programas de intervención temprana de psicosis surgieron como servicios de atención de salud local y con una agenda principalmente de investigación de los primeros episodios de psicosis21. Posteriormente, respaldados por los estudios que mostraban su eficacia, estos programas se insertaron en los sistemas de salud de algunos países y lograr una cobertura nacional21. Por ejemplo, en Dinamarca, el Parlamento creó fondos concursables con el objetivo de que las autoridades de salud regional puedan postular e implementar programas de intervención temprana de psicosis en diferentes regiones del país33. En Australia, el Gobierno Federal adoptó los programas de intervención temprana de psicosis como parte de los cuidados de salud de la población juvenil y financió la implementación de estos programas a escala nacional21. En Estados Unidos, el Instituto Nacional de Salud Mental financió un programa de intervención temprana destinado a atender a pacientes con un primer episodio de psicosis en 21 estados del país34. Actualmente los programas de intervención temprana se han convertido en el tratamiento base para pacientes que sufren un primer episodio de psicosis en muchos países29.
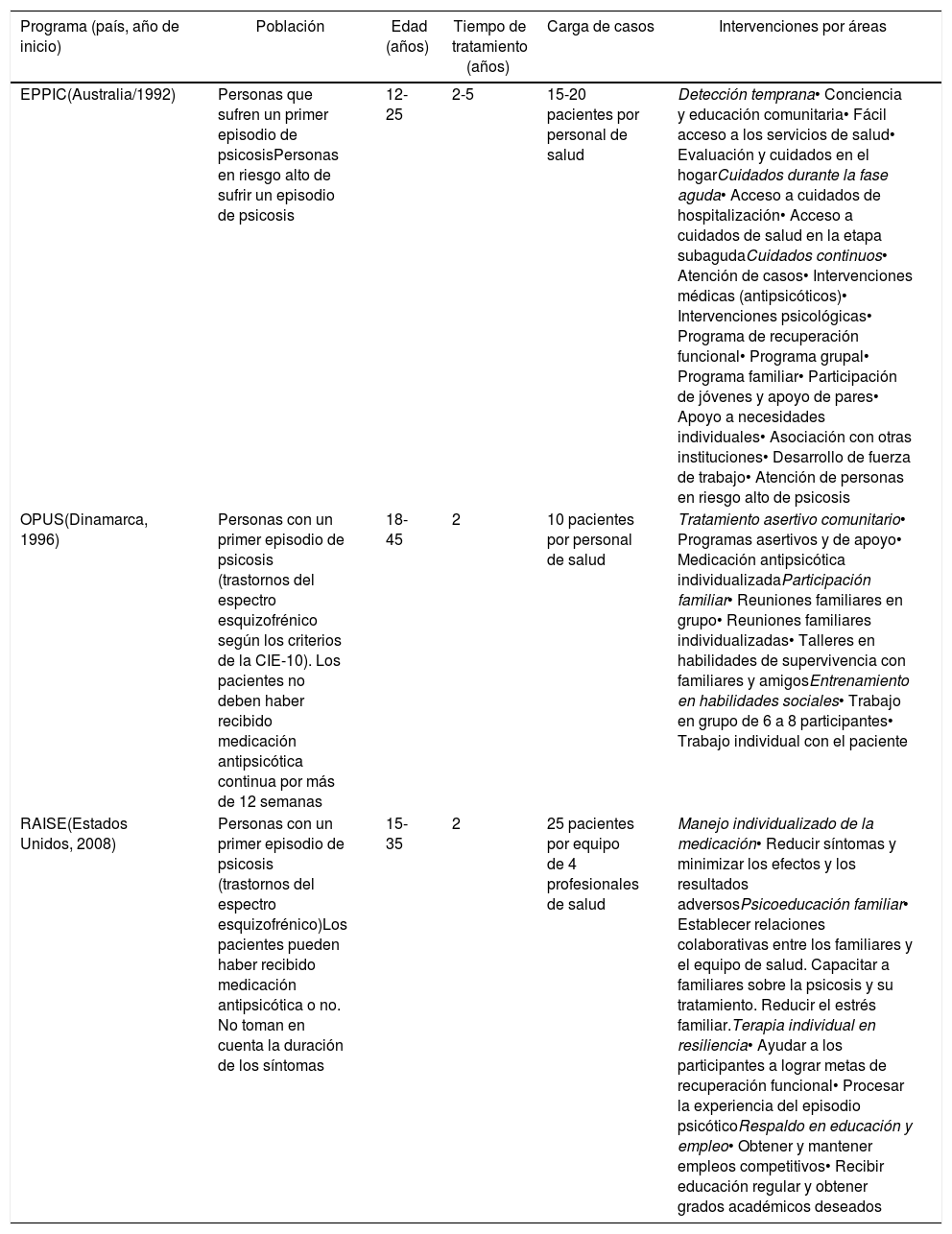
Experiencias de programas de intervención tempranaEl desarrollo de programas de intervención temprana de psicosis está estrechamente relacionado al nivel económico de los países, observándose que el proceso de implementación ha sido más rápido en los países desarrollados que en los países en vías de desarrollo22. En África el proceso de implementación ha sido lento, mientras que en Asia el desarrollo de estos programas ha sido más rápido siguiendo los modelos de países desarrollados22. En Latinoamérica, hasta 2011 solo existían 7 centros de intervención temprana de psicosis funcionando en México y Brasil35. Estos programas eran conducidos por universidades como parte de estudios de investigación, tenían una cobertura local y se enfocaban más en la etapa prodrómica de la psicosis que en el primer episodio psicótico35. A continuación se describen los programas: The Early Psychosis Prevention and Intervention Centre (EPPIC) de Australia16,18; el programa OPUS de Dinamarca33,36 y el programa Recovery after an Initial Schizophrenia Episode (RAISE) de Estados Unidos34,37. Se seleccionaron estos programas por ser los pioneros o por estar bien desarrollados en sus países. Las principales características de estos programas se resumen en la tabla 1.
Características de los programas de intervención temprana de psicosis
| Programa (país, año de inicio) | Población | Edad (años) | Tiempo de tratamiento (años) | Carga de casos | Intervenciones por áreas |
|---|---|---|---|---|---|
| EPPIC(Australia/1992) | Personas que sufren un primer episodio de psicosisPersonas en riesgo alto de sufrir un episodio de psicosis | 12-25 | 2-5 | 15-20 pacientes por personal de salud | Detección temprana• Conciencia y educación comunitaria• Fácil acceso a los servicios de salud• Evaluación y cuidados en el hogarCuidados durante la fase aguda• Acceso a cuidados de hospitalización• Acceso a cuidados de salud en la etapa subagudaCuidados continuos• Atención de casos• Intervenciones médicas (antipsicóticos)• Intervenciones psicológicas• Programa de recuperación funcional• Programa grupal• Programa familiar• Participación de jóvenes y apoyo de pares• Apoyo a necesidades individuales• Asociación con otras instituciones• Desarrollo de fuerza de trabajo• Atención de personas en riesgo alto de psicosis |
| OPUS(Dinamarca, 1996) | Personas con un primer episodio de psicosis (trastornos del espectro esquizofrénico según los criterios de la CIE-10). Los pacientes no deben haber recibido medicación antipsicótica continua por más de 12 semanas | 18-45 | 2 | 10 pacientes por personal de salud | Tratamiento asertivo comunitario• Programas asertivos y de apoyo• Medicación antipsicótica individualizadaParticipación familiar• Reuniones familiares en grupo• Reuniones familiares individualizadas• Talleres en habilidades de supervivencia con familiares y amigosEntrenamiento en habilidades sociales• Trabajo en grupo de 6 a 8 participantes• Trabajo individual con el paciente |
| RAISE(Estados Unidos, 2008) | Personas con un primer episodio de psicosis (trastornos del espectro esquizofrénico)Los pacientes pueden haber recibido medicación antipsicótica o no. No toman en cuenta la duración de los síntomas | 15-35 | 2 | 25 pacientes por equipo de 4 profesionales de salud | Manejo individualizado de la medicación• Reducir síntomas y minimizar los efectos y los resultados adversosPsicoeducación familiar• Establecer relaciones colaborativas entre los familiares y el equipo de salud. Capacitar a familiares sobre la psicosis y su tratamiento. Reducir el estrés familiar.Terapia individual en resiliencia• Ayudar a los participantes a lograr metas de recuperación funcional• Procesar la experiencia del episodio psicóticoRespaldo en educación y empleo• Obtener y mantener empleos competitivos• Recibir educación regular y obtener grados académicos deseados |
CIE-10: Clasificación Internacional de Enfermedades, décima edición
El programa fue uno de los primeros servicios de intervención temprana desarrollados en el mundo16. Su objetivo es reducir el tiempo entre el inicio de los síntomas psicóticos y el inicio del tratamiento y brindar una recuperación sintomática y funcional temprana16,18. El programa ofrece los servicios de detección temprana, cuidados agudos durante e inmediatamente después de una crisis y cuidados continuos dirigidos a la recuperación18. Los principios del programa son: el fácil acceso a una atención profesional, intervenciones clínicas con enfoque biopsicosocial y colaborativo, servicios integrados, exhaustivos y especializados, y un alto nivel de asociación con proveedores de salud local para asegurar una oportuna y efectiva atención18. El programa se desarrolla en 16 componentes que buscan cubrir las necesidades de salud de los pacientes y sus familiares. Su diseño permite a las personas mantener o recuperar su trayectoria académica, laboral y social durante los críticos primeros 2-5 años que siguen al inicio de la enfermedad18. EPPIC actualmente forma parte del programa Orygen Youth Health, que ha tomado el modelo de intervención temprana de psicosis para atender otros trastornos mentales graves17. El programa ha servido de modelo para el establecimiento de nuevos programas de intervención temprana en Europa, Reino Unido, Asia y Estados Unidos17.
Estudio OPUSEl término OPUS no es un acrónimo, sino una palabra que proviene del campo de la música y significa «obra». El nombre se escogió para expresar la noción de diferentes instrumentos tocados en conjunto según un plan y organizados por un director33. De manera análoga, el programa aspira a integrar intervenciones psiquiátricas, psicológicas y sociales con el fin de brindar una recuperación pronta a pacientes que describen un primer episodio de psicosis33. El antecedente del proyecto OPUS fue el reconocimiento por parte de las autoridades de salud de las dificultades que existen en la atención de las primeras fases de la psicosis y de sus consecuencias individuales, familiares y sociales. Los elementos nucleares del programa son el tratamiento asertivo comunitario, la participación familiar y el entrenamiento en habilidades sociales33,36. Cada una de estas estrategias ha sido modificada a fin de adaptarlas a las necesidades de los participantes y familiares. El proyecto se inició en los servicios de salud mental de los condados de Copenhague y Aarthus en Dinamarca, dirigido por investigadores de las universidades de estas localidades. Actualmente el programa está considerado como el proyecto más grande en el campo de la psiquiatría implementado en Dinamarca y se encuentra funcionando en todo el país33.
Recovery after an Initial Schizophrenia EpisodePrograma implementado por el National Institute of Mental Health de Estados Unidos para mejorar el pronóstico y la trayectoria a largo plazo de la esquizofrenia a través de intervenciones tempranas37. Parte de este programa es el proyecto NAVIGATE, que busca guiar a las personas con un primer episodio de psicosis hacia la salud psicológica y funcional mediante el acceso a los servicios de salud mental34. El programa funciona en centros de salud mental comunitarios que atienden a un alto número de pacientes con trastornos mentales graves. El programa incluye intervenciones formativas para familiares, entrenamiento en resiliencia, entrenamiento en educación y empleo, y tratamiento médico individualizado34. El programa, conformado por un equipo de salud multidisciplinario, adopta un enfoque de toma de decisiones compartida con los pacientes y los familiares en la elaboración del plan de tratamiento según los objetivos y las necesidades del paciente. Reuniones semanales entre los miembros del equipo de salud permiten evaluar el progreso, los estresores y los retrasos de los pacientes y plantear soluciones ante los problemas. Actualmente, el programa está insertado en el sistema de salud mental de Estados Unidos y brinda atención médica a personas con síntomas iniciales de psicosis34.
Los programas de intervención temprana de psicosis, comparado con los cuidados estándares, son más efectivos en reducir los síntomas positivos y negativos38,41, aminorar el consumo de sustancias42, mejorar el funcionamiento social39,41 y calidad de vida40, así como reducir las hospitalizaciones y los días de hospitalización43,44. Asimismo, son más eficaces en reducir la carga familiar de la enfermedad y mejorar la satisfacción con el tratamiento44. En términos de costos, la mayoría de los estudios indican que estos programas son más costo-efectivos que los cuidados estándares43,45, mientras que los estudios que indican que estos programas son más costosos señalan que los beneficios clínicos obtenidos justifican los mayores gastos46. La duración de 2 años del programa es un punto que está en discusión, porque se ha observado que los resultados no se mantienen tras el paso del paciente a los cuidados estándares47. Por ello, se ha propuesto que la duración de 2 años es muy corta y se debe estudiar mejor la duración óptima del programa19,32. En general se acepta que los programas de intervención temprana de psicosis son eficaces y costo-efectivos porque producen beneficios clínicos y funcionales en los pacientes19.
La esquizofrenia en el PerúEl Perú tiene una población total de 30.475.000 hab. y se ubica en el quinto lugar entre los países con mayor población en Latinoamérica, después de Brasil, México, Colombia y Argentina48. La capital es Lima, la ciudad más grande del país, que alberga a 9.541.000 hab., con una densidad poblacional de 274,2 hab./km2.
El grupo etario de 15 a 29 años supera los 8.283.000 hab. y representa el 27,2% de la población total del país. El gasto total en salud supone el 4,62% del producto bruto interno y el gasto gubernamental per cápita en salud es de 184 dólares49. El presupuesto asignado a salud mental en 2011 fue el 0,27% del total del presupuesto asignado al sector salud49. La atención de problemas de salud mental se concentró en 3 hospitales especializados de la ciudad de Lima, que recibían el 98% del presupuesto49. Sin embargo, este escenario está cambiando con la apertura de centros de salud mental comunitario en diferentes regiones del país. La atención en salud mental en el país se rige actualmente mediante la Ley N.o 29889 aprobada por el Congreso Peruano en junio de 2012, con lo cual se inicia el proceso de reforma en salud mental. Mediante esta ley se garantizan cuidados de salud a personas con trastornos mentales y se ejecutan una serie de cambios en el sistema de salud mental25.
La prevalencia nacional de los trastornos mentales es desconocida, y solo hay información disponible sobre Lima y algunas otras ciudades de la costa, la sierra y la selva. Los trabajos realizados en Lima muestran que el 26,1% de la población ha sufrido alguna vez en su vida un trastorno mental y que los trastornos psicóticos tienen una prevalencia de vida del 1,5%, de modo similar entre mujeres y varones50. Aunque la magnitud del trastorno no difiere de la reportada en otros países, la esquizofrenia en el Perú se asocia con gran discapacidad51. Las enfermedades psiquiátricas en el Perú, entre ellas la esquizofrenia, contribuyen con el 12% de la carga de enfermedad total medida en años de vida saludable perdidos. Por su parte, la esquizofrenia específicamente ocupa el décimo segundo lugar como entidad nosológica que contribuye más a la carga de enfermedad en el país, por encima de enfermedades que reciben una mayor atención de las autoridades de salud, como son la tuberculosis y la anemia por déficit de hierro, que ocupan el décimo séptimo y el vigésimo segundo lugar respectivamente51. Por ello, la recuperación rápida de los pacientes con esquizofrenia no solo es importante desde un enfoque de salud, sino también desde una visión socioeconómica.
En el Perú hay una serie de factores que pueden influir negativamente en la magnitud y el pronóstico de la esquizofrenia. Primero, más de un cuarto de la población peruana se encuentra en el grupo etario de 15 a 29 años48, lo cual coincide con el periodo de más alta vulnerabilidad para el desarrollo de la esquizofrenia, que es de los 16 a los 30 años52. Esto significa que, considerando solo la edad, un alto número de ciudadanos se encuentran en riesgo de sufrir este trastorno. Segundo, el acceso a servicios de salud mental por este trastorno es limitado, observándose que solo el 12,7% de las personas que han sufrido un episodio de psicosis en el último año han demandado atención médica en ese periodo50. Es de esperar que el acceso a los servicios de salud mental mejore en los próximos años con la apertura de centros de salud mental comunitarios en diferentes regiones del país26. Tercero, en el país hay un alto grado de estigmatización y discriminación de la esquizofrenia, por lo que frecuentemente se asocia el trastorno con violencia o incidentes negativos50. Finalmente, el Perú se encuentra atravesando una transición epidemiológica con el consiguiente aumento de las enfermedades crónicas53. Este escenario sobreañade un riesgo adicional de aparición de trastornos metabólicos al que de por sí ya tienen la propia enfermedad y su tratamiento54,55.
Implementación de un programa de intervención temprana de psicosis en PerúLa salud mental y el tratamiento de los trastornos mentales han recibido poca atención por las autoridades de salud en Perú. Esta situación se veía reflejada en el poco presupuesto asignado al sector, poco acceso a servicios de salud mental y escasos profesionales de salud mental, especialmente en las regiones fuera de Lima. Este escenario se ha ido modificando en los últimos años; primero, por el reconocimiento de la salud mental como componente del bienestar del ser humano por parte de las autoridades y, segundo, por la ejecución de cambios firmes en el sistema de salud como parte de la reforma en salud mental25. Así, actualmente se están estableciendo centros de salud mental comunitarios en diferentes regiones del país, insertados en el primer nivel de atención26; el número de vacantes en las universidades para formar profesionales de salud mental ha aumentado y el seguro estatal, el Seguro Integral de Salud, tiene una cobertura total en el diagnóstico y el tratamiento de los trastornos mentales24,25. Estos cambios muestran que en el país existe el contexto adecuado para implementar intervenciones eficaces y costo-efectivas que mejoren la salud de las personas con trastornos mentales.
La reforma en salud mental no especifica la apertura de programas de intervención temprana de psicosis como parte de este proceso. Sin embargo, los principios de la reforma son congruentes con estos programas. La reforma requiere que las personas con trastornos mentales tengan acceso al tratamiento más eficaz y oportuno25. Los programas de intervención temprana de psicosis se han demostrado más eficaces que los cuidados estándares y además, dado que se aplican tempranamente en el curso de la enfermedad, cumplen el criterio de oportunidad19. La reforma también requiere que los pacientes reciban rehabilitación y reinserción familiar, laboral y comunitaria25. Los programas de intervención temprana no solo se dirigen a la recuperación clínica, sino también en restaurar la funcionalidad de la persona, por lo que considera cada uno de estos aspectos en su abordaje integral16,33,34. La reforma apunta a una atención ambulatoria comunitaria de los problemas de salud mental25. Este criterio coincide con los programas de intervención temprana, ya que las atenciones de salud se desarrollan en centros comunitarios33,34. De este modo, la estructura y las características de los programas de intervención temprana de psicosis son acordes con los lineamientos de la reforma en salud mental.
La implementación de un programa de intervención temprana de psicosis en el Perú podría traer una serie de beneficios a los pacientes que se presentan con este cuadro. El sistema actual de salud mental del Perú no aborda estrategias preventivas dentro de los cuidados de salud mental. La ejecución de este programa permitiría trabajar en la prevención secundaria de la esquizofrenia a través de la detección temprana y el tratamiento oportuno de los casos. La población peruana maneja creencias de índole religiosa y folclórica que ocasionan discriminación y estigmatización hacia los trastornos mentales56. Los programas incluyen estrategias de psicoeducación dirigida a los pacientes y familiares que buscan desmitificar creencias, sentimientos de culpa y vergüenza que influyen negativamente en la salud de los pacientes16,33,34. En las personas con síntomas psicóticos suele hallarse desempleo57, abandono de estudios58, relaciones sociales limitadas59 e ideación suicida en las fases tempranas del trastorno60. Estos problemas se abordan en el programa, y con un enfoque asertivo se tratan problemas de la vida diaria, empleo, estudio y desarrollo de habilidades sociales16,33,34. Finalmente, la esquizofrenia tiene un mejor pronóstico en los países de ingresos medianos y bajos que en los de ingresos altos61. Este factor a favor del Perú hace que la implementación de programas de psicosis pueda tener resultados favorables en la salud de los pacientes.
A pesar del contexto favorable y los potenciales beneficios que pueden obtenerse en la salud de los pacientes, la implementación de un programa de intervención temprana de psicosis tiene que afrontar una serie de desafíos. El principal es la concienciación de los decisores de salud mental sobre las necesidades diferenciadas de cuidados de salud que los pacientes con síntomas psicóticos iniciales requieren, y sobre la eficacia que respalda la implementación de estos programas. Un segundo desafío es la resistencia de los profesionales de salud a adquirir y aplicar nuevos modelos de atención62. Los programas de intervención temprana trabajan con una perspectiva diferente de los cuidados estándares, especialmente en relación con el enfoque asertivo y las decisiones compartidas entre el personal y el paciente. Este enfoque diferente requiere que el personal adquiera nuevas habilidades de trabajo, por lo que es necesaria una predisposición positiva para modificar habilidades previamente aprendidas. Por último, un tercer desafío es conservar la fidelidad y la constancia de un programa para que pueda producir los efectos deseados en un escenario donde las autoridades modifican frecuentemente los programas de salud63.
La implementación de un programa de intervención temprana de psicosis en el Perú tiene que ser progresiva. El programa debe comenzar en centros de salud mental especializados, dado que estas instituciones cuentan con los recursos y los flujos de atención de pacientes con psicosis. Los servicios de salud mental comunitarios están en una fase de desarrollo, por lo que no ofrecen el escenario propicio para la implementación de estos programas. El equipo de salud debe desarrollar habilidades e incorporar conocimientos que le permitan tratar a pacientes con un primer episodio de psicosis, por lo que deben capacitarse continuamente en la terapéutica, la atención psicológica y demás estrategias que se aplican en el programa. Un protocolo de atención debe elaborarse con base en los programas de otros países, pero adaptado a las necesidades de salud locales. Este documento debe especificar los componentes, las fases, la estructura y las estrategias del programa, y se deben cumplir con alta fidelidad. Los resultados del programa deben ser evaluados por medio de indicadores no solo clínicos, sino también familiares y sociales. Una vez que se desarrollen capacidades en la atención de personas con un primer episodio de psicosis en las instituciones especializadas y se comprueben los beneficios de la intervención, los recursos y las capacidades aprendidas deben difundirse a centros de salud mental comunitarios de manera coordinada y progresiva.
ConclusionesLos programas de intervención temprana de psicosis ofrecen un tratamiento coordinado, integral y exhaustivo a pacientes con los primeros síntomas de psicosis. Estos programas se han mostrado más efectivos que los cuidados estándares en mejorar los síntomas del trastorno y la funcionalidad del paciente y además son más costo-efectivos. Estos programas se han implementado progresivamente en países de ingresos altos, mientras que en países de ingresos medianos y bajos su desarrollo ha sido más lento. El Perú atraviesa una reforma de su sistema de salud mental que ofrece una oportunidad para la implementación de estos programas, cuyas características y objetivos se alinean con los principios de la reforma. La implementación de este programa debe ser un proceso progresivo por medio de la concienciación de las autoridades de salud sobre la importancia de invertir en prevención, desarrollando capacidades en el personal de salud y elaborando un protocolo de atención adaptado a las necesidades reales de la población. Una vez que se desarrollen capacidades en el ámbito local, se obtengan recursos humanos y logísticos y se sensibilice al personal de salud sobre la importancia de trabajar en prevención, es posible considerar una difusión del programa a centros de salud mental comunitarios de manera progresiva y coordinada.
Conflicto de interesesNinguno.
A los Dres. Lizardo Cruzado Díaz y Santiago Stucchi Portocarrero por la revisión crítica del trabajo.