El trastorno por excoriación está incluido en el DSM - 5 dentro de la categoría de trastorno obsesivo compulsivo y trastornos relacionados. Se define como la urgencia de tocar, rascar, frotar, restregar, friccionar, apretar, morder o excavar la piel de forma recurrente hasta producirse lesiones cutáneas. Es un trastorno poco frecuente (1.4 - 5.4% de la población) y se presenta principalmente en mujeres.
Presentación de casoSe presenta el caso de una mujer de 31 años quien fue valorada por dermatología y ortopedia por presencia de lesiones ulceradas e infectadas en miembros inferiores, junto con otras lesiones superficiales por rascado en tórax, brazos, antebrazos, espalda y cabeza; además reportando síntomas ansiosos, razón por la cual es valorada por el servicio de Psiquiatría de enlace
DiscusiónEl rascado cutáneo, conducta normal en los mamíferos, cobra valor patológico desde el punto de vista psiquiátrico al ser un acto repetitivo y persistente, como la conducta que se presenta en el trastorno por excoriación. Dada la relación descrita con el espectro obsesivo - compulsivo, se recomienda el uso de inhibidores selectivos de la recaptación de serotonina y la terapia cognitivo conductual.
Excoriation (skin picking) disorder is included in the DSM-5 in the obsessive compulsive and related disorders category. It is defined as the recurrent urge to touch, scratch, scrape, scrub, rub, squeeze, bite or dig in the skin, leading to skin lesions. It is a rare disorder (1.4–5.4% of the population) and occurs mainly in women.
Case reportthis article reports the case of a 31-year-old female patient, initially assessed by dermatology and orthopaedics for the presence of infected ulcerated lesions on her lower limbs, with other superficial lesions from scratching on her chest, arms, forearms, back and head. The patient also reported symptoms of anxiety, so was assessed by consultation-liaison psychiatry.
Discussionskin picking, normal behaviour in mammals, becomes pathological from a psychiatric point of view when it is repetitive and persistent, as in the case of excoriation disorder. In view of the reported relationship with the obsessive-compulsive spectrum, use of selective serotonin reuptake inhibitors and cognitive behavioural therapy are recommended.
El trastorno por excoriación, también conocido como dermatilomanía, excoriación neurótica, excoriación psicógena y acné excoriado, fue descrito por primera vez en 1875 por Erasmus Wilson, bajo el nombre de skin picking1. Inicialmente se incluyó en la clasificación dentro de los trastornos de descontrol de impulsos, pero ante el advenimiento de evidencias de tipo neurobiológico, epidemiológico y clínico, recientemente lo ha incluido el DSM-5, dentro de la categoría trastorno obsesivo compulsivo y trastornos relacionados. En la tabla se enumeran los criterios diagnósticos de este trastorno, que se define como la necesidad o urgencia por tocar, rascar, frotar, restregar, friccionar, apretar, morder o excavar la piel2. Se estima que le ocurre a aproximadamente un 1,4-5,4% de la población, con mayor prevalencia en mujeres3,4.
Criterios diagnósticos del trastorno por excoriación
| A. | Dañarse la piel de manera recurrente hasta producirse lesiones cutáneas |
| B. | Intentos repetidos de disminuir o dejar de rascarse la piel |
| C. | Rascarse la piel causa malestar clínicamente significativo o deterioro en lo social, laboral o de otras áreas del funcionamiento importantes |
| D. | El daño de la piel no se puede atribuir a los efectos fisiológicos de una sustancia (p. ej., cocaína) u otra afección médica (p. ej., sarna) |
| E. | El hecho de rascarse la piel no se explica mejor por los síntomas de otro trastorno (p. ej., delirios, estereotipias o intención de autolesionarse) |
Modificada del DSM-524.
A pesar de que la prevalencia en la población es baja, es probable que haya un subregistro del trastorno por excoriación, teniendo en cuenta que se puede relacionar con diagnósticos subyacentes que determinan la aparición del rascado.
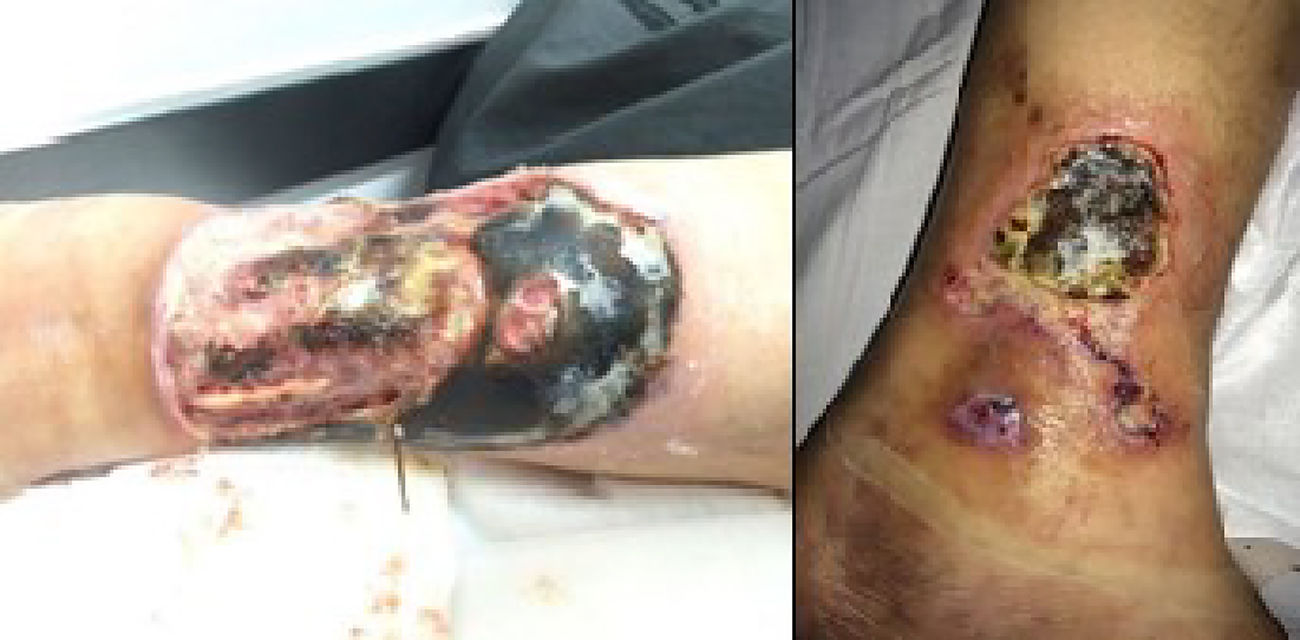
Presentación del casoUna mujer de 31 años consultó en urgencias por cuadro clínico iniciado 18 meses antes, con aparición de úlceras en ambas extremidades inferiores, que en los últimos 15 días habían aumentado de tamaño, presentaban mal olor, dolor y salida de material purulento; en la revisión por sistemas, refirió insomnio mixto, ansiedad marcada y caída del cabello. No tenía otros antecedentes personales de importancia. La valoran ortopedia y dermatología, que encuentran múltiples exulceraciones y úlceras redondeadas en las extremidades inferiores, con sospecha de osteomielitis y necesidad inmediata de lavado y desbridamiento quirúrgico, con posterior toma de biopsia (fig. 1).
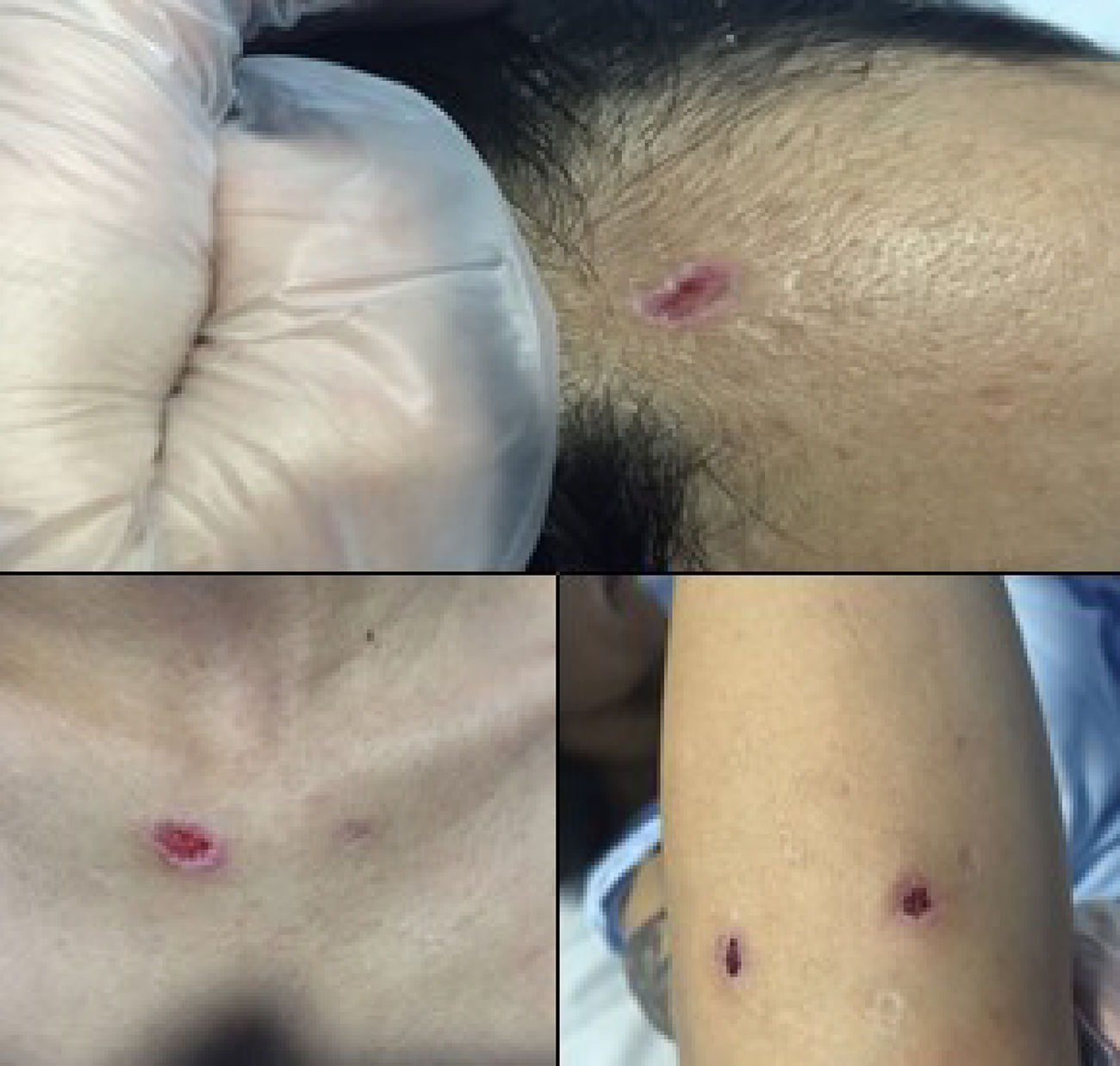
Además, se documentan múltiples lesiones superficiales redondeadas, con costras serohemáticas de bordes bien definidos, no infiltradas, y cicatrices atróficas en la cara, los brazos, la espalda y los glúteos. La paciente las describía como autoinfligidas y secundarias a ansiedad, por lo cual se solicitó la valoración por psiquiatría; en esta se informó de síntomas afectivos de corte depresivo y ansioso, de curso diario desde los 14 años, desproporcionados para los estresores referidos como desencadenantes y exacerbados ante discusiones con la madre, con quien manifestaba tener una relación disfuncional desde la infancia. También reportó antecedentes de consumo de alcohol y marihuana en la adolescencia, además de conductas de rascado repetitivo de frecuencia indeterminada por la paciente, con el fin de controlar los síntomas afectivos ya descritos, que le han generado alteraciones en su funcionamiento social y de pareja (fig. 2).
El diagnóstico fue presuntivo de trastorno de ansiedad generalizada y trastorno de excoriación, por lo cual se inició tratamiento farmacológico con sertralina 50mg en el día (hasta 100 mg/día durante la hospitalización), trazodona (50mg en la noche) e intervención psicoterapéutica de tipo cognitivo-conductual. Se recibió el reporte de la biopsia de piel, con resultado de vasculitis de mediano vaso compatible con panarteritis nudosa, que únicamente explicaba las lesiones de las extremidades inferiores, que se infectaron por las manipulaciones de la paciente. Durante su hospitalización requirió múltiples lavados, desbridamientos y cubrimiento con antibióticos de amplio espectro. El servicio de cirugía plástica consideró que la paciente era candidata a cubrimiento con colgajos locales o regionales en las extremidades inferiores y el servicio de reumatología consideró iniciar la inmunosupresión una vez culminado el tratamiento antibiótico establecido.
Por otro lado, toleró adecuadamente los antidepresivos instaurados, con mejoría significativa de la ansiedad, el patrón de sueño y las conductas de rascado, al igual que las lesiones de su enfermedad vascular.
DiscusiónEl rascado cutáneo, conducta normal en los mamíferos, cobra valor patológico desde el punto de vista psiquiátrico cuando es un acto repetitivo y persistente5. Suele ser una manifestación periférica de un trastorno del ánimo, de ansiedad, de personalidad (obsesiva o limítrofe), una discapacidad intelectual o síndrome de Tourette, y corresponde a un síntoma central en el trastorno obsesivo compulsivo, la dermatitis artefacta, el trastorno dismórfico corporal y el delirio parasitario5,6. Para esto, frecuentemente se utilizan las uñas y/o herramientas accesorias como pinzas y agujas7, generando un daño tisular de leve a grave que puede complicarse con infecciones de diversa cuantía (llegando incluso a celulitis), con cicatrices definitivas y deformantes, y el consecuente daño estético y emocional8–10. En estudios de prevalencia realizados en Estados Unidos, se ha encontrado que el trastorno por excoriación es relativamente frecuente. En un estudio de 354 participantes adultos, 19 (5,4%) reportaron autoexcoriación significativa asociada con malestar11. En otro estudio con 2.513 entrevistas telefónicas, se encontró una prevalencia del 1,4%3.
La edad de inicio del trastorno por excoriación varía de forma importante y puede iniciarse temprano en la infancia o la adolescencia o instaurarse en la vida adulta en concurrencia con otra condición dermatológica como el acné. La asociación del trastorno por excoriación y otros trastornos psiquiátricos es alta; las comorbilidades más frecuentes son trastornos depresivos, trastornos de ansiedad, trastorno obsesivo-compulsivo, trastorno dismórfico corporal y la tricotilomanía12.
Los individuos con trastorno de excoriación ocupan un tiempo considerable en el rascado, así como un tiempo adicional en comportamientos de inspección de las lesiones y comportamientos compensatorios de camuflaje (maquillaje, vendajes, etc.)12,13. Mientras los factores biológicos y dermatológicos pueden originar la presentación2, los síntomas del trastorno continúan debido a un ciclo de refuerzo conductual caracterizado por una sensación de urgencia y tensión, seguida de una sensación de alivio y gratificación2. La cara es uno de los sitios más comunes de presentación de las lesiones, seguida de las extremidades; en general se encuentra más de un sitio de rascado y excoriación. Un estudio encontró un promedio de 4,5 sitios con lesiones significativas14.
El sistema nervioso y la piel tienen un origen común a partir del ectodermo embrionario. De ahí que, a través de sus lesiones, la piel dé cuenta de nuestro estado emocional y mental. Al respecto, en un 25-33% de los pacientes dermatológicos es posible reconocer enfermedad psiquiátrica o aspectos psicosociales disfuncionales15. Desde el punto de vista neurobiológico, se han encontrado características comunes con la tricotilomanía, como mayor densidad en la materia gris en el estriado, formación amigdalo-hipocampal y en la circunvolución del cíngulo. Además se ha evidenciado una desorganización en los tractos de sustancia blanca relacionados con la interfase de generación y supresión motora16. Estudios neuropsicológicos han encontrado que individuos que padecen trastorno por excoriación tienen alteraciones cognoscitivas relacionadas con las funciones frontales como déficit en las funciones ejecutivas, componentes impulsivos y tendencia a la inflexibilidad17.
Respecto al tratamiento farmacológico, dada la relación descrita con el espectro obsesivo-compulsivo, se recomienda el uso de inhibidores selectivos de la recaptación de serotonina (ISRS). Se han publicado 6 estudios abiertos y 1 aleatorizado con placebo (Simeon et al.18). Los investigadores encontraron que un ciclo de 10 semanas de fluoxetina, con una dosis promedio de 55 mg/día, se asoció con una reducción significativa en 2 de las 3 medidas de desenlace. Se han estudiado otros agentes, entre ellos moléculas con modulación glutamatérgica, como la lamotrigina, con resultados contradictorios19. Cierta evidencia reciente orienta sobre medicamentos con acción antiinflamatoria y antioxidante central, como la N-acetil-cisteína (NAC) para el tratamiento del trastorno por excoriación y tricotilomanía19,20. En un reciente estudio aleatorizado con 66 participantes con diagnóstico de trastorno por excoriación, se encontró una mejoría significativa con NAC en comparación con el placebo. De los 53 pacientes que completaron el estudio, 15 de los 32 individuos que recibieron N-acetil cisteína (47%) tuvieron una significativa mejoría objetiva comparados con los 4 de 21 individuos (19%) que recibieron placebo (p = 0,03), con un adecuado perfil de tolerabilidad20.
La intervención no farmacológica más estudiada es la psicoterapia cognitivo-conductual. La terapia conductual de reversión de hábito (TRH) es un procedimiento dirigido al tratamiento de hábitos nerviosos y tics, en el supuesto de que los hábitos persisten debido a la cadena de respuesta que se pone en marcha ante una escasa conciencia de la conducta, una práctica excesiva de ésta y la tolerancia social hacia ellas21,22. Los elementos centrales de la terapia de reversión de hábitos en el trastorno por excoriación incluyen la autovigilancia, la revisión de la conveniencia del hábito, el entrenamiento en una respuesta que compita con el hábito, el apoyo social, y la generalización del procedimiento22,23. Teng et al. encontraron que los participantes asignados aleatoriamente a TRH mostraron mayor reducción de los síntomas al finalizar el tratamiento y en un seguimiento a los 3 meses21.
ConclusionesA pesar de la prevalencia y el impacto del trastorno por excoriación, hay pocos estudios desde el punto de vista clínico-terapéutico. La mayoría de las investigaciones se limitan a ensayos con muestras pequeñas y presentan dificultades metodológicas. La psicoterapia cognitivo-conductual (TCC) y el tratamiento psicofarmacológico con ISRS son, por el momento, las modalidades terapéuticas más utilizadas. Hay gran interés en la evaluación de moléculas con acción antiglutamatérgica y antioxidante central, como la N-acetil-cisteína, con resultados prometedores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.