La percepción de la enfermedad es una representación cognitiva que influye directamente en la respuesta emocional del paciente a su enfermedad y su comportamiento para hacer frente a esta, haciendo referencia a las percepciones cognitivas (identidad, las consecuencias de la enfermedad, la duración de esta, control personal y la eficacia del tratamiento), y a las percepciones emocionales (la conciencia sobre la enfermedad, las emociones generadas y la comprensión de esta).
ObjetivoDeterminar la percepción de la enfermedad en los pacientes con lupus eritematoso sistémico (LES) a través del cuestionario de percepción de enfermedad revisado (IPQ-R).
Pacientes y métodosSe realizó la aplicación del IPQ-R en 72 pacientes con LES para la estimación de la percepción de la enfermedad. Análisis estadístico: pruebas de hipótesis, estadístico chi-cuadrado, t de Student y estadística de Pearson.
ResultadosIPQ-R puntuaciones: identidad 10,2±4,3, duración (aguda / crónica) 18,1±2,9, consecuencias 19,2±3,7, control personal 19,8±2,9, control de tratamiento 15, 5±1,9, coherencia 14,7±3,1, tiempo cíclico 14,2±2,9, representaciones emocionales 18,3±4,2. Teniendo en cuenta las variables sociodemográficas evidenciamos que los pacientes de mayor nivel educativo tienen menos confianza en que el tratamiento va a controlar la enfermedad y no lo entienden, de igual forma, los pacientes que entienden su enfermedad creen que el tratamiento es eficaz en el control del lupus. El estar desempleado se correlaciona con más síntomas de ansiedad y depresión a causa del LES; a medida que progresa la enfermedad, los pacientes más crónicos sienten mejor control personal sobre su enfermedad y a mayor número de recaídas sienten que tienen consecuencias más negativas en su vida, esto hace que atribuyan al LES más síntomas somáticos.
ConclusionesEl conocimiento de la percepción de la enfermedad de los pacientes permitirá diseñar intervenciones efectivas para mejorar la adherencia al tratamiento, reducir la morbilidad asociada y los costos de atención de salud para, finalmente, tener un impacto real en la calidad de vida de los pacientes con LES.
Illness perception is a cognitive representation that directly influences the patient's emotional response to their disease and their behavior to cope with this. Illness perception focuses on cognitive perceptions (identity, consequences of the disease, duration of this, personal control, and treatment effectiveness) and emotional (awareness of the illness, emotions generated, and understanding of them).
ObjectiveTo determine illness perceptions in systemic lupus erythematosus (SLE) patients through the revised Illness Perception Questionnaire (IPQ-R).
Patients and methodsA total of 72 patients participated. IPQR was used for the estimation of the illness perception. Statistical analysis: hypothesis tests, chi-square statistic, Student's t-test, Pearson statistic.
ResultsIPQ-R scores: Identity 10.2±4.3, Timeline (acute/chronic) 18.1±2.9, Consequences 19.2±3.7, Personal Control 19.8±2.9, Treatment control 15.5±1.9, Illness coherence 14.7±3.1, Cylcic timeline 14.2±2.9, Emotional representations 18.3±4,2. Considering sociodemographic variables, higher educational level patients are less confident that the treatment will control the disease and understand it less. Patients who understand their illness think that the treatment is effective in controlling the disease. Unemployment correlated with more symptoms of anxiety and depression due to the SLE. As the disease gets more chronic, patients feel they have better personal control over their illness, and a much higher number of flares bring more negative consequences to their lives, and leads to them having more somatic symptoms than those caused by SLE.
ConclusionsKnowing the illness perception of our patients may help to design effective interventions to improve treatment adherence, reduce associated morbidity and health care costs, and to finally have a real impact in the quality of life of lupus patients
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune, crónica, con una gama amplia de manifestaciones clínicas y paraclínicas que involucra, prácticamente, todos los órganos y sistemas corporales. La enfermedad se asocia con una carga económica importante relacionada con la utilización de recursos invertidos en el cuidado de la salud y pérdida de productividad del paciente y del cuidador. En promedio, el costo directo derivado de la atención de pacientes con LES puede oscilar entre USD 2,056 y USD 3,049 al año, con valores que alcanzan los USD 13,000 en el caso del lupus neuropsiquiátrico1–3.
Su curso clínico es impredecible siendo una enfermedad ondulante en el tiempo, con manifestaciones clínicas y secuelas que afectan no solo la función física sino, también, la calidad de vida4–6. La alteración de la esfera física, personal, social y familiar, en un paciente con lupus, puede comprometer de manera importante el control de la enfermedad, generando mayor morbimortalidad7. Enfrentarse a una enfermedad crónica, como lo es el LES, constituye un reto importante tanto para el paciente que la padece como para su entorno familiar. En la medida en que el lupus es una enfermedad, hasta la fecha, incurable, resulta de vital importancia que los pacientes asuman nuevos patrones de conducta que les permitan sobrellevar de mejor forma los problemas propios de tal afección, la cual, generalmente, está acompañada tanto de trastornos físicos como psicológicos, que alteran la calidad de vida y el estado de salud global del paciente8.
La percepción de enfermedad es una representación cognitiva que influencia directamente la respuesta emocional del paciente hacia su enfermedad y su comportamiento para hacerle frente a esta9. Los pacientes con LES o con cualquier otra enfermedad crónica, tienen representaciones acerca de su enfermedad, las cuales han elaborado a través de experiencias vividas personalmente o por terceros, por lo que se hace necesario conocer cuál es la percepción que las personas tienen de su enfermedad, en especial las que giran en torno a sus percepciones cognitivas (identidad, consecuencias de la enfermedad, duración de esta, control personal, efectividad del tratamiento) y emocionales (conciencia acerca de la enfermedad, emociones generadas y comprensión de esta). La percepción de la enfermedad tiene una relación directa con la capacidad del individuo de realizar cambios encaminados a conductas protectoras de su salud, como es la adecuada adherencia al tratamiento con lo cual se logra un control de la enfermedad y, por supuesto, un impacto positivo en su calidad de vida a todo nivel8–10.
A partir de 1980 Howard Leventhal desarrolla el modelo de autorregulación de la enfermedad, el cual da origen a la percepción de enfermedad como se conoce actualmente. Su modelo propone que un estímulo (síntoma) genera tanto una representación cognitiva como una representación emocional de la enfermedad y una amenaza para la salud y, por lo tanto, la adopción de diversos comportamientos o estrategias de afrontamiento. La percepción de la realidad de la enfermedad es resultado de dos procesos paralelos: uno cognitivo y uno emocional, a través de los cuales todas las informaciones recogidas, por múltiples fuentes concretas y abstractas, vienen sintetizadas en una representación de enfermedad que contemporáneamente explica y le da un sentido y un significado subjetivo9,11.
Leventhal sugirió que las representaciones o esquemas cognitivos que los pacientes elaboran sobre sus enfermedades incluyen diferentes factores o variables como: 1. Identidad: se trata de variables que identifican la presencia o ausencia de una enfermedad, puede referirse al nombre o etiqueta de una enfermedad y a signos o síntomas concretos de la misma; 2. Consecuencias: se refiere a la percepción de los pacientes acerca de las implicaciones físicas, sociales y económicas que tendrá la enfermedad, así como a las reacciones emocionales que podrán surgir como consecuencia de las mismas; 3. Causas: hace referencia a las ideas que tiene el paciente sobre la etiología o la causa de la enfermedad; 4. Duración: hace alusión a la expectativa del paciente acerca de la evolución y el tiempo que durará la enfermedad y 5. Cura/control: que se refiere hasta qué punto la enfermedad es receptiva al tratamiento9,12.
A partir de esta teoría de Leventhal sobre percepción de enfermedad en 1996, Weinman, Petrie, Moss-Morriss y Horne diseñaron la primera versión del cuestionario de percepción de enfermedad IPQ y, desde entonces, surgieron dos versiones más, la versión revisada del IPQ-R y la versión breve IPQ-B. El IPQ-R en su versión original está compuesto por tres secciones: 1. Identidad compuesta por 14 síntomas (ítems); 2. Opiniones sobre la enfermedad, con 38 ítems que hacen alusión a las dimensiones de control personal, control del tratamiento, duración (aguda/crónica), curso (cíclico), consecuencias, representaciones emocionales y coherencia de la enfermedad 3. Causas de la enfermedad, que contiene 18 ítems. Los autores identificaron 4 dimensiones causales a través de diferentes investigaciones del IPQ-R, tales como las atribuciones psicológicas, los factores de riesgo, la inmunidad y los accidentes o la casualidad. Consideraron, además, que estas dimensiones no deberían considerarse universales o prescriptivas, sino que los investigadores deberían sentirse libres de modificar la escala causal (de identidad) con el fin de que se adapte a enfermedades, entornos culturales o poblaciones en particular.
Los estudios realizados con poblaciones no caucásicas, como sería el caso de nuestro país, tienen más probabilidades de identificar factores religiosos o sobrenaturales como causas de la enfermedad9,13.
El objetivo del presente estudio es explorar, a través de la aplicación del IPQ-R, la percepción que tiene un grupo de pacientes colombianos con LES acerca de su enfermedad.
MetodologíaPacientes: se incluyeron en el estudio 72 pacientes, mayores de 18 años, con diagnóstico confirmado de LES de acuerdo con los criterios revisados del American College of Rheumatology de 1997, que hacen parte de la cohorte de los servicios de Reumatología de la Clínica Universidad de La Sabana y del Hospital Militar Central. No se incluyeron pacientes con enfermedad mixta del tejido conectivo o síndrome de sobreposición. Se realizó la selección de la muestra por conveniencia.
Aplicación del IPQ-RSe consideró necesario para este estudio hacer una validación de apariencia por expertos y un ajuste cultural del IPQ-R, lo que llevó a la adición o modificación de preguntas que se consideraron más acordes al contexto de nuestra población objeto. La validación se realizó a través de la valoración por un consenso de expertos conformado por 3 reumatólogos y una médica psiquiatra, y la realización de una prueba piloto en una muestra inicial de pacientes. El cuestionario de percepción de enfermedad, consta de 4 puntos, el primero evalúa mediante 15 preguntas los síntomas generales experimentados por el paciente, el segundo la opinión personal sobre su enfermedad con 40 preguntas, el tercero evalúa las posibles causas de la enfermedad mediante 21 preguntas y el último punto consiste en 3 preguntas abiertas sobre la causa de la enfermedad. En los tres primeros las preguntas son de tipo Likert.
Análisis estadísticoPara el análisis de la información se utilizó el programa SPSS v.15. Para la descripción de las variables cuantitativas se calcularon medias con su respectiva desviación estándar y medianas con rangos intercuartiles. Para las variables categóricas se calcularon proporciones. Para medir la diferencia entre las mediciones de variables cuantitativas, se probó la normalidad de las variables con la prueba de Kolmogorov-Smirnov, a las variables que tuvieron distribución normal se les calculó una diferencia de medias para muestras independientes por medio de la prueba estadística t de Student, y para las que tuvieron distribución no normal se calculó la U de Mann-Whitney desde la aproximación no paramétrica. Para medir la diferencia entre variables categóricas se efectuó una diferencia de proporciones, calculada por medio de la prueba estadística chi cuadrado y su nivel de significancia estadística (valor p). Para medir las correlaciones entre las variables medidas en el estudio, se calculó el coeficiente estadístico de Pearson con su significancia estadística (valor de p).
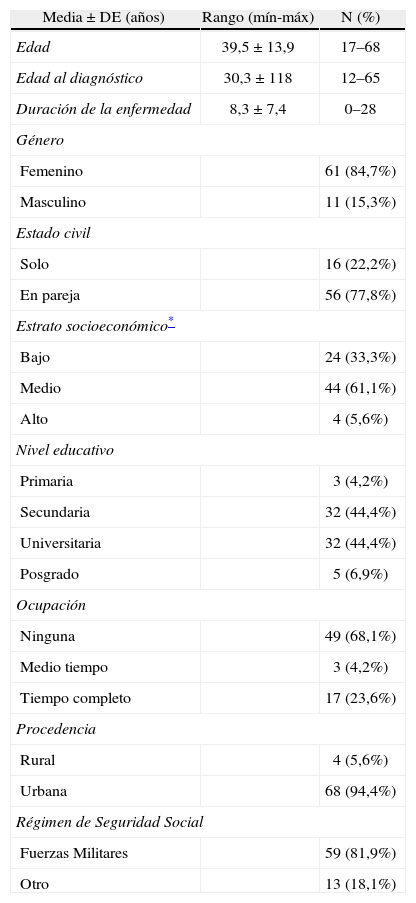
ResultadosDatos sociodemográficos y clínicos: De los 72 pacientes reclutados en el estudio la gran mayoría son mujeres (84.7%), edad promedio de 39,5±13.9 años, con una duración media de enfermedad de 8,3±7,4 años. El 61,1% de los pacientes pertenece a estrato social medio, el 44,4% de los pacientes tiene estudios de secundaria y otro 44,4% estudios universitarios. Los criterios clasificatorios del ACR más frecuentes en los pacientes del estudio, al momento de hacer el diagnóstico, fueron: artritis 65.3%, compromiso hematológico 52.8%, fotosensibilidad 47.2%, compromiso renal 36%, úlceras orales 31.9% y eritema malar 26%. Los anticuerpos antinucleares (ANA) fueron positivos en todos los pacientes y los patrones más frecuentes fueron el moteado (50%) y el homogéno (35%). En la tabla 1 se resumen las características sociodemográficas de la población estudio.
Características sociodemográficas
| Media ± DE (años) | Rango (mín-máx) | N (%) |
| Edad | 39,5±13,9 | 17–68 |
| Edad al diagnóstico | 30,3±118 | 12–65 |
| Duración de la enfermedad | 8,3±7,4 | 0–28 |
| Género | ||
| Femenino | 61 (84,7%) | |
| Masculino | 11 (15,3%) | |
| Estado civil | ||
| Solo | 16 (22,2%) | |
| En pareja | 56 (77,8%) | |
| Estrato socioeconómico* | ||
| Bajo | 24 (33,3%) | |
| Medio | 44 (61,1%) | |
| Alto | 4 (5,6%) | |
| Nivel educativo | ||
| Primaria | 3 (4,2%) | |
| Secundaria | 32 (44,4%) | |
| Universitaria | 32 (44,4%) | |
| Posgrado | 5 (6,9%) | |
| Ocupación | ||
| Ninguna | 49 (68,1%) | |
| Medio tiempo | 3 (4,2%) | |
| Tiempo completo | 17 (23,6%) | |
| Procedencia | ||
| Rural | 4 (5,6%) | |
| Urbana | 68 (94,4%) | |
| Régimen de Seguridad Social | ||
| Fuerzas Militares | 59 (81,9%) | |
| Otro | 13 (18,1%) | |
Los pacientes con LES consideran que su enfermedad es crónica y tiene graves consecuencias. La enfermedad hace que se sientan deprimidos, ansiosos y disgustados (representación emocional). También piensan que mantienen el control personal sobre su enfermedad y que con tratamiento pueden tenerla en límites aceptables (coherencia).
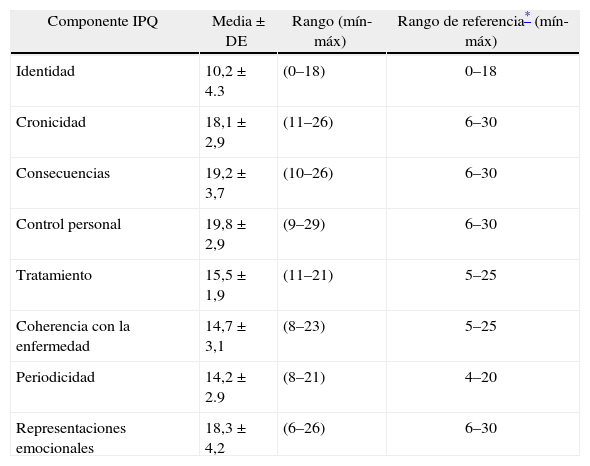
En cuanto a las causas de la enfermedad los pacientes identifican diversos factores como sus causantes directos o indirectos, algunos, los mejor informados, le dan significado a explicaciones fisiopatológicas y ambientales tales como la herencia, los hábitos alimenticios, la contaminación ambiental. Otros, por su parte, lo atribuyen a los problemas emocionales y familiares, e incluso tienen explicaciones mágicas como la brujería y el castigo divino. La gran mayoría de los pacientes concuerda en que tienen lupus porque hicieron algo mal en el pasado, que están pagando tal vez alguna mala acción para con sus amigos, familiares, ellos mismos o incluso con su Dios. Los pacientes identifican el estado de ánimo bajo y los problemas emocionales como una causa directa de la generación o empeoramiento del LES. Los resultados del IPQ-R se describen en la tabla 2, en la cual observamos los valores de media con desviación stándard para cada componente del IPQ-R en los 72 pacientes con LES.
Resultados del IPQ-R
| Componente IPQ | Media ± DE | Rango (mín-máx) | Rango de referencia* (mín-máx) |
| Identidad | 10,2±4.3 | (0–18) | 0–18 |
| Cronicidad | 18,1±2,9 | (11–26) | 6–30 |
| Consecuencias | 19,2±3,7 | (10–26) | 6–30 |
| Control personal | 19,8±2,9 | (9–29) | 6–30 |
| Tratamiento | 15,5±1,9 | (11–21) | 5–25 |
| Coherencia con la enfermedad | 14,7±3,1 | (8–23) | 5–25 |
| Periodicidad | 14,2±2.9 | (8–21) | 4–20 |
| Representaciones emocionales | 18,3±4,2 | (6–26) | 6–30 |
Al correlacionar los resultados del cuestionario con las características sociodemográficas se encontró que los pacientes que están en pareja le atribuyen mayor cantidad de síntomas a la enfermedad (r=0.21, p=0.07), tienen la idea de que la enfermedad es más crónica y durará por siempre (r=0.20), comprenden mejor su enfermedad (r=0.28), ven al lupus como una enfermedad cíclica o impredecible en su naturaleza (r=0.21) y tienden a presentar mayores síntomas de ansiedad y depresión en relación con la patología (r=0.24).
Los pacientes sin empleo tienden a presentar mayores síntomas de ansiedad y depresión en relación con su enfermedad (r=−0.22) y el estar laborando los distrae de pensar en si la enfermedad tendrá o no graves consecuencias para su vida (r=−0.28). A mayor nivel educativo hay menos confianza en que el tratamiento controlará la enfermedad (r=−0.30, p=0.01) y menor sensación de entendimiento o comprensión de la enfermedad (r=−0.35, p=0.002).
Al realizar correlaciones entre los dominios del cuestionario de percepción de enfermedad se encontró que los pacientes que perciben su enfermedad como cíclica o impredecible le atribuyen más síntomas a la enfermedad (r=0.40), a medida que la enfermedad se hace más crónica los pacientes sienten que tienen mayor control personal sobre su enfermedad (r=0.40). Cuando el paciente experimenta la enfermedad como cíclica e impredecible considera que ésta le traerá consecuencias importantes en su vida (r=0.42).
DiscusiónEste estudio fue llevado a cabo en una población de pacientes con LES diversa, con pacientes de ambos géneros, distintas edades, diferente tiempo de evolución de la enfermedad y manifestaciones clínicas variadas.
Las personas tienen una concepción de salud y enfermedad que influye en cómo reaccionan a los síntomas percibidos. Hay evidencia que sugiere que el estado emocional del paciente influencia la percepción de su enfermedad y de su estado de salud14,15. Las llamadas representaciones (o esquemas) de la enfermedad, son las representaciones organizadas de la enfermedad que se adquieren a través de experiencias de determinadas patologías que haya padecido el mismo sujeto o sus familiares o amigos9. Los esquemas de enfermedad pueden ir desde muy imprecisos e inadecuados hasta amplios, técnicos y completos. Su importancia radica en que influyen en las conductas de prevención de salud en las personas, en sus reacciones frente a los síntomas que experimentan o en las enfermedades que se diagnostican en su adherencia a las recomendaciones del tratamiento y en sus expectativas para la salud en el futuro8,11. Los esquemas o representaciones de enfermedad comprenden información básica acerca de una enfermedad: la identidad o etiqueta de una enfermedad es su nombre; sus consecuencias son sus síntomas y tratamiento correspondiente, así como el grado en que la persona piensa tendrá consecuencias en su vida; sus causas son los factores que la persona cree que dan lugar a la enfermedad; la duración se refiere a la cantidad de tiempo que se espera dure la enfermedad y la curación identifica si la persona cree que la enfermedad se puede curar mediante un tratamiento apropiado9,12.
A pesar del reconocimiento de que el LES es una enfermedad grave con compromiso físico, emocional e importante impacto en la vida de los pacientes4,6,16–18, pocos estudios han evaluado el funcionamiento psicológico de los pacientes con esta enfermedad. Encontramos 5 estudios que evalúan la percepción de la enfermedad en LES, los cuales no son comparables entre sí dadas sus diferencias metodológicas, sólo 2 utilizaron el cuestionario de percepción de enfermedad7,19 y los otros 3 utilizaron medidas cualitativas como grupos focales o entrevistas semiestructuradas20–22.
De los estudios realizados sobre percepción de enfermedad ninguno ha sido realizado en Colombia y los instrumentos diseñados por los autores para medir percepción no son del todo aplicables a la población colombiana, dadas las diferencias culturales que pueden presentarse entre países.
En nuestros pacientes, aquellos que consideran entender la enfermedad piensan que el tratamiento es efectivo en controlarla, sin embargo, a medida que hay mayor nivel educativo hay menor entendimiento de la enfermedad y, por tanto, menor confianza en el control con el tratamiento. La cronicidad de la enfermedad deriva en la percepción de mayor control del LES. Un número mayor de recaídas genera más consecuencias negativas en su vida y mayor atribución de síntomas somáticos al LES. Igualmente, pueden identificarse componentes como el de Identidad, en la primera categoría del IPQ-R, en el cual los pacientes con solo el nombre “Lupus” tienen reacciones emocionales importantes, o cuando se refiere a los síntomas de la enfermedad o los efectos adversos causados por el tratamiento. Respecto a las causas se encontró como constante la auto culpa, también es de resaltar que muchos de los pacientes identifican el estrés en todo nivel (familiar, laboral, social) como una causa importante de la enfermedad; este mismo factor fue encontrado en un estudio cualitativo sobre las representaciones emocionales de los pacientes con LES, en el cual estos manifestaron que el estrés era el principal causante de su enfermedad20 y en otro estudio más reciente que exploró la percepción de la enfermedad en los pacientes con nefritis lúpica7.
En conclusión, el conocer la percepción que tiene el paciente con LES de su enfermedad podría permitirle al médico, al paciente y a su familia trabajar en la adopción de medidas encaminadas a diseñar intervenciones más puntuales y eficaces para el manejo integral, aumentando la adherencia al tratamiento, disminuyendo morbilidad asociada y, por supuesto, costos derivados de la atención8. El modelo de percepción de enfermedad se enfoca en las percepciones que tiene el paciente cuando empieza su experiencia de enfermedad. El paciente desarrolla modelos cognitivos a partir de los cambios corporales y de los síntomas que experimenta9,11. El LES, como enfermedad íntimamente relacionada con la muerte, requiere manejo interdisciplinario y apoyo psicológico al paciente y a su familia desde el momento del diagnóstico y durante el curso de la enfermedad, durante el cual se acompañe al paciente y se le explique a él y a sus más allegados todo lo concerniente con la enfermedad, con el fin de generar una adecuada relación médico paciente, una compresión completa y correcta de la enfermedad y así una buena adherencia al tratamiento. Si bien se tiene poca evidencia respecto a si la percepción de la enfermedad puede cambiar con el tratamiento, específicamente terapia cognitiva conductual19, se requiere de la incorporación de estas herramientas de evaluación de percepción de la enfermedad en todo paciente con lupus para explorar si las representaciones de la enfermedad pueden predecir la respuesta a las intervenciones.
FinanciaciónAsociación Colombiana de Reumatología.
Universidad de La Sabana.
Hospital Militar Central.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.