La granulomatosis con poliangeítis (GPA) es una vasculitis de pequeño y mediano calibre caracterizada por la formación de granulomas e inflamación necrosante con predilección de las vías respiratorias y los glomérulos. Se reporta el caso de una adolescente de 14 años que comienza con hipoacusia y lesiones cutáneas; sinusitis, epiescleritis, PR3-ANCA positivo y biopsia de piel con infiltrado neutrofílico y necrosis. La GPA puede presentar manifestaciones otológicas y dermatológicas como signo inicial, es importante tomarlo en consideración en el diagnóstico diferencial.
Granulomatosis with polyangiitis is a small- and medium-sized vasculitis. It is characterised by formation of granulomas and necrotising inflammation with a predilection for the respiratory tract and glomeruli. The case is presented of a 14-year-old female debuting with hypoacusis, skin lesions, sinusitis; episcleritis, anti-PR3 ANCA positivity and histological findings from the skin lesions with neutrophilic infiltration, necrosis and fibrin. Granulomatosis with polyangiitis can present otological and skin manifestations as initial signs, and it is important to take the differential diagnosis into consideration.
La granulomatosis con poliangeítis (GPA), antes llamada granulomatosis de Wegener, es una vasculitis de pequeño y mediano calibre, sistémica, necrosante y granulomatosa, con baja incidencia en pediatría, relación mujer-varones 3-4:11. Se cree que algún desencadenante penetra por las vías aéreas ocasionando una respuesta neutrofílica provocando la síntesis de anticuerpos anticitoplasma del neutrófilo (ANCA), activación celular y finalmente una lesión vascular2,3.
Afecta al tracto respiratorio superior e inferior, así como al riñón, por lo que sus hallazgos clínicos incluyen: astenia, anorexia, pérdida de peso; compromiso de vías respiratorias altas (96%) como sinusitis, otitis, estenosis traqueal subglótica, incluso con destrucción del tabique nasal lo que origina nariz en silla de montar; compromiso renal como glomerulonefritis (88%), afectación ocular (52%), cutánea (32%) y musculoesquelética (32%)1,4.
La GPA, el síndrome de Churg-Strauss y la poliangeítis microscópica son vasculitis que afectan pequeños vasos; por su asociación con los ANCA son llamadas vasculitis ANCA positivas y de ellas la GPA es la más frecuente. Su diagnóstico se basa en las manifestaciones clínicas, la biopsia de los órganos afectados y la presencia de ANCA en el suero5. El objetivo de este artículo es revisar las manifestaciones clínicas en esta paciente que no tuvo manifestación renal y revisar el diagnóstico actual de la GPA.
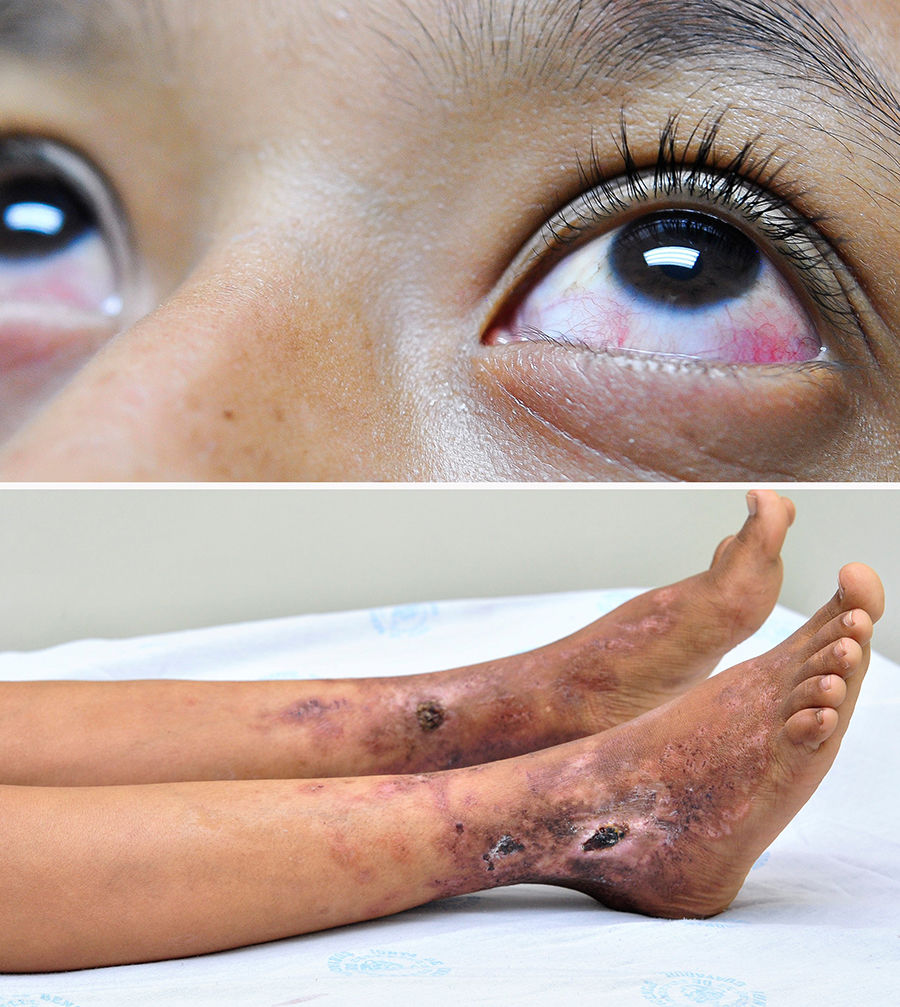
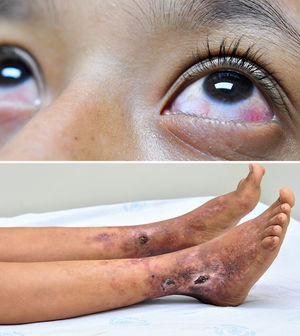
Observación clínicaAdolescente de 14 años que es ingresada por presentar rinorrea purulenta y fiebre de una semana de evolución, lesiones dérmicas hipercrómicas con fondo eritematoso y 2 úlceras con costras gruesas de 2 años de evolución. Como antecedente presentaba hipoacusia que había iniciado a los 7 años de vida valorada en otra institución. En el examen físico llamaban la atención las lesiones cutáneas localizadas en extremidades inferiores, bilaterales, simétricas, que afectaban dorso de pie, tobillo y tercio distal de piernas, que iniciaron con pápulas, pústulas y evolucionaban a necrosis, se observó la presencia de 2 úlceras de 2cm de diámetro cubiertas por costra serohemática profunda, dejando lesiones cicatrizales hipo e hiperpigmentadas y atróficas, las mismas que cursan con períodos de remisión y exacerbación; y la presencia de epiescleritis anterior bilateral (fig. 1).
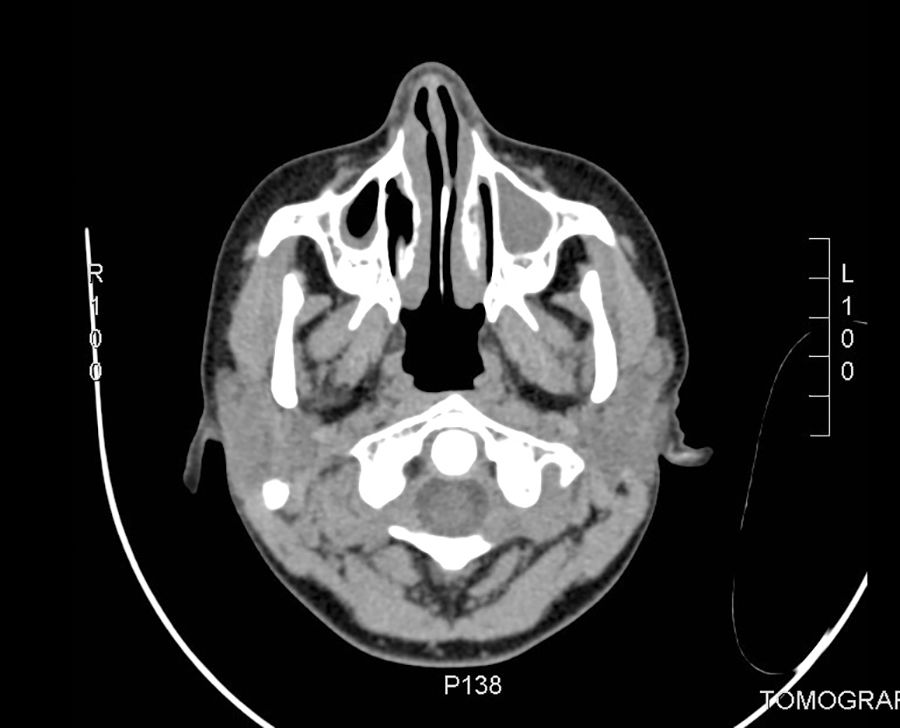
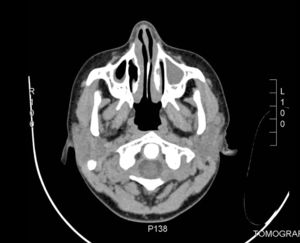
Dentro de los exámenes complementarios: hemograma completo, PCR, eritrosedimentación, urea, creatinina, complemento y examen de orina fueron normales. La serología para VIH era negativa. El frotis de sangre periférica no reportaba blastos. La IgG estaba elevada, 2.446UI/ml (valor referencial: 1.264±280). La TAC de senos paranasales revelaba opacidad de senos maxilares y engrosamiento de la mucosa de senos maxilares, etmoidales y cornetes (fig. 2). La TAC de tórax no mostraba nódulos pulmonares.
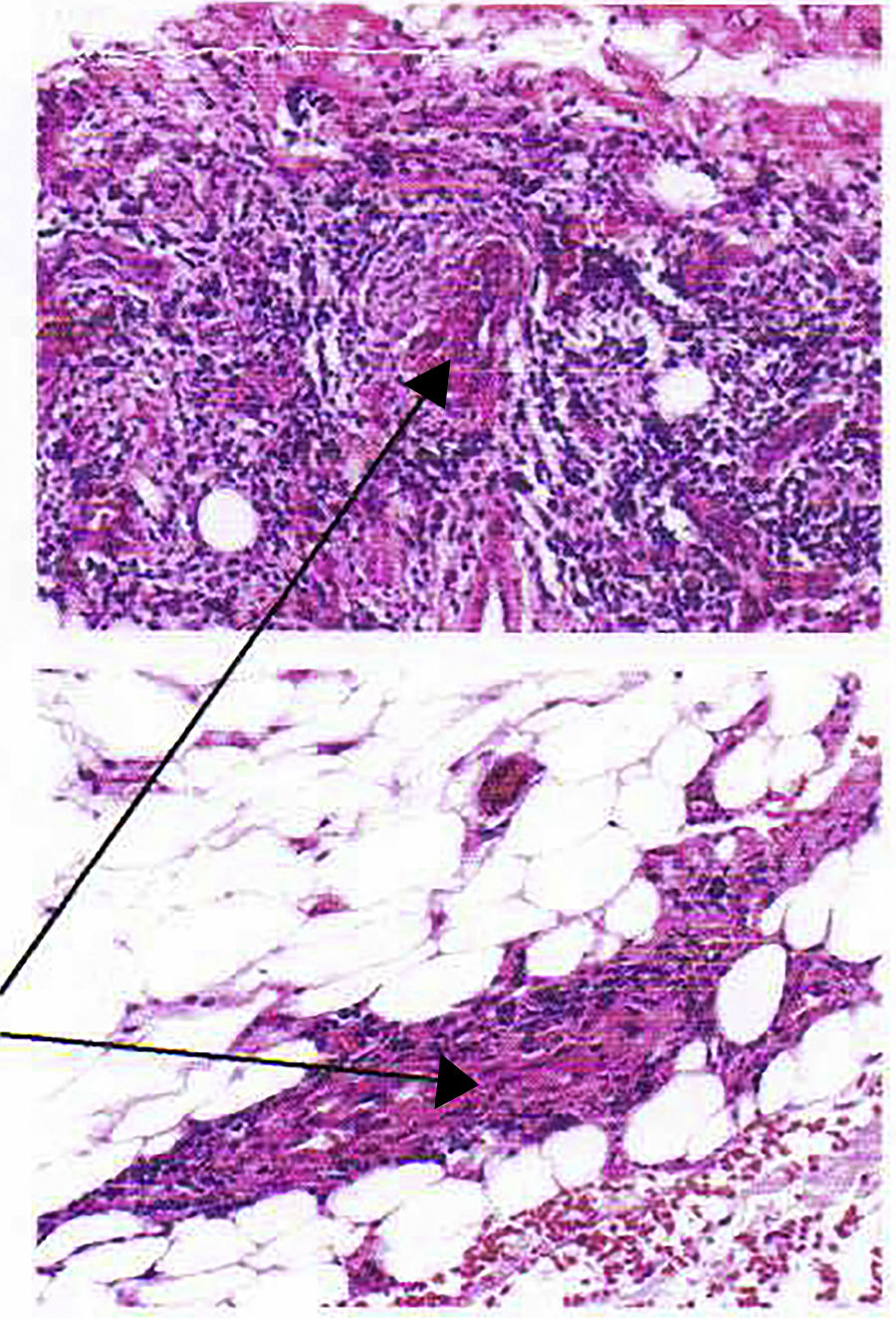
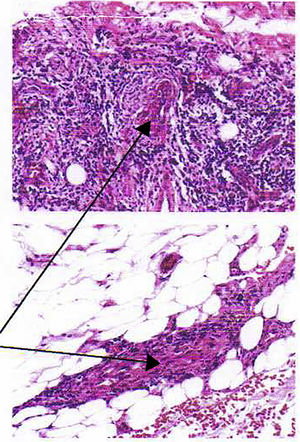
La biopsia de piel muestra dermis con infiltrado linfocitario, plasmocitario e histiocitario perivascular e intersticial; infiltrado linfocitario y neutrofílico en la pared de los vasos de pequeño calibre superficiales, profundos e hipodérmicos con necrosis y depósito de fibrina, extravasación de eritrocitos y depósito de hemosiderina; concluyendo que se trata de una vasculitis de pequeños vasos cutáneos y subcutáneos (fig. 3). Se solicitó PR3-ANCA que fue positivo, 9,5U/ml (valor referencial: 0-5).
Fue valorada por otorrinolaringología, en la otomicroscopía de ambos oídos encontraron el conducto auditivo externo libre y la membrana timpánica íntegra. La audiometría reportaba hipoacusia mixta bilateral severa, oído derecho umbral aéreo en 68db (GAP de 10), oído izquierdo umbral aéreo 77db (GAP de 20).
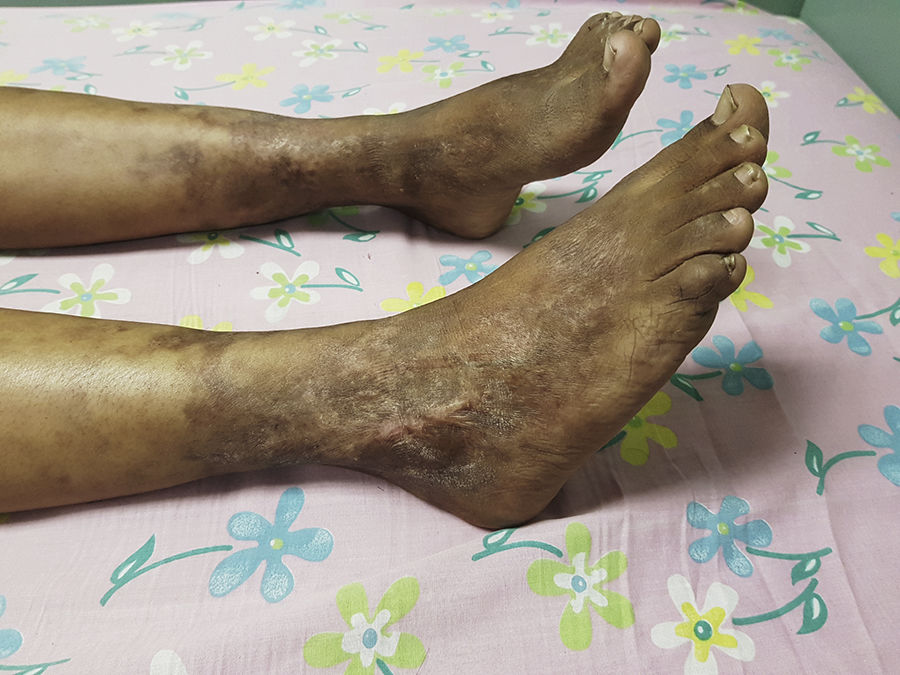
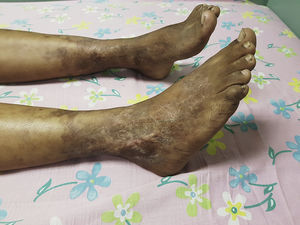
La paciente completaba 2 criterios clasificatorios (tabla 1) para GPA con una enfermedad sugestiva y otras manifestaciones clínicas compatibles, por lo que se inició tratamiento con pulsos de corticoides (30mg/kg/día) por 3 días, posteriormente prednisona a 1mg/kg/día y metotrexato 20mg/m2 semanal por vía subcutánea. El Score de Birmingham para actividad de vasculitis antes del tratamiento fue de 13 y a los 45 días del tratamiento era de 2. Las lesiones lucían mejoradas, ya no tenía úlceras, en tanto la hipoacusia persistía (fig. 4).
Criterios diagnósticos para granulomatosis con poliangeítis
| Tres de las siguientes características deben estar presentes: |
| Examen de orina anormal |
| Biopsia con inflamación granulomatosa |
| Inflamación de los senos paranasales |
| Estenosis subglótica, traqueal o endobronquial |
| Radiografía o tomografía de tórax anormal |
| PR3-ANCA o c-ANCA positivo |
Hematuria o proteinuria significativa.
Si la biopsia de riñón es realizada, muestra típicamente una glomerulonefritis necrosante pauciinmune.
Fuente: Ozen et al.6.
La GPA, según la nueva nomenclatura CHCC 2012 (Chapell Hill Consensus 2012) antes llamada granulomatosis de Wegener, típicamente presenta inflamación granulomatosa necrosante que afecta a las vías respiratorias altas y bajas; y glomerulonefritis necrosante. Además, la vasculitis ocular y capilaritis pulmonar son frecuentes. La inflamación extravascular granulomatosa y no granulomatosa también es común2,3,6.
La GPA es muy rara en niños, la incidencia está estimada en 0,1 por cada 100.000, en tanto que en adultos es de uno por cada 100.000 habitantes4. Inicialmente los síntomas inespecíficos o las formas localizadas pueden hacer que el diagnóstico sea un verdadero reto. El retraso diagnóstico en la paciente fue de 7 años desde el primer síntoma (hipoacusia). Las manifestaciones otológicas están descritas en el 20-60% de los pacientes; como la otitis media, tinnitus, vértigo y la hipoacusia en un 16%. La hipoacusia conductiva, aunque está descrita en niños, es mucho menos frecuente que en adultos (29% en adultos, 11% en niños). El tratamiento temprano mejora el pronóstico de la audición4,7–9. La epiescleritis y sinusitis que aparecieron tardíamente en la paciente, están presentes en el 44% de los pacientes con GPA8, y según Pakrou et al., la involucración ocular en la GPA es común, en su revisión reportan una incidencia mayor del 50-60% (hasta el 87%) en cualquier período de la enfermedad10.
Los ANCA son criterio diagnóstico y ayudan en el seguimiento. De los 2 autoanticuerpos relacionados: proteinasa-3 (PR3-ANCA o c-ANCA) y mieloperoxidasa (MPO-ANCA o p-ANCA), el PR3-ANCA tiene una sensibilidad y especificidad del 90% para GPA2,11.
La histopatología confirma el diagnóstico. Dependiendo del lugar de la biopsia, pueden encontrarse evidencias histológicas de vasculitis granulomatosa necrosante, granulomas necrosantes sin vasculitis, vasculitis de pequeños y medianos vasos o inflamación aguda y crónica3,12,13. A nivel de piel la biopsia cutánea revela una vasculitis leucocitoclástica, es decir, una vasculitis de vaso pequeño con un infiltrado predominante de neutrófilos, sin depósitos (o depósitos escasos) de complemento e inmunoglobulinas en la inmunofluorescencia. A menudo, también, se observan granulomas inflamatorios necrosantes constituyendo el cuadro histológico característico13. Si bien la paciente no presentó granulomas, sí tenía vasculitis con infiltrado neutrofílico en vasos de pequeño calibre superficiales y profundos con necrosis; eso sumado al PR3-ANCA positivo, la sinusitis y los otros datos clínicos nos hace pensar en la GPA como diagnóstico.
ConclusionesRealizar una histopatología en lesiones sospechosas de vasculitis puede aclarar el diagnóstico.
La GPA no necesariamente debe tener compromiso renal, existen formas localizadas que solo comprometen la vía respiratoria y la piel.
La GPA debe ser parte del diagnóstico diferencial de la hipoacusia neurosensorial o conductiva. Más considerando que la terapéutica oportuna mejora el pronóstico de la audición.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.