Cor pulmonale es la disfunción ventricular derecha que resulta de hipertensión pulmonar secundaria a alteraciones de la estructura o función pulmonar, por diversas etiologías, principalmente aquellas que afecten el parénquima y la vasculatura pulmonar. Se presenta el caso de una mujer de 62 años de edad, con disfunción ventricular derecha secundaria a alteraciones parenquimatosas y funcionales pulmonares como resultado de enfermedad sistémica autoinmune.
Cor Pulmonale is the right ventricular dysfunction that results from pulmonary hypertension secondary to alterations of the pulmonary structure and / or function, by various aetiologies, mainly those that affect the parenchyma and pulmonary vasculature. The case is presented of a 62-year-old woman with right ventricular dysfunction secondary to parenchymal and functional pulmonary alterations, as a result of systemic autoimmune disease.
Las enfermedades autoinmunes presentan un escenario amplio de implicaciones con múltiples afectaciones. En el caso de la artritis reumatoide puede incluir hasta en un 41% compromiso pulmonar (parénquima, pleura o vasculatura). A pesar de contar con frecuencia de presentación el abordaje sigue siendo tardío, con repercusiones en la calidad de vida y opciones terapéuticas disminuidas. Se presenta el caso de cor pulmonale secundario a artritis reumatoide como forma poco habitual de complicación.
Observación clínicaPaciente mujer de 62 años, con antecedente de artritis reumatoide (AR) desde los 20 años de edad, en manejo desde la aparición de la enfermedad con prednisona 5mg día, único fármaco; remitida desde la ciudad de Cartagena para manejo multidisciplinario por fallo cardiaco y enfermedad pulmonar intersticial (EPI), cuadro de más o menos 8 días de disnea de medianos a pequeños esfuerzos, mMRC 4, edema de miembros inferiores y aumento del perímetro abdominal, sin otros antecedentes de importancia.
Al ingreso se evidencia requerimiento permanente de oxígeno, tolerancia de 1hora sin aporte complementario, taquipnea, limitación postural por sensación de falta de aire, ingurgitación yugular a 90° y reflejo hepatoyugular, ruidos respiratorios disminuidos, crépitos y roncus universales, malformaciones óseas múltiples en las articulaciones metacarpofalángicas e interfalángicas, con desviación cubital importante y limitación a flexoextensión con compromiso simétrico, dolor y tumefacción con limitación funcional en los codos y las rodillas. Refiere no haber estado en control por reumatología en ningún momento.
El ecocardiograma revela hipertensión pulmonar (HTP) severa, PSAP 100mmHg, ventrículo derecho severamente dilatado, fracción de cambio de área 15%, función sistólica severamente disminuida, aurícula derecha severamente dilatada y dilatación severa de la vena cava inferior sin colapso inspiratorio, septum, ventrículo y aurícula izquierda sin alteraciones.
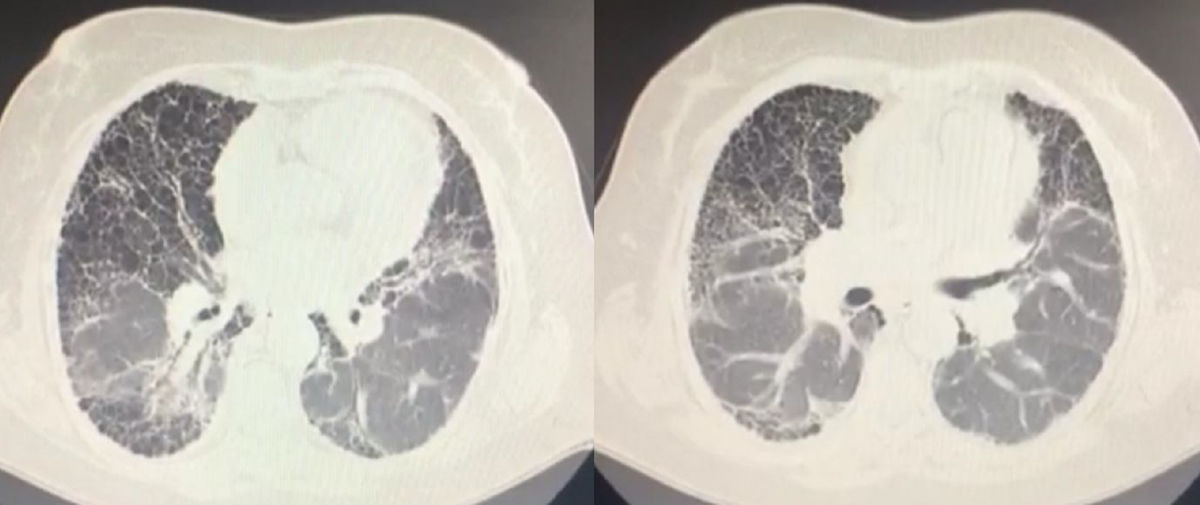
La TAC de tórax de alta resolución indica un patrón lineal reticular grueso, con múltiples espacios quísticos aéreos de 3 a 10mm de diámetro, de amplia distribución, de paredes finas sin áreas de consolidación ni masa, dando la apariencia de «panalización», con gradiente apicobasal y bronquiectasias por tracción (fig. 1).
La espirometría con restricción severa (CVF, 36%=0,91) fue no reversible; volúmenes pulmonares con restricción y atrapamiento de aire, sin mejoría post-beta 2 adrenérgico; difusión de monóxido de carbono (DLco) 13%, disminución del volumen alveolar, relación DLco/VA disminuida. Gases arteriales PO2: 56,8mmHg y DAaO2 de 56mmHg (estimada: 16mmHg). Paraclínicos de ingreso con evidencia de poliglobulia (hemoglobina 15,8g/dl), VSG 15, PCR 0,68, RA TEST 9,1; el resto del perfil infeccioso e inmunológico estuvo dentro de la normalidad. Fue valorada por servicio de reumatología, que consideró enfermedad secuelar no inflamatoria, actualmente controlada con deformidades múltiples. Pautó desescalonamiento de corticoides y, de acuerdo con la evolución, adicionar un fármaco modificador dado el amplio compromiso pulmonar.
Se consideran cambios en relación con neumonía intersticial usual secundaria a enfermedad de base. La HTP estaría en relación con el extenso compromiso del parénquima pulmonar, considerando a mediano plazo definir la posibilidad de inclusión en la lista de trasplante por no ser candidata para terapia específica de HTP, con requerimiento permanente de oxigenoterapia, amplias limitaciones a la calidad de vida sin posibilidad de mejoría pulmonar ante cuadro de fibrosis, candidata a trasplante pulmonar. La realización de biopsia para confirmación de fibrosis no aporta beneficios adicionales de los ya evidenciados en las imágenes diagnósticas, pero aumenta el riesgo de complicaciones y el inminente requerimiento de ventilación mecánica invasiva; además, está contraindicada por HTP, actualmente en manejo de cor pulmonale, alto riesgo de complicaciones cardiovasculares por depresión de fracción de cambio de área.
DiscusiónLa AR es una enfermedad inflamatoria crónica con manifestaciones extraarticulares múltiples. En el caso del sistema respiratorio los cambios tienden a ser más frecuentes a medida que la enfermedad cronifica, como resultado del desbalance inmunitario.
La asociación entre EPI y AR fue documentada desde hace más de 60 años, llegando hasta el 33-41%1. Los pacientes con riesgo de EPI son predominantemente hombres, de edad avanzada y antecedentes de tabaquismo2.
El papel de la terapia con fármacos modificadores no está claro en la progresión a EPI3.
Generalmente los síntomas están en relación con disnea de esfuerzo, llegando incluso a HTP, disfunción ventricular derecha y cor pulmonale, como es el caso de presentación.
La función pulmonar evidencia alteraciones restrictivas y de intercambio, con una capacidad de DLco disminuida, que se traduce en una disminución del reclutamiento capilar y, por tanto, de la zona de intercambio, por lo que se constituye el componente primario de la hipoxia4–7. Los hallazgos imagenológicos son amplios, desde áreas de vidrio esmerilado y patrón reticular de predominio periférico hasta bronquiectasias de tracción y áreas de panalización8,9.
La mortalidad es alta, con una supervivencia media de 3,5 años y una supervivencia a los 5 años del 39%10. El tratamiento dependerá del estado y compromiso del paciente.
ConclusionesEl espectro de las enfermedades inmunológicas es amplio, con requerimiento de especialistas integrales con capacidades de abordaje multidisciplinario para el diagnóstico y tratamiento oportuno, disminuir lesiones y morbilidad para garantizar la mejor calidad de vida posible.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Clínica General del Norte por su colaboración en la formación médica.