A continuación, presentamos el caso de una paciente con una manifestación atípica para esclerodermia localizada. Mujer de 30 años con esclerodermia localizada facial en «coup de sabré», con estabilidad clínica de las lesiones durante años. En el 2017 acude al servicio de urgencias por un cuadro de alteración sensitiva en hemicuerpo izquierdo que fue tratada como un ictus. En los estudios complementarios se objetivaron lesiones parenquimatosas finalmente atribuibles a la esclerodermia localizada. Tras revisar la literatura, este tipo de lesiones es más frecuente de lo esperado, por lo que parece obligatorio dedicar más atención a los síntomas neurológicos en los pacientes con esclerodermia localizada. Este es el primer caso de stroke-mimic reportado.
A case is presented of an atypical manifestation of localised scleroderma. The patient is a 30 year-old Caucasian women with localised facial scleroderma “coup de sabre”, with clinical stability for years. She was seen in the Emergency Department due to a sudden lack of sensitivity in her left side, and was treated as a stroke. Complementary tests showed intracranial parenchymal images that were finally attributed to the localised scleroderma. After a comprehensive literature review, this presentation was more frequent than expected. This is why neurological symptoms should be carefully evaluated in these patients. This is the first stroke-mimic case reported.
La esclerodermia localizada (EL) es una enfermedad autoinmune caracterizada por fibrosis de piel y tejido subyacente1. La esclerodermia en «coup de sabre» es un tipo de EL en forma de surco que afecta al área frontoparietal, como una banda esclerótica con atrofia y adelgazamiento de las capas externas de la piel. Raramente puede asociarse con lesiones en el sistema nervioso central2, aunque en los últimos años se han descrito diferentes manifestaciones neurológicas que van desde alteraciones sensitivas a crisis epilépticas o manifestaciones neuropsiquiátricas3,4. En las pruebas complementarias se ha demostrado un aumento de la incidencia de lesiones en la sustancia blanca5–7. Su significado clínico es incierto ya que en la mayoría de las ocasiones son subclínicas. Si bien la fisiopatología es desconocida, su presencia puede tener implicaciones terapéuticas5–7. Hasta la fecha no se han descrito casos de stroke-mimic relacionados con EL.
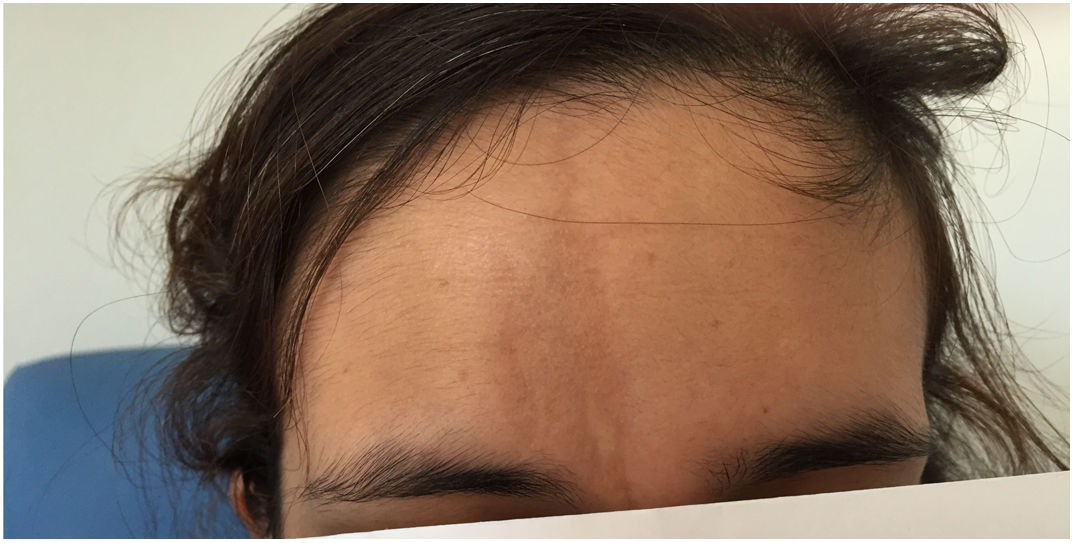
Caso clínicoSe trata de una mujer de 30 años, caucásica, sin hábitos tóxicos ni factores de riesgo cardiovasculares asociados. Como antecedentes relevantes presentaba migraña episódica sin auras y escoliosis. Fue diagnosticada de EL en «coup de sabre» frontal derecha (fig. 1) en el año 2012. Para ello había recibido varios tratamientos, incluyendo metotrexato con dosis máxima de 7,5mg semanales que fue suspendido por intolerancia digestiva, incluso por vía subcutánea, y prednisona a dosis de 5mg/cada 24h. En el 2016 se inició tratamiento con ácido micofenólico 180mg, con buena tolerancia y control de la clínica cutánea.
En octubre del 2017 la paciente acudió al hospital por un cuadro brusco de parestesias y acorchamiento de extremidades izquierdas (miembro inferior izquierdo distal y progresión ascendente a brazo y hemicara) y sensación de debilidad (cojeaba, el brazo pesaba), que se interpretó como perfil vascular, y fue remitida al hospital de referencia de ictus y tratada con fibrinólisis intravenosa. Los síntomas neurológicos fueron mejorando en los días siguientes, con mejoría completa en la actualidad.
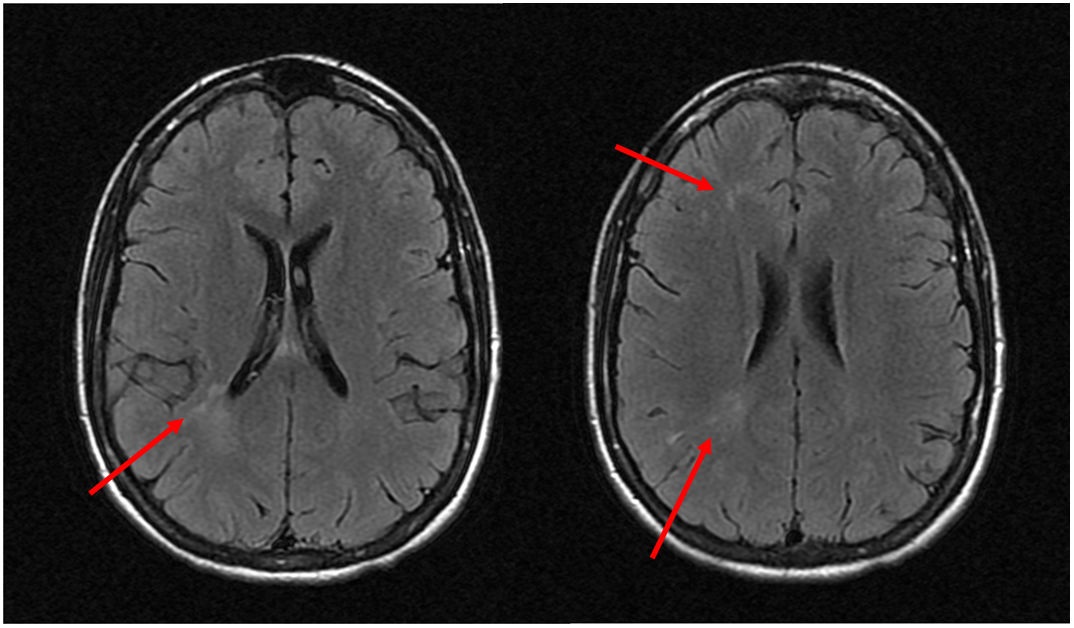
El estudio vascular, el electroencefalograma y el líquido cefalorraquídeo (LCR) fueron normales. La resonancia magnética nuclear (RMN) mostraba lesiones hiperintensas en T2 en sustancia blanca de hemisferio derecho sin restricción en difusión ni captación de contraste (fig. 2). Analíticamente destacaba PCR 13,3mg/dl, ANA 1/160 patrón moteado y negatividad de otros anticuerpos.
DiagnósticoAfectación neurológica stroke-like en paciente con esclerodermia en «coup de sabre».
EvoluciónFue tratada con metilprednisolona 1mg/kg/día/durante 3 días y luego prednisona 1mg/kg/día en pauta descendente y aumento del micofenolato a 180mg/cada 12h. Ha permanecido asintomática y la RMN no ha cambiado tras 18 meses de seguimiento.
DiscusiónLa esclerodermia es una enfermedad inmunomediada que se caracteriza por inflamación, daño vascular y fibrosis. El término esclerodermia engloba diferentes subtipos de enfermedades, desde la EL, con afección predominantemente cutánea, hasta la esclerodermia sistémica (ES), con mayor frecuencia de afección de órganos internos8. La incidencia de la EL se estima entre 0,4 y 2,7 casos por cada 100.000 habitantes/año. Tiene predominio en mujeres (2-3:1) y en pacientes caucásicos3.
Considerada una forma cutánea con pronóstico benigno, en los últimos años se han descrito complicaciones neurológicas como déficits neurológicos focales, crisis epilépticas, neuralgia del trigémino, síntomas extrapiramidales, cefaleas y alteraciones neuropsiquiátricas3,4. Visto en perspectiva, esto podría haber estado en relación con las cefaleas que la paciente presentaba previamente.
El tiempo de desarrollo de la clínica neurológica oscila entre 2 y 24 años desde la aparición de la lesión cutánea4.
En las pruebas complementarias destacan las de imagen con hallazgos anormales en el 83% de las tomografías computarizadas (TC) craneales y el 84% de las RMN6. En estos casos, la RMN muestra calcificaciones, atrofia o hiperintensidades en T2 en sustancia blanca subcortical, cuerpo calloso, ganglios basales y tronco, habitualmente ipsilaterales a la lesión cutánea, con frecuencia subclínicas. Las lesiones fueron generalmente unilaterales e ipsilaterales a la lesión cutánea, sin embargo, se han descrito casos con lesiones bilaterales en la imagen7. No se han descrito modificaciones de las lesiones a lo largo del tiempo con estas técnicas de imagen9. El electroencefalograma se mostró anormal en el 67,7% de los casos6. Se ha descrito la anatomía patológica de un caso que precisó lobectomía por mal control de la actividad epiléptica10. En las muestras se describe daño endotelial de la microvasculatura mediado por complemento, aunque su fisiopatología no ha sido determinada5–7.
No existe consenso sobre el tratamiento ni sobre la necesidad de inmunosupresión en estos casos. En publicaciones previas, la mayoría de los pacientes fue tratada con corticoides, metotrexato, azatioprina, micofenolato o tocilizumab, con resultados favorables3,9,10.
En resumen, la afectación neurológica en la esclerodermia es más frecuente de lo que cabe esperar. Por ello, es conveniente tenerlo en cuenta ante la aparición de síntomas que nos alerten ya que su existencia podría condicionar un tratamiento diferente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses