Analizar la eficiencia de añadir la determinación NT-proBNP al examen clínico convencional (ECC) para el diagnóstico de insuficiencia cardiaca (IC) en pacientes con disnea que acuden a servicios de urgencias (SU) españoles.
Material y métodosSe desarrolló un árbol de decisión para evaluar los resultados clínicos y económicos de ambas alternativas durante 60 días de seguimiento desde la visita al SU en pacientes hospitalizados y no hospitalizados. Los parámetros clínicos fueron principalmente obtenidos del estudio PRIDE y validados por médicos de SU y cardiólogos. El punto de corte de la determinación NT-proBNP fue de 900pg/mL (sensibilidad del 90% y especificidad del 85%). En base a datos españoles publicados, se asumió que el 65% de pacientes con disnea sufrían IC. El uso de recursos fue identificado mediante opinión de expertos y evaluado desde la perspectiva del Sistema Nacional de Salud (SNS). El análisis comparó el diagnóstico final del paciente con el diagnóstico realizado en el SU. Se realizaron diversos análisis de sensibilidad para evaluar la incertidumbre del modelo.
ResultadosEl diagnóstico incorporando la determinación NT-proBNP fue correcto en el 91,96% de los pacientes (59,09% verdaderos positivos y 32,87% verdaderos negativos) frente al 85,53% mediante ECC (50,79% verdaderos positivos y 34,74% verdaderos negativos). La incorporación de la determinación NT-proBNP resultó tener un coste menor (3.720€ versus 5.188€). Los análisis de sensibilidad realizados confirmaron los resultados.
ConclusionesLa incorporación de la determinación NT-proBNP en el diagnóstico del paciente con disnea en los SU españoles muestra un menor coste y un mayor porcentaje de pacientes correctamente diagnosticados comparado con el ECC desde la perspectiva del SNS.
To assess the efficiency of adding the NT-proBNP test to the standard clinical evaluation (SCE) for the diagnosis of heart failure (HF) in Spanish emergency department (ED) patients with dyspnea.
Material and methodsA decision-tree was developed to evaluate the clinical and economic outcomes of the two diagnostic alternatives 60 days after ED admission in hospitalized and non-hospitalized patients. Clinical parameters were mainly extracted from the PRIDE study and were validated by expert ED physicians and cardiologists. The cut-off point for the NT-proBNP test was 900pg/mL (sensitivity of 90% and specificity of 85%). We assumed that 65% of patients with dyspnea had HF, based on published Spanish data. Resource use was obtained by expert opinion and evaluated from the public payer perspective (Spanish National Health Service (NHS)). The analysis compared the final diagnosis with the ED diagnosis. Multiple sensitivity analyses were carried out to evaluate the uncertainty of the model.
ResultsThe diagnosis using NT-proBNP testing was correct in 91.96% of patients (59.09% true positive and 32.87% true negative) vs. 85.53% using SCE alone (50.79% true positive and 34.74% true negative). Costs were lower in patients receiving NT-proBNP testing (€3,720 versus €5,188). The sensitivity analyses confirmed the results.
ConclusionsThe use of the NT-proBNP test for the assessment and management of Spanish emergency department patients with dyspnea is less costly and shows a higher percentage of correctly-diagnosed patients from the Spanish NHS perspective than SCE alone.
La insuficiencia cardiaca (IC) constituye uno de los principales problemas sanitarios debido a su alta prevalencia y a su alta tasa de morbilidad y mortalidad. En España, la prevalencia de IC en la población mayor de 40 años es aproximadamente del 1-2%, y por lo menos del 10% en la población mayor de 60 años1. La IC es una de las principales causas de hospitalización, especialmente entre la población mayor de 65 años1, siendo el gasto de hospitalización el gasto principal de la enfermedad, entre el 74 y el 87%2. Así, el coste sanitario de la IC oscila entre un 1,5 y un 2% del gasto sanitario total del Sistema Nacional de Salud (SNS)2.
El diagnóstico de la IC está basado habitualmente en datos clínicos y ecocardiográficos3, donde se conoce que los errores de diagnóstico pueden llegar a ser entre el 25 y el 50%4. En los pacientes con disnea aguda que acuden al servicio de urgencias (SU) el diagnóstico de IC puede ser especialmente complicado debido principalmente a que la disnea no es un síntoma específico de la IC, ya que puede aparecer en la enfermedad pulmonar crónica, la neumonía o la anemia entre otras, y a que la ecocardiografía no está siempre disponible4,5. Ante esta situación, la evaluación de la utilidad potencial de una prueba no invasiva con una elevada sensibilidad y especificidad a la hora de determinar un diagnóstico de IC tiene una especial relevancia.
La determinación de las concentraciones plasmáticas de péptidos natriuréticos cerebrales (BNP y su fracción N-Terminal, NT-proBNP) como biomarcadores de utilidad en el diagnóstico de la IC ha sido demostrado y reportado en la literatura6–9. Su uso en el diagnóstico y manejo del paciente con IC es escaso en España así como en el resto de países europeos, aunque es previsible que incremente de forma significativa a corto plazo3,10,11. En pacientes con IC, el aumento de los valores de NT-proBNP es muy superior a los de BNP debido al tamaño de la molécula y su vida media, hecho que puede facilitar su aplicación clínica como marcador12,13.
El objetivo de este estudio fue evaluar la relación coste-efectividad de la inclusión de la determinación NT-proBNP al examen clínico convencional (ECC) en el diagnóstico de la IC en pacientes con disnea que llegan al SU a partir de estimar el coste incremental por paciente correctamente diagnosticado.
Material y métodosSe desarrolló un modelo de evaluación económica basado en un árbol de decisión que representa la evolución del manejo y diagnóstico de los pacientes que llegan al SU con síntomas de disnea. El modelo permitió valorar la adecuación de las pruebas diagnósticas evaluadas con respecto al diagnóstico de IC a los 60 días mediante el cálculo de los verdaderos positivos, los verdaderos negativos, los falsos positivos y los falsos negativos. La medida de efectividad utilizada fue el paciente correctamente diagnosticado, suma de los verdaderos positivos y verdaderos negativos14. El análisis se llevó a cabo desde la perspectiva del SNS incluyendo solo costes médicos directos. El horizonte temporal del análisis fue de 60 días siguiendo estudios previos9,15 y considerando este como un periodo suficiente para recoger los efectos clínicos y económicos del diagnóstico en el SU mediante ambas alternativas.
El cálculo del resultado se basa en la razón de coste-efectividad incremental (RCEI) estimada mediante la siguiente fórmula:
(Coste NT-proBNP–Coste ECC)/(Efectividad NT-proBNP–Efectividad ECC)
El indicador de coste-efectividad es entonces expresado como el coste adicional por paciente de incluir la determinación NT-proBNP en relación con el porcentaje incremental de pacientes correctamente diagnosticados.
ParámetrosLos datos clínicos necesarios para poblar el árbol de decisión fueron tomados principalmente del estudio PRIDE9,16 y fueron validados o adaptados a partir de la opinión de expertos clínicos locales (médicos de SU y cardiología) con el objetivo de contextualizar el modelo al ámbito español, como se expone a continuación.
El estudio prospectivo PRIDE llevado a cabo en el Massachusetts General Hospital (Boston, Estados Unidos) incluyó a 599 pacientes mayores de 21 años que acudieron al SU con síntomas de disnea y que fueron sometidos a ECC. El objetivo del estudio PRIDE fue el de establecer la función de la determinación NT-proBNP en el diagnóstico de IC en este tipo de pacientes. Las pruebas diagnósticas recogidas en el estudio fueron el electrocardiograma, la radiografía de tórax y el hemograma. Por otro lado, se reservó una muestra de sangre para la determinación NT-proBNP, aunque no fue utilizada para el diagnóstico en el SU. Con los resultados del ECC se solicitó al médico del SU clasificar la probabilidad de que la causa de la disnea del paciente fuera debida a una IC: probabilidad baja (0%-25%), intermedia (26%-75%) o alta (76%-100%). En base a los resultados según el ECC, los pacientes eran hospitalizados o dados de alta del SU. Tras un seguimiento de 60 días se definió el diagnóstico definitivo de si la IC era la causa de su disnea.
Tras el periodo de seguimiento definido, y conociendo el diagnóstico final de IC de los pacientes estudiados, se procedió a comparar el diagnóstico inicial desde el SU mediante el ECC y los resultados de la determinación NT-proBNP.
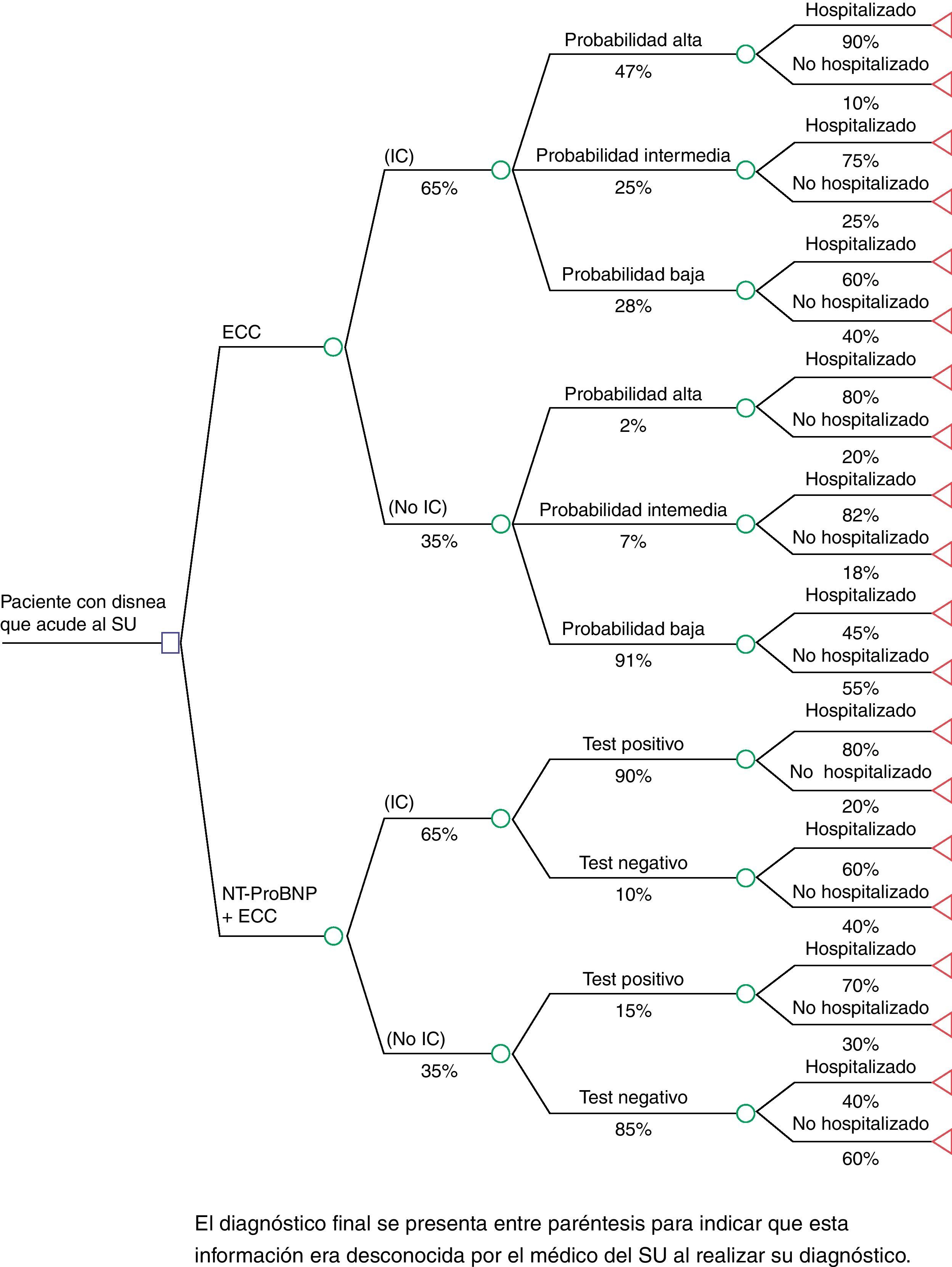
En la figura 1 se muestra la estructura del árbol de decisión empleado en el análisis, donde se puede observar como las 2 alternativas de diagnóstico comparadas (ECC con/sin determinación NT-proBNP) consideran 2 grupos de pacientes con disnea según si su diagnóstico final haya sido IC o no (representado entre paréntesis para indicar que este resultado era desconocido por el médico del SU al realizar su diagnóstico). En España, la incidencia de IC en pacientes con disnea que acuden al SU se considera del 65%17. La incidencia de IC en pacientes con disnea que acuden al SU del estudio PRIDE (35%) fue considerada baja siguiendo la opinión de expertos clínicos locales y se ajustó al 65% a partir de datos españoles17.
Los parámetros correspondientes a las probabilidades de cada opción han sido incluidos en el árbol de decisión de la figura 1 para facilitar su identificación. Para la alternativa de solo ECC se clasificó al paciente según la probabilidad (alta, intermedia o baja) en el SU, dependiendo del futuro diagnóstico de IC definitivo del paciente mediante las probabilidades observadas en el estudio PRIDE9,16. La estructura para comparar el ECC con la determinación NT-proBNP se basó en el punto de corte de 900pg/ml definido por el estudio PRIDE como un óptimo factor de predicción independiente de la edad con una sensibilidad del 90% y una especificidad del 85%9,16. De tal forma, se clasificó a los pacientes a los que se les lleva a cabo la determinación NT-proBNP como positivo o negativo (a partir de la sensibilidad y especificidad de la determinación) dependiendo del futuro diagnóstico de IC del paciente. Las anteriores probabilidades de clasificación de los pacientes fueron validadas mediante la opinión de expertos clínicos locales. El porcentaje de pacientes hospitalizados en cada caso tras su paso por el SU del estudio PRIDE9,16 fue ajustado a partir de la opinión de expertos clínicos. Se asumió que, en la práctica clínica española, el porcentaje de hospitalización es en general menor que el definido en el estudio PRIDE.
Para alcanzar el diagnóstico definitivo de los pacientes se incluyó en el modelo la capacidad de diagnóstico tras su paso por el SU. Así, para los pacientes hospitalizados se utilizó una sensibilidad del 94% y una especificidad del 99,6%16. Para los pacientes no hospitalizados solo diagnosticados mediante ECC, se utilizó una probabilidad condicionada de presentar un diagnóstico de IC del 83% para los pacientes con alta probabilidad, del 17% para los de probabilidad intermedia y del 0% para los de baja probabilidad16. Para los pacientes no hospitalizados con un resultado de la determinación NT-proBNP positiva, esta probabilidad fue considerada como del 97%, mientras que si la determinación fue negativa la probabilidad fue del 3%. Estos datos fueron validados mediante la opinión de expertos clínicos locales.
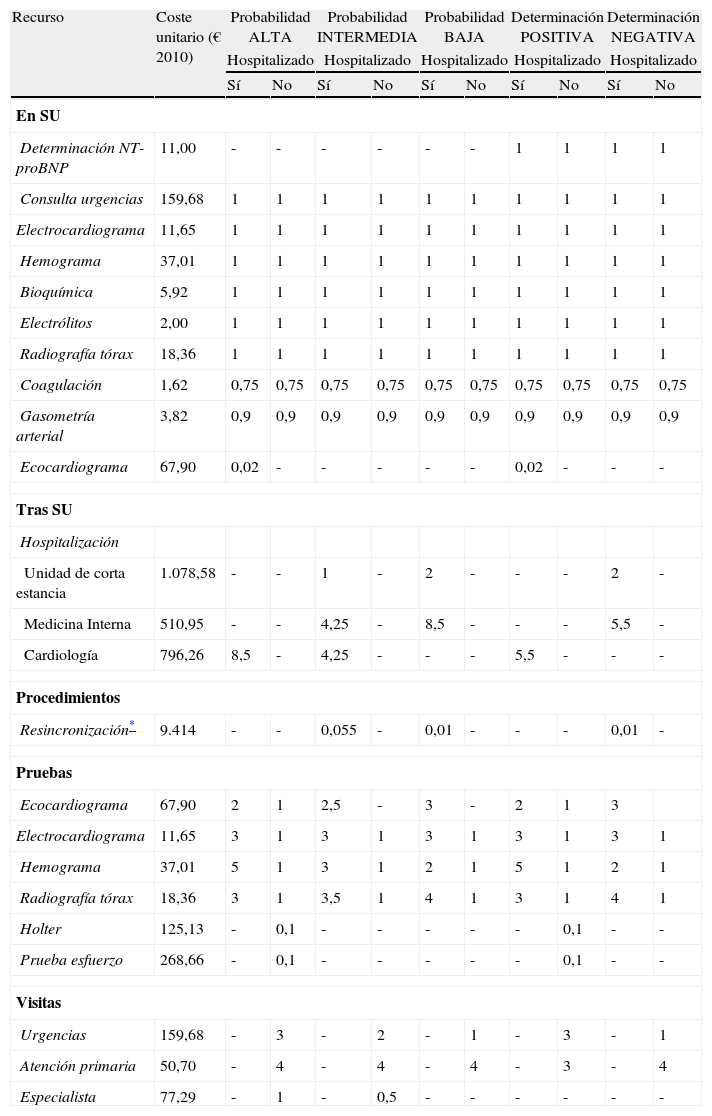
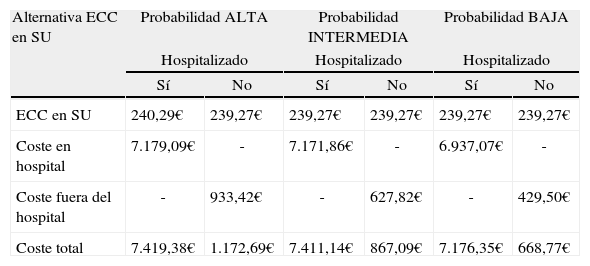
Costes y uso de recursosEl estudio se realizó desde la perspectiva del financiador de los servicios sanitarios, por lo que solo se consideraron los costes médicos directos sanitarios (pruebas diagnósticas, estancias hospitalarias, visitas médicas…). Los costes utilizados en el análisis provienen del uso de recursos empleado durante el periodo de 60 días considerado en el modelo durante la actuación médica en el SU y tras el alta del paciente desde este servicio (ya sea ingresado en el hospital o dado de alta). Estos recursos fueron identificados mediante la opinión de expertos clínicos locales para ambas alternativas comparadas (tabla 1).
Uso de recursos por tipo de paciente diagnosticado en ambos grupos
| Recurso | Coste unitario (€ 2010) | Probabilidad ALTA | Probabilidad INTERMEDIA | Probabilidad BAJA | Determinación POSITIVA | Determinación NEGATIVA | |||||
| Hospitalizado | Hospitalizado | Hospitalizado | Hospitalizado | Hospitalizado | |||||||
| Sí | No | Sí | No | Sí | No | Sí | No | Sí | No | ||
| En SU | |||||||||||
| Determinación NT-proBNP | 11,00 | - | - | - | - | - | - | 1 | 1 | 1 | 1 |
| Consulta urgencias | 159,68 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Electrocardiograma | 11,65 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Hemograma | 37,01 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Bioquímica | 5,92 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Electrólitos | 2,00 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Radiografía tórax | 18,36 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
| Coagulación | 1,62 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 | 0,75 |
| Gasometría arterial | 3,82 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 | 0,9 |
| Ecocardiograma | 67,90 | 0,02 | - | - | - | - | - | 0,02 | - | - | - |
| Tras SU | |||||||||||
| Hospitalización | |||||||||||
| Unidad de corta estancia | 1.078,58 | - | - | 1 | - | 2 | - | - | - | 2 | - |
| Medicina Interna | 510,95 | - | - | 4,25 | - | 8,5 | - | - | - | 5,5 | - |
| Cardiología | 796,26 | 8,5 | - | 4,25 | - | - | - | 5,5 | - | - | - |
| Procedimientos | |||||||||||
| Resincronización* | 9.414 | - | - | 0,055 | - | 0,01 | - | - | - | 0,01 | - |
| Pruebas | |||||||||||
| Ecocardiograma | 67,90 | 2 | 1 | 2,5 | - | 3 | - | 2 | 1 | 3 | |
| Electrocardiograma | 11,65 | 3 | 1 | 3 | 1 | 3 | 1 | 3 | 1 | 3 | 1 |
| Hemograma | 37,01 | 5 | 1 | 3 | 1 | 2 | 1 | 5 | 1 | 2 | 1 |
| Radiografía tórax | 18,36 | 3 | 1 | 3,5 | 1 | 4 | 1 | 3 | 1 | 4 | 1 |
| Holter | 125,13 | - | 0,1 | - | - | - | - | - | 0,1 | - | - |
| Prueba esfuerzo | 268,66 | - | 0,1 | - | - | - | - | - | 0,1 | - | - |
| Visitas | |||||||||||
| Urgencias | 159,68 | - | 3 | - | 2 | - | 1 | - | 3 | - | 1 |
| Atención primaria | 50,70 | - | 4 | - | 4 | - | 4 | - | 3 | - | 4 |
| Especialista | 77,29 | - | 1 | - | 0,5 | - | - | - | - | - | - |
La actuación médica en el SU se centró principalmente en el uso de recursos necesario para llevar a cabo el ECC según el tipo de paciente. Para la alternativa NT-proBNP se añadió el coste de la determinación.
Tras el alta del SU, se identificó el uso de recursos derivado tanto de la actuación médica en el hospital de los pacientes ingresados como de aquellos pacientes no ingresados sobre los que se realizan visitas y pruebas adicionales. Los pacientes hospitalizados, pueden ingresar en la unidad de corta estancia, en medicina interna o en cardiología durante un periodo de tiempo identificado a partir de la opinión de expertos clínicos locales y el estudio EAHFE18. Se consideró que la información que ofrece el disponer de los resultados de la determinación NT-proBNP implica que la estancia hospitalaria del paciente ingresado se reduzca en 3 días19. Los expertos consultados también identificaron aquellas pruebas diagnósticas necesarias para el manejo clínico según el tipo de paciente. Por otro lado, se identificaron aquellos pacientes hospitalizados que requirieron una resincronización cardiaca. Otros procedimientos tales como el cateterismo o estudios electrofisiológicos, fueron considerados como parte del coste por hospitalización.
Los recursos identificados fueron valorados económicamente en euros del 2010 a partir de una base de datos de costes unitarios españoles20 para estimar el coste total por tipo de paciente para ambas alternativas (tabla 2). No se aplicó tasa de descuento alguna debido a que el periodo de tiempo considerado fue inferior a un año.
Coste total por tipo de paciente
| Alternativa ECC en SU | Probabilidad ALTA | Probabilidad INTERMEDIA | Probabilidad BAJA | |||
| Hospitalizado | Hospitalizado | Hospitalizado | ||||
| Sí | No | Sí | No | Sí | No | |
| ECC en SU | 240,29€ | 239,27€ | 239,27€ | 239,27€ | 239,27€ | 239,27€ |
| Coste en hospital | 7.179,09€ | - | 7.171,86€ | - | 6.937,07€ | - |
| Coste fuera del hospital | - | 933,42€ | - | 627,82€ | - | 429,50€ |
| Coste total | 7.419,38€ | 1.172,69€ | 7.411,14€ | 867,09€ | 7.176,35€ | 668,77€ |
| Alternativa NT-ProBNP+ECC en SU | Determinación POSITIVA | Determinación NEGATIVA | ||
| Hospitalizado | Hospitalizado | |||
| Sí | No | Sí | No | |
| ECC en SU | 251,29€ | 250,27€ | 250,27€ | 250,27€ |
| Coste en hospital | 4.790,31€ | - | 5.419,55€ | - |
| Coste fuera del hospital | - | 805,44€ | - | 429,50€ |
| Coste total | 5.041,60€ | 1.055,71€ | 5.669,82€ | 679,77€ |
Con el fin de valorar la influencia de la incertidumbre de los parámetros incluidos en el análisis sobre los resultados del estudio y validar la robustez de los resultados obtenidos, se llevaron a cabo diversos análisis de sensibilidad. La influencia de varios parámetros clave del modelo, fue evaluada a través de análisis de sensibilidad univariante y multivariante. Los parámetros claves modificados fueron:
- -
Porcentaje de pacientes hospitalizados: se aplicó una reducción del 10% sobre el porcentaje de pacientes hospitalizados para ambas alternativas por separado.
- -
Porcentaje de pacientes clasificados con probabilidad intermedia de IC a partir del ECC: para analizar el resultado sobre los pacientes con mayor incertidumbre de diagnóstico, se consideró que el 100% de los pacientes del grupo diagnosticado mediante ECC eran clasificados como con probabilidad intermedia de IC.
- -
Reducción de días de estancia a partir de conocer el resultado de la determinación NT-proBNP: se consideraron los mismos días de estancia hospitalaria para ambos grupos.
- -
Valores de sensibilidad/especificidad de la determinación NT-proBNP: debido a la existencia de diferentes puntos de corte, se analizaron los resultados con diferentes valores de sensibilidad y especificidad de la determinación NT-proBNP.
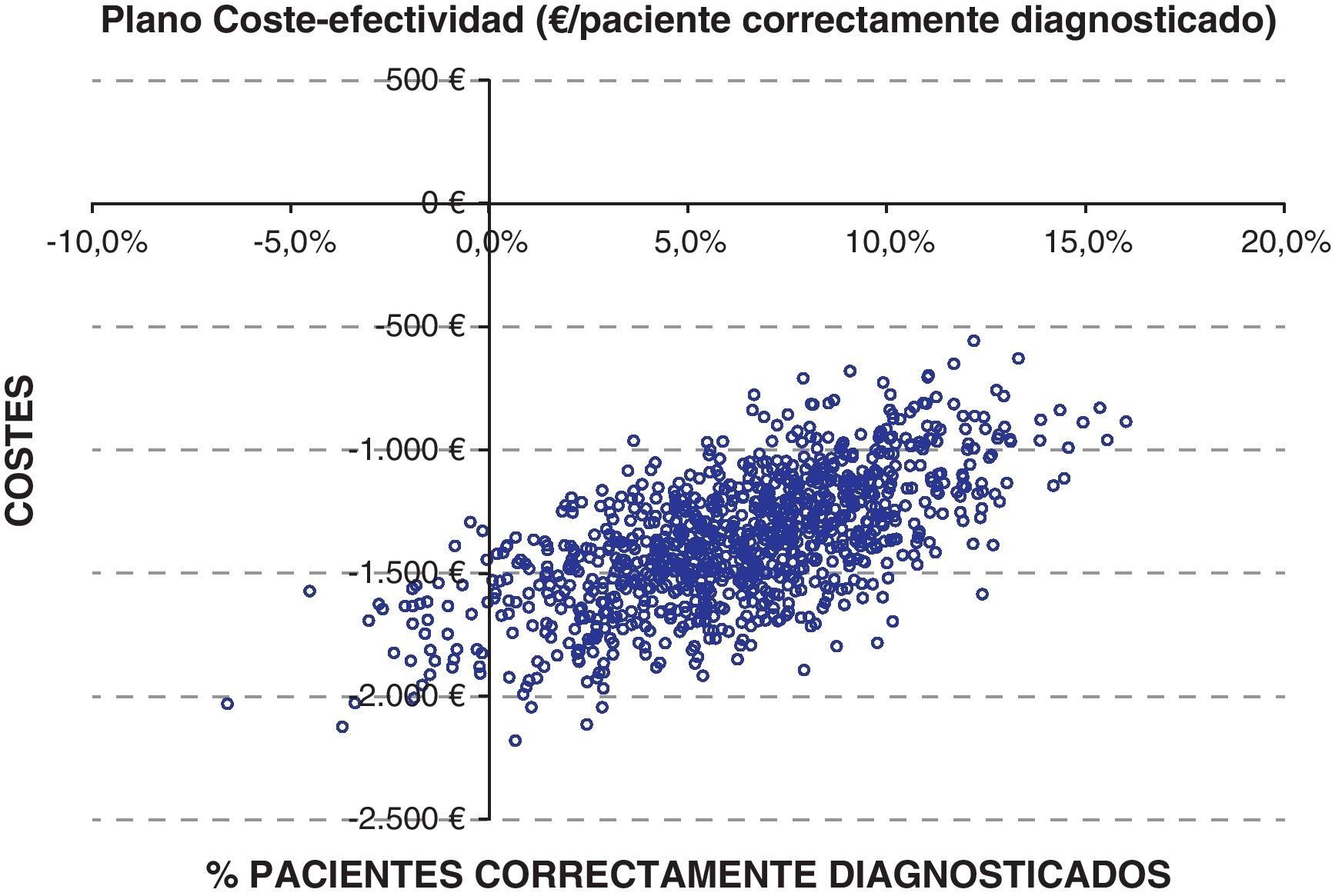
De forma adicional, se llevó a cabo un análisis de sensibilidad probabilístico mediante la técnica de Monte-Carlo de segundo orden, siguiendo las recomendaciones internacionales más relevantes sobre el análisis de la incertidumbre de los estudios de evaluación económica en el ámbito sanitario21–23. Se simularon los resultados del caso base del modelo sobre una cohorte hipotética de 1.000 pacientes con el fin de observar la probabilidad con la que los resultados se mantienen estables ante la variación simultánea de los principales parámetros incluidos. El coste y efectividad (porcentaje de pacientes correctamente diagnosticados) incrementales de cada simulación realizada, se representó mediante puntos individuales en un plano de coste-efectividad. Tal variación fue realizada asignando una distribución triangular para los costes y para la reducción de estancia hospitalaria, una distribución Dirichlet para la probabilidad de clasificación del diagnóstico mediante ECC y una distribución beta para el resto de parámetros (prevalencia de IC, probabilidad de hospitalización, sensibilidades y especificidades).
ResultadosLa diferencia de costes entre paciente hospitalizado y no hospitalizado fue de entre 6.247€ y 6.544€ para los diferentes tipos de pacientes del grupo ECC, mientras que para el grupo NT-proBNP la diferencia osciló entre 3.986€ y 4.990€.
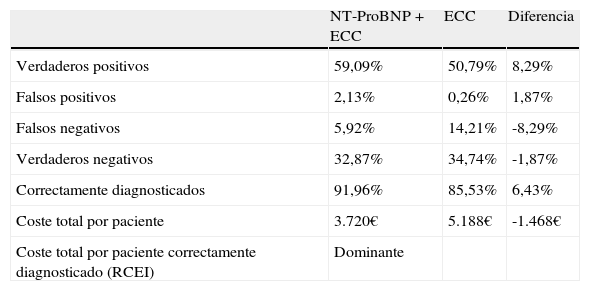
En el análisis del caso base, el coste total acumulado durante 60 días de los pacientes que acuden al SU con síntomas de disnea y son diagnosticados por IC mediante la determinación NT-proBNP añadida a ECC fue de 3.720€ comparado con 5.188€ con los diagnosticados únicamente mediante ECC (tabla 3). Por lo tanto, añadir NT-proBNP al ECC produce un ahorro del 28% por paciente durante 60 días respecto al diagnóstico mediante ECC.
Resultados del caso base
| NT-ProBNP+ECC | ECC | Diferencia | |
| Verdaderos positivos | 59,09% | 50,79% | 8,29% |
| Falsos positivos | 2,13% | 0,26% | 1,87% |
| Falsos negativos | 5,92% | 14,21% | -8,29% |
| Verdaderos negativos | 32,87% | 34,74% | -1,87% |
| Correctamente diagnosticados | 91,96% | 85,53% | 6,43% |
| Coste total por paciente | 3.720€ | 5.188€ | -1.468€ |
| Coste total por paciente correctamente diagnosticado (RCEI) | Dominante |
RCEI: Razón de coste efectividad incremental.
También, se observó que la distribución de los costes de hospitalización alcanzó el 88% para NT-proBNP y el 92% para ECC (representando un ahorro de 1.510€). La diferencia del resto de costes fue algo mayor para el grupo NT-proBNP (42€).Con respecto a las hospitalizaciones, los pacientes clasificados con una probabilidad alta, media y baja de IC fueron hospitalizados en el 90, 76 y 50%, respectivamente. Los pacientes con la determinación NT-proBNP positiva fueron hospitalizados en el 79% de los casos y los negativos en el 44%. Adicionalmente, la información del resultado de la determinación NT-proBNP, permitió evitar un 1,2% de hospitalizaciones con respecto al diagnóstico mediante ECC (66,3 frente al 67,5% de hospitalizaciones, respectivamente). Por otro lado, un 6,43% más de pacientes fue correctamente diagnosticado de la causa de su disnea en el SU mediante la opción de la determinación NT-proBNP en comparación con el ECC (91,96 y 85,53%, respectivamente).
Los resultados incrementales obtenidos para el caso base muestran a la opción de añadir la determinación NT-proBNP como dominante frente al diagnóstico mediante ECC al suponer un menor coste y un mayor porcentaje de pacientes correctamente diagnosticados. Asimismo, teniendo en cuenta las hospitalizaciones evitadas, el ratio coste efectividad por hospitalización evitada mostraría a la determinación NT-proBNP como una estrategia dominante.
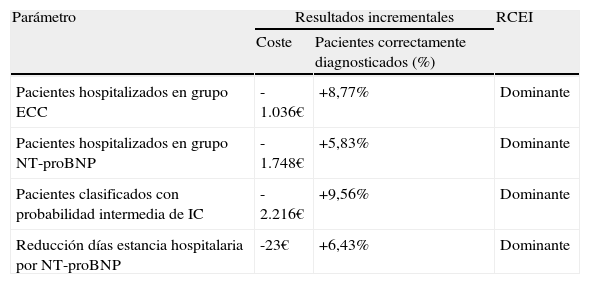
Resultados del análisis de sensibilidadLos análisis de sensibilidad univariante y multivariante realizados (tabla 4) mostraron como el parámetro de mayor influencia en los resultados es la reducción de la estancia hospitalaria cuando se conoce el resultado de la determinación NT-proBNP. Pese a no considerar diferencias en los días de estancia hospitalaria entre ambos grupos, los costes incrementales entre ellos fueron mínimos (23€ de ahorro para la alternativa de añadir la determinación NT-proBNP). El análisis de los parámetros considerados no varió las conclusiones de los resultados del caso base.
Resultados del análisis de sensibilidad univariante y multivariante
| Parámetro | Resultados incrementales | RCEI | |
| Coste | Pacientes correctamente diagnosticados (%) | ||
| Pacientes hospitalizados en grupo ECC | -1.036€ | +8,77% | Dominante |
| Pacientes hospitalizados en grupo NT-proBNP | -1.748€ | +5,83% | Dominante |
| Pacientes clasificados con probabilidad intermedia de IC | -2.216€ | +9,56% | Dominante |
| Reducción días estancia hospitalaria por NT-proBNP | -23€ | +6,43% | Dominante |
RCEI: Razón de coste efectividad incremental.
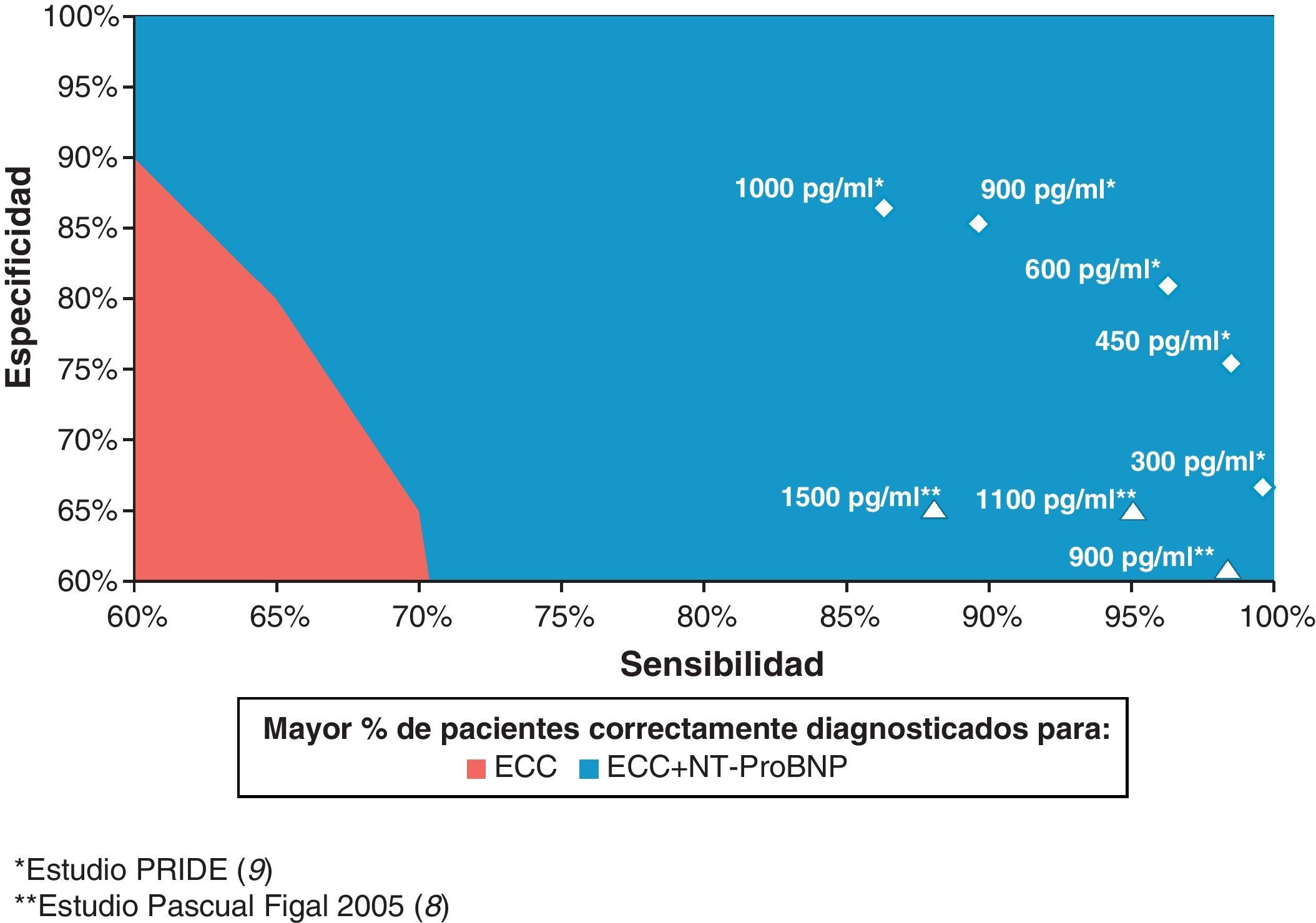
Diferentes puntos de corte de la determinación NT-proBNP fueron analizados de forma gráfica (fig. 2) mostrando cómo, si bien la alternativa diagnóstica con la determinación NT-proBNP resultó con menos costes que ECC en todos los casos, únicamente si esta presentara una sensibilidad por debajo del 70% y una especificidad por debajo del 90%, el diagnóstico mediante ECC presentaría un mayor porcentaje de pacientes correctamente diagnosticados.
El análisis de sensibilidad probabilístico muestra la robustez de los resultados del caso base ya que más del 90% de las simulaciones muestran un menor coste y una mayor efectividad para la opción de incluir la determinación NT-proBNP al ECC en el diagnóstico de los pacientes con disnea que acuden al SU (fig. 3).
DiscusiónLos resultados del presente estudio muestran como la adición de la determinación NT-proBNP al ECC para el diagnóstico de pacientes con disnea y sospecha de IC en los SU españoles tiene una influencia positiva tanto clínica como económicamente en un periodo observado de 60 días. Así, el coste medio por paciente fue un 28% menor al incluir la determinación NT-proBNP en el diagnóstico (3.720€ y 5.188€ para el ECC incluyendo o no la determinación, respectivamente), principalmente debido a evitar un 1,8% de las hospitalizaciones así como al hecho de que la disponibilidad de los resultados de la determinación permiten reducir en unos 3 días la estancia de los pacientes hospitalizados. Clínicamente, los resultados mostraron como la adición de la determinación NT-proBNP permitió diagnosticar correctamente un mayor porcentaje de casos en comparación con el ECC sin esta.
Pese a que los resultados del análisis de sensibilidad realizado mostraron a los anteriores resultados como robustos, cabe mencionar que el estudio presenta diversas limitaciones. En primer lugar, no se ha establecido un punto de corte definitivo para el diagnóstico de IC y este puede variar dependiendo de la edad y el género del paciente. Sin embargo, el punto de corte utilizado de 900pg/mlha sido considerado como óptimo en diversos estudios8,9 y el análisis de sensibilidad realizado sobre otros puntos de corte no ha variado las conclusiones del resultado obtenido. En segundo lugar, destacar que los datos utilizados en el análisis provinieron principalmente del estudio PRIDE que, aunque prospectivo, no era aleatorizado. A pesar de ello, este tipo de estudio permitió ocultar los resultados de la determinación a la decisión del médico del SU sobre el diagnóstico mediante el ECC para posteriormente poder comparar el resultado con el diagnóstico de la determinación NT-proBNP. Otra posible limitación de utilizar datos del estudio PRIDE es que este fue llevado a cabo en Estados Unidos y, por lo tanto, las características epidemiológicas de los pacientes pueden diferir a las de la población española. En relación a este punto, cabe indicar que las probabilidades utilizadas por el modelo fueron validadas mediante panel de expertos clínicos locales (médicos de SU y cardiología). En tercer lugar, el hecho de que la mayor parte del menor coste que resulta con el uso de la determinación NT-proBNP se base en una reducción de los días de hospitalización tras el alta del SU puede representar una limitación del estudio. Respecto a ello, cabe comentar que diversos estudios reafirman este hecho aunque no en la misma medida15,24,25 y que la variabilidad de este dato fue analizada mediante el análisis de sensibilidad llevado a cabo. Otra posible limitación del estudio recae en valorar el coste-efectividad incremental del estudio a través del coste por paciente correctamente diagnosticado, ya que no existe un umbral de coste efectividad establecido para este tipo de medida que indique la disponibilidad a pagar del sistema sanitario. En la evaluación económica de nuevas tecnologías sanitarias, la gran mayoría de casos describen a una nueva tecnología más efectiva pero a un mayor coste. La dificultad para el decisor radica en determinar cuanto más pagar por una mayor efectividad. Esta disponibilidad a pagar del sistema es comúnmente aceptada en el caso de años de vida ajustados por calidad (AVAC o, en inglés, QALYs) ganados (30.000€/AVAC ganado)26–28. El hecho de que el resultado muestre a la determinación NT-proBNP como dominante (es decir, conlleva un menor coste e incrementa la efectividad), hace que no sea necesario plantear una disponibilidad a pagar determinada.
Por último, comentar que los resultados del presente análisis se limitan al estudio del valor diagnóstico de la determinación NT-proBNP en pacientes con disnea que acuden al SU. Sin embargo, la determinación NT-proBNP también ha demostrado ser un buen marcador de riesgo de morbilidad y mortalidad29,30. En el ámbito de la atención primaria, la determinación BNP ha demostrado que puede permitir descartar la presencia de disfunción ventricular sistólica en pacientes asintomáticos de alto riesgo de IC31. Futuros análisis deberían estudiar el valor de los péptidos natriuréticos cerebrales como marcadores pronóstico, su utilidad en el manejo de los pacientes con IC o el diagnóstico en el ámbito ambulatorio.
Diversos estudios, tanto en el contexto internacional como español, han evaluado el uso de la determinación NT-proBNP en el diagnóstico de pacientes con disnea en los SU. Pese a ello, este estudio representa la primera evaluación económica en el contexto español que se lleva a cabo en relación a la determinación NT-proBNP. Los resultados económicos obtenidos en el presente estudio (un ahorro medio por paciente de 1.468€) pueden ser comparados con otros estudios internacionales en los que se observó un ahorro del coste medio por paciente al utilizar este tipo de marcadores junto al ECC16,24,25. En la evaluación económica llevada a cabo a partir del estudio PRIDE en Estados Unidos16 con un seguimiento de 60 días y que ha sido la base de nuestro estudio, el ahorro medio estimado por paciente fue de 430€ (474$), principalmente debidos a un menor porcentaje de ingresos y una menor duración de la estancia de estos. En un estudio a un año llevado a cabo en Suiza, el ahorro medio por paciente se estimó en alrededor de 1.749€ (2.000$), aunque esta diferencia ya se observó a los 60 días del estudio24. En otro análisis llevado a cabo en Holanda para un periodo de 30 días, el ahorro medio por paciente se situó en 1.049€ (1.364$)25.
La disponibilidad de una prueba diagnóstica rápida, fiable y de fácil interpretación tiene una especial relevancia en el SU ante la incertidumbre y premura asociada al manejo clínico de los pacientes con disnea con sospecha de IC. El NT-proBNP representa un útil biomarcador en el diagnóstico de IC en el SU en el SNS.
FinanciaciónEl estudio ha contado con la financiación de Ortho-Clinical Diagnostics (part of the Johnson & Johnson family of companies) para su realización. El análisis lo realizó una empresa consultora independiente contratada por Ortho-Clinical Diagnostics (part of the Johnson & Johnson family of companies) con ese fin.
Contribuciones de autoríaRodríguez JM desarrolló la idea del estudio, participó en su diseño y supervisó todo el estudio. Llorens P y Moreu J aportaron la información necesaria basada en su experiencia como investigadores principales en este campo. Pérez-Alcántara F y Crespo C participaron en el diseño del estudio, llevaron a cabo la investigación, realizaron el análisis y el borrador del manuscrito. Todos los autores contribuyeron y aprobaron la versión final del manuscrito.
Conflicto de interesesEl estudio fue financiado por Ortho-Clinical Diagnostics (part of the Johnson & Johnson family of companies), fabricante del test NT-proBNP. El Dr. Llorens P y Dr. Moreu J recibieron honorarios por consultoría de Ortho-Clinical Diagnostics (part of the Johnson & Johnson family of companies). Pérez-Alcántara F y Crespo C son empleados son empleados de Oblikue Consulting S.L., consultora independiente contratada para la realización del estudio. Rodríguez JM es empleado de Johnson & Johnson, S.A.