La macroamilasemia debe sospecharse cuando un paciente presenta una concentración catalítica elevada de la α-amilasa plasmática, sin la presencia de datos clínicos que confirmen la existencia de una enfermedad pancreática o parotídea.
La macroamilasemia, en la mayoría de los casos, es un complejo formado por la α-amilasa y las inmunoglobulinas plasmáticas que causa una hiperamilasemia con la amilasuria normal o baja.
El diagnóstico diferencial con las otras causas de hiperamilasemia es imprescindible para evitar las exploraciones complementarias y los tratamientos invasivos innecesarios.
Se presenta el caso de un varón de 53 años con dolor abdominal e hiperamilasemia, diagnosticado inicialmente de pancreatitis aguda.
Macroamylasaemia should be suspected when a patient has a high catalytic concentration of plasma α-amylase in the absence of clinical data confirming the existence of a pancreatic or parotid disease.
In most cases, macroamylasaemia is a complex of α-amylase bound to plasma immunoglobulins that cause hyperamylasaemia with low or normal urine amylase.
The differential diagnosis with other causes of hyperamylasaemia is essential to avoid unnecessary additional examinations and invasive treatments.
The case is presented of a 53 year-old male with abdominal pain and a high plasma amylase, initially diagnosed with acute pancreatitis.
La pancreatitis aguda es un cuadro clínico que se caracteriza bioquímicamente por un aumento plasmático de la concentración catalítica de las enzimas α-amilasa (EC 3.2.1.1) y lipasa (EC 3.1.1.3)1.
Las principales causas de hiperamilasemia no pancreática son las enfermedades de las glándulas salivares (parotiditis, litiasis), enfermedades intestinales (infarto intestinal, enfermedad celiaca, colitis ulcerosa, peritonitis), enfermedades hepáticas, neoplasias, cetoacidosis diabética, insuficiencia renal, embarazo ectópico, ovario poliquístico, traumatismo craneal y macroamilasemia2,3.
La macroamilasemia es una alteración bioquímica, de etiopatogenia desconocida y caracterizada por la elevación de la concentración catalítica de la α-amilasa plasmática a causa de los macrocomplejos circulantes, sin que exista un incremento de la secreción de la enzima.
La existencia de la macroamilasa fue descrita inicialmente por Wilding en el año 19644, aunque el término de macroamilasemia fue propuesto en el año 1967 por Berk5.
Los macrocomplejos están formados por una molécula de α-amilasa (de origen pancreático o salival), unida a una proteína plasmática, que suele ser una inmunoglobulina A (92%) aunque también puede ser de clase G, polímeros de varias moléculas de α-amilasa y con menor frecuencia una glicoproteína o un polisacárido6. Estas macromoléculas no se filtran por el riñón por su elevado peso molecular, por lo que la actividad de la α-amilasa urinaria no estará aumentada, siempre que la función renal sea normal7.
La medición de los macrocomplejos debe realizarse con métodos de medida específicos como la electroforesis, la cromatografía, la precipitación con polietilenglicol (PEG) y la ultrafiltración8–10.
Actualmente se sabe que la macroamilasemia es un proceso benigno, que no requiere tratamiento. El principal interés clínico radica en la necesidad de distinguirla de otras situaciones que cursan con una hiperamilasemia2.
La macroamilasemia puede hallarse en individuos asintomáticos, pero es más frecuente en los pacientes con dolor abdominal porque en ellos se estudia la función pancreática8.
Se presenta el caso clínico de un paciente que ingresa por un dolor abdominal e hiperamilasemia, siendo inicialmente sugestivo de una pancreatitis aguda, aunque posteriormente se sospechó que se trataba de una macroamilasemia.
Caso clínicoPaciente varón de 53 años que acude al Servicio de Urgencias por presentar un cuadro de dolor abdominal a nivel de epigastrio e hipocondrio, de cuatro días de evolución, acompañado de algún episodio aislado de náuseas, sin otros datos de interés clínico. Como antecedentes personales destacan episodios de cólicos renales previos y ser bebedor de 40g/día de etanol.
En la exploración física inicial se encuentra consciente, orientado, con buen estado general. Exploración cardiopulmonar normal. Abdomen blando y depresible, doloroso a la palpación superficial de mesogastrio (exacerbación 6/10), sin signos de peritonismo, y con peristaltismo conservado. No se palpan masas ni megalias. Resto de exploración anodina.
Se realizan las siguientes exploraciones complementarias:
- -
Laboratorio: α-amilasa 1.078 UI/L, lipasa 48 UI/L, aspartatoaminotransferasa (AST/GOT) 58 UI/L, glucosa 105mg/dL, urea 52mg/dL, creatinina 1,1mg/dL (Architect ci-8200, Abbott).
- -
Ecografía: aumento difuso de la ecorrefringencia hepática que puede corresponder con una esteatosis incipiente. Aspecto edematoso a nivel de cabeza y cuerpo de páncreas, que sugiere proceso inflamatorio agudo. Pequeña cantidad de líquido libre en el receso recto-vesical.
- -
Tomografía computarizada: hígado, páncreas y vías biliares sin alteraciones. Hallazgos sugestivos de posible tiflitis y moderada cantidad de líquido ascítico abdominal.
No se utilizaron derivados de opiáceos para la analgesia, ni tampoco maniobras diagnósticas o terapeúticas que pudieran originar la elevación de la α-amilasa por lo que el paciente ingresa con el diagnóstico de pancreatitis.
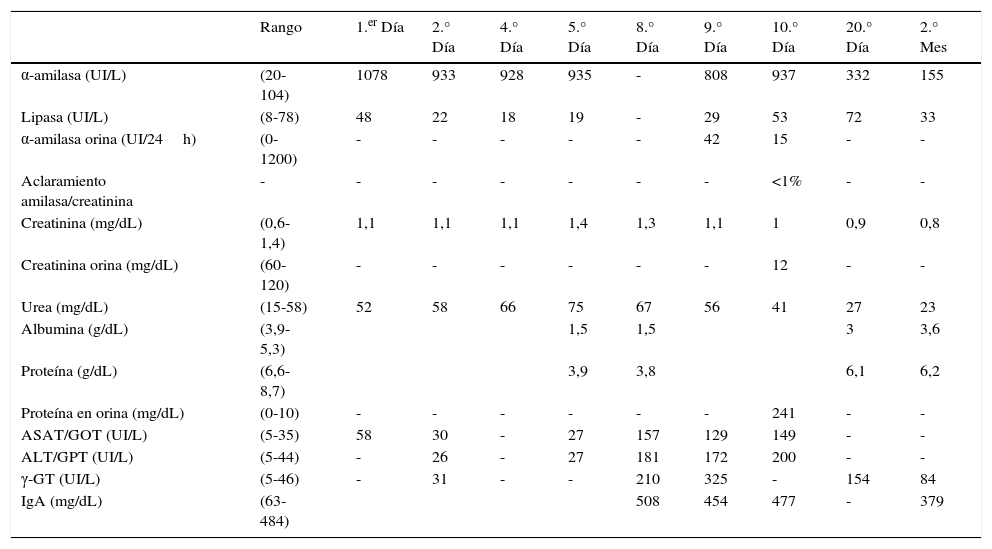
En la tabla 1 se recogen los resultados analíticos de interés desde el ingreso hasta el alta. Las concentraciones catalíticas en plasma de la lipasa estuvieron siempre dentro del intervalo de referencia. Los resultados de la serología infecciosa de hepatitis B, C, virus de la inmunodeficiencia humana fueron negativos. Los marcadores tumorales, anticuerpos (antitiroideos, antinucleares, anticitoplasma de neutrófilos, antimembrana basal glomerular, antitransglutaminasa), factor reumatoide, crioglobulinas, complemento y hemograma, presentaron alteraciones irrelevantes.
Evolución de las magnitudes analíticas realizadas al paciente
| Rango | 1.er Día | 2.° Día | 4.° Día | 5.° Día | 8.° Día | 9.° Día | 10.° Día | 20.° Día | 2.° Mes | |
|---|---|---|---|---|---|---|---|---|---|---|
| α-amilasa (UI/L) | (20-104) | 1078 | 933 | 928 | 935 | - | 808 | 937 | 332 | 155 |
| Lipasa (UI/L) | (8-78) | 48 | 22 | 18 | 19 | - | 29 | 53 | 72 | 33 |
| α-amilasa orina (UI/24h) | (0-1200) | - | - | - | - | - | 42 | 15 | - | - |
| Aclaramiento amilasa/creatinina | - | - | - | - | - | - | - | <1% | - | - |
| Creatinina (mg/dL) | (0,6-1,4) | 1,1 | 1,1 | 1,1 | 1,4 | 1,3 | 1,1 | 1 | 0,9 | 0,8 |
| Creatinina orina (mg/dL) | (60-120) | - | - | - | - | - | - | 12 | - | - |
| Urea (mg/dL) | (15-58) | 52 | 58 | 66 | 75 | 67 | 56 | 41 | 27 | 23 |
| Albumina (g/dL) | (3,9-5,3) | 1,5 | 1,5 | 3 | 3,6 | |||||
| Proteína (g/dL) | (6,6-8,7) | 3,9 | 3,8 | 6,1 | 6,2 | |||||
| Proteína en orina (mg/dL) | (0-10) | - | - | - | - | - | - | 241 | - | - |
| ASAT/GOT (UI/L) | (5-35) | 58 | 30 | - | 27 | 157 | 129 | 149 | - | - |
| ALT/GPT (UI/L) | (5-44) | - | 26 | - | 27 | 181 | 172 | 200 | - | - |
| γ-GT (UI/L) | (5-46) | - | 31 | - | - | 210 | 325 | - | 154 | 84 |
| IgA (mg/dL) | (63-484) | 508 | 454 | 477 | - | 379 |
AST/GOT: aspartatoaminotransferasa; ALT/GPT: alaninoaminotransferasa; γ-GT: gammaglutamiltransferasa; IgA:inmunoglobulina A.
Al octavo día del ingreso se observa en el proteinograma un puente beta-gamma, acompañado de actividad elevada de las enzimas hepáticas: AST/GOT 157 UI/L, alaninoaminotransferasa (ALT/GPT) 181 UI/L, gammaglutamiltransferasa (γ-GT) 210 UI/L, con concentración baja de albúmina 1,5g/dL (proteína 3,8g/dL), elevación de inmunoglobulina IgA 508mg/dL (IgA), y valores de las inmunoglobulinas G y M dentro del rango de referencia.
Ante la ausencia de clínica compatible con una enfermedad pancreática, y la persistencia de la hiperamilasemia, se mide la actividad de α-amilasa y la concentración de proteína en orina de 24h, y se valora la posibilidad de que se trate de una macroamilasa.
Los resultados bioquímicos de la orina fueron: α- amilasa de 42 UI/L, con un cociente de los aclaramientos de amilasa y creatinina<1%, y una proteinuria de 241mg/dL, persistiendo la actividad elevada de la α-amilasa plasmática, enzimas hepáticas e IgA.
Después de todas las pruebas anteriormente referidas, descartando la pancreatitis, lo más relevante es el síndrome nefrótico que presentó el paciente.
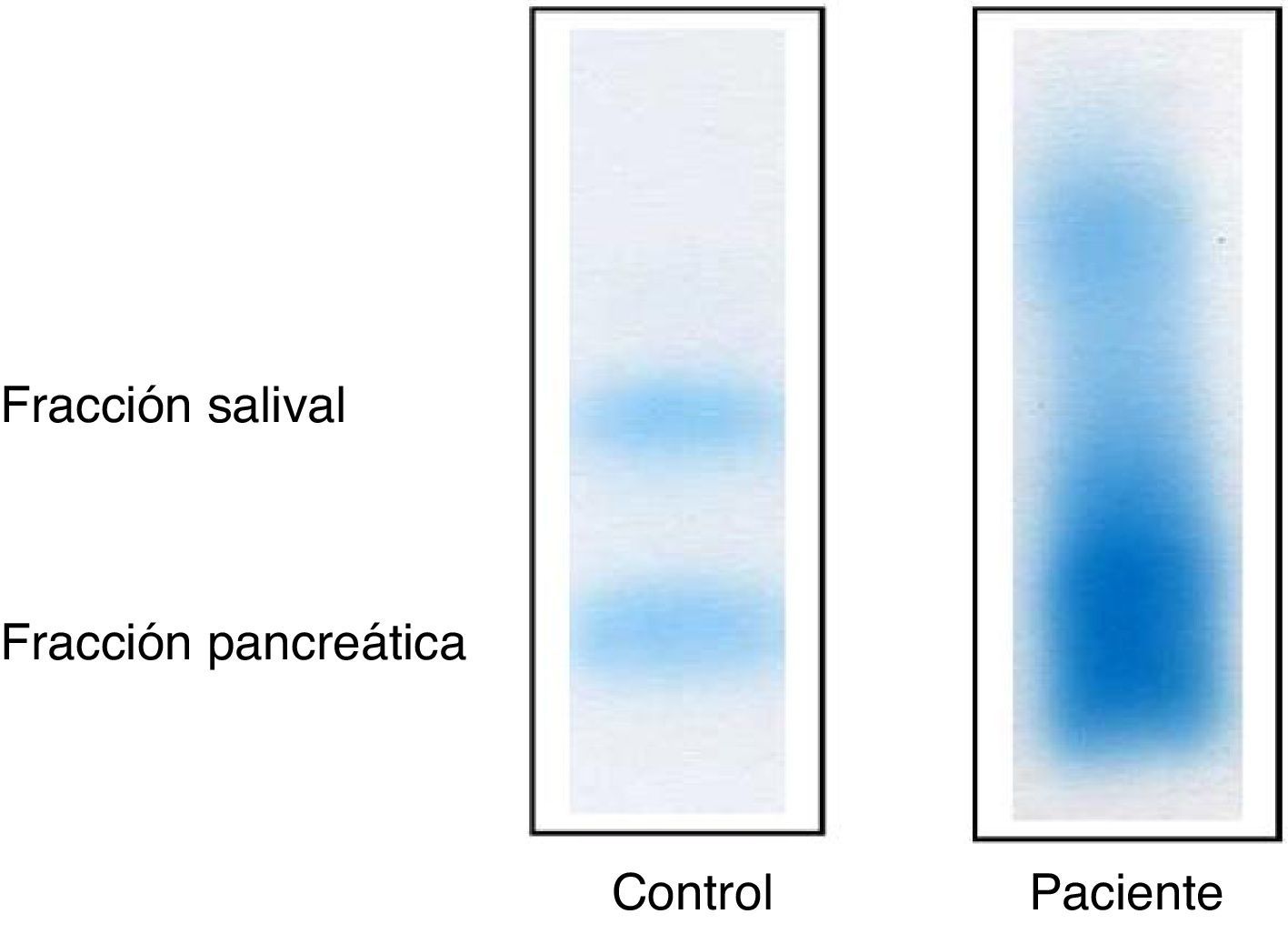
Para la confirmación de la macroamilasemia se realizó un estudio de macroamilasa en suero con PEG. El porcentaje de actividad precipitado de la α-amilasa fue de 65,3% (presencia de macroamilasa cuando la actividad precipitada es ≥73%)8,9. Ante el cuadro clínico del paciente y la actividad elevada de la α-amilasa, se realiza electroforesis en gel de agarosa, que sugirió presencia de macroamilasa con un desplazamiento en banda de las isoenzimas de α-amilasa, sin poder diferenciar el porcentaje correspondiente de cada fracción de α-amilasa (S3+S4, S2 ni P2) (fig. 1) (realizado en laboratorio externo). Después de un mes de ingreso hospitalario el paciente es dado de alta con los diagnósticos de síndrome nefrótico, posible tiflitis y esteatosis incipiente, continuando su estudio en la unidad de nefrología.
Dos meses después del alta acude al Servicio de Urgencias con un cuadro de dolor abdominal similar al de su ingreso, sin resultados de laboratorio relevantes, salvo una actividad de α-amilasa de 155 UI/L (fracción P2 del 43,2%), lipasa 33 UI/L, γ-GT 84 UI/L e IgA 379mg/dL. Se le administra analgesia y se le indica el seguimiento de forma ambulatoria.
DiscusiónEn nuestro caso clínico se puede descartar la hiperamilasemia asociada a entidades específicas por los resultados negativos obtenidos para: insuficiencia renal, infección por virus de la inmunodeficiencia humana, hepatitis, enfermedad celiaca, neoplasias, enfermedad autoinmune y crioglobulinemia.
El diagnóstico bioquímico de sospecha de una macroamilasemia se establece al detectar una hiperamilasemia persistente con normalidad del resto de marcadores plasmáticos de función pancreática, amilasuria normal o reducida, función renal normal y cociente entre aclaramiento de α-amilasa y aclaramiento de creatinina <1%, estableciendo la identificación del macrocomplejo mediante técnicas PEG, electroforesis o cromatografía8–10.
La muestra se estudió mediante precipitación con PEG y su resultado fue negativo (65,3% de precipitación). Para obtener resultados positivos con el PEG (≥73% de precipitación), se necesitan valores de macroamilasa muy elevados6. Sin embargo, otros estudios establecen el PEG como técnica de elección y comprobación de los resultados por ultrafiltración9.
Los puntos de corte establecidos para la precipitación con PEG han cambiado desde los primeros estudios realizados por Levitt y Ellis, depende de la población estudiada y de la concentración de PEG utilizada9–11. El valor obtenido en la muestra analizada (65,3%) está muy cerca del punto de corte (≥73% de precipitación), ya que al carecer de valores de referencia para nuestra población se utilizaron los descritos en la bibliografía9.
La electroforesis mostraba un patrón difuso que sugería la presencia de una macroamilasa debida a la formación de complejos de α-amilasa e inmunoglobulinas.
La imagen electroforética de la figura 1 podría deberse a la superposición de las enzimas pancreáticas y salivales, debido a producción ectópica por tumores de isoenzimas salivales (pulmón, ovario, próstata, etc.), con aumento de la actividad catalítica de la α-amilasa12. Sin embargo, se descartó la presencia de neoplasia.
En la analítica realizada a los dos meses se aprecia un descenso de la actividad de la α-amilasa y de la concentración de IgA, estando cerca del rango de referencia del laboratorio. La evolución de la α-amilasa nos podría hacer pensar en una hiperamilasemia reversible, pues las cifras de α-amilasa se han ido normalizando a la vez que las de IgA.
El paciente continúa en estudio en la unidad de nefrología, por el síndrome nefrótico presentado, pendiente de la ecografía y biopsia renal.
Se puede concluir que el interés del caso clínico consiste en las dudas existentes respecto a la hiperamilasemia del paciente y de las limitaciones del método de precipitación con PEG para identificar una macroamilasemia.
La macroamilasa debe ser siempre considerada en el diagnóstico diferencial del paciente con actividades altas de α-amilasa plasmática, persistentes en el tiempo, pero que no tiene síntomas de afectación pancreática o de la glándula salival, de esa forma se evitarán maniobras diagnósticas y terapéuticas invasivas e innecesarias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.