Las lesiones por arma de fuego son poco frecuentes en Europa. Deben ser consideradas un desafío clínico y quirúrgico como consecuencia de la gravedad de las lesiones óseas, de partes blandas y de cobertura cutánea. También son de importancia por la gran cantidad de recursos que se utilizan para el cuidado de estos pacientes y por sus mayores estancias hospitalarias.
Presentamos un caso clínico tratado en el Servicio de Cirugía Ortopédica y Traumatología del Complejo Hospitalario Universitario de Santiago de Compostela, discutiendo las opciones de tratamiento que actualmente se consideran las más utilizadas.
Tras el análisis de los datos obtenidos de la revisión de este caso podríamos concluir que ante una lesión por arma de fuego con afectación ósea importante inicialmente se debe descartar afectación neurovascular. Se debe realizar de forma urgente una reparación vascular, estabilización ósea, desbridamiento y lavado de la zona. Posteriormente, osteosíntesis vs. artrodesis más reparación de las lesiones de partes blandas. En fracturas conminutas de cuboides en asociación con otras fracturas una buena opción es la colocación de una placa puente de calcáneo a los metatarsianos con injerto y artrodesis de las articulaciones afectas. En defectos cutáneos de tamaño moderado-grande y distales, las opciones de cobertura mediante colgajos pediculados son limitadas, debiendo valorar diferentes opciones según la integridad de los paquetes vasculonerviosos y el tipo de injerto óseo.
Firearm injuries are rare in Europe. They should be considered a clinical and surgical challenge because of the severity of bone lesions, soft tissue and skin coverage. They are also important for the large amount of resources used for the care of these patients and their long hospitalizations.
We report a case treated in the Department of Orthopedic Surgery and Traumatology of the University Hospital of Santiago de Compostela, discussing treatment options currently considered as the most used.
After analyzing the data obtained from the review of this case we might conclude that, in the presence of a gunshot injury with significant bone involvement, initially, neurovascular involvement of the member should be ruled. Vascular repair, bone stabilization, debridement and lavage of the area must be performed urgently. Subsequently, osteosynthesis vs. arthrodesis must be performed, as well as soft tissue injury repair. In comminuted fractures of the cuboid associated to other fractures, other good option is the placement of a bridge plate from calcaneus to the metatarsals, bone graft and arthrodesis of the affected joints. In distal moderate-large size skin defects, coverage options are limited by pedicle flaps, having to evaluate different options depending on the integrity of the vascular-nerve bundles and the type of bone graft.
Las lesiones por arma de fuego deben ser consideradas un desafío clínico y quirúrgico como consecuencia de la gravedad de la lesiones óseas, de partes blandas y de cobertura cutánea. También son de importancia por la gran cantidad de recursos que se utilizan para el cuidado de estos pacientes y por sus mayores estancias hospitalarias1,2.
Las lesiones óseas por arma de fuego en Europa son poco frecuentes. De ellas, un 61% afectan a las extremidades y solo un 3% de ellas al pie. Se dan con mayor frecuencia en varones. Tienen un alto riesgo de complicaciones, sobre todo de lesiones vasculonerviosas, infección y gran afectación de partes blandas2–4.
Las heridas por arma de fuego se clasifican como heridas de baja o alta velocidad. Las heridas de baja velocidad son menos graves y más frecuentes en la población civil. En las heridas de alta velocidad, como las armas de guerra y caza, el daño tisular es más importante, requiriendo en un alto porcentaje la amputación del miembro afecto1,4,5.
También se pueden clasificar según el alcance: las tipo iii, directamente sobre la piel (a quemarropa); las tipo ii, de corto alcance, como la que describiremos en este caso; las tipo i, de largo alcance. Es importante saber que en las lesiones tipo ii hay un daño de tejidos blandos en un 43-59%, lesiones óseas en un 38-48%, lesiones vasculares en un 23-35% y un riesgo relativo de amputación de hasta un 20%2,5–8.
Sobre el tratamiento, la mayoría de los autores recomiendan dividirlo en 2 momentos. Inicialmente, se debe realizar un lavado profundo, un desbridamiento amplio y antibioterapia precoz. Si se necesita, hay que realizar también estabilización ósea y reparación vascular. Y de forma diferida, se realizará un tratamiento definitivo, valorando la realización de osteosíntesis definitiva vs. artrodesis, reparación vasculonerviosa y reparación de partes blandas (colgajos cutáneos)1–3,5.
Caso clínicoSe trata de un varón de 43 años de edad, vigilante de seguridad y con antecedentes personales de hiperlipidemia en tratamiento y asma. Acudió al Servicio de Urgencias tras un accidente fortuito mientras estaba cazando. Se produjo tras un disparo accidental con la escopeta cuando la tenía apoyada sobre la región lateral del retro-medio pie.
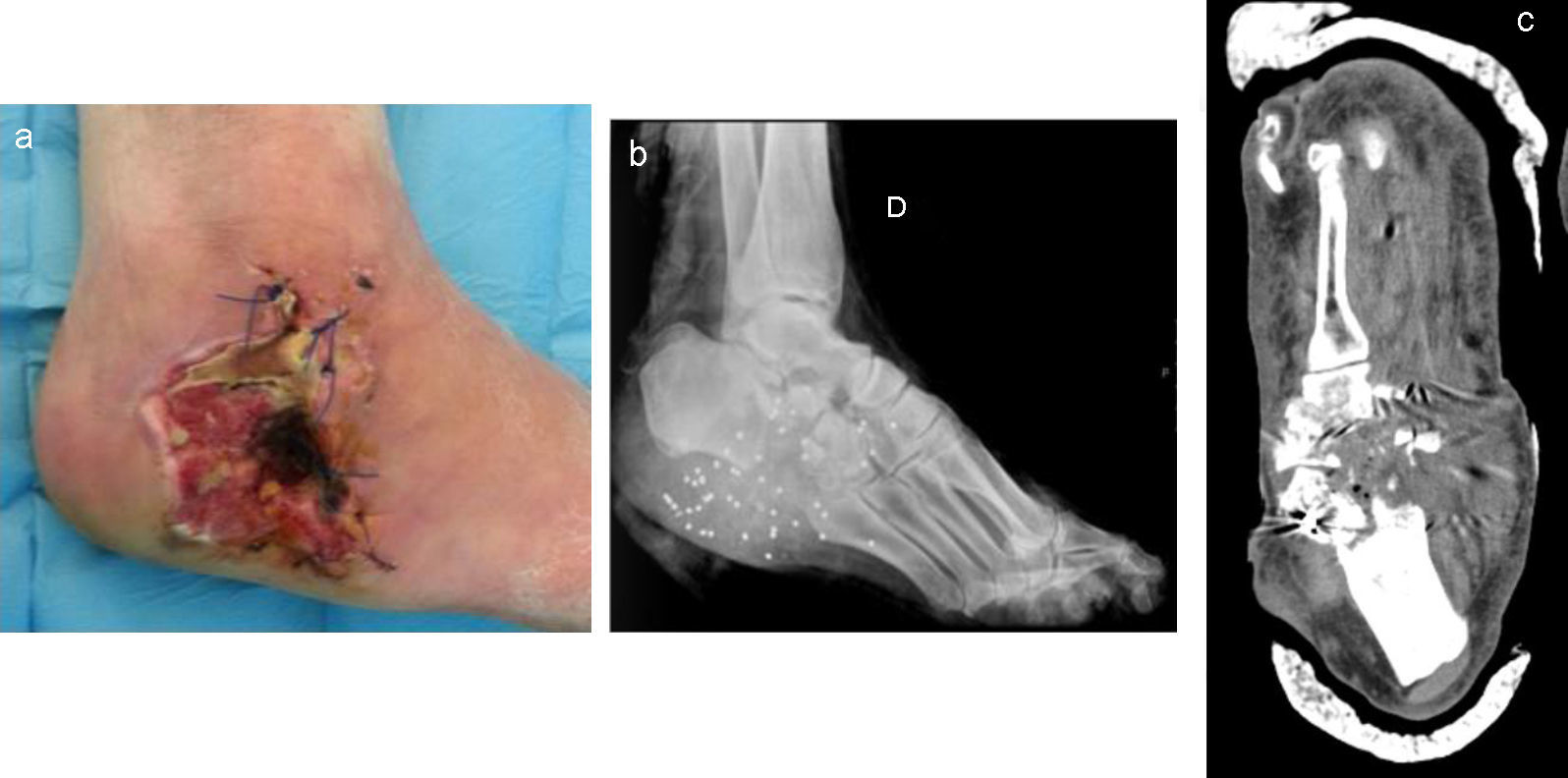
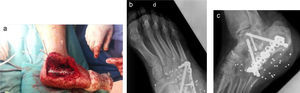
A su llegada se observó un orificio de entrada dorsolateral y otro de salida medioplantar, y gran africción de partes blandas en retro-medio pie (fig. 1 a). Se realizó una exploración física, que mostraba dificultad para la flexión plantar, presentando el resto de la movilidad del pie conservada. La sensibilidad distal estaba conservada, sin parestesias ni hipostesias. El pulso pedio estaba conservado, el peroneo, ausente, y el tibial posterior no se llegaba a palpar claramente. Y presentaba un relleno distal aparentemente normal con una coloración normal de los dedos.
Debido a las dudas con la exploración vascular se realizó una eco-doppler que mostró: flujo trifásico en el territorio de la arteria tibial posterior hasta la región inframaleolar, flujo trifásico en la rama premaleolar de la arteria peronea, flujo trifásico en el arco plantar y en las arterias interdigitales.
Se realizó radiografía, donde se observó una fractura conminuta de calcáneo y cuboides y una fractura de escafoides tarsiano (fig. 1 b). Se clasificó como una fractura abierta grado iii-B/C de Gustilo y Anderson conminuta de calcáneo y cuboides y fractura de escafoides.
Se realizó una revisión quirúrgica urgente; tras anestesia, se colocó manguito de isquemia profiláctico (no se procedió al inflado), lavado profuso y cepillado de bordes.
A nivel lateral se observó una herida anfractuosa de unos 10cm de diámetro. Se procedió a la exploración, evidenciándose lesión del paquete peroneo/sural e integridad de los tendones peroneos; lesión de la fascia plantar y vientre muscular de flexor corto de dedos y de sus tendones con gran atrición, que hizo irreconstruible la lesión. Se procedió al desbridamiento y la eliminación de proyectiles y a la ligadura de paquete vascular. Se observó pérdida ósea a nivel del calcáneo de forma masiva en su parte anterior.
A nivel medial se observó una herida de unos 5cm con bordes anfractuosos y macerados. Se exploró, evidenciándose una rotura parcial del tendón tibial posterior y un desgarro completo con pérdida de sustancia completa del paquete vasculonervioso plantar interno y externo. Debido a la pérdida de 2 de los 3 paquetes vasculares, se comentó con el Servicio de Cirugía Vascular, quienes aconsejaron su ligadura dado el nivel de la lesión. Se procedió a realizar la técnica de Friedrich, lavado profuso y cierre. Se realizaron curas y ferulización suropédica.
Se realizaron controles radiográficos posteriores y con TC, donde se observaron las alteraciones óseas descritas anteriormente (fig. 1 c).
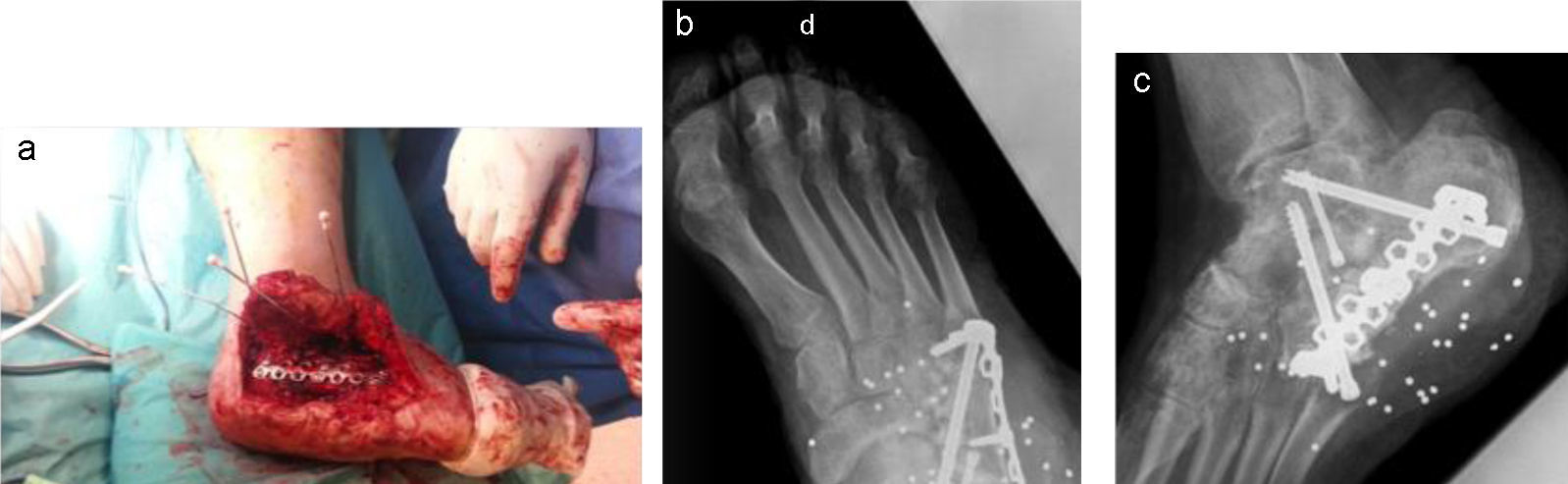
Posteriormente se fue viendo la evolución de la herida y el control de partes blandas, ante el elevado riesgo de infección. Tras la correcta evolución se optó por la realización de una reconstrucción del segmento afecto: artrodesis subastragalina con reconstrucción de la columna externa. Para ello, se realizó un abordaje lateral en L sobre el borde superior del orificio de entrada. Se llevó a cabo la denudación de las carillas articulares. Se colocó injerto óseo tricortical de la cara posterior de la cresta iliaca más injerto de esponjosa en el defecto óseo del calcáneo. Se realizó artrodesis de la carilla articular posterior subastragalina con tornillo HCS de 6,5mm y fijación de los restos de subastragalina anterior con tornillo HSC de 4,5mm. Se realizó una fijación de toda la columna externa desde el calcáneo al cuarto y quinto metatarsianos con placa puente multifragmentaria de 14 agujeros y una fijación del quinto metatarsiano al cuboides y subastragalina anterior con tornillo HCS de 6,5mm (fig. 2 a). Posteriormente, continuó el Servicio de Cirugía Plástica, realizando la cobertura cutánea del defecto mediante colgajo fasciocutáneo sural de flujo reverso, desechándose otras opciones por lesión de los paquetes vasculonerviosos y por el tamaño del injerto óseo necesario, como fueron: colgajo de perforantes de arterias peroneas de flujo reverso, colgajo de perforantes de arterial tibial posterior y colgajos libres microvascularizados.
Tras la buena evolución postoperatoria se dio al paciente de alta y, tras la sucesivas revisiones, a los 2 meses se observó la consolidación de la artrodesis subastragalina anterior y que el injerto tricortical no se había reabsorbido (fig. 2 b y c). Se colocó ortesis cam-walker para el inicio de la deambulación en carga parcial, con buena tolerancia por parte del paciente, realizando una vida casi normal.
DiscusiónLos pies catastróficos por disparo de arma de fuego son lesiones excepcionales en nuestra especialidad1–3.
Tanto por los resultados extrapolables de la pequeña experiencia expuesta en este trabajo como de la bibliografía consultada sobre el tema, ante casos donde tenemos una gran pérdida de sustancia tanto ósea como de partes blandas, lo primero a valorar es la viabilidad del miembro afecto, ya que en un 20%, según Craig, se llega a necesitar la amputación. Si se considera viable, la mayoría de los autores están de acuerdo en que se necesita una reconstrucción en 2 tiempos. El primero, que se debe realizar de forma urgente, consiste en una reparación vascular, estabilización ósea, desbridamiento y lavado de la zona. Es muy importante el control posterior exhaustivo por el alto riesgo de infección. Algunos autores recomiendan incluso realizar todas las curas de forma quirúrgica para lograr una mayor asepsia3,4.
El segundo tiempo se debe realizar siempre y cuando estemos seguros de la ausencia de infección. Sobre el tipo de reconstrucción, algunos autores recomiendan realizar directamente una artrodesis de todas las articulaciones afectas. Otros autores recomiendan realizar una osteosíntesis de los huesos afectos, siempre y cuando esto consiga mantener una estabilidad de ambas columnas del pie. Sin embargo, si se presenta una inestabilidad en la columna lateral, como en nuestro caso, una opción que creemos de utilidad en la colocación de una placa puente desde el calcáneo hasta el cuarto y quinto metatarsianos, colocando un injerto con cortical (en nuestro caso, tricortical de cresta ilíaca) y valorando la artrodesis de la articulación subastragalina anterior si esta está afecta, para mantener así la longitud de la columna lateral y su estabilidad. Utilizamos una técnica ya descrita en fracturas conminutas de cuboides y usando como idea principal la utilización de esta placa puente para mantener la estabilidad de la columna lateral y conservar el mayor grado de funcionalidad del pie1,2,4,5.
Respecto a la cobertura cutánea del defecto, hay que valorar varios aspectos: el tamaño del defecto, el tipo de injerto óseo utilizado y la integridad de los paquetes vasculonerviosos próximos al defecto. Si tenemos un defecto de tamaño moderado-grande y distal, las opciones de cobertura mediante colgajos pediculados son aún mas limitadas, siendo buenas opciones, según la integridad de los paquetes vasculonerviosos y el tipo de injerto óseo: cobertura cutánea con colgajo de arteria sural de flujo reverso, colgajo de arterias perforantes peroneas de flujo reverso, colgajo fasciocutáneo de perforantes de arteria tibial posterior y, en último caso, colgajos libres microvascularizados6–8.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.