La COVID-19 es una enfermedad altamente contagiosa, que representa una gran carga para el sistema de salud tanto en el control de la propia infección como en el tratamiento de otras enfermedades. España, y en concreto la Comunidad Autónoma de Madrid, ha sido una de las regiones del mundo más afectadas (hasta 900 casos por 100.000 habitantes)1. Con una población pediátrica de 1.350.000 habitantes de 0 a 18 años2, el día 20 de marzo de 2020 la Consejería de Sanidad de la Comunidad de Madrid reorganizó la atención de las urgencias, cuidados intensivos y hospitalización pediátricas centralizando las necesidades en el Hospital Universitarios La Paz y en el Hospital Infantil Universitario Niño Jesús3. Como hemos visto, la COVID-19 es un ejemplo de cómo las pandemias virales emergentes «pueden imponer demandas extraordinarias y sostenidas sobre los sistemas de salud pública y de salud y sobre los proveedores de servicios comunitarios esenciales». Dichas demandas crearán la necesidad de racionar equipos e intervenciones médicas4. Por lo tanto una de las primeras medidas a adoptar ha de ser una estrategia para situaciones de escasos recursos5.
- ∘
Preparación: anticipar desafíos, desarrollar planes, almacenar materiales.
- ∘
Conservación: implementar estrategias de conservación para suministros en escasez o escasez anticipada para asegurar el mínimo impacto posible (por ejemplo, determinar grupos «en riesgo» con prioridad para terapias en escasez y estrategias generales para conservar el uso de dispositivos de suministro de oxígeno o equipos de protección personal).
- ∘
Sustitución: proporcionar un medicamento o dispositivo de administración equivalente o casi equivalente.
- ∘
Adaptación: uso de equipos para fines alternativos (p. ej., máquina de anestesia como respirador).
- ∘
Reutilización: planificar reutilizar una amplia variedad de materiales después de una desinfección o esterilización adecuada (puede incluir dispositivos de suministro de oxígeno, por ejemplo).
- ∘
Reasignación: si no hay alternativas, eliminar un recurso de un área / paciente y asignarlo a otro quién tiene una mayor probabilidad de beneficio (p. ej., triaje).
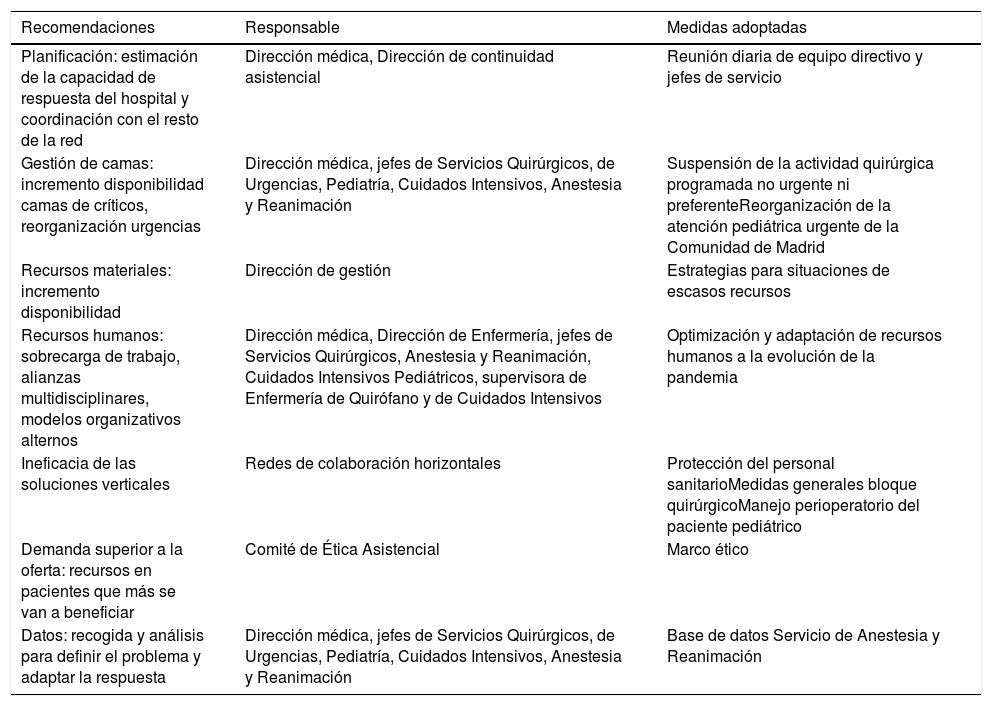
Las características del virus SARS-CoV-2, su modo de trasmisión y sus repercusiones clínicas han llevado a tener que aplicar estas medidas tanto a los recursos diagnósticos (test de reacción en cadena de la polimerasa con transcriptasa inversa en tiempo real; rRT-PCR y serológicos), terapéuticos (fármacos, sistemas de soporte respiratorio, camas hospitalarias, camas de cuidados críticos) como a los denominados equipos de protección individual para el personal sanitario. Esta necesaria optimización de los recursos se ha visto reflejada en todos los protocolos de actuación (atención en urgencias, hospitalaria, cuidados intensivos) y, por supuesto, en los de ámbito perioperatorio. Al mismo tiempo, al tratarse de una enfermedad nueva implica un desarrollo, revisión y actualización continua de los mismos. En el caso del Hospital Infantil Universitario Niño Jesús de Madrid tanto la alerta sanitaria secundaria a la epidemia por SARS-CoV-2 como la reorganización de la atención pediátrica urgente en la Comunidad de Madrid que duplicó el número de las urgencias quirúrgica diarias (comparado con el mismo periodo de los meses de marzo y abril de los años 2018 y 2019), llevaron a la necesidad de adoptar de manera escalonada medidas en base a las recomendaciones actuales (tabla 1). También se realizó recogida y análisis de datos de los niños que fueron sometidos a algún procedimiento en quirófano bajo anestesia general entre los días 16 de marzo y 26 de abril de 2020. Según el Servicio de Microbiología, durante ese periodo el 5% de los rRT-PCR para SARS-CoV-2 realizados en el hospital tuvieron resultado positivo. De los 186 procedimientos urgentes realizados en quirófano en ese periodo, un total de 144 tuvieron rRT-PCR y de ellos fue positiva en 3 casos (2%). La evolución clínica fue favorable en todos los casos. Además, otros 2 procedimientos preferentes fueron aplazados por ser positivos. Por lo tanto en el caso de los pacientes pediátricos y a pesar de la reorganización de la patología urgente, la COVID-19 no ha sobrepasado la capacidad de atención del sistema sanitario. En este sentido, afortunadamente, no hemos precisado desarrollar protocolos de adecuación de la intensidad asistencial de acuerdo al marco ético y las recomendaciones elaboradas por las sociedades científicas, como en el caso de los pacientes adultos. Si bien la morbimortalidad directa por la COVID-19 es reducida en la población pediátrica, todavía está por determinar el impacto indirecto en la atención de la patología urgente secundario a la saturación del sistema sanitario. Además habrá que tener en cuenta la repercusión en la atención de patología no urgente y de enfermos crónicos. Por último no olvidarnos de los posibles efectos en el personal sanitario expuesto al contagio y a unas condiciones profesionales y laborales extremas.
Medidas adoptadas en el Bloque Quirúrgico del HIU Niño Jesús en respuesta a la pandemia por SARS-CoV-2 y la reorganización de la atención pediátrica urgente en la Comunidad de Madrid
| Recomendaciones | Responsable | Medidas adoptadas |
|---|---|---|
| Planificación: estimación de la capacidad de respuesta del hospital y coordinación con el resto de la red | Dirección médica, Dirección de continuidad asistencial | Reunión diaria de equipo directivo y jefes de servicio |
| Gestión de camas: incremento disponibilidad camas de críticos, reorganización urgencias | Dirección médica, jefes de Servicios Quirúrgicos, de Urgencias, Pediatría, Cuidados Intensivos, Anestesia y Reanimación | Suspensión de la actividad quirúrgica programada no urgente ni preferenteReorganización de la atención pediátrica urgente de la Comunidad de Madrid |
| Recursos materiales: incremento disponibilidad | Dirección de gestión | Estrategias para situaciones de escasos recursos |
| Recursos humanos: sobrecarga de trabajo, alianzas multidisciplinares, modelos organizativos alternos | Dirección médica, Dirección de Enfermería, jefes de Servicios Quirúrgicos, Anestesia y Reanimación, Cuidados Intensivos Pediátricos, supervisora de Enfermería de Quirófano y de Cuidados Intensivos | Optimización y adaptación de recursos humanos a la evolución de la pandemia |
| Ineficacia de las soluciones verticales | Redes de colaboración horizontales | Protección del personal sanitarioMedidas generales bloque quirúrgicoManejo perioperatorio del paciente pediátrico |
| Demanda superior a la oferta: recursos en pacientes que más se van a beneficiar | Comité de Ética Asistencial | Marco ético |
| Datos: recogida y análisis para definir el problema y adaptar la respuesta | Dirección médica, jefes de Servicios Quirúrgicos, de Urgencias, Pediatría, Cuidados Intensivos, Anestesia y Reanimación | Base de datos Servicio de Anestesia y Reanimación |
La experiencia acumulada debe servirnos para mantener las medidas implementadas respecto al manejo perioperatorio del paciente con COVID-19 y en cuanto a desarrollar el concepto de medicina perioperatoria desde un punto de vista transversal y horizontal: coordinación y colaboración con los órganos directivos, servicios médicos y quirúrgicos y personal de enfermería implicados. Son muchas las voces que estos días hablan de cómo esta pandemia ha cambiado nuestras vidas y sin duda también lo hará con la práctica médica.