Los recursos de cuidados intensivos tienen valor estratégico y es necesario conocerlos para una planificación sanitaria sostenible. El objetivo es identificar las camas de cuidados intensivos e intermedios gestionadas por Servicios de Anestesiología y Reanimación (UCI-A y UCIM-A) en España, así como los recursos humanos y técnicos relacionados, y su variación durante la pandemia COVID -19.
Material y MétodosEstudio nacional observacional prospectivo de diciembre de 2020 a julio de 2021. Se recogieron datos relativos al número y características de las camas de UCI-A y UCIM-A en hospitales del catálogo Nacional de Hospitales del Ministerio de Sanidad.
ResultadosSe obtuvieron datos de 313 hospitales (98% del total de más de 500 camas, 70% del total de más de 100 camas). En 147 de ellos se registraron UCI-A, con un total de 1.702 camas que se incrementaron hasta 2.107 (124%) durante la pandemia COVID-19. En 308 hospitales se registraron UCIM-A, con un total de 3.470 camas de las cuales el 52,9% (2.089) prestaban atención continuada. Se registraron 1.900 respiradores con un ratio de 1,07 respiradores por cama de UCI-A. 1559 anestesiólogos tenían una dedicación superior al 40% a los cuidados intensivos. El ratio de camas de UCI-A por cada profesional de enfermería fue de 2,8.
DiscusiónLos Servicios de Anestesiología gestionan un elevado número de camas UCI y UCIM en España, con una dotación adecuada de recursos. Han demostrado una gran capacidad de adaptación en situaciones de crisis dando respuesta al aumento de la demanda de cuidados intensivos durante la pandemia COVID-19.
It is essential to understand the strategic importance of intensive care resources in the sustainable organisation of healthcare systems. Our objective has been to identify the intensive and intermediate care beds managed by Anaesthesiology and Resuscitation Services (A-ICU and A-IMCU) in Spain, their human and technical resources, and the changes made to these resources during the COVID -19 pandemic.
Material and methodsProspective observational study performed between December 2020 and July 2021 to register the number and characteristics of A-ICU and A-IMCU beds in hospitals listed in the catalogue published by the Spanish Ministry of Health.
ResultsData were obtained from 313 hospitals (98% of all hospitals with more than 500 beds, 70% of all hospitals with more than 100 beds). One hundred and forty seven of these hospitals had an A-ICU with a total of 1,702 beds. This capacity increased to 2,107 (124%) during the COVID-19 pandemic. Three hundred and eight hospitals had an A-IMCU with a total of 3,470 beds, 52.9% (2,089) of which provided long-term care. The hospitals had 1,900 ventilators, at a ratio of 1.07 respirators per A-ICU; 1,559 anaesthesiologists dedicated more than 40% of their working time to intensive care. The nurse-to-bed ratio in A-ICUs was 2.8.
DiscussionA large proportion of fully-equipped ICU and IMCU beds in Spanish hospitals are managed by the anaesthesiology service. A-ICU and A-IMCUs have shown an extraordinary capacity to adapt their resources to meet the increased demand for intensive care during the COVID-19 pandemic.
Existen referencias a áreas de cuidados específicos para pacientes graves hospitalizados, desde el siglo XIX1. Sin embargo, la unidad de ventilación mecánica invasiva creada en 1952 en Copenhague por el anestesiólogo danés Bjørn Ibsen durante la epidemia de poliomielitis, suele ser considerada como el origen de las Unidades de Cuidados Intensivos (UCI) en Europa2. Desde entonces y hasta nuestros días, las UCI se han convertido en un componente esencial de la atención hospitalaria, constituyendo un eslabón de la cadena asistencial en un número cada vez mayor de procesos, muchos de ellos quirúrgicos3. La demanda de camas de cuidados intensivos no ha dejado de crecer en las últimas décadas debido al aumento de la población y de la esperanza de vida, de la prevalencia de comorbilidad y la fragilidad en el paciente hospitalizado, así como del número de procedimientos invasivos. A esto se suma un incremento de las expectativas entre los profesionales de la salud y los usuarios sobre los resultados que los cuidados intensivos pueden ofrecer4–6.
No obstante, existen pocos datos sobre la disponibilidad real de camas de UCI en la literatura nacional e internacional7–10. En muchos países europeos no hay censos oficiales, coexisten UCI gestionadas por diferentes departamentos o servicios afiliados a distintas Sociedades Científicas, y en la mayoría de los estudios no se estratifican los datos según los niveles asistenciales, incluyendo las Unidades de Cuidados Intermedios (UCIM). Es difícil, por tanto, obtener datos fiables e interpretar los resultados publicados. Esta ausencia de información impide una adecuada planificación, y cualquier aumento inesperado de la demanda de camas de UCI puede saturar y superar rápidamente los recursos disponibles, tal como ocurrió durante la pandemia por COVID-19. Disponer de la máxima información sobre los recursos humanos y técnicos disponibles, así como de su capacidad de adaptación, permite diseñar planes de contingencia con la posibilidad de multiplicar el número de camas de UCI, tal como fue necesario en muchas regiones durante las primeras olas de esta pandemia11–15.
El objetivo principal del presente estudio es identificar el número de camas de UCI y UCIM gestionadas por Servicios de Anestesiología y Reanimación (SAR) (UCI-A, UCIM-A) en España y sus recursos asociados, humanos (médico y enfermería) y materiales (número de respiradores). El objetivo secundario es describir las variaciones durante las primeras olas de la pandemia por COVID-19.
Material y métodosEstudio nacional, observacional, descriptivo, prospectivo, realizado de diciembre de 2020 a julio de 2021.
Se identificaron aquellos hospitales incluidos en el Catálogo Nacional de Hospitales del Ministerio de Sanidad (CNHMS)16 que cumplían con los criterios para contar con un SAR según la finalidad y la clase de centro con la que se encontraban registrados en 2020. Se establecieron las definiciones de cama de UCI-A y UCIM-A según el nivel asistencial y acorde con los Estándares y Recomendaciones del Ministerio de Sanidad17, así como las guías de la Sociedad Europea de Medicina Intensiva (ESICM) 18, la Federación Mundial de Sociedades de Medicina Intensiva y de Cuidados Críticos19 y la Unión Europea de Médicos Especialistas20:
Cama de UCI (nivel asistencial II y III): cama efectiva, con los recursos materiales y humanos necesarios para ofrecer la monitorización y el soporte orgánico de manera continua (24 h al día durante todos los días del año).
Cama de UCIM (nivel asistencial I): cama con sistema de monitorización dedicada para pacientes en riesgo de que su condición se deteriore pero que no requieren soporte orgánico, disponible de manera continua o discontinua.
Se diseñó un formulario y un manual de usuario para la recogida prospectiva de datos en línea, que incluía 68 variables relativas a la identificación de cada centro hospitalario, así como al número y características de las camas de hospitalización de UCI-A y de UCIM-A (Anexo A). Se recopilaron los datos referentes a los recursos estructurales presentes con anterioridad a febrero de 2020 y su variación máxima en cualquiera de las olas de la pandemia COVID-19 registradas hasta julio de 2021. No se recabó la actividad de médicos anestesiólogos en UCI o UCIM gestionadas por otros servicios hospitalarios.
Se seleccionó al menos un investigador responsable de la recogida de datos en cada hospital y en cada comunidad autónoma, entre profesionales con experiencia contrastada vinculados a las sociedades regionales de anestesiología y reanimación, y a la Sección de Cuidados Intensivos de la Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor (SCI-SEDAR). Una vez finalizado este proceso, los investigadores hospitalarios y autonómicos realizaron una revisión por pares; así como un proceso de limpieza, homogeneización, depuración y estructuración posterior por parte de los autores encargados del análisis estadístico. No se incluyeron aquellos hospitales con datos incompletos o incongruentes.
Los datos fueron analizados utilizando Microsoft® Excel 16® e IBM® SPSS 28®. Aunque se revisaron los datos referidos a cada hospital participante, para simplificar su publicación, los valores se agruparon a nivel nacional y de comunidades autónomas, en forma de valores absolutos y/o proporciones y expresando la distribución de las diferentes medias mediante el valor mínimo y máximo.
ResultadosParticipación en el registro (muestra)Se identificaron un total de 575 hospitales del CNHMS que cumplían con los criterios para contar con un SAR, englobando un total de 126.299 camas de hospitalización en 293 centros públicos, 280 privados y dos del Ministerio de Defensa (Anexo B).
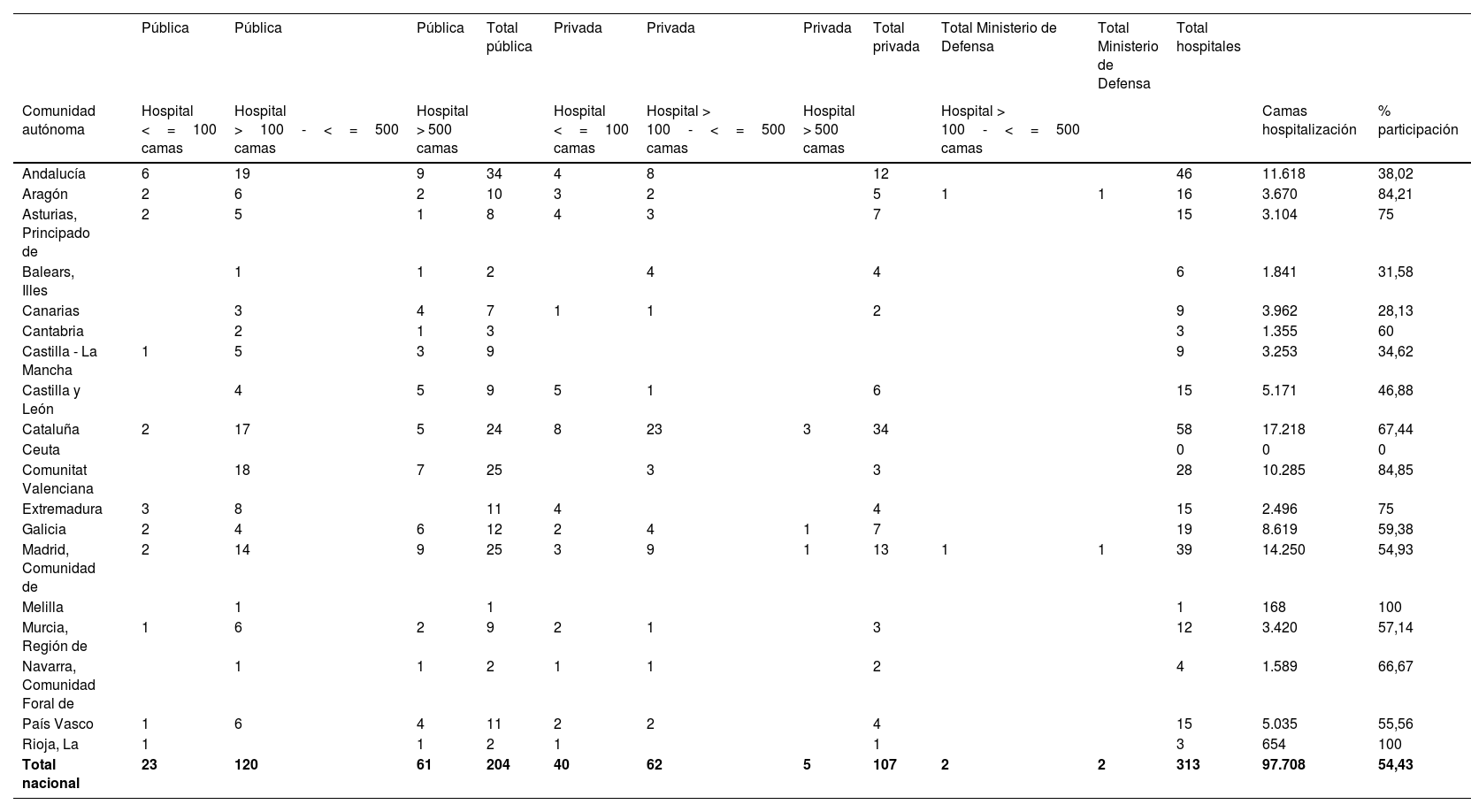
Se obtuvieron datos válidos de 313 hospitales (54% del total), 204 (65%) centros públicos, 107 (34%) privados, y dos del Ministerio de Defensa, con un total de 97.708 camas de hospitalización (77% del total). Con ello se incluyeron 98% de los hospitales de más de 500 camas, 70% de más de 100 y 28% de menos de 100, con una participación heterogénea entre las diferentes comunidades autónomas (tabla 1) (Anexo B).
Hospitales incluidos en el estudio y porcentaje de participación por comunidades autónomas
| Pública | Pública | Pública | Total pública | Privada | Privada | Privada | Total privada | Total Ministerio de Defensa | Total Ministerio de Defensa | Total hospitales | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Comunidad autónoma | Hospital <=100 camas | Hospital >100-<=500 camas | Hospital > 500 camas | Hospital <=100 camas | Hospital > 100-<=500 camas | Hospital > 500 camas | Hospital > 100-<=500 camas | Camas hospitalización | % participación | ||||
| Andalucía | 6 | 19 | 9 | 34 | 4 | 8 | 12 | 46 | 11.618 | 38,02 | |||
| Aragón | 2 | 6 | 2 | 10 | 3 | 2 | 5 | 1 | 1 | 16 | 3.670 | 84,21 | |
| Asturias, Principado de | 2 | 5 | 1 | 8 | 4 | 3 | 7 | 15 | 3.104 | 75 | |||
| Balears, Illes | 1 | 1 | 2 | 4 | 4 | 6 | 1.841 | 31,58 | |||||
| Canarias | 3 | 4 | 7 | 1 | 1 | 2 | 9 | 3.962 | 28,13 | ||||
| Cantabria | 2 | 1 | 3 | 3 | 1.355 | 60 | |||||||
| Castilla - La Mancha | 1 | 5 | 3 | 9 | 9 | 3.253 | 34,62 | ||||||
| Castilla y León | 4 | 5 | 9 | 5 | 1 | 6 | 15 | 5.171 | 46,88 | ||||
| Cataluña | 2 | 17 | 5 | 24 | 8 | 23 | 3 | 34 | 58 | 17.218 | 67,44 | ||
| Ceuta | 0 | 0 | 0 | ||||||||||
| Comunitat Valenciana | 18 | 7 | 25 | 3 | 3 | 28 | 10.285 | 84,85 | |||||
| Extremadura | 3 | 8 | 11 | 4 | 4 | 15 | 2.496 | 75 | |||||
| Galicia | 2 | 4 | 6 | 12 | 2 | 4 | 1 | 7 | 19 | 8.619 | 59,38 | ||
| Madrid, Comunidad de | 2 | 14 | 9 | 25 | 3 | 9 | 1 | 13 | 1 | 1 | 39 | 14.250 | 54,93 |
| Melilla | 1 | 1 | 1 | 168 | 100 | ||||||||
| Murcia, Región de | 1 | 6 | 2 | 9 | 2 | 1 | 3 | 12 | 3.420 | 57,14 | |||
| Navarra, Comunidad Foral de | 1 | 1 | 2 | 1 | 1 | 2 | 4 | 1.589 | 66,67 | ||||
| País Vasco | 1 | 6 | 4 | 11 | 2 | 2 | 4 | 15 | 5.035 | 55,56 | |||
| Rioja, La | 1 | 1 | 2 | 1 | 1 | 3 | 654 | 100 | |||||
| Total nacional | 23 | 120 | 61 | 204 | 40 | 62 | 5 | 107 | 2 | 2 | 313 | 97.708 | 54,43 |
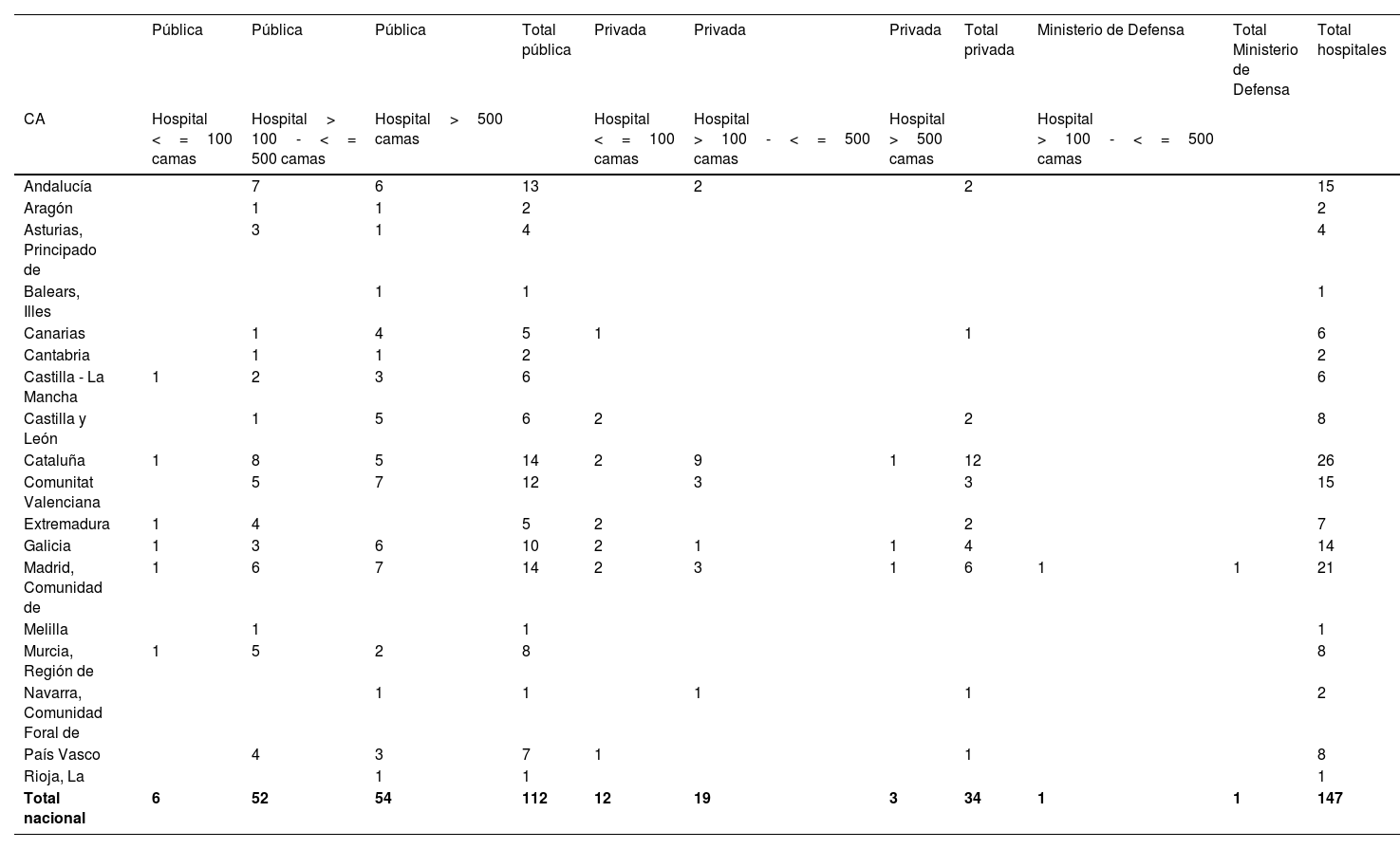
Se registraron 147 hospitales con UCI-A, de los cuales 112 (76%) eran públicos (54 de ellos con más de 500 camas), 34 (23%) privados (tres de ellos de más de 500), y un hospital del Ministerio de Defensa de menos de 500 camas (0,7%) (tabla 2).
Hospitales con UCI-A incluidos en el estudio
| Pública | Pública | Pública | Total pública | Privada | Privada | Privada | Total privada | Ministerio de Defensa | Total Ministerio de Defensa | Total hospitales | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| CA | Hospital <=100 camas | Hospital> 100-<= 500 camas | Hospital>500 camas | Hospital <=100 camas | Hospital >100-<=500 camas | Hospital >500 camas | Hospital >100-<=500 camas | ||||
| Andalucía | 7 | 6 | 13 | 2 | 2 | 15 | |||||
| Aragón | 1 | 1 | 2 | 2 | |||||||
| Asturias, Principado de | 3 | 1 | 4 | 4 | |||||||
| Balears, Illes | 1 | 1 | 1 | ||||||||
| Canarias | 1 | 4 | 5 | 1 | 1 | 6 | |||||
| Cantabria | 1 | 1 | 2 | 2 | |||||||
| Castilla - La Mancha | 1 | 2 | 3 | 6 | 6 | ||||||
| Castilla y León | 1 | 5 | 6 | 2 | 2 | 8 | |||||
| Cataluña | 1 | 8 | 5 | 14 | 2 | 9 | 1 | 12 | 26 | ||
| Comunitat Valenciana | 5 | 7 | 12 | 3 | 3 | 15 | |||||
| Extremadura | 1 | 4 | 5 | 2 | 2 | 7 | |||||
| Galicia | 1 | 3 | 6 | 10 | 2 | 1 | 1 | 4 | 14 | ||
| Madrid, Comunidad de | 1 | 6 | 7 | 14 | 2 | 3 | 1 | 6 | 1 | 1 | 21 |
| Melilla | 1 | 1 | 1 | ||||||||
| Murcia, Región de | 1 | 5 | 2 | 8 | 8 | ||||||
| Navarra, Comunidad Foral de | 1 | 1 | 1 | 1 | 2 | ||||||
| País Vasco | 4 | 3 | 7 | 1 | 1 | 8 | |||||
| Rioja, La | 1 | 1 | 1 | ||||||||
| Total nacional | 6 | 52 | 54 | 112 | 12 | 19 | 3 | 34 | 1 | 1 | 147 |
CA: comunidad autónoma;
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación.
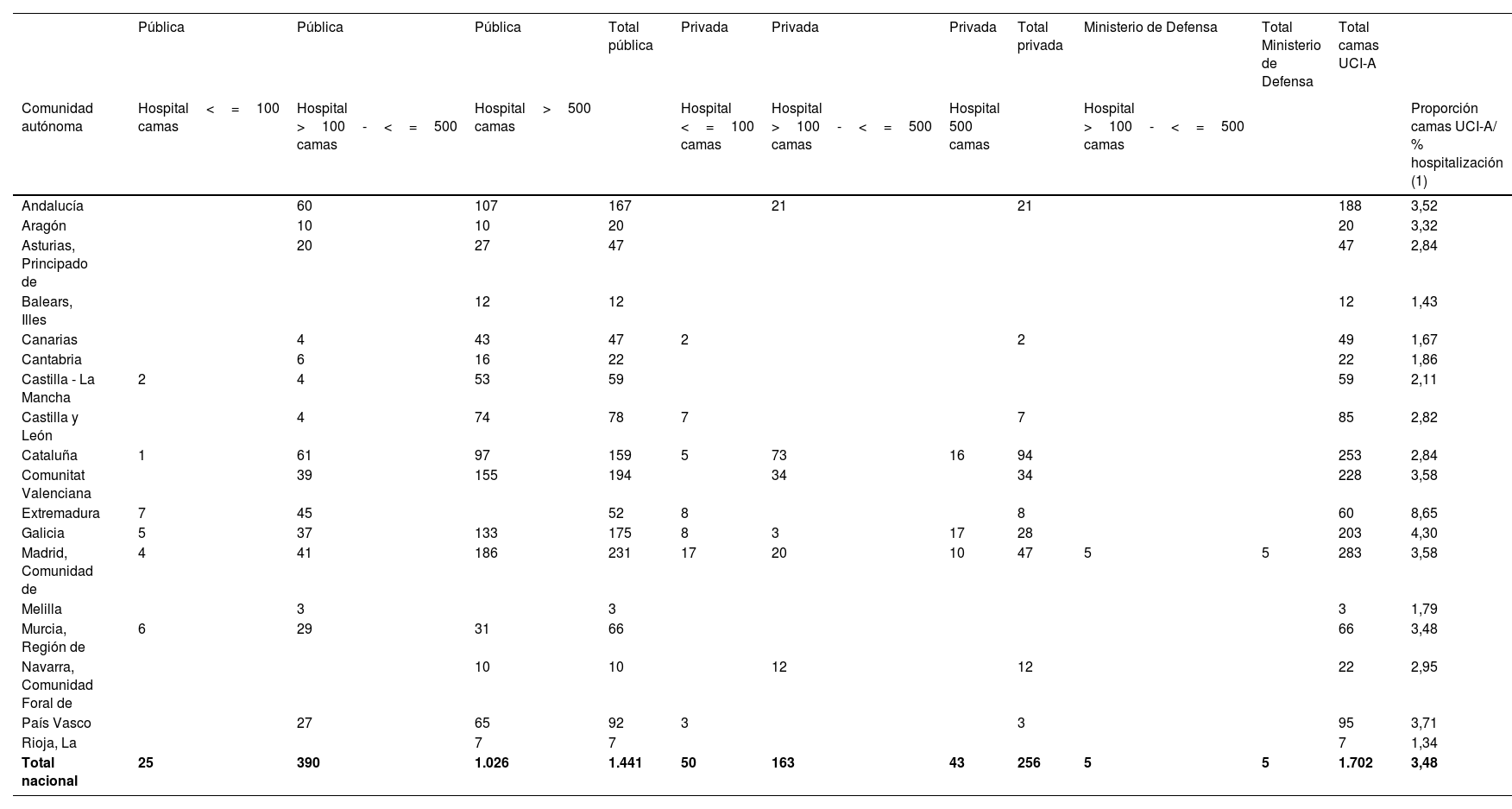
En total se anotaron 1.702 camas de UCI-A, de las cuales 1.441 (84,7%) correspondieron a hospitales públicos (1.026 de ellas a aquellos de más de 500 camas), 256 (15%) a hospitales privados (43 de ellas a aquellos de más de 500 camas) y cinco (0,3%) al hospital del Ministerio de Defensa (tabla 3).
Camas de UCI-A incluidas en el estudio
| Pública | Pública | Pública | Total pública | Privada | Privada | Privada | Total privada | Ministerio de Defensa | Total Ministerio de Defensa | Total camas UCI-A | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Comunidad autónoma | Hospital<=100 camas | Hospital >100-<=500 camas | Hospital>500 camas | Hospital <=100 camas | Hospital >100-<=500 camas | Hospital 500 camas | Hospital >100-<=500 camas | Proporción camas UCI-A/ % hospitalización (1) | ||||
| Andalucía | 60 | 107 | 167 | 21 | 21 | 188 | 3,52 | |||||
| Aragón | 10 | 10 | 20 | 20 | 3,32 | |||||||
| Asturias, Principado de | 20 | 27 | 47 | 47 | 2,84 | |||||||
| Balears, Illes | 12 | 12 | 12 | 1,43 | ||||||||
| Canarias | 4 | 43 | 47 | 2 | 2 | 49 | 1,67 | |||||
| Cantabria | 6 | 16 | 22 | 22 | 1,86 | |||||||
| Castilla - La Mancha | 2 | 4 | 53 | 59 | 59 | 2,11 | ||||||
| Castilla y León | 4 | 74 | 78 | 7 | 7 | 85 | 2,82 | |||||
| Cataluña | 1 | 61 | 97 | 159 | 5 | 73 | 16 | 94 | 253 | 2,84 | ||
| Comunitat Valenciana | 39 | 155 | 194 | 34 | 34 | 228 | 3,58 | |||||
| Extremadura | 7 | 45 | 52 | 8 | 8 | 60 | 8,65 | |||||
| Galicia | 5 | 37 | 133 | 175 | 8 | 3 | 17 | 28 | 203 | 4,30 | ||
| Madrid, Comunidad de | 4 | 41 | 186 | 231 | 17 | 20 | 10 | 47 | 5 | 5 | 283 | 3,58 |
| Melilla | 3 | 3 | 3 | 1,79 | ||||||||
| Murcia, Región de | 6 | 29 | 31 | 66 | 66 | 3,48 | ||||||
| Navarra, Comunidad Foral de | 10 | 10 | 12 | 12 | 22 | 2,95 | ||||||
| País Vasco | 27 | 65 | 92 | 3 | 3 | 95 | 3,71 | |||||
| Rioja, La | 7 | 7 | 7 | 1,34 | ||||||||
| Total nacional | 25 | 390 | 1.026 | 1.441 | 50 | 163 | 43 | 256 | 5 | 5 | 1.702 | 3,48 |
(1) Media de proporciones de camas de UCI-A efectivas por 100 camas de hospitalización.
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación;
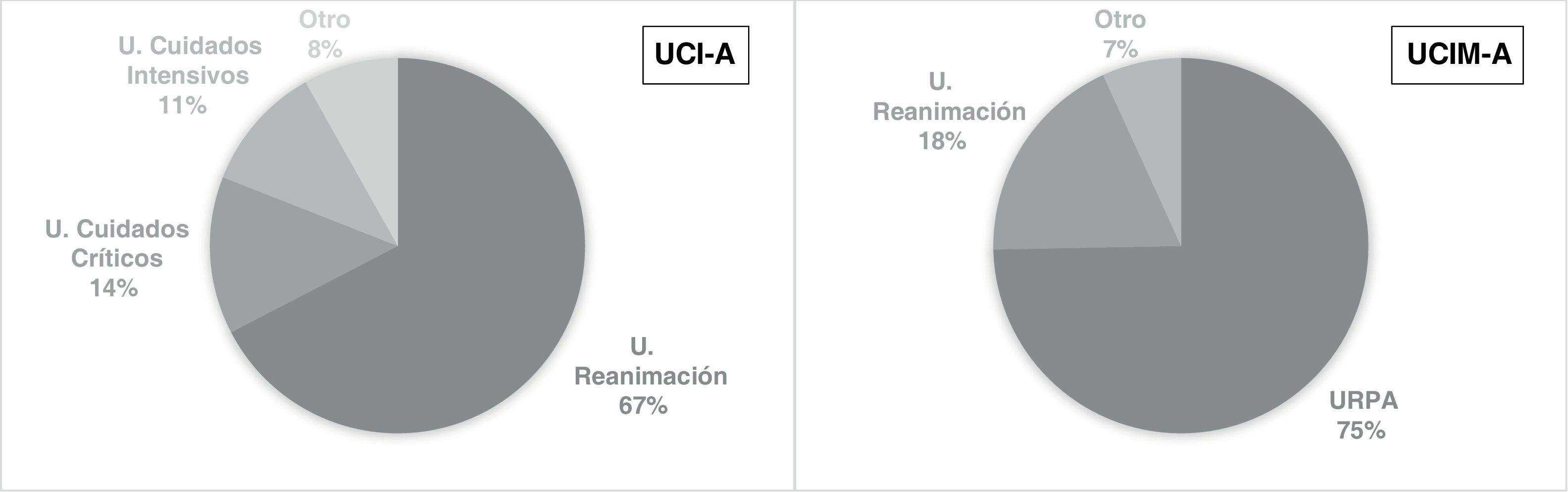
Un total de 98 de las UCI-A se definieron como quirúrgicas (66,7%) y 49 como polivalentes (33,3%). Recibían la denominación de Unidad de Reanimación 99 (67,3%) de ellas, 20 (13,6%) la de Unidad de Cuidados Críticos, y 16 (10,9%) la de Unidad de Cuidados Intensivos, estando las 12 restantes (8,2%) registradas bajo otro epígrafe (fig. 1).
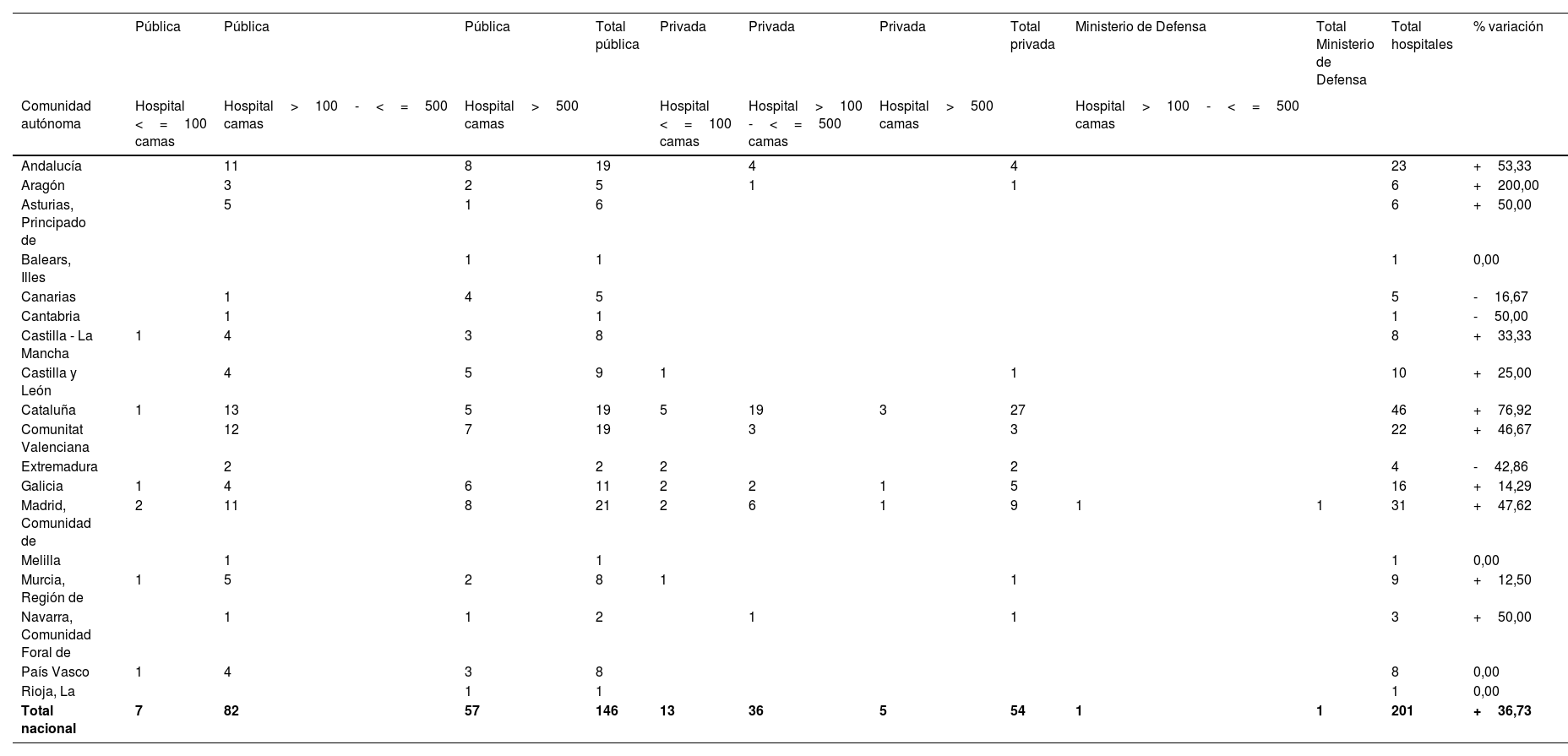
UCI-A durante la pandemia COVID-19Se registraron 201 hospitales con UCI-A, de los cuales 146 eran públicos (72,6%, 57 de ellos con más de 500 camas), 54 privados (26,9%, cinco de ellos con más de 500), y uno perteneciente al Ministerio de Defensa (0,5%). En total se contaron 3.809 camas de UCI-A, de las cuales 3.265 correspondieron a hospitales públicos (2.137 de ellas en aquellos de más de 500 camas), 534 a hospitales privados (71 de ellas en hospitales de más de 500) y 10 al hospital del Ministerio de Defensa (tabla 4).
Hospitales con UCI-A durante la pandemia COVID-19 incluidos en el estudio
| Pública | Pública | Pública | Total pública | Privada | Privada | Privada | Total privada | Ministerio de Defensa | Total Ministerio de Defensa | Total hospitales | % variación | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Comunidad autónoma | Hospital <=100 camas | Hospital>100-<=500 camas | Hospital>500 camas | Hospital <=100 camas | Hospital>100 -<=500 camas | Hospital>500 camas | Hospital>100-<=500 camas | |||||
| Andalucía | 11 | 8 | 19 | 4 | 4 | 23 | +53,33 | |||||
| Aragón | 3 | 2 | 5 | 1 | 1 | 6 | +200,00 | |||||
| Asturias, Principado de | 5 | 1 | 6 | 6 | +50,00 | |||||||
| Balears, Illes | 1 | 1 | 1 | 0,00 | ||||||||
| Canarias | 1 | 4 | 5 | 5 | -16,67 | |||||||
| Cantabria | 1 | 1 | 1 | -50,00 | ||||||||
| Castilla - La Mancha | 1 | 4 | 3 | 8 | 8 | +33,33 | ||||||
| Castilla y León | 4 | 5 | 9 | 1 | 1 | 10 | +25,00 | |||||
| Cataluña | 1 | 13 | 5 | 19 | 5 | 19 | 3 | 27 | 46 | +76,92 | ||
| Comunitat Valenciana | 12 | 7 | 19 | 3 | 3 | 22 | +46,67 | |||||
| Extremadura | 2 | 2 | 2 | 2 | 4 | -42,86 | ||||||
| Galicia | 1 | 4 | 6 | 11 | 2 | 2 | 1 | 5 | 16 | +14,29 | ||
| Madrid, Comunidad de | 2 | 11 | 8 | 21 | 2 | 6 | 1 | 9 | 1 | 1 | 31 | +47,62 |
| Melilla | 1 | 1 | 1 | 0,00 | ||||||||
| Murcia, Región de | 1 | 5 | 2 | 8 | 1 | 1 | 9 | +12,50 | ||||
| Navarra, Comunidad Foral de | 1 | 1 | 2 | 1 | 1 | 3 | +50,00 | |||||
| País Vasco | 1 | 4 | 3 | 8 | 8 | 0,00 | ||||||
| Rioja, La | 1 | 1 | 1 | 0,00 | ||||||||
| Total nacional | 7 | 82 | 57 | 146 | 13 | 36 | 5 | 54 | 1 | 1 | 201 | +36,73 |
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación
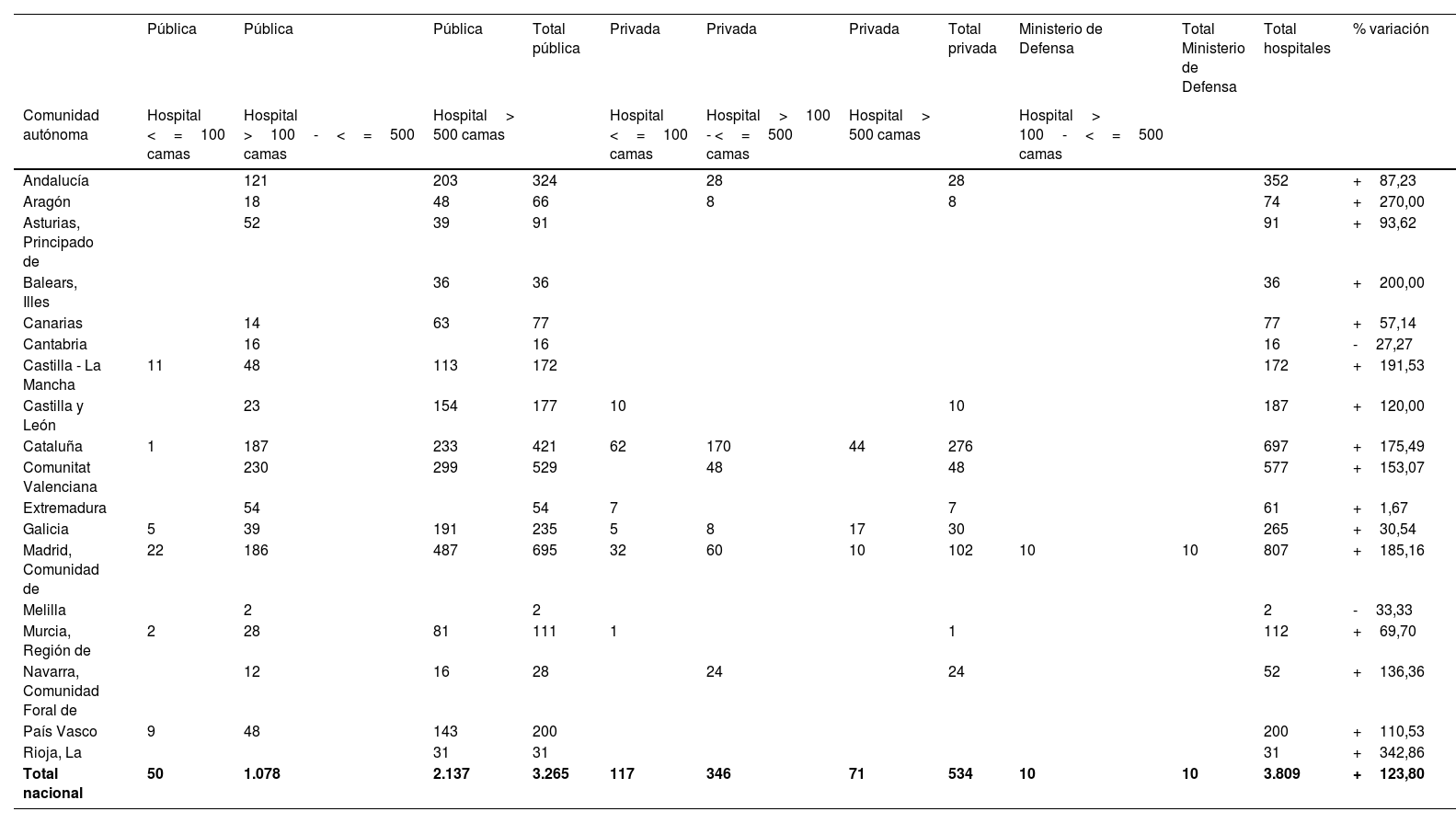
Esto supuso un aumento global de 36% de los hospitales que gestionaron UCI-A, con un incremento de 30% en hospitales públicos (5% en los de más de 500 camas), y de 58% en privados. El número de camas de UCI-A se elevó en 2.107 (124%), 126% en centros públicos (108% en los de más de 500 camas), 108% en privados y 100% en el hospital del Ministerio de Defensa (tabla 5).
Camas de UCI-A durante la pandemia COVID-19 incluidas en el estudio
| Pública | Pública | Pública | Total pública | Privada | Privada | Privada | Total privada | Ministerio de Defensa | Total Ministerio de Defensa | Total hospitales | % variación | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Comunidad autónoma | Hospital <=100 camas | Hospital >100-<=500 camas | Hospital> 500 camas | Hospital <=100 camas | Hospital>100 - <=500 camas | Hospital> 500 camas | Hospital> 100-<=500 camas | |||||
| Andalucía | 121 | 203 | 324 | 28 | 28 | 352 | +87,23 | |||||
| Aragón | 18 | 48 | 66 | 8 | 8 | 74 | +270,00 | |||||
| Asturias, Principado de | 52 | 39 | 91 | 91 | +93,62 | |||||||
| Balears, Illes | 36 | 36 | 36 | +200,00 | ||||||||
| Canarias | 14 | 63 | 77 | 77 | +57,14 | |||||||
| Cantabria | 16 | 16 | 16 | -27,27 | ||||||||
| Castilla - La Mancha | 11 | 48 | 113 | 172 | 172 | +191,53 | ||||||
| Castilla y León | 23 | 154 | 177 | 10 | 10 | 187 | +120,00 | |||||
| Cataluña | 1 | 187 | 233 | 421 | 62 | 170 | 44 | 276 | 697 | +175,49 | ||
| Comunitat Valenciana | 230 | 299 | 529 | 48 | 48 | 577 | +153,07 | |||||
| Extremadura | 54 | 54 | 7 | 7 | 61 | +1,67 | ||||||
| Galicia | 5 | 39 | 191 | 235 | 5 | 8 | 17 | 30 | 265 | +30,54 | ||
| Madrid, Comunidad de | 22 | 186 | 487 | 695 | 32 | 60 | 10 | 102 | 10 | 10 | 807 | +185,16 |
| Melilla | 2 | 2 | 2 | -33,33 | ||||||||
| Murcia, Región de | 2 | 28 | 81 | 111 | 1 | 1 | 112 | +69,70 | ||||
| Navarra, Comunidad Foral de | 12 | 16 | 28 | 24 | 24 | 52 | +136,36 | |||||
| País Vasco | 9 | 48 | 143 | 200 | 200 | +110,53 | ||||||
| Rioja, La | 31 | 31 | 31 | +342,86 | ||||||||
| Total nacional | 50 | 1.078 | 2.137 | 3.265 | 117 | 346 | 71 | 534 | 10 | 10 | 3.809 | +123,80 |
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación
Se realizó el mismo análisis descriptivo y comparativo (previo y durante la pandemia) (Anexo C).
Se registraron 308 hospitales con UCIM-A (202 públicos, 104 privados, dos del Ministerio de Defensa), con un total 3.470 camas de UCIM-A. De estas, 60% (2.089) prestaban atención continuada 24 horas al día los siete días de la semana.
Un total de 230 (74, 7%) de las UCIM-A recibían la denominación de Unidad de Recuperación post Anestésica (URPA), 57 (18,5%) la de Unidad de Reanimación, estando las 21 restantes (6,8%) registradas bajo otro epígrafe (fig. 1).
Durante la pandemia por COVID-19 se observó una disminución global de 27% en el número de camas UCIM-A con un aumento relativo de 3% de las que proporcionaban atención continuada.
Dotación de personal de medicina y enfermeríaLos 313 hospitales incluidos en el estudio contaban con 7.774 médicos especialistas en Anestesiología y Reanimación. De ellos, con anterioridad a la pandemia por COVID-19, 377 (4,9%) desarrollaban 100% de su jornada laboral en una UCI-A y 1.182 (15,2%) al menos 40% de su jornada laboral (Anexo D). No se registraron los cambios durante la pandemia.
La media nacional de ratios de camas por cada profesional de medicina durante la jornada ordinaria fue de cuatro (3-7) en UCI-A y ocho (3-10) en UCIM-A; y de ocho (3-11) y ocho (3-17), respectivamente, durante el horario de atención continuada (Anexo E). Durante la pandemia por COVID-19 se registró una disminución de la media de ratios de 2,4% en UCI-A y de 21,4% en UCIM-A durante la jornada ordinaria; y de 4 y 12,8%, respectivamente durante el horario de atención continuada.
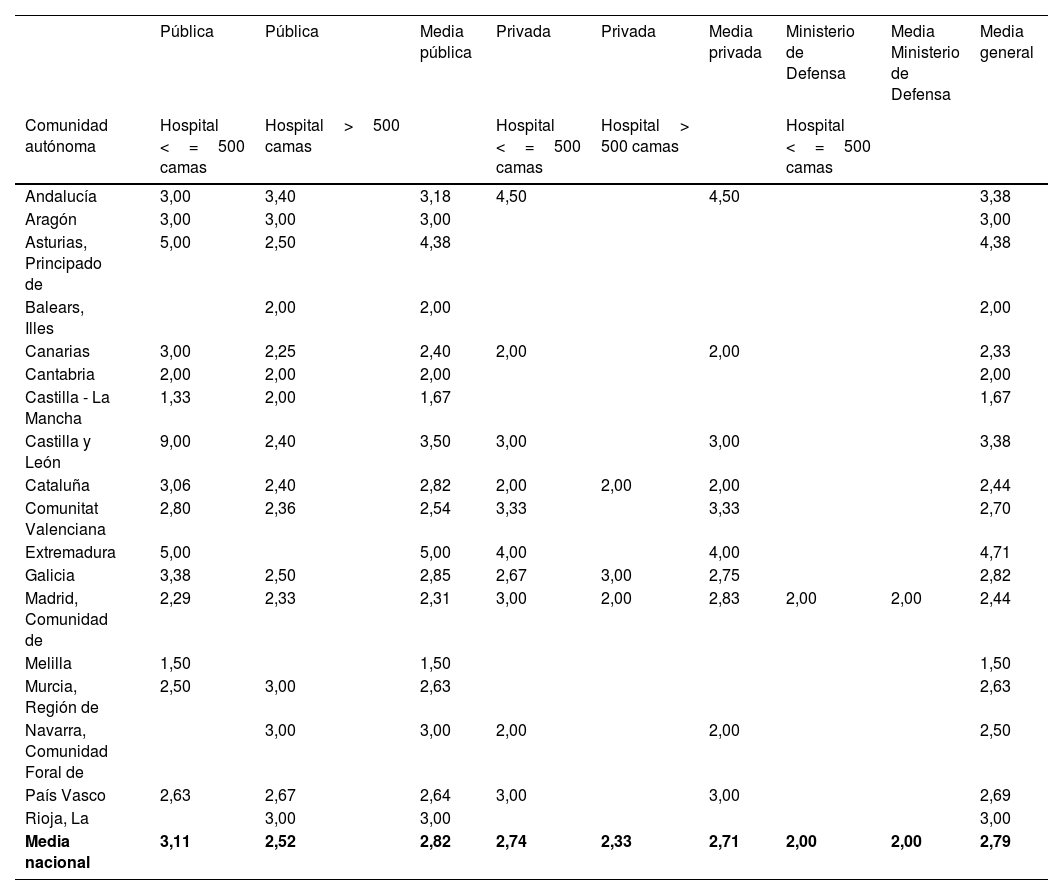
La media nacional de ratios de camas por cada profesional de enfermería fue de tres (1-5) en UCI-A y de cuatro (3-6) en UCIM-A (tabla 6 y Anexo F). Durante la pandemia se observó una reducción de la media de ratios de 7,3% en UCI-A y de 18,7% en UCIM-A.
Ratio entre camas de UCI-A por cada profesional de enfermería
| Pública | Pública | Media pública | Privada | Privada | Media privada | Ministerio de Defensa | Media Ministerio de Defensa | Media general | |
|---|---|---|---|---|---|---|---|---|---|
| Comunidad autónoma | Hospital <=500 camas | Hospital>500 camas | Hospital <=500 camas | Hospital> 500 camas | Hospital <=500 camas | ||||
| Andalucía | 3,00 | 3,40 | 3,18 | 4,50 | 4,50 | 3,38 | |||
| Aragón | 3,00 | 3,00 | 3,00 | 3,00 | |||||
| Asturias, Principado de | 5,00 | 2,50 | 4,38 | 4,38 | |||||
| Balears, Illes | 2,00 | 2,00 | 2,00 | ||||||
| Canarias | 3,00 | 2,25 | 2,40 | 2,00 | 2,00 | 2,33 | |||
| Cantabria | 2,00 | 2,00 | 2,00 | 2,00 | |||||
| Castilla - La Mancha | 1,33 | 2,00 | 1,67 | 1,67 | |||||
| Castilla y León | 9,00 | 2,40 | 3,50 | 3,00 | 3,00 | 3,38 | |||
| Cataluña | 3,06 | 2,40 | 2,82 | 2,00 | 2,00 | 2,00 | 2,44 | ||
| Comunitat Valenciana | 2,80 | 2,36 | 2,54 | 3,33 | 3,33 | 2,70 | |||
| Extremadura | 5,00 | 5,00 | 4,00 | 4,00 | 4,71 | ||||
| Galicia | 3,38 | 2,50 | 2,85 | 2,67 | 3,00 | 2,75 | 2,82 | ||
| Madrid, Comunidad de | 2,29 | 2,33 | 2,31 | 3,00 | 2,00 | 2,83 | 2,00 | 2,00 | 2,44 |
| Melilla | 1,50 | 1,50 | 1,50 | ||||||
| Murcia, Región de | 2,50 | 3,00 | 2,63 | 2,63 | |||||
| Navarra, Comunidad Foral de | 3,00 | 3,00 | 2,00 | 2,00 | 2,50 | ||||
| País Vasco | 2,63 | 2,67 | 2,64 | 3,00 | 3,00 | 2,69 | |||
| Rioja, La | 3,00 | 3,00 | 3,00 | ||||||
| Media nacional | 3,11 | 2,52 | 2,82 | 2,74 | 2,33 | 2,71 | 2,00 | 2,00 | 2,79 |
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación
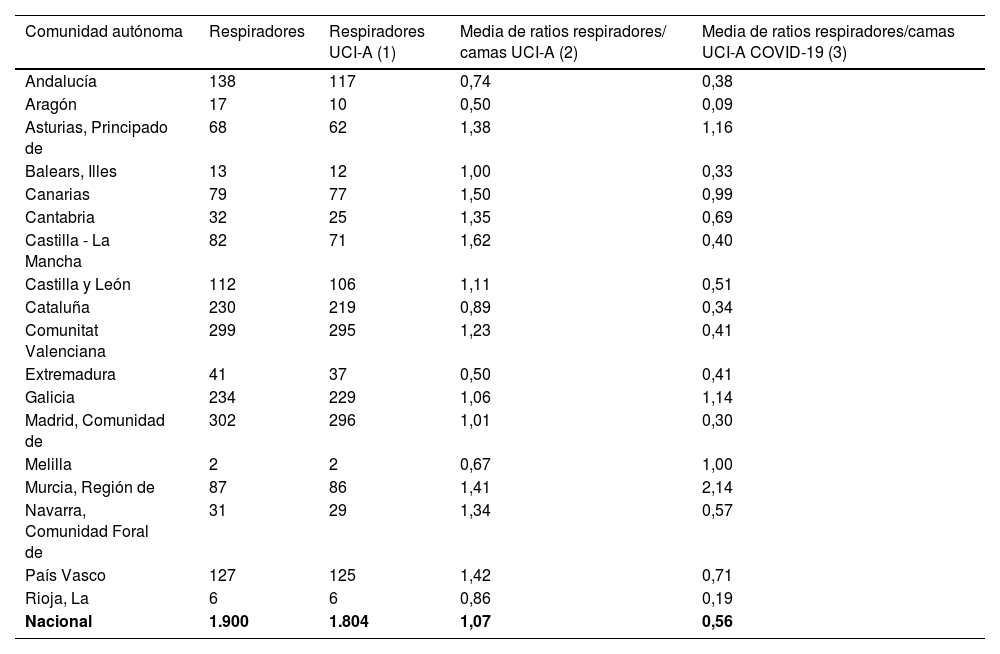
Se registraron un total de 1.900 respiradores de cuidados intensivos gestionados por SAR, 1.804 de ellos en hospitales con UCI-A. La media de las ratios de respirador por cama de UCI-A fue de 1,1 (0,5 –1,6). Durante la pandemia, esta disminuyó 47% (0,6 [0,1-2,1]) (tabla 7). Los respiradores no específicos de cuidados intensivos utilizados en las UCI-A durante la pandemia no fueron tomados en cuenta en este estudio.
Respiradores mecánicos de cuidados intensivos incluidos en el estudio
| Comunidad autónoma | Respiradores | Respiradores UCI-A (1) | Media de ratios respiradores/ camas UCI-A (2) | Media de ratios respiradores/camas UCI-A COVID-19 (3) |
|---|---|---|---|---|
| Andalucía | 138 | 117 | 0,74 | 0,38 |
| Aragón | 17 | 10 | 0,50 | 0,09 |
| Asturias, Principado de | 68 | 62 | 1,38 | 1,16 |
| Balears, Illes | 13 | 12 | 1,00 | 0,33 |
| Canarias | 79 | 77 | 1,50 | 0,99 |
| Cantabria | 32 | 25 | 1,35 | 0,69 |
| Castilla - La Mancha | 82 | 71 | 1,62 | 0,40 |
| Castilla y León | 112 | 106 | 1,11 | 0,51 |
| Cataluña | 230 | 219 | 0,89 | 0,34 |
| Comunitat Valenciana | 299 | 295 | 1,23 | 0,41 |
| Extremadura | 41 | 37 | 0,50 | 0,41 |
| Galicia | 234 | 229 | 1,06 | 1,14 |
| Madrid, Comunidad de | 302 | 296 | 1,01 | 0,30 |
| Melilla | 2 | 2 | 0,67 | 1,00 |
| Murcia, Región de | 87 | 86 | 1,41 | 2,14 |
| Navarra, Comunidad Foral de | 31 | 29 | 1,34 | 0,57 |
| País Vasco | 127 | 125 | 1,42 | 0,71 |
| Rioja, La | 6 | 6 | 0,86 | 0,19 |
| Nacional | 1.900 | 1.804 | 1,07 | 0,56 |
(1) Respiradores mecánicos de cuidados intensivos en hospitales con UCI-A. (2) Media de los ratios entre respiradores mecánicos y camas de UCI-A. (3) Media de los ratios entre respiradores mecánicos y camas de UCI-A durante la pandemia COVID-19.
UCI-A: Unidad de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación.
Si bien este estudio no puede considerarse un catálogo nacional exhaustivo de los recursos de cuidados intensivos e intermedios gestionados por SAR, sí incluye una elevada proporción de los disponibles en nuestro país. Consideramos que la muestra de estudio es representativa de los hospitales de más de 100 camas, así como de los de gestión pública.
Dado que la recogida de datos se realizó a través de un formulario, y a pesar de que las variables estuvieran definidas en un manual de usuario, no se puede descartar la existencia de sesgos involuntarios por parte de los registradores.
Camas de UCI-AEste estudio presenta el primer registro nacional de las UCI-A. Publicaciones previas nos ofrecen, desde diferentes puntos de vista, datos relativos a estas unidades, aunque no sean comparables entre sí por diferentes motivos. En una investigación publicada en Europa en 2012, se registró una dotación de 11,5 camas de UCI por cada 100.000 habitantes, con aproximadamente 2,8 camas de UCI por cada 100 de hospitalización de agudos, con marcadas diferencias entre distintos países9. Un estudio publicado en España en 2013 detectó 5.569 camas de cuidados intensivos, de ellas, 3.336 estaban gestionadas por Servicios de Medicina Intensiva (SMI) y 2.233 por otros servicios médicos, mayoritariamente UCI quirúrgicas manejadas por SAR10. Un análisis previo publicado en España en 2010 había identificado 3.498 camas de UCI en hospitales docentes, 2.043 gestionadas por SMI y 1.455 por SAR; así como 1.572 camas adicionales de cuidados intermedios quirúrgicos manejadas por SAR7. En el presente registro se identificaron un número mayor de las de UCI-A (1.702), hecho que pudiera estar justificado por el crecimiento que estas unidades han experimentado en los últimos 10 años y por posibles sesgos de selección de los hospitales encuestados en estudios previos.
Según los datos del presente estudio, la mayor parte de las camas de UCI-A (60%) pertenecen a hospitales públicos que contiene más de 500 de ellas y a unidades quirúrgicas (66%) o polivalentes (33%), lo que permite inferir que un elemento diferenciador de las UCI-A respecto a unidades gestionadas por otros servicios, es el hecho de que proporcionan cuidados preferentemente a pacientes quirúrgicos. En cambio, en un estudio publicado en 2015, sobre 138.999 sujetos ingresados en UCI españolas, mayoritariamente polivalentes, el motivo de ingreso fue quirúrgico en solo 32% de los casos21. La proporción de 1,7 camas de UCI-A por cada 100 camas de hospitalización a nivel nacional se encuentra por debajo del valor medio de 2,8 publicado en Europa9, lo que permite contextualizar la proporción de las que posee UCI-A respecto a las de UCI totales en España, estimada entre 3,6 y 5,5, según diferentes autores9,10. No obstante, en aquellos hospitales que cuentan con UCI-A, la media de la ratio entre camas de UCI-A por cada 100 de hospitalización alcanzó un valor de 3,4%, con un valor medio por comunidades mínimo de 1,3% y máximo de 8,6%. Esto permite afirmar que, si bien no todos los hospitales cuentan con UCI-A, y existe una gran variabilidad geográfica, los que sí cuentan con ella tienen una dotación considerable.
Camas de UCI-A durante la pandemia por COVID-19Durante las primeras fases de la pandemia en Europa se registraron incrementos en la capacidad de camas de UCI que oscilaron entre 15% en Dinamarca y 226% en Irlanda, con valores cercanos a 100% en la mayor parte de los países de los que se disponen datos12. Los planes de contingencia implementados por los SAR durante la pandemia por COVID-19 en España permitieron aumentar en 36% el número de hospitales con UCI-A, y en 124% la cantidad de camas (hasta 2.107), asegurando de este modo unos cuidados al paciente crítico COVID y no COVID que, de otra manera, no hubieran sido posibles. A esto se suma la colaboración y apoyo de numerosos anestesiólogos en unidades gestionadas por SMI y neumología, siendo en ocasiones mayoritarios en las mismas, y que no ha sido recogida en este estudio.
Sin embargo, el verdadero éxito de esta estrategia no solo debe evaluarse a partir del elevado número de recursos de UCI gestionados, sino de los excelentes resultados de morbimortalidad publicados por la red de UCI-A de España22–26.
Gran parte del incremento de camas de UCI-A procedió de la reasignación de las de UCIM-A, así como del acondicionamiento de quirófanos y otras áreas hospitalarias. Esto demuestra la enorme capacidad de adaptación que caracteriza a los SAR, basada en su aptitud para reasignar de manera rápida y eficaz recursos humanos y materiales procedentes de áreas quirúrgicas o UCIM, para dar respuesta a una demanda inesperada de cuidados intensivos. Esta capacidad ya había sido documentada en nuestra historia reciente, y fue la que permitió proporcionar los cuidados adecuados a muchas de las víctimas de los atentados del 11 de marzo 2004 en Madrid27.
Camas de UCIM-ALas UCIM cuentan con una menor dotación de recursos humanos y materiales, por lo que generan menores costes28. Tal como ocurre con las UCI, existen tanto UCIM polivalentes como específicas para ciertos procesos o patologías. En el caso de las UCIM-A objeto del presente estudio, se dedican mayoritariamente a proporcionar cuidados posanestésicos, posquirúrgicos o tras intervencionismo. Si bien no existe una definición universal de UCIM, sí se han establecido los estándares de las URPA en Europa20. Según los Estándares y Recomendaciones del Bloque Quirúrgico del Ministerio de Sanidad, se recomiendan 1,5-2 camas de cuidados posanestésicos por cada quirófano29.
Las camas de UCIM se han incluido de manera inconstante en estudios previos sobre recursos de cuidados intensivos7,9,10,30. El presente estudio ha permitido identificar 3.470 camas de UCIM-A, de las cuales 2.089 (60%) ofrecen cuidados continuados, lo que las convierte de facto en camas de UCI de nivel I si tienen la capacidad de ofrecer soporte respiratorio17–19. El Libro Blanco de la SEDAR ha intentado aportar una aproximación a la organización de este tipo de unidades31, pero a pesar de su importancia en el sistema sanitario y de prestar cuidados a decenas de miles de pacientes anualmente, no existe otro documento en nuestro país que defina los estándares para este tipo de unidades, en ocasiones de similar o mayor complejidad que otras reconocidas en documentos oficiales.
Camas de UCIM-A durante la pandemia COVID-19El número de camas de UCIM-A disminuyó 27% (-952 camas), con un aumento relativo (3%) de las que proporcionaban atención continuada. Estos datos, que se asociaron al incremento de las de UCI-A, muestran cómo los planes de contingencia para aumentar las camas de UCI durante la pandemia fueron posibles en gran parte debido a la reasignación de recursos gestionados por SAR habitualmente dedicados a procesos quirúrgicos11,14,15. Del mismo modo, muestra que muchas de las UCIM-A cuentan con los recursos y flexibilidad necesarios para convertirse en UCI de nivel II o III cuando la situación lo requiere.
Dotación de personal de medicina en UCI-ALa ESICM reconoce la existencia de un modelo de cuidados intensivos multidisciplinar en Europa, al que se puede acceder tanto a través de programas de especialización primarios en medicina intensiva, como de otras especialidades base que incluyan las competencias de esta última en sus programas formativos durante un periodo de dos años32, siendo la Anestesiología el ejemplo más extendido. La Unión de Médicos Especialistas Europeos junto con la Sociedad Europea de Anestesiología y Cuidados Intensivos (ESAIC) han actualizado recientemente su programa de formación en Anestesiología33, enfatizando los cuidados intensivos como competencias troncales de la especialidad. Con el objetivo de cumplir con garantías de estos estándares de formación europeos, la Comisión Nacional de Especialidades ha solicitado formalmente para la especialidad de Anestesiología un nuevo programa de cinco años de formación34.
El presente estudio demuestra que ese modelo es una realidad en España, donde uno de cada cinco anestesiólogos desarrolla al menos 40% de su actividad en una UCI.
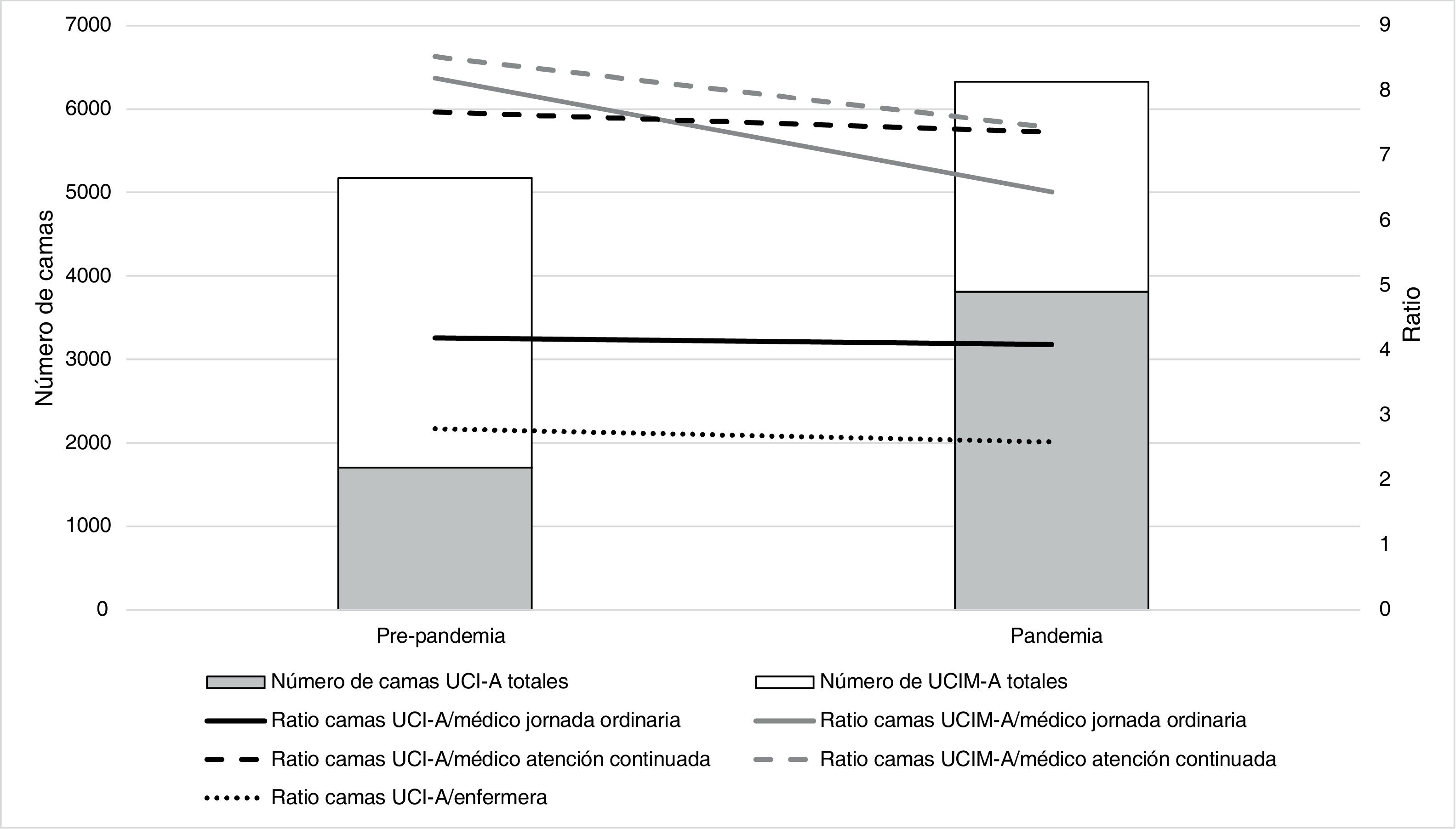
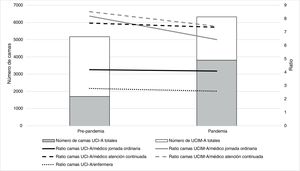
No existen estándares o recomendaciones sobre la ratio de camas de UCI y el personal de medicina, y la evidencia acerca de la influencia de este factor sobre los resultados es difícil de interpretar35. Sin embargo, tal como demuestra el presente trabajo, la existencia de 7.774 médicos especialistas en Anestesiología y Reanimación en activo supone un enorme potencial de recursos humanos que pudieron ser reasignados desde áreas quirúrgicas a UCI-A durante la pandemia; cuando a pesar del incremento del número de camas (124%) se logró disminuir la ratio de estas por médico, tanto durante la jornada ordinaria como durante la atención continuada (fig. 2).
Variación del número de camas UCI-A y UCIM-A y de los ratios de dotación de personal antes y durante la pandemia por COVID-19. Se observa un aumento de las camas de UCI (diagramas de barras), manteniendo constantes o disminuyendo los ratios de camas por personal médico y de enfermería (líneas continuas, discontinuas y de puntos).
UCI-A: Unida de Cuidados Intensivos gestionada por Servicios de Anestesiología y Reanimación; UCIM-A: Unidad de Cuidados Intermedios gestionada por Servicios de Anestesiología y Reanimación.
Estos datos refuerzan la idea de que es imprescindible contar con estrategias de formación que aseguren tanto la adquisición como el mantenimiento de las competencias en medicina intensiva a lo largo de la carrera profesional de los anestesiólogos.
Dotación de personal de enfermería en UCI-ALa dotación de personal de enfermería ha sido utilizada para determinar el nivel asistencial de las UCI18,19. Un estudio reciente publicado por personal de enfermería de cuidados intensivos en España observó una ratio de dos a tres camas de UCI por cada especialista de enfermería en 69% de las unidades participantes, con ratios variables en 27% de estas36. En el presente estudio se registró una media de 2,7 camas de UCI-A por cada profesional, lo que demuestra que la dotación de este personal no difiere en términos generales entre las UCI-A y las UCI gestionadas por otras especialidades en España. Durante la pandemia, a pesar del incremento (124%) del número de camas de UCI-A, la ratio de estas por cada profesional de enfermería experimentó una mejora, que ha sido advertida por otros autores37. Este dato puede ser interpretado como un indicador del éxito de los planes de contingencia y de la capacidad de los SAR para reasignar recursos humanos procedentes de áreas quirúrgicas o UCIM de manera rápida y eficaz, dando respuesta a una demanda inesperada de cuidados intensivos (fig. 2).
Dotación de respiradores de cuidados intensivosLa capacidad de proporcionar ventilación mecánica invasiva es uno de los requisitos para definir una cama de UCI19. La reciente pandemia ha demostrado que los respiradores de cuidados intensivos son un recurso de gran valor estratégico. En el presente estudio se registró un número de estos dispositivos superior a la cantidad de camas de UCI-A, dato que puede ser considerado como un indicador de su adecuada dotación. No obstante, el hecho de que las camas de UCI-A se multiplicaran por 2,24, asociado a que la causa de ingreso más frecuente fuera la insuficiencia respiratoria, supuso un aumento en la demanda de respiradores que el mercado no pudo suplir en las primeras fases de la pandemia. Una buena parte de las nuevas camas de UCI-A fueron equipadas con respiradores de otro tipo, mayoritariamente máquinas de anestesia y respiradores de transporte u otros no específicos de cuidados intensivos. A pesar de que estos tipos de dispositivos han mostrado tener características subóptimas para el tratamiento de los casos más graves de distrés respiratorio38,39, los resultados de supervivencia publicados por la red UCI-A españolas en la pandemia COVID-19 fueron excelentes22–26.
Visión globalSe ha publicado recientemente que 70% de los recursos de cuidados intensivos en Europa están gestionados por SAR, alcanzando 100% en los países escandinavos40. Los datos del presente estudio demuestran que en España los SAR manejan numerosos recursos de cuidados intensivos, que abarcan desde UCIM o UCI de nivel I, a UCI de la máxima complejidad. El Real Decreto 69/2015, de 6 de febrero, por el que se regula el Registro de la Actividad de Atención Sanitaria Especializada41, reconoce como UCI las unidades específicas de cuidados intensivos, las unidades coronarias, las de grandes quemados, las de cuidados intensivos neonatales y pediátricos, así como las de reanimación posquirúrgica que cuentan con una dotación fija de camas y en las que se realizan ingresos administrativos. Sin embargo, el término Unidad de Reanimación utilizado para identificar la mayoría de las UCI-A (67,34% en este estudio) ha demostrado ser inespecífico, ya que se emplea indistintamente para identificar UCIM-A en 18,5% de los casos. La sustitución del término Unidad de Reanimación por el de Unidad de Cuidados Intensivos de Anestesia ha sido propuesta por algunos autores con anterioridad42.
Una de las lecciones estratégicas aprendida de la pandemia, es que los modelos multidisciplinares y coordinados de cuidados intensivos suponen herramientas más eficientes, que pueden aportar sostenibilidad desde el punto de vista de la gestión de los recursos humanos, como versatilidad y flexibilidad necesarias para adaptar las UCI a una demanda de cuidados cambiante11–15. Los resultados de este estudio muestran la capacidad de adaptación inherente a las UCI-A y UCIM-A, que permitió afrontar con garantías un aumento excepcional de la demanda de cuidados intensivos durante la pandemia por COVID-19.
Este estudio pone en valor la necesidad de contar con la visión de la anestesiología en la gestión de los cuidados intensivos a nivel autonómico y nacional, la necesidad de mejorar el ordenamiento administrativo de las UCIM-A y la racionalidad del quinto año de la especialidad en nuestro país.
ConclusionesEl presente estudio muestra que los SAR gestionan un número elevado de las camas de UCI y UCIM disponibles en España, y que cuentan con una dotación adecuada de personal médico y de enfermería, así como numerosos recursos estratégicos esenciales, como son los respiradores de cuidados intensivos. Los SAR han demostrado una gran capacidad de readaptación y reasignación de recursos para dar respuesta a necesidades cambiantes en situaciones de crisis como la pandemia por COVID-19, con buenos resultados. Por otro lado, teniendo en cuenta la constante variación en el tiempo de los recursos de UCI y UCIM, así como su valor estratégico, sería recomendable contar con un registro oficial de las UCI y UCIM en las diferentes comunidades autónomas, que a su vez confluya en un censo nacional y europeo.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.