La anatomía de la cadera presenta una serie de peculiaridades que condicionan el tratamiento artroscópico de su patología. El objetivo de la presente publicación es describir los hallazgos anatómicos y biomecánicos más destacados para la aplicación clínica y terapéutica.
MétodoDividiremos el capítulo en biomecánica de la cadera con aplicación clínica y las estructuras anatómicas según estén en el compartimento central o en periférico.
ResultadosLa necesidad de tracción para poder acceder a la articulación y la dificultad de movilidad dentro de la misma, nos obliga a conocer la anatomía normal y sus variantes. En el compartimento central describiremos estructuras como el labrum, cartílago acetabular, ligamento redondo, fosita semilunar y cartílago de carga de la cabeza femoral. En el compartimento periférico se observará el cartílago de la cabeza, cara no articular del labrum, cápsula y diferentes plicas sinoviales.
ConclusionesConocer la anatomía artroscópica y sus variantes, junto con nociones básicas de biomecánica de la cadera, nos permiten mejorar nuestra orientación en una articulación de difícil acceso.
Relevancia clínicaEl conocimiento de la anatomía artroscópica y la biomecánica aplicada de la cadera nos permite acortar nuestra curva de aprendizaje quirúrgico en artroscopia de cadera.
Nivel de evidenciaOpinión de expertos Nivel IV.
Hip joint anatomy has a number of peculiarities that determine the arthroscopic treatment. The aim of this article is to describe the most significant anatomical and biomechanical findings for clinical and therapeutic applications.
MethodWe divide the chapter into hip biomechanics with clinical application and anatomical structures of the central or peripheral compartment.
ResultsAccess and mobility into the hip joint is difficult, and requires understanding the normal anatomy and its variants. In the central compartment, we describe important structures such as the labrum, acetabular cartilage, round ligament, acetabular cartilage, and cartilage of the femoral head. In the peripheral compartment, femoral head cartilage, non-articular labrum, capsule and synovial folds are described.
ConclusionsUnderstanding hip arthroscopic anatomy and its variants, along with the basics of hip biomechanics, allow us to improve our orientation in a joint with a difficult access.
Clinical relevanceThe knowledge of applied anatomy and arthroscopic hip biomechanics allows us to reduce our surgical learning curve in hip arthroscopy technique.
Level of evidenceLevel IV Expert opinion.
El conocimiento de las estructuras anatómicas de la cadera es un factor clave para el éxito en el tratamiento artroscópico de la patología de cadera. Aunque la anatomía artroscópica pueda tener ciertas similitudes con la articulación glenohumeral, importantes diferencias biomecánicas y funcionales hacen que asemejar el tratamiento de ambas articulaciones puede llevarnos a realizar tratamientos incorrectos. La primera gran diferencia es la gran estabilidad intrínseca de la articulación coxofemoral, ya presente en el desarrollo embrionario (fig. 1), y la segunda es una biomecánica completamente diferente a la articulación del hombro.
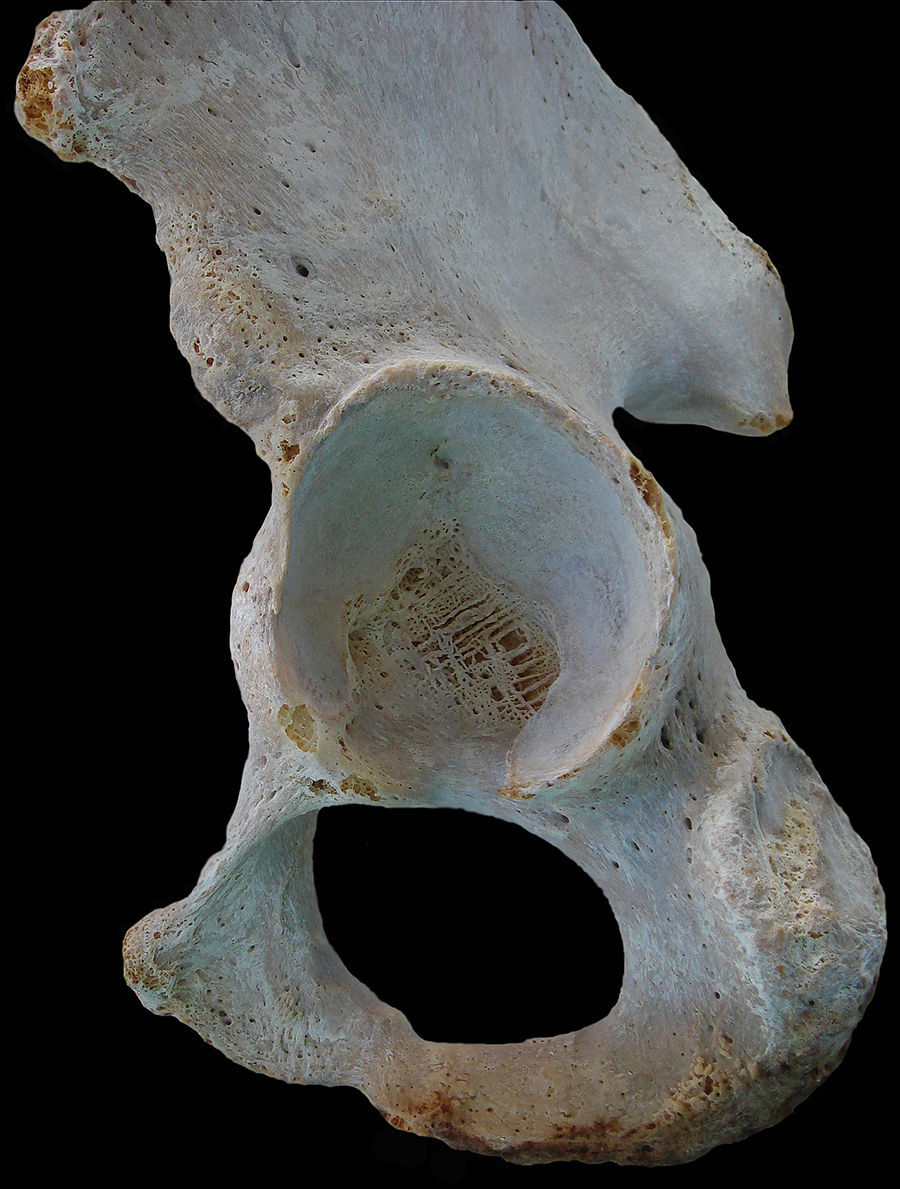
La articulación coxofemoral es una diartrosis que soporta ciclos de carga y movimiento a lo largo de toda la vida. El componente óseo acetabular resulta de la fusión de 3 centros de osificación diferentes: ilion, isquion y pubis (fig. 2).
BiomecánicaLa amplia y constante actividad de la articulación coxofemoral requiere un sistema de disipación de energía y estabilización basada en el complejo condrolabral a nivel del acetábulo. En el caso de pequeños cambios en la forma de la cabeza femoral o del acetábulo, se rompe este equilibrio y pueden aparecer lesiones estructurales y progreso en la degeneración articular1.
Distribución de cargasEl factor fundamental que determina el ambiente mecánico en el interior de la articulación es el movimiento, seguido de la carga total y el tiempo. Existen dos factores que merece la pena conocer:
- -
Los puntos de máxima fuerza intraarticular se producen tras el contacto del talón en marcha y en el momento de sentarnos desde bipedestación, justo antes de tocar el asiento2.
- -
La máxima presión en estos movimientos dependen del ángulo centro borde y del ángulo alfa.
Si tenemos valores normales de estos ángulos, la presión se distribuye de forma estable y uniforme a lo largo de toda la superficie articular. Si contamos con un acetábulo displásico (vertical y poco profundo), aumenta la carga en la zona lateral3. En una deformidad tipo tenaza o «pincer» (ángulo alfa normal y centro-borde aumentado), se produce un aumento de presión entre la zona cabeza-cuello y la unión condrolabral adyacente. En posición de flexión máxima, en un paciente con choque femoroacetabular tipo leva o «cam» (centro borde constante y ángulo alfa aumentado), se incrementa la presión en la zona anterosuperior del labrum. Si a continuación nos sentamos, se produce una fricción en la zona de transición cartílago-hueso y la posible delaminación condral debido a la fatiga que se produce con ese movimiento. Durante la marcha, la presión en el interior articular se relaciona de forma inversamente proporcional con el ángulo centro borde, aumentando de forma drástica cuando este disminuye4. Las lesiones en la unión condrolabral se producen de manera más habitual en aquellas personas que realizan actividades con posiciones extremas y carga como bailarinas, jugadores de fútbol o gimnastas. Cabe destacar que la localización de sus lesiones es la misma que aquellas personas que no realizan estas actividades2. En cuanto a la forma acetabular normal, contamos con una información limitada, sobre todo lo relacionado con el límite superior del ángulo centro-borde. En los últimos estudios se determina que las presiones mínimas tanto en reposo como en actividad se dan en articulaciones con un centro-borde entre 20° y 30°, por tanto, el valor «normal» debe encontrarse en ese rango y deberemos buscar esta cifra a la hora de planificar una cirugía5.
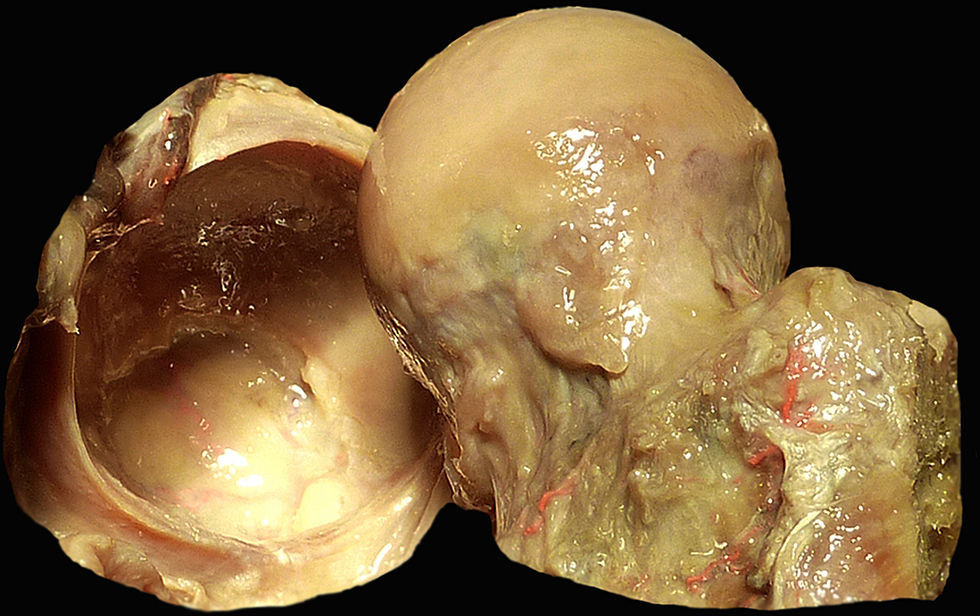
Acción del labrumEl labrum es una estructura de fibrocartílago con forma de herradura unida al acetábulo. Sus medidas son de media 4,7mm de ancho en su unión al hueso con 5,5mm de espesor6. Ambos extremos de la herradura se unen a través del ligamento transverso que aporta estabilidad y aumenta la cobertura de la cabeza femoral7. En la zona anterior del labrum existe un receso entre él y la superficie articular del acetábulo, en esta área las fibras colágenas se distribuyen de forma paralela al margen, mientras que en la zona posterior las fibras discurren perpendiculares y existe una unión directa con la superficie articular8. Esta diferencia histológica puede justificar en parte la localización anterior de la mayoría de las roturas labrales (fig. 3).
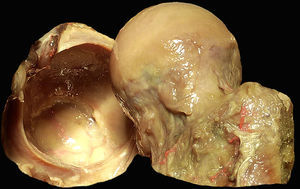
Anatomía macroscópica de la articulación coxofemoral. Se sitúa la cabeza femoral con el cartílago articular (derecha) y la cavidad acetabular con el labrum en herradura a lo largo del reborde acetabular (izquierda). El cierre del labrum en la zona inferior se realiza por el ligamento transverso.
Las funciones biomecánicas del labrum son dos, la primera proporcionar un efecto de sello sobre la cabeza femoral, evitando su distracción y estabilizándola. También impide la salida del líquido sinovial de la zona central de la articulación, de hecho, alteraciones del labrum llevan a una degeneración del cartílago por falta de aporte nutricional8,9. El papel del labrum acetabular más que de soporte de carga, es estabilizador de la cadera, en especial en rangos de movimiento más extremos. Estudios sobre cadáver observaron que una vez resecado el labrum, el estrés sobre el cartílago solo se incrementa de forma leve10,11.
En la función estabilizadora también hay que tener en cuenta que los ligamentos capsulares iliofemorales e isquiofemorales también son fundamentales en la estabilización de la articulación coxofemoral en rotación de la cadera12. En movimientos más extremos es cuando tiene mayor papel el labrum junto a estos ligamentos. Por tanto, el daño sobre estos puede llevar a un aumento de presión sobre el labrum y a subluxaciones articulares en determinadas posiciones.
Las lesiones del complejo condrolabral pueden deberse a traumatismos, displasia de cadera, choque femoroacetabular o maniobras repetidas de torsión13. Algunos autores defienden la participación en algunos casos de la laxitud articular, microinestabilidad o pinzamiento del psoas12. La lesión inicial se localiza habitualmente en la unión condrolabral y evoluciona a roturas del labrum de espesor completo con separación del reborde acetabular, afectación del cartílago articular y formación de quistes subcondrales14. Ante un acetábulo displásico, la carga que tiene que soportar el labrum es mayor que en una cadera sin alteraciones morfológicas (4-11% frente al 1-2% de una cadera normal)15. En un acetábulo poco profundo, la cabeza femoral alcanza su equilibrio en zonas más laterales del mismo, quedando descubierta. La falta de cobertura femoral provoca que, en situaciones donde los vectores de energía se sitúan lateralmente, el labrum soporte mucha más carga15. En una articulación normal la cabeza femoral alcanza el equilibrio en el centro sin sobrecargar el labrum.
Complejo lumbar-pelvis-caderaLa columna lumbar, la pelvis y la articulación coxofemoral están relacionados íntimamente. En la práctica clínica muchas veces es complicado determinar el origen de los síntomas en un paciente con dolor en la zona lumbar y cadera. Cambios en el eje vertebral pueden agravar la artrosis de cadera (síndrome columna-cadera) y deformidades a nivel de la articulación coxofemoral que pueden empeorar la patología de la columna (síndrome columna-cadera secundario)16. Se ha observado que los valores de lordosis lumbar, inclinación del sacro, oblicuidad pélvica y ángulo de Sharp son menores en los pacientes con dolor lumbar comparados con los que presentan artrosis de cadera. El ángulo de incidencia pélvica es mayor en pacientes con coxartrosis. Los pacientes con artrosis incipiente tienden a tener inclinación anterior de la pelvis en comparación con voluntarios de la misma edad. Sin diferencia en cuanto a lordosis lumbar. En artrosis avanzada con cadera subluxada, se observa de forma compensadora una inclinación anterior de la pelvis para mejorar la orientación del acetábulo17. Estos resultados apuntan que la morfología pélvica, concretamente una mayor incidencia pélvica y ángulo de Sharp, contribuyen al desarrollo de artrosis de cadera18. El incremento de la báscula pélvica posterior, asociado a una falta de cobertura femoral anterior, puede provocar un empeoramiento de los síntomas lumbares y está asociado a una disminución de lordosis16. Aunque la lordosis lumbar en muchos casos se ve compensada por la articulación sacroiliaca17. Por tanto, alteraciones en la orientación de la columna influyen sobre la articulación coxofemoral y viceversa, el organismo busca estrategias de compensación para dichas alteraciones que pueden ser el origen de cambios artrósicos y causa de dolor.
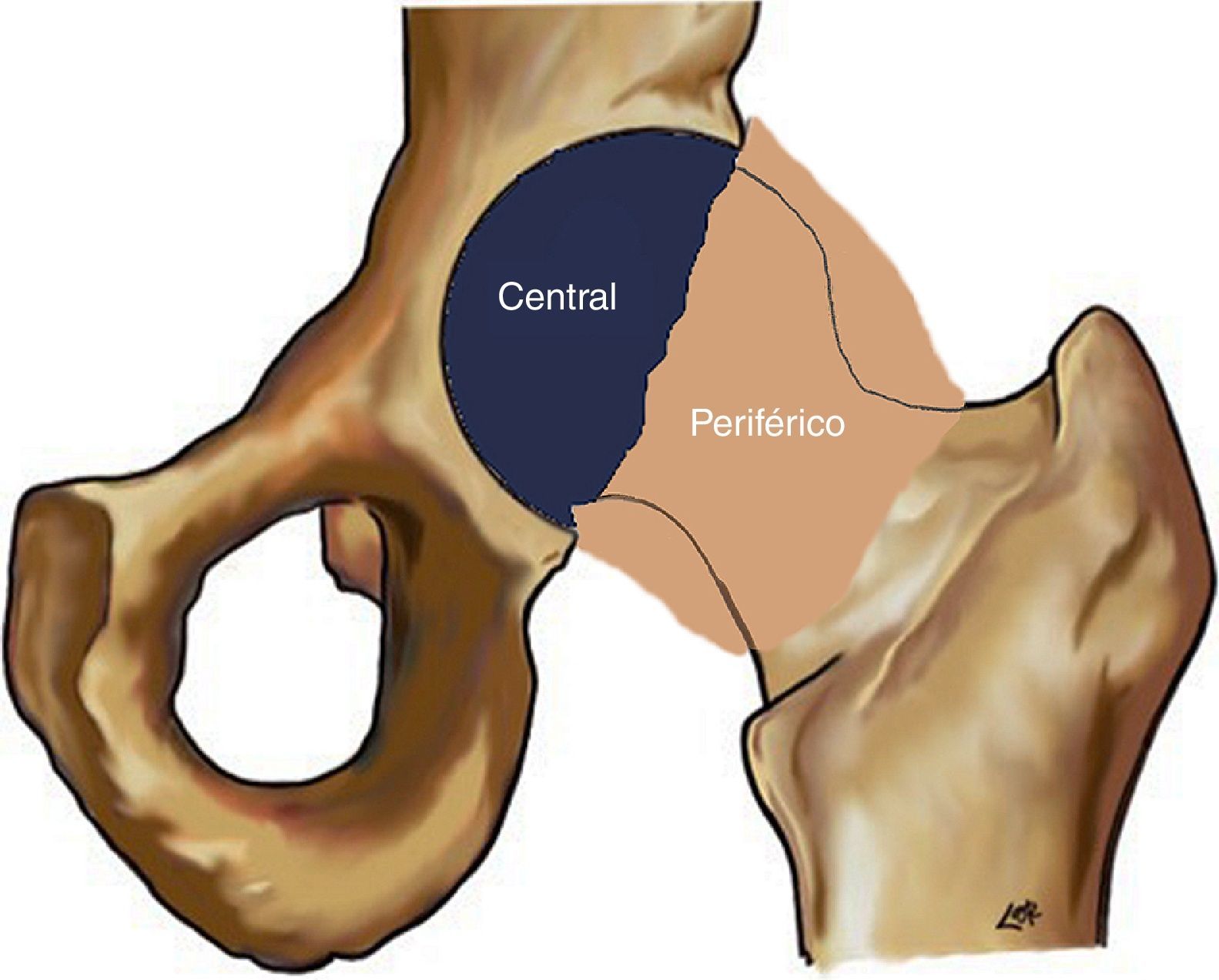
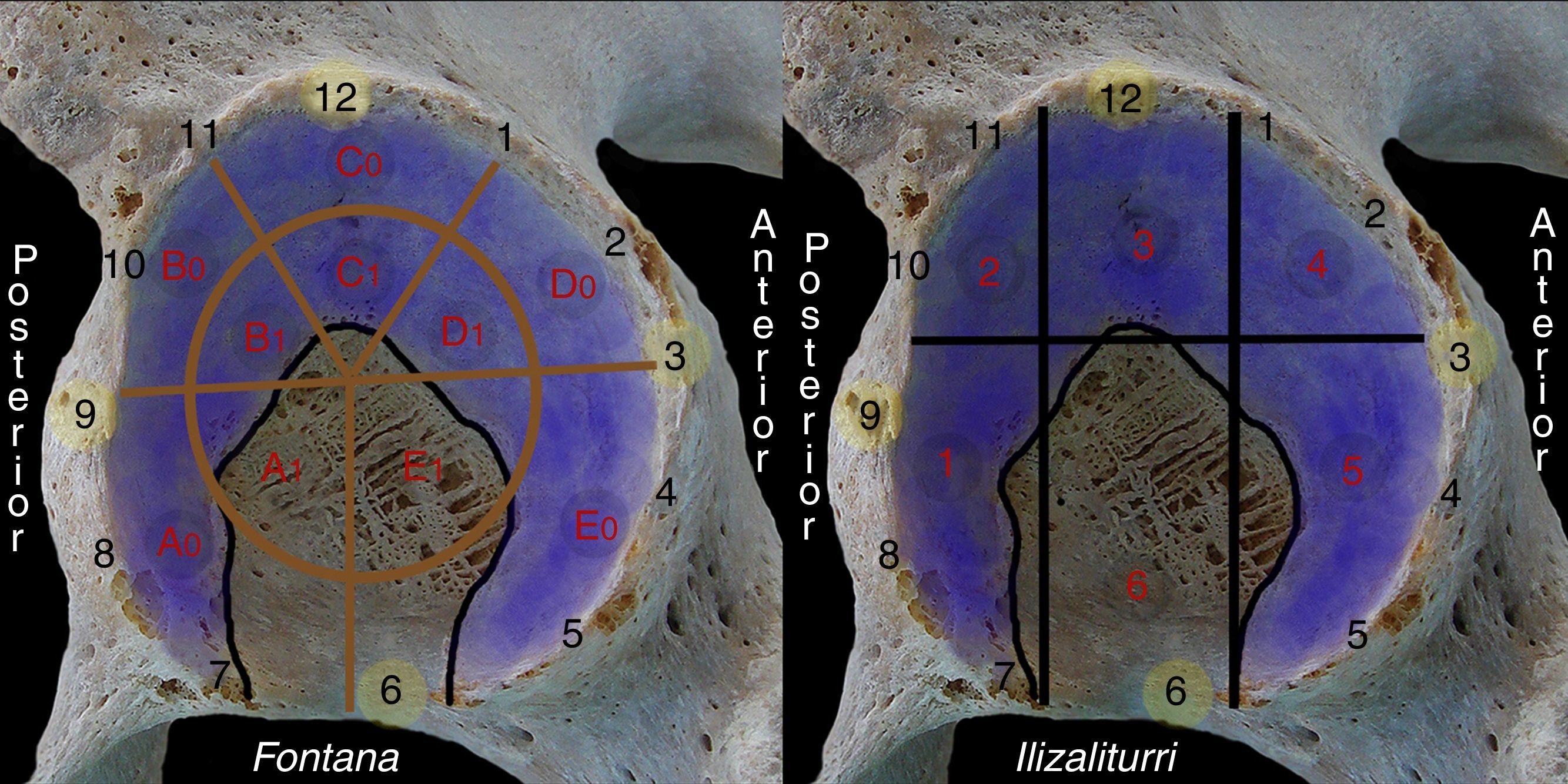
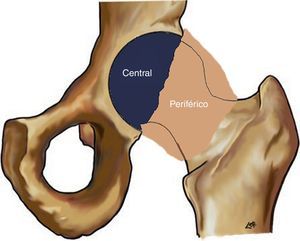
Anatomía artroscópicaPara la descripción de la anatomía normal de la articulación coxofemoral, dividiremos las estructuras anatómicas según estén en el compartimento central o en el compartimento periférico (fig. 4).
Comprende el espacio del cartílago acetabular y cartílago articular de la cabeza femoral. El labrum establece el límite entre ambos compartimentos, incluyéndose en el compartimento central su lado acetabular que contacta con el cartílago acetabular. La exploración artroscópica de este compartimento se realiza en tracción.
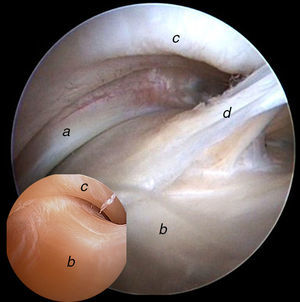
La transición condrolabral es una de las estructuras a evaluar en este compartimento central. Las lesiones del complejo condrolabral se relacionan con gran parte de la sintomatología de cadera y con el desarrollo de patología degenerativa articular. El cartílago debe observarse blanco, liso y brillante en el acetábulo y en la cabeza femoral. Si utilizamos un palpador, debe permitir un ligero hundimiento que se recupera con facilidad. El cartílago acetabular se denomina superficie semilunar y se presenta en forma de una herradura que va de posteroinferior a anteroinferior. En el centro de esta herradura se encuentra una superficie deprimida, sin cartílago y rellena de tejido fibroadiposo que se denomina fosita semilunar (fig. 5). En el borde inferior y distal de la fosita semilunar, podemos encontrar el ligamento transverso y la inserción acetabular del ligamento redondo, que se dirige hacia la fóvea capitis femoral. El ligamento transverso conecta ambas ramas de la herradura, completando toda la periferia del acetábulo.
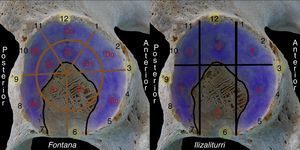
En este compartimento valoraremos lesiones condrales de toda la superficie articular de carga de la cabeza femoral y del cartílago acetabular. Podemos describir las lesiones del cartílago acetabular siguiendo cualquiera de las clasificaciones de localización geográfica (fig. 6)19,20. Las lesiones de la unión condrolabral que se observan principalmente en la transición entre el lado acetabular del labrum con el cartílago acetabular más periférico, se pueden describir siguiendo las marcas de las horas de un reloj (fig. 6).
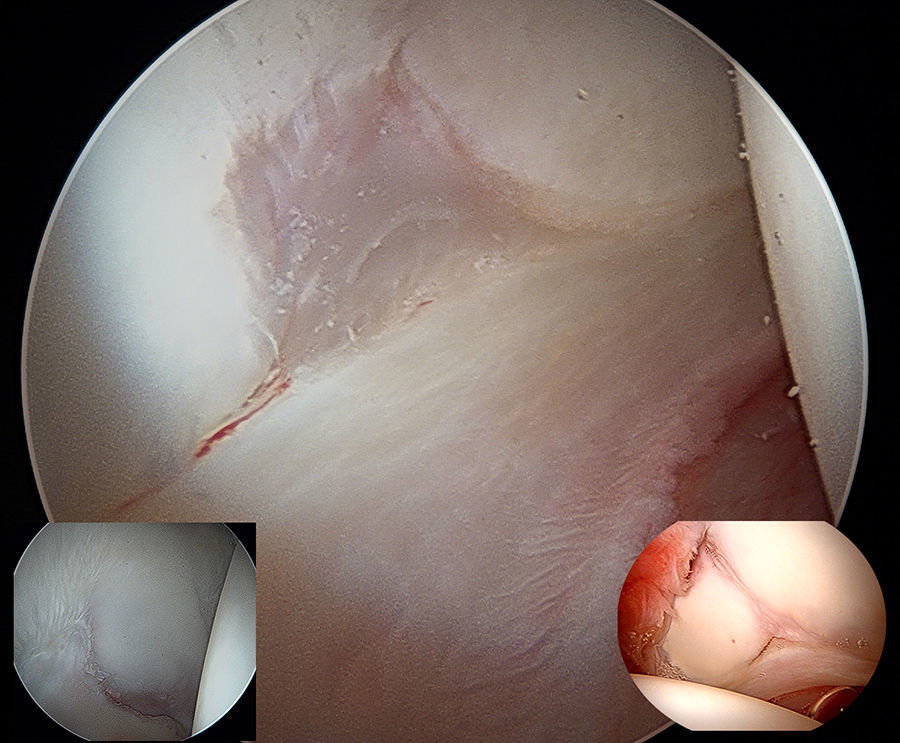
Las discontinuidades en la unión condrolabral han sido relacionadas con el origen de los cambios degenerativos articulares. Sin embargo, existen variantes anatómicas como el denominado sulcus sublabral, que puede simular lesiones en la transición condrolabral (fig. 7). Esta variante anatómica puede observarse preferentemente en la región posteroinferior pero en ocasiones puede detectarse en zona superior o anterosuperior21.
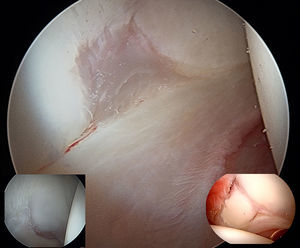
Continuando con la descripción de variantes anatómicas de la normalidad en el compartimento central, debemos valorar con precaución lesiones cartilaginosas acetabulares en la región que corresponde a la unión de los huesos iliaco, isquion y pubis. En esta zona donde se produce el cierre fisario del cartílago trirradiado, podemos observar diferentes variaciones anatómicas que pueden confundirnos con lesiones del cartílago articular y que se denominan pliegue estrellado22,23 (fig. 8).
Imagen artroscópica de cadera derecha. Variante anatómica de la normalidad que se presenta como un defecto del tejido cartilaginoso acetabular en la zona de cierre fisario del cartílago trirradiado (imagen central). Diferentes variantes anatómicas con defecto de continuidad condral en la misma región acetabular (imagen abajo derecha y abajo izquierda).
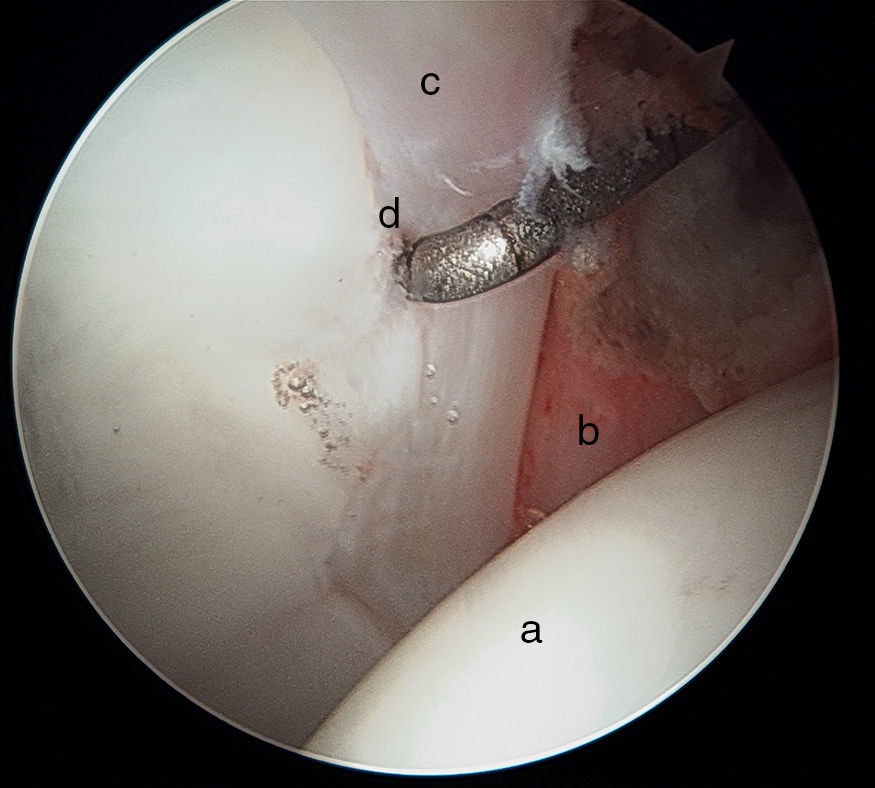
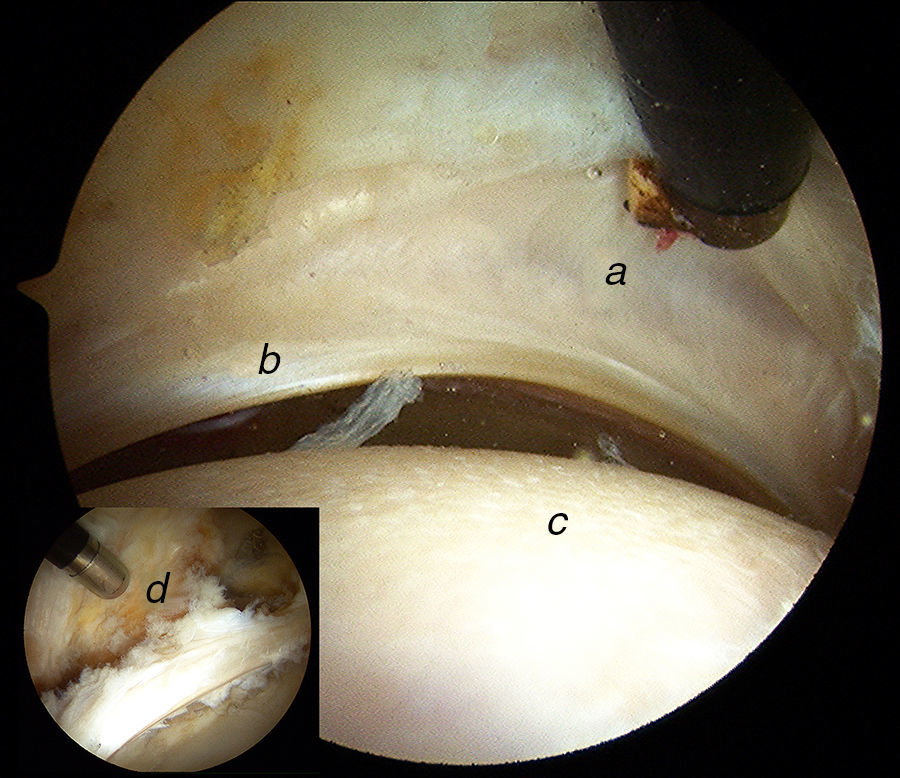
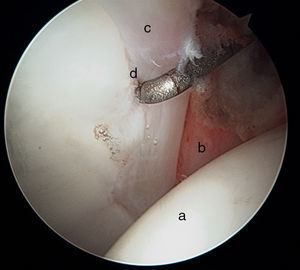
Podemos valorar el ligamento redondo en el compartimento central. Su evaluación puede hacerse de forma estática o dinámica, realizando rotación interna y externa de la cadera para evaluar su tensión e integridad anatómica. Valoraremos su recorrido desde la fóvea capitis femoral hasta su inserción en varios fascículos en el reborde inferior acetabular, a menudo cubierta por tejido sinovial y el ligamento transverso (fig. 9). Su aspecto aplanado es característico, siendo más ancho en la base del mismo a nivel acetabular que en su inserción en la cabeza femoral.
Imagen artroscópica de cadera derecha en seco (imagen central) y cadera izquierda (imagen superior derecha). Observamos el ligamento redondo en tensión a) con la cabeza femoral en rotación externa b). En la imagen central, el ligamento redondo está relajado c) con la cabeza femoral en rotación interna d).
Se define como el espacio intracapsular hasta el borde labral que no se continúa con el cartílago acetabular. En este espacio se trabaja sin tracción y con ligera flexión de 30° de la cadera para relajar la cápsula anterior. Podremos valorar estructuras como la cápsula, la superficie no de carga de la cabeza femoral, cuello de fémur y pliegues sinoviales. Para la exploración rutinaria del compartimento periférico, iniciaremos con la identificación de estructuras mediales, siguiendo con las anteriores y finalizando con las laterales y posteriores.
En la región medial del compartimento periférico, veremos el cuello femoral en su porción anteromedial, la cápsula medial y un refuerzo de la misma denominado la zona orbicularis24.
La cápsula de la articulación coxofemoral es un potente estabilizador que se divide en tres ligamentos. En la región anterior, con origen en la espina iliaca anteroinferior hasta la línea intertrocantérea, se sitúa el ligamento iliofemoral (ligamento en Y de Bigelow). Se trata de la parte capsular más potente y se opone a la rotación externa y extensión femoral. La capsulotomía durante la artroscopia de cadera suele afectar a este ligamento, por lo que debe manejarse con precaución para evitar una excesiva rotación externa y una falta de estabilidad articular. La parte posterior capsular está formada por el ligamento isquiofemoral y la parte anteromedial por el ligamento pubofemoral25.
Desde la zona inferomedial del cuello hasta el inicio del cartílago articular de la cabeza femoral, se sitúa una estructura de aspecto variable que se denomina pliegue sinovial medial o ligamento de Weibrecht's26. Esta estructura discurre perpendicular a la zona orbicularis (fig. 10).
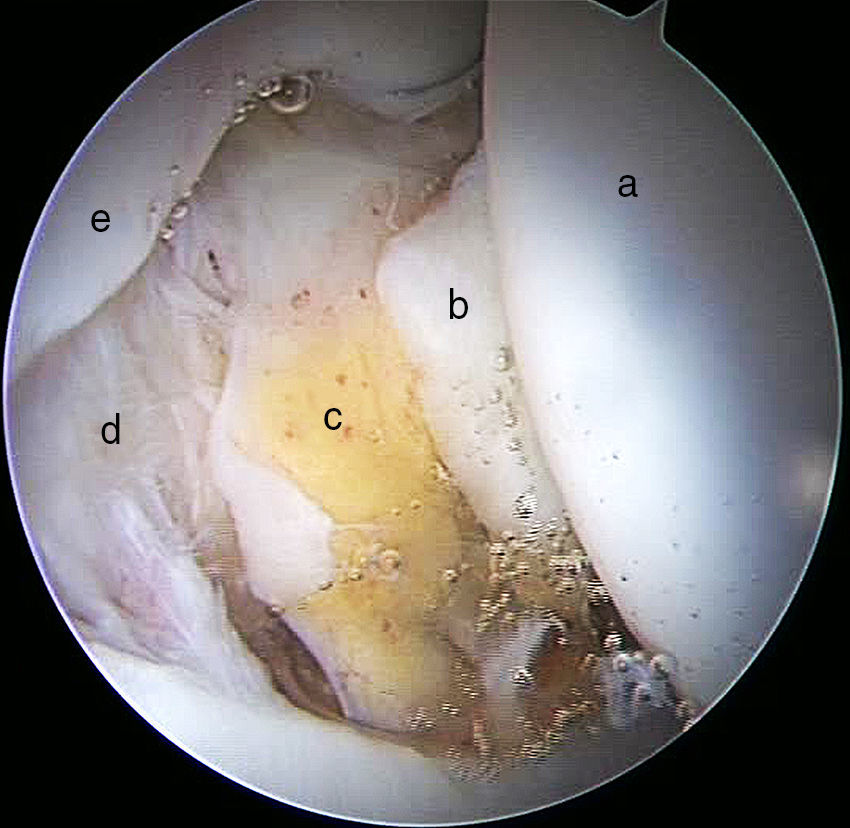
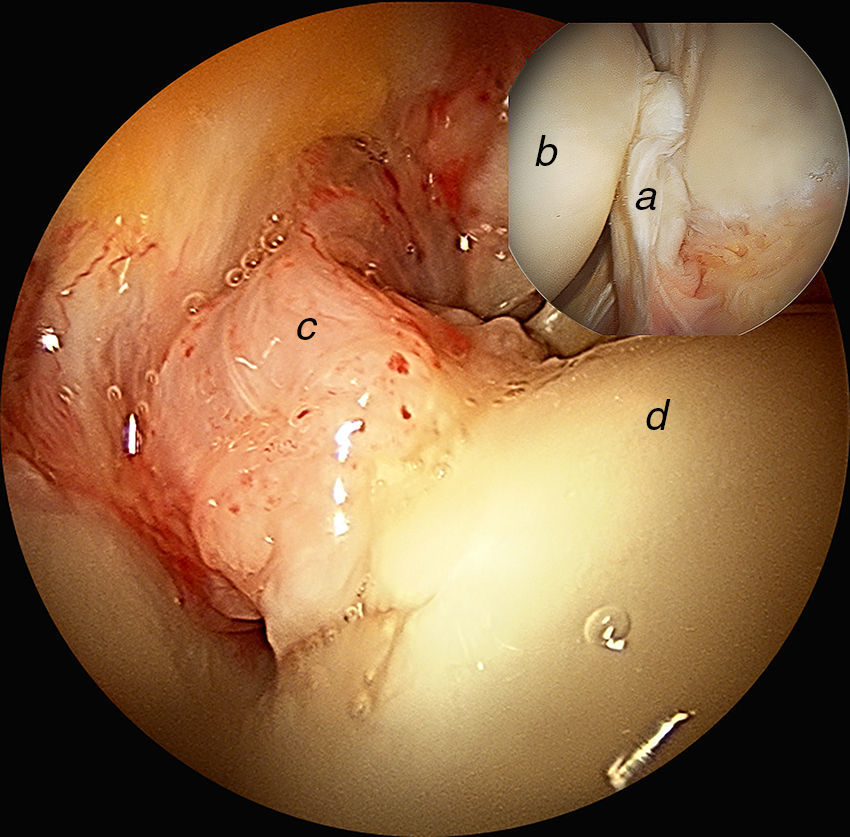
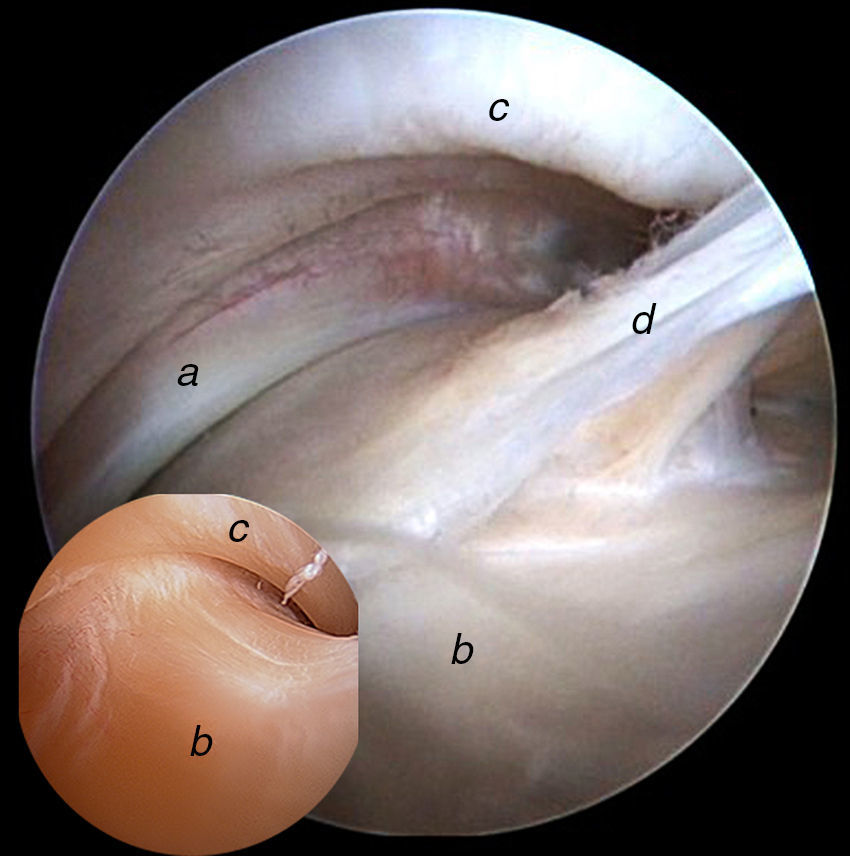
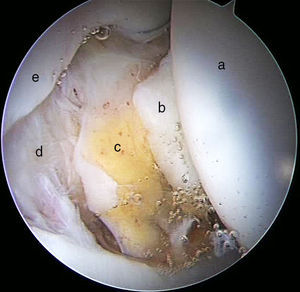
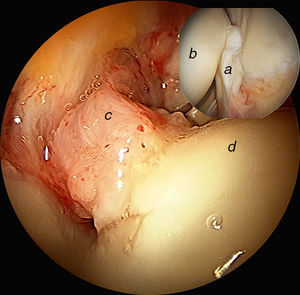
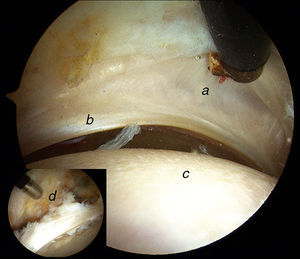
Continuando con la exploración del compartimento periférico, nos dirigimos a la zona más anterosuperior. Aquí valoraremos la zona cartilaginosa no de carga de la cabeza femoral, el borde no articular del labrum y su relación con la cápsula articular. Existe un espacio especialmente interesante entre el labrum y la cápsula denominado sulcus o receso capsulolabral. Este espacio debe ser disecado para identificar el reborde acetabular y realizar la resección de la deformidad tipo pincer así como la reparación labral con arpones (fig. 11).
Imagen artroscópica de compartimento periférico de cadera derecha. Observamos el receso capsulolabral a), la cara no articular del labrum b) y cabeza femoral c). Cuando tratamos el choque femoroacetabular tipo tenaza, debemos disecar este receso capsulolabral para realizar la osteoplastia acetabular y el reanclaje labral d).
Finalmente abordaremos la región lateral y posterior del cuello femoral. Para ello será necesario cambiar la óptica al portal anterolateral distal y posicionar la cadera en flexión de 0° y discreta rotación interna. En la región anteroexterna del cuello femoral deberemos identificar y preservar los vasos subsinoviales que irrigan la cabeza femoral27. En ocasiones nos encontraremos un pliegue sinovial externo, aunque este es menos frecuente que el pliegue sinovial medial.
Conflicto de interesesNinguno de los autores tiene ningún conflicto de intereses respecto al contenido de esta publicación.