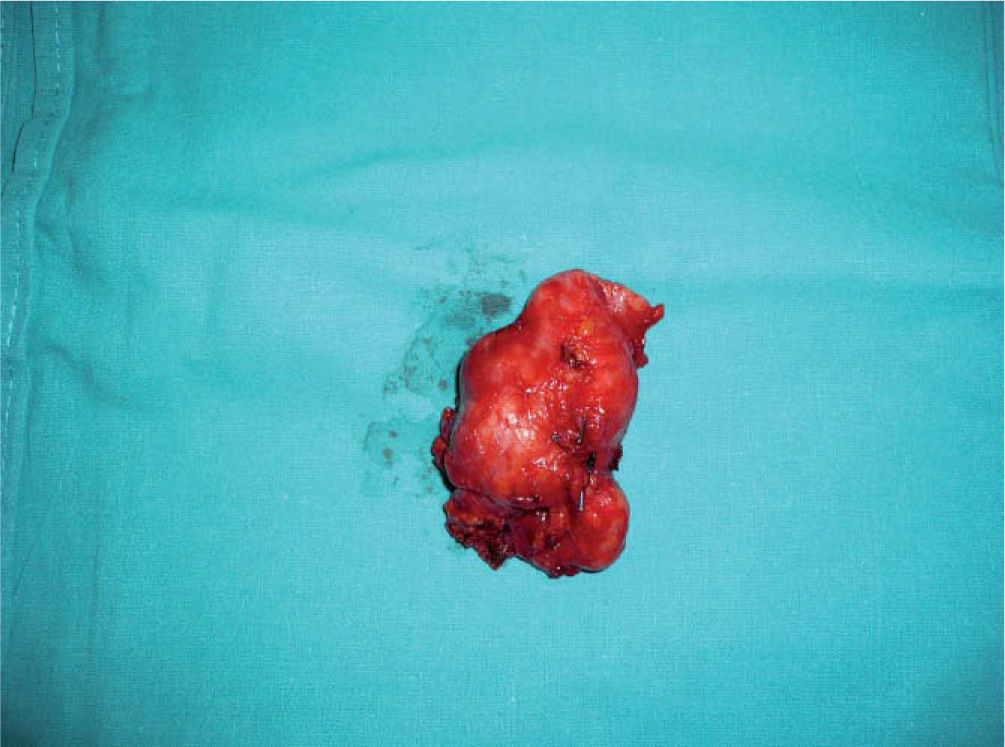
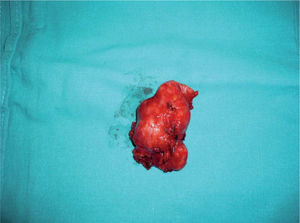
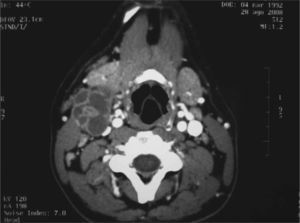
A pesar del tratamiento antirretroviral y antituberculoso, el paciente tuvo una evolución tórpida y el cuadro cervical no se resolvió, por lo que se planteó la intervención quirúrgica, con extirpación de las masas adenopáticas y desbridamiento de ambos trayectos fistulosos. La anatomía patológica definitiva fue compatible con tuberculosis por Mycobacterium avium intracelulare.
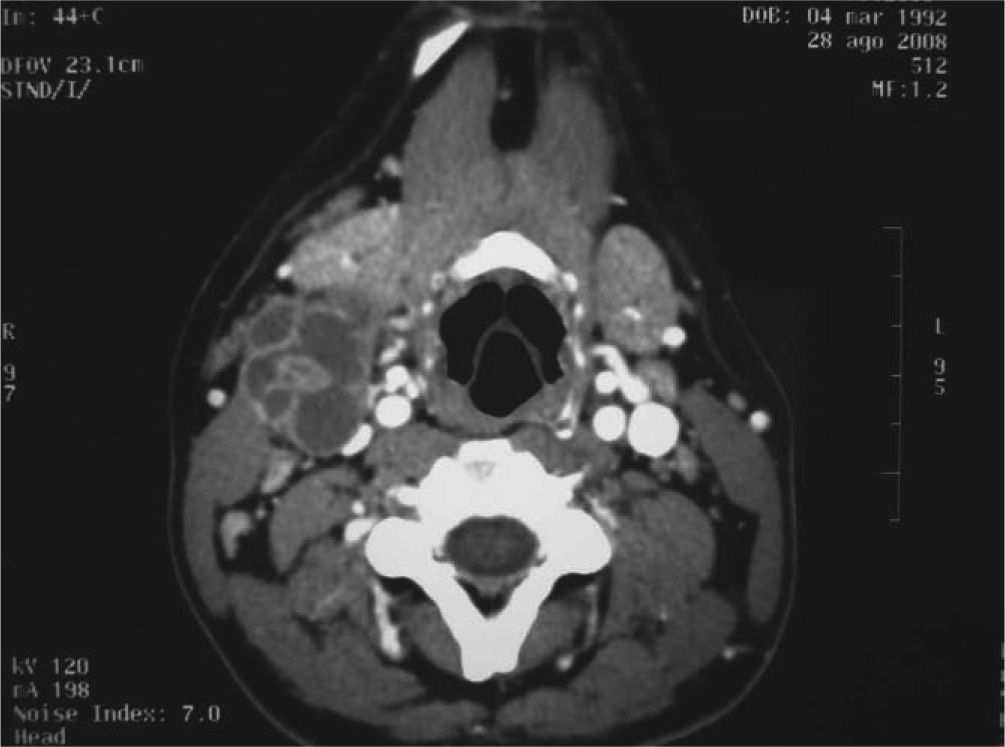
La tuberculosis cervical o escrófula es una enfermedad infecciosa causada por micobacterias. La infección por el patógeno oportunista Mycobacterium avium suele estar asociada estrechamente a estados de inmunodepresión secundarios a infección por VIH. Sobre todo afecta a pacientes con recuentos bajos de linfocitos CD4+. Su diagnóstico se basa en los hallazgos clínicos y en un cultivo y/o biopsia positivos para micobacterias. Antes de la terapia antirretroviral (HAART) era habitual una afectación generalizada de los ganglios linfáticos. Actualmente es más frecuente que se afecten ciertas localizaciones, entre ellas el cuello (figs. 2–4).
La escrófula o adenitis cervical tuberculosa es un proceso que afecta a los ganglios linfáticos cervicales. Clínicamente se manifiesta con dolor y aumento gradual del tamaño de los ganglios afectos. El agente etiológico más frecuentementeaislado en este tipo de lesiones es el Mycobacterium tuberculosis, aunque puede estar originado por otras especies de micobacterias, como Mycobacterium scrofulaceum o Mycobacterium avium, estas dos últimas típicas de inmunodeprimidos y niños.
La primoinfección tuberculosa se produce frecuentemente a nivel pulmonar, aunque existen otras vías: digestiva, inoculación directa, etc. Hasta el 15% de los infectados manifestarán la forma extrapulmonar1 de la misma enfermedad, y la linfadenitis cervical2 es la afección más frecuente en este último caso (63% de todas las linfadenitis tuberculosas). La propagación desde los pulmones se realizará por vía hemató- gena o linfática1.
La linfadenitis puede ir acompañada por sintomatología sistémica. Clásicamente se caracteriza por fiebre, pérdida de peso, tos y fatiga2. La clínica dependerá de la ubicación concreta, y para esto, Jones y Campbell clasifican los ganglios periféricos infectados por tuberculosis en 5 etapas: discretos y nódulos móviles (estadio I), ampliada, sensibilidad de los ganglios (fase II), los nódulos centrales con formación de abscesos (etapa III), la participación de un absceso perinodal (estadio IV) y formación franca de fístula (fase V)3.
Dichas manifestaciones extrapulmonares son más frecuente en niños, mujeres e inmunocomprometidos, especialmente los infectados por el VIH. Los pacientes infectados por el VIH suelen padecer la enfermedad al descender los recuentos de linfocitos CD4, sobre todo cuando alcanzan cifras por debajo de 100 células/ml.
El diagnóstico se establece mediante la identificación de las micobacterias, ya sea histológicamente (biopsia), mediante frotis o por el cultivo de las micobacterias.
El papel de la punción-aspiración con aguja fina está siendo cada vez más importante en la evaluación de la linfa- denopatías periférica. Las muestras son rutinariamente evaluadas por citología, baciloscopia y cultivos.
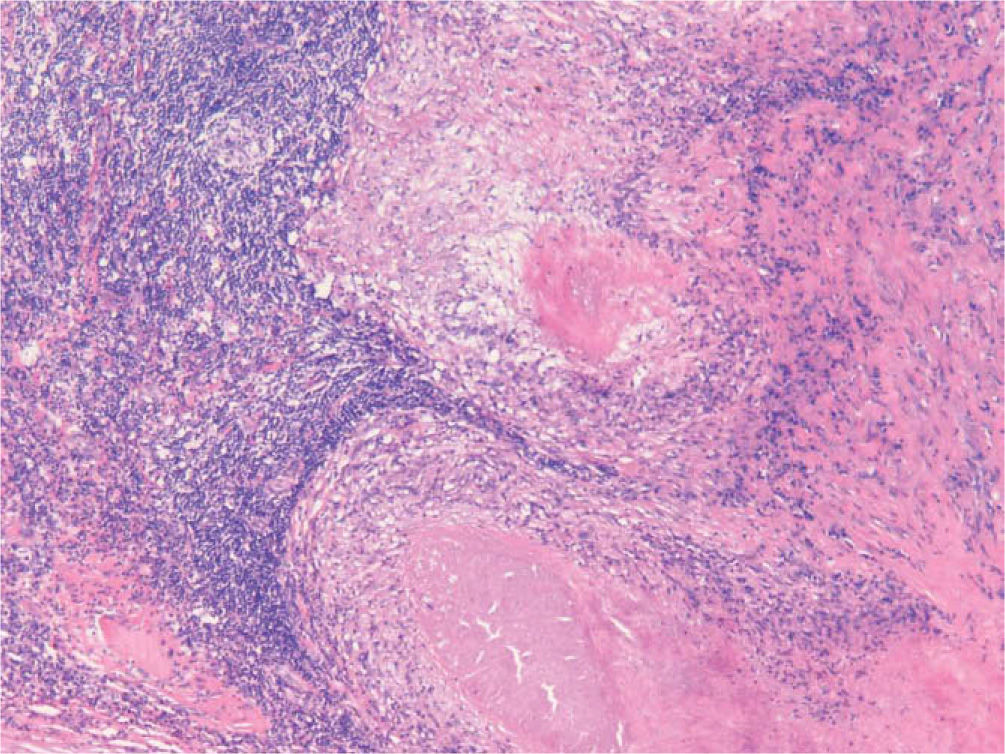
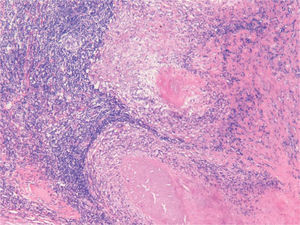
Histológicamente los resultados de la biopsia muestran granulomas de células epitelioides con o sin células gigantes multinucleadas, caseificación y necrosis4 .
En cuanto al tratamiento del VIH asociado a tuberculosis, debe centrarse primero en la tuberculosis, tomando en cuenta las recomendaciones actuales y basadas en estudios recientes que apoyan la eficacia del uso de quimioterapia de "corta duración", es decir, isoniazida y rifampicina durante 6 meses con un curso inicial de 2 meses de pirazinamida. Anteriormente, los pacientes eran sometidos a tratamientos largos de rifampicina e isoniazida durante 18 meses con un periodo inicial de 2 meses de estreptomicina3. Una vez instaurado dicho tratamiento de forma rigurosa, se procede a iniciar la terapia antirretroviral (HAART).
En las manifestaciones extrapulmonares —concretamente las lesiones cervicales que no se resuelven a pesar de recibir un ciclo completo de antituberculosos— la modalidad de tratamiento eficaz consiste en una cirugía combinado con antituberculosos5.
El tratamiento consiste en la extirpación quirúrgica, incisión o drenaje de los ganglios linfáticos infectados, que ayuda a disminuir la carga infecciosa y facilita la eliminación de mico- bacterias que afectan a dichos ganglios, y que podrían servir como reservorio. Se debe continuar con los fármacos antituberculosos al menos 12 a 24 meses después de la cirugía6,7.
ConclusionesLa linfadenitis cervical tuberculosa debe tenerse en cuenta en el diagnóstico diferencial de las masas cervicales.
El tratamiento quirúrgico puede ser necesario en formas resistentes o con una evolución desfavorable.