La paciente no presentó xerostomía ni xeroftalmia. No refirió dolor, ni tumefacción relacionada con las comidas. No salida de material purulento por Stenon. No presentaba factores de riesgo para VIH, ni cumplía el perfil de paciente alcohólico o desnutrido. Se descartó el origen metabólico/obstructivo como causa principal.
la enzima convertidora de la angiotensina Con la información clínica, las pruebas de imágenes y el resultado de la PAAF, se estableció como orientación diagnóstica principal la sarcoidosis.
Para la confirmación diagnóstica se optó por realizar una analítica para valorar la enzima convertidora de la angiotensina (ECA), que resultó ser el doble de los parámetros de normalidad. A su vez, se realizó una biopsia abierta para poder confirmar el diagnóstico de sarcoidosis, la cual reveló múltiples granulomas no caseificantes, con células gigantes multinucleadas, rodeada por los linfocitos, lo cual concuerda con el diagnóstico de sarcoidosis. Las tinciones especiales para ácido-alcohol resistentes y hongos fueron negativas.
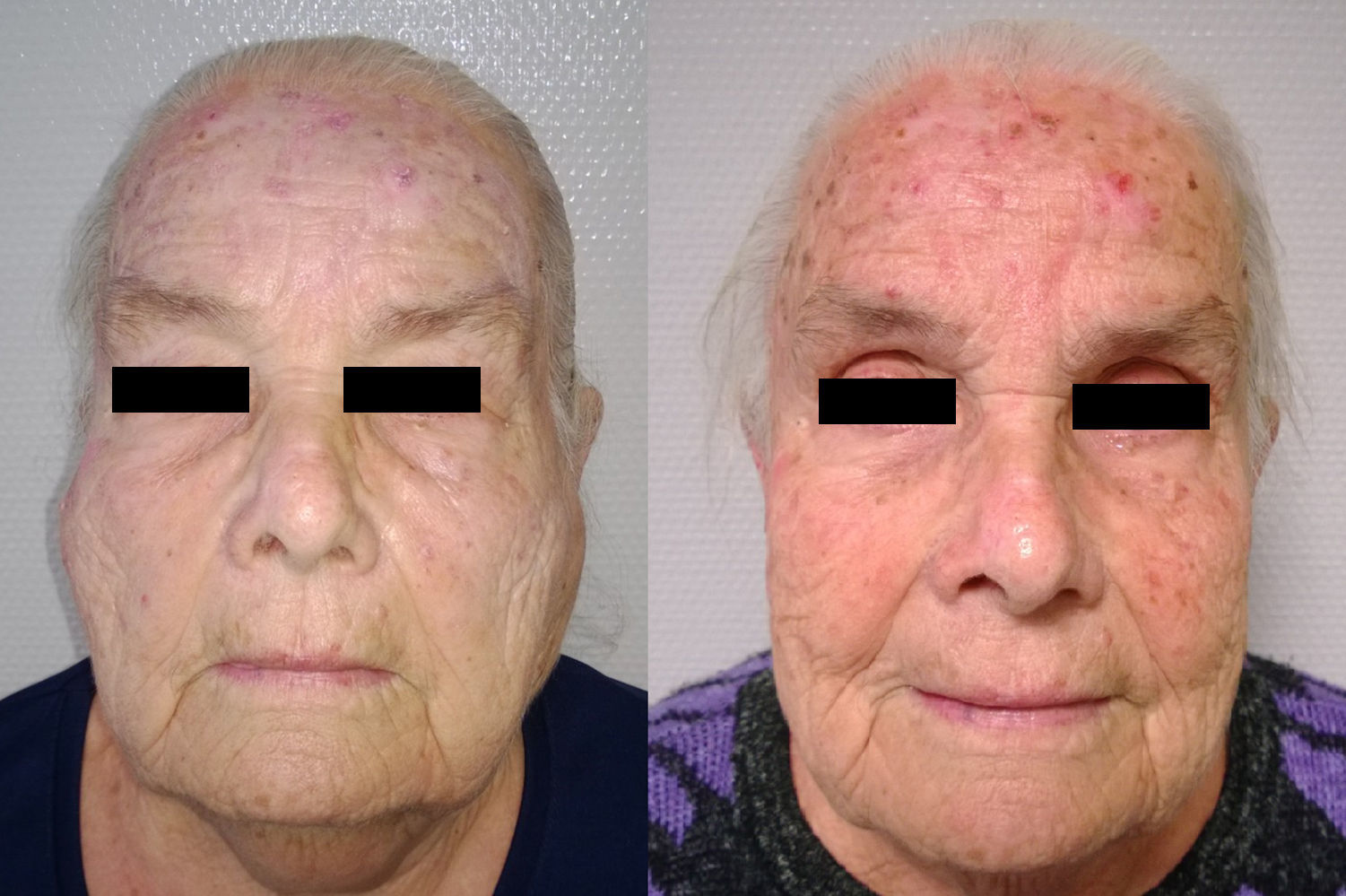
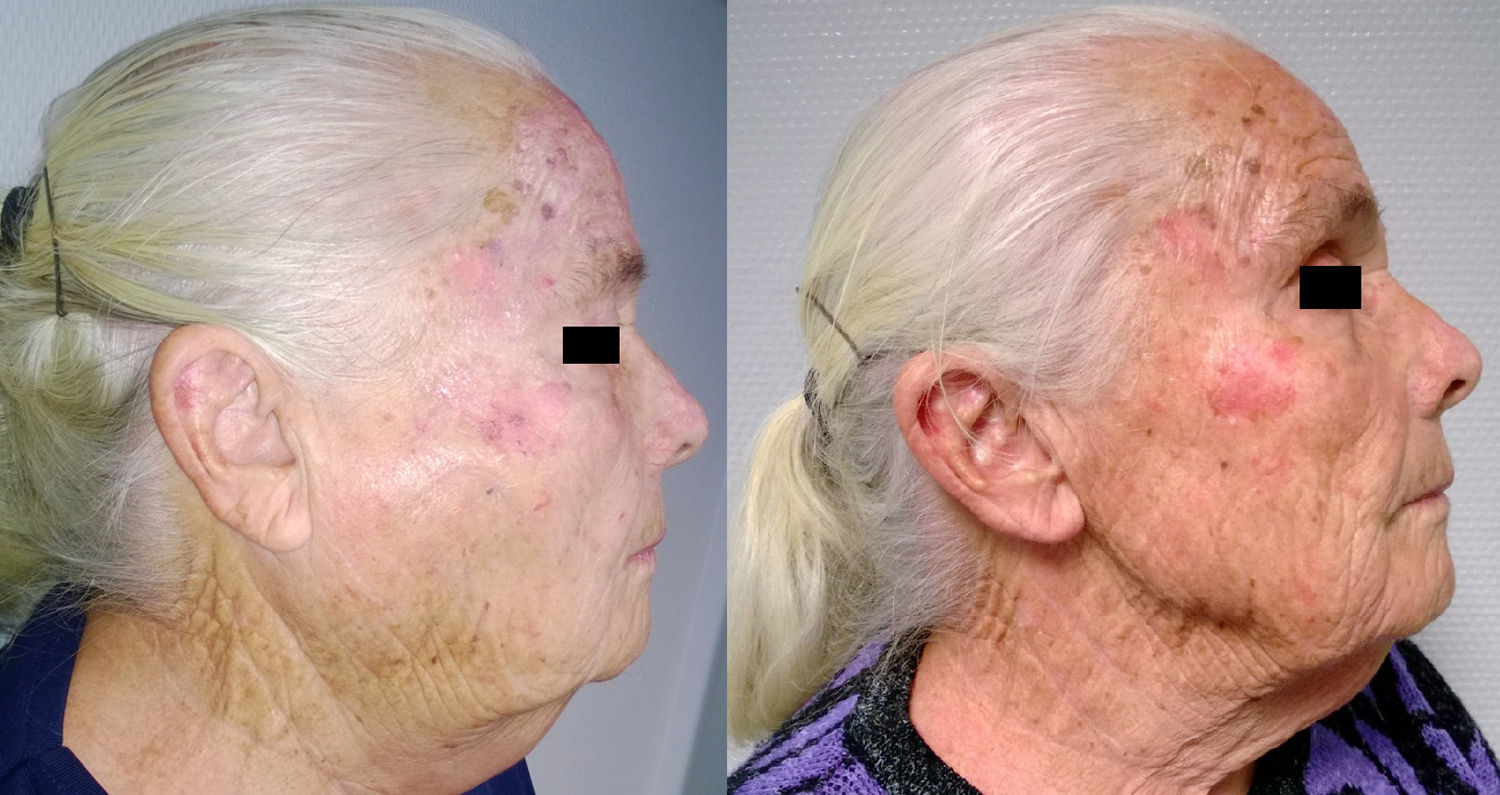
Siguiendo la recomendaciones de la literatura publicada que abogan por un tratamiento conservador con corticoides y metotrexato, la paciente respondió favorablemente a dicho tratamiento, pudiéndose apreciar la desaparición total de la masas parotídeas (figs. 1 y 2).
La sarcoidosis es una enfermedad granulomatosa multisistémica, de etiología desconocida, con afectación de cualquier órgano o sistema. La prevalencia de sarcoidosis se estima entre 10-20 pacientes por cada 100.000 habitantes1. Afecta comúnmente a adultos jóvenes de ambos sexos, aunque es ligeramente más frecuente entre las mujeres. Hay 2 picos de incidencia: en el grupo de edad entre 20-29 años y en mujeres de más de 50 años2. Es una enfermedad que afecta a todas las poblaciones, con una incidencia media de 16,5/100.000 en varones y 19/100.000 en mujeres. Es más frecuente en los países del Norte de Europa, siendo la incidencia anual más alta en Suecia e Islandia (60 por cada 100.000 habitantes)3.
La revisión de la literatura muestra que la implicación de la glándula parótida es rara en esta enfermedad. Las glándulas salivales están involucradas en el 6% de los casos de sarcoidosis reportados. El 92% lo realiza en forma de inflamación ipsilateral o bilateral indolora, y un 30% en forma de xerostomía4.
La mayoría de los pacientes con afectación pulmonar son asintomáticos, por lo que son frecuentes hallazgos accidentales en la radiografía de tórax de adenopatías hiliares bilaterales. A menudo, presentan síntomas inespecíficos como malestar general, pérdida de peso y fiebre. La uveítis o iritis ocurre con frecuencia en la afectación facial. Otros hallazgos incluyen erupciones cutáneas, linfadenopatía periférica y hepatoesplenomegalia. Otras complicaciones inusuales de sarcoidosis incluyen vasculitis, así como afectación cardíaca y/o neurológica.
El diagnóstico generalmente se realiza por exclusión, existiendo una clínica compatible, imágenes radiológicas sugerentes y confirmación histológica mediante biopsia abierta, con presencia de granulomas no caseosos. Estas estructuras se componen de agregados focales de linfocitos, macrófagos y células gigantes multinucleadas, pero que no son exclusivos de esta enfermedad. Por lo tanto, es necesario excluir otras fuentes de inflamación granulomatosa, tales como infección por cuerpo extraño, tuberculosis, enfermedad de Crohn e infecciones fúngicas profundas, aunque tales enfermedades, a menudo exhiben granulomas necrosantes.
Es de utilidad la valoración de la ECA, que estará elevada en el 15% de pacientes con sarcoidosis no tratados. En el diagnóstico de la afectación facial es importante realizar un estudio oftalmológico para descartar xeroftalmia por afectación de glándulas lacrimales y, sobre todo, descartar el síndrome de Heerfordt, que implica uveítis con parálisis facial.
La biopsia aportará la mayor información a la hora de realizar el diagnóstico diferencial de masa parotídea, ya que este incluye una gran variedad de enfermedades y trastornos inflamatorios, como el síndrome de Sjögren, en que la sarcoidosis puede mimetizar su clínica. La sialoadenitis crónica y la sialoadenosis son las más frecuentes, en las cuales se evidencia inflamación dolorosa y exudado purulento por Stenon. La sialoadenosis es una entidad poco frecuente, y en ella se observa una hipertrofia, generalmente bilateral, no inflamatoria, de consistencia blanda, que suele afectar a las parótidas. Se asocia con desnutrición, hábito etílico, cirrosis hepática y obesidad. Es particularmente común en alteraciones endocrinas como el hipotiroidismo, el síndrome de Cushing y la diabetes mellitus. No está clara su patogenia. Histológicamente se aprecia inicialmente aumento de los acinos glandulares y posterior infiltración por tejido adiposo que sustituye a los acinos.
Pero las principales causas a tener en cuenta en el diagnóstico diferencial5 deben ser el linfoma primario de parótida y otras entidades neoproliferativas, tanto benignas (tumor de Warthin), como malignas (metástasis de carcinoma escamoso de cuero cabelludo).
En la tuberculosis pueden observarse granulomas caseificantes en la biopsia. Ante la parotiditis con linfadenopatías ha de considerarse el diagnóstico de toxoplasmosis, que presentará granulomas con adenopatías necróticas. La actinomicosis por Actinomyces israelii puede ir acompañada de tumefacción parotídea, con trayectos fistulosos. Deben excluirse otras causas conocidas de inflamación granulomatosa, incluyendo hongos y vasculitis, tales como granulomatosis de Wegener.
En cuanto al tratamiento, la mayoría de autores indican que hasta 2 tercios de los pacientes no tratados presentan una remisión espontánea dentro de los 2 primeros años, después de los síntomas de inicio5. Los corticosteroides están indicados para el tratamiento de la enfermedad multiorgánica o afectación grave de un órgano específico, incluyendo los pulmones o los ojos, y para la sarcoidosis con afectación neurológica o cardíaca. Por lo general se utiliza prednisona a diferentes dosis, según la clínica. Por ejemplo, en el caso que nos ocupa, si las masas parotídeas no remitiesen de forma espontánea se trataría con una dosis inicial de 40mg durante 4-6 semanas6,7. Ante la evidencia de parálisis de los nervios faciales (que podría significar el síndrome de Heerfordt o neurosarcoidosis), la dosis sería mayor de 100mg/día8. Los síntomas de la mayoría de los pacientes se suelen resolver a las pocas semanas de tratamiento.
El metotrexato y otros inmunosupresores, así como otros agentes citotóxicos y terapias biológicas nuevas, se han utilizado como agentes ahorradores de esteroides para disminuir o evitar los efectos secundarios relacionados con el tratamiento prolongado con los mismos9,10.
ConclusiónLa masa parotídea puede suponer un gran reto diagnóstico para el clínico, debido a la gran variedad de entidades que pueden producirla, y sobre todo, por el diferente manejo que requiere cada una de ellas. Es importante tener presente el diagnóstico de sarcoidosis ante el diagnóstico diferencial de masa parotídea. Aunque poco frecuente, exige una actitud terapéutica diferente de la mayoría de causas de masa parotídea, ya que la respuesta a un tratamiento conservador obtiene resultados óptimos.
Por ello, ante una masa parotídea con sospecha clínica de sarcoidosis, serán indispensables pruebas de imagen y una biopsia abierta, para poder confirmar el diagnóstico de sarcoidosis.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.