Las fracturas periprotésicas de cadera muestran una incidencia creciente. Nuestro objetivo fue evaluar la supervivencia de los vástagos modulares cónicos no cementados en el tratamiento de las fracturas periprotésicas tipo Vancouver B2-B3 y revisar factores asociados a una menor supervivencia.
MétodosRealizamos un estudio retrospectivo de los pacientes sometidos a artroplastia de revisión para el tratamiento de fracturas tipo Vancouver B2-B3 con vástago cónico estriado modular no cementado (MRP-Titan). Se analizaron parámetros demográficos y radiográficos. La tasa de supervivencia (libre de reoperación) se calculó a los 2 y 5años mediante el análisis de supervivencia de Kaplan-Meier.
ResultadosSe incluyeron 39 pacientes con una edad media de 73,5años y un seguimiento medio de 5años. La supervivencia a los 2años fue del 73,7%, y a los 5años, del 67,5% (media 8,4años; rango 6,7-10,2). El 26,3% de los pacientes tuvieron al menos un episodio de inestabilidad y su supervivencia fue inferior (p<0,001) (media 2,5años; rango 0-5,42). De estos pacientes, el 60% tenían un tamaño de la cabeza femoral de 32mm o inferior. El 71,4% de los pacientes con fractura del trocánter mayor presentaron al menos un episodio de inestabilidad (p=0,008). La tasa de consolidación fue del 90,6% y la tasa de mortalidad fue del 23,7%. En el grupo de pacientes que fallecieron, el 55,6% fueron sometidos al menos a una cirugía de revisión (p=0,044).
ConclusionesLa supervivencia de un vástago modular no cementado (MRP-Titan) en revisión por FPH se reduce significativamente por episodios de inestabilidad.
Periprosthetic hip fractures show increasing incidence and complexity, representing a challenge for the surgeon. We aimed to evaluate the survival of uncemented modular tapered stems in the treatment of periprosthetic Vancouver B2 and B3 type fractures and review the main complications and factors associated with decreased survival.
Materials and methodsWe performed a retrospective study of patients submitted to revision arthroplasty for treatment of periprosthetic femoral stem Vancouver B2 and B3 type fractures with an uncemented modular fluted tapered stem (MRP-Titan). Demographic and radiographic parameters were analyzed. The survival rate (free of reoperation) was calculated at 2- and 5-years using the Kaplan–Meier survivorship analysis.
ResultsThirty-nine patients were included with a mean age of 73.5 years and a mean follow-up of 5 years. Arthroplasty survivorship at 2 years was 73.7% and at 5 years was 67.5% (mean 8.4 years; range 6.7–10.2). Survivorship was inferior in the patients with episodes of instability (mean 2.5 years; range 0–5.42) (p<0.001). At least one episode of instability occurred in 26.3% of patients and 60% of these patients had a femoral head size 32mm or lower. At least one episode of instability occurred in 71.4% of patients with a greater trochanter fracture (p=0.008). The consolidation rate was 90.6% and the mortality rate was 23.7%. In the group of patients that died, 55.6% were submitted to at least one revision surgery (p=0.044).
ConclusionSurvivorship of an uncemented modular stem (MRP-Titan) in revision for PHF is significantly reduced by episodes of instability.
La artroplastia de cadera sigue siendo una de las cirugías más exitosas, con grandes resultados clínicos1,2. Dado el incremento de la esperanza de vida y las indicaciones de expansión en los pacientes más jóvenes, el número de pacientes activos con artroplastias de cadera está aumentando rápidamente3,4. Por tanto, las fracturas de cadera periprotésicas (PHF) (fig. 1) surgen como una carga5 para los servicios sanitarios y los pacientes, ya que suponen una morbilidad y mortalidad significativas6.
Abdel et al.3, en una revisión de 32.644 artroplastias de cadera totales primarias, encontraron una tasa de incidencia del 3% de fracturas femorales periprotésicas intraoperatorias en vástagos no cementados, 14 veces más frecuentes que en los cementados. En el mismo estudio, la probabilidad acumulada de fractura a 20años fue del 7,7% para los vástagos no cementados, y del 2,1% para los cementados. En la cirugía de revisión la frecuencia es considerablemente más alta, de cerca del 6%4.
Las características de los pacientes, la técnica quirúrgica y el tipo de fijación del vástago son factores conocidos que influyen en la incidencia de esta complicación. La edad avanzada y la presencia de osteoporosis son factores de riesgo demográfico identificados7.
Las FPH que rodean al vástago pueden tratarse de acuerdo con la estabilidad del mismo mediante osteosíntesis en un vástago bien fijado (clasificación de Vancouver8 de tipo B1) o con revisión del vástago en vástagos sueltos (B2 o B3)6. La osteosíntesis de los vástagos sueltos puede reservarse para pacientes con comorbilidades significativas, aunque con mayores tasas de revisión, de acuerdo con algunos autores6,9. Existen múltiples vástagos de revisión, que fluctúan de no cementados a cementados, sistemas monobloque con recubrimiento completo, o vástagos modulares cónicos6,10,11. No se ha estudiado completamente la supervivencia de la artroplastia de revisión utilizando vástagos cónicos modulares no cementados en el contexto de las FPH. Esta sigue siendo una cirugía compleja que requiere cirujanos con formación especial, y que sigue estando vinculada a una alta morbilidad12,13.
El objetivo principal de este estudio fue evaluar la supervivencia del vástago cónico modular no cementado en el tratamiento de las fracturas periprotésicas de tipo Vancouver B2 y B3. El objetivo secundario fue revisar las complicaciones y los factores principales asociados a la reducción de la supervivencia.
Materiales y métodosRealizamos un estudio retrospectivo de pacientes sometidos a artroplastia de revisión para el tratamiento de fracturas del vástago femoral periprotésico. Revisamos a todos los pacientes ingresados en nuestra Institución entre 2010 y 2020, con fracturas periprotésicas de tipo B2 y B3 de Vancouver, e incluimos a todos los pacientes tratados mediante artroplastia de revisión con vástago cónico estriado modular no cementado (fig. 2). Se excluyó a los pacientes con menos de un año de seguimiento, o sometidos a osteosíntesis. También se excluyó a los pacientes tratados con revisión acetabular simultánea. El estudio fue aprobado por el Comité de ética de nuestro centro. Al tratarse de un estudio retrospectivo se obtuvo la exención del consentimiento informado.
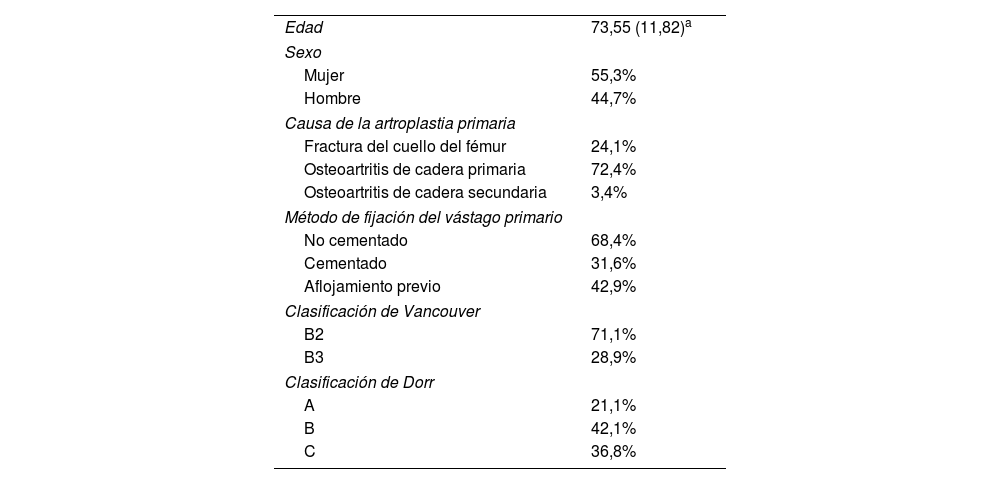
Se reportaron datos demográficos tales como sexo, edad, causa de la artroplastia de cadera primaria, tipo de fijación del vástago en el contexto primario, y tiempo transcurrido entre la artroplastia primaria y la fractura. También se registraron las tasas y causas de reintervención, número de episodios de inestabilidad (definidos como luxación de la artroplastia) y la tasa de infección. Este estudio incluyó 39 pacientes con una edad media de 73,5 años, siendo el 55,3% de ellos mujeres, y un periodo de seguimiento medio de 62 meses (rango 12-180 meses) (tabla 1).
Características demográficas y evaluación preoperatoria
| Edad | 73,55 (11,82)a |
| Sexo | |
| Mujer | 55,3% |
| Hombre | 44,7% |
| Causa de la artroplastia primaria | |
| Fractura del cuello del fémur | 24,1% |
| Osteoartritis de cadera primaria | 72,4% |
| Osteoartritis de cadera secundaria | 3,4% |
| Método de fijación del vástago primario | |
| No cementado | 68,4% |
| Cementado | 31,6% |
| Aflojamiento previo | 42,9% |
| Clasificación de Vancouver | |
| B2 | 71,1% |
| B3 | 28,9% |
| Clasificación de Dorr | |
| A | 21,1% |
| B | 42,1% |
| C | 36,8% |
Se revisaron todos los casos utilizando un abordaje posterolateral en decúbito lateral, recurriéndose al abordaje transfemoral (osteotomía trocantérica extendida) para extracción del vástago o cemento, según necesidad.
En los casos en que se consideró la fijación intraoperatoria del vástago femoral (Vancouver B1 en lugar de B2), se realizó osteosíntesis de la fractura en lugar de artroplastia de revisión.
El vástago utilizado en la revisión fue MRP-Titan (Peter Brehm, Weisendorf, Alemania), que se trata de un vástago cónico modular no cementado formado por un vástago fijado distalmente con longitudes variables, una sección metafisaria para ajuste de la longitud de la pierna, y una porción de cuello con opciones normales y lateralizadas que permite un ajuste de versión de 360° para mayor versatilidad. El vástago de titanio cuenta con bordes longitudinales que promueven el crecimiento óseo interno, la preservación de stock óseo y la estabilidad rotacional inmediata. El acoplamiento vástago-cuello se realiza utilizando una unión de cono morse junto con un perno específico del torque.
En casos que presentaran fractura del trocánter mayor (GT), se añadió osteosíntesis con placa o cables, de acuerdo con la decisión del cirujano.
En el postoperatorio inmediato, se permitió la carga del peso con toque de dedo inmediata con progresión progresiva a carga del peso parcial, según lo tolerado. Se realizó control radiográfico postoperatorio inmediato durante la estancia hospitalaria, y en las consultas a las 2 semanas, y 3, 6 y 12 meses.
Análisis radiográficoLos autores revisaron las radiografías preoperatorias, postoperatorias inmediatas y las realizadas en la última visita de seguimiento. Se aplicaron las clasificaciones de Vancouver y Dorr, LLD (leg length discrepancy), COR offset(centre of rotation offset), consolidación de la fractura, presencia de fractura de GT y presencia de signos de aflojamiento del vástago previo a la fractura. La LLD se midió utilizando el método descrito por Ranawat14, es decir, distancia vertical entre la línea entre lágrimas y el vértice del trocánter menor; COR offset se midió como la distancia perpendicular desde el centro de la rotación de la cabeza del fémur y la línea bisectriz de la diáfisis femoral. La subsidencia del vástago se realizó conforme a Parry et al.15, restando la distancia desde la punta del vástago al punto de fijación al fémur (como el cable más cercano) entre la radiografía de seguimiento y la postoperatoria inmediata. La subsidencia del vástago se consideró significativa cuando la diferencia fue >5mm15–17. También se calculó la distancia del vástago en caso de que éste puenteara la fractura midiendo, en la radiografía postoperatoria inmediata, la distancia entre la punta del vástago y la parte más distal de la fractura, y calculando un ratio dividiendo esta por el diámetro del fémur en la zona de la fractura15. No se realizó análisis del componente acetabular.
Análisis estadísticoSe utilizó la prueba χ2 para determinar las diferencias entre las variables nominales, y las pruebas paramétricas para las variables continuas con distribución normal. Se realizó la prueba t pareada para las variables continuas pareadas con distribución normal, y pruebas no paramétricas para las variables sin distribución normal.
Se calculó la tasa de supervivencia (libre de reintervención) a 2 y 5años mediante el análisis de supervivencia de Kaplan–Meier, y las pruebas log-rank y Wilcoxon para determinar la diferencia significativa de la supervivencia del implante entre los grupos. Todas las pruebas utilizaron un nivel de significación α=0,05. El análisis estadístico se realizó utilizando IBM SPSS Statistics versión 28.0.1.
ResultadosLa proporción acumulada general de supervivencia de la artroplastia (libre de reintervención) fue del 73,7% a 2años, y del 67,5% a 5años (media 8,4 años; error estándar [EE] 0,9; intervalo de confianza [IC] del 95%, rango 6,7-10,2). En los pacientes con episodios de inestabilidad la proporción acumulada de supervivencia fue del 20% a 5años (media 2,5años; EE 1,5; IC 95%, rango 0-5,42), significativamente inferior a los pacientes sin episodios de inestabilidad (pruebas log-rank y Wilcoxon [p<0,001]) (tabla 2).
Al finalizar el periodo de seguimiento, la tasa de consolidación fue del 90,6%.
El tiempo medio transcurrido entre la artroplastia primaria y la fractura fue de 347 meses, siendo el diagnóstico primario fractura del cuello del fémur en el 24,1% de los casos, y osteoartritis de cadera primaria en el 72,4%. En el 68,4% de los casos el vástago fue no cementado. En el momento de la FPH, la mayoría de los fémures fueron clasificados como Dorr B. Se presentaron signos previos de aflojamiento en el 42,9% de los casos. Conforme a la clasificación de Vancouver, el 71,1% de las fracturas fueron de tipo B2 (tabla 1).
La subsidencia del vástago >5mm se produjo en el 43,4% de los pacientes (media 2,4±2,8cm), sin diferencia para las variables estudiadas (p>0,05) (tabla 3). El valor de la discrepancia en la longitud de la pierna fue de 2,18±1,2cm. El COR offset medio fue inferior (p<0,001) en la cadera operada (32,5±8,2mm), en comparación con la cadera contralateral (40,1±6,8mm), aunque dicho valor no fue significativo para el riesgo de inestabilidad.
Evaluación radiográfica postoperatoria y análisis de complicaciones
| Subsidencia | 2,4 (2,8)a |
| >5mm | 43,3% |
| Complicaciones postoperatorias | |
| Inestabilidad | 26,3% |
| Infección | 5,3% |
| Tasa de revisión | |
| Por todas las causas | 28,9% |
| Por inestabilidad | 23,7% |
| Por infección | 5,3% |
| Discrepancia en la longitud de la pierna | 2,18 (1,2)a |
| Tasa de consolidación de la fractura | 90,6% |
| Tasa de mortalidad | 23,7% |
| Sometidos a cirugía de revisión | 55,6% (p=0,044) |
La tasa de revisión para todas las causas fue del 28,9%. El 26% de los pacientes tuvieron al menos un episodio de inestabilidad, siendo la tasa de infección del 5,3%. En el subgrupo de pacientes con un episodio de luxación (n=10), 6 pacientes (60%) tuvieron un tamaño de cabeza femoral de 32mm o inferior, siendo de 36mm en 2 pacientes (20%), y careciéndose de información acerca de dicho tamaño en 2 pacientes (20%).
El 71% de los pacientes con fractura de GT tuvieron al menos un episodio de inestabilidad (p=0,008) (tabla 4 y fig. 3). El hecho de si la fractura de GT se fijó o no, así como el tipo de fijación, no revelaron diferencias en cuanto a la tasa de inestabilidad (p>0,05).
La tasa de mortalidad fue del 23,7%. La muerte se produjo a una media de 25 meses desde la fractura. En el grupo de pacientes que fallecieron en el periodo del estudio, el 55,6% fueron sometidos al menos a una cirugía de revisión (p=0,044).
DiscusiónEl tratamiento de las fracturas periprotésicas de tipo B de Vancouver sigue siendo una tarea exigente para el cirujano ortopédico. Distinguir entre un vástago bien fijado y uno suelto es difícil, pudiendo realizarse a veces sólo intraoperatoriamente, pero repercute en la mejor estrategia terapéutica6. En las fracturas de tipos B2 y B3 de Vancouver, existen diversos implantes para revisar el vástago suelto, con el objetivo de puentear la fractura y aportar estabilidad distalmente. Los vástagos estriados cónicos fueron introducidos inicialmente por Wagner18,19 en los años 80 en una versión monobloque. Permiten la estabilidad axial presionando el vástago principalmente en la diáfisis e istmo, tras escariados sucesivos, y permiten la estabilidad rotacional inmediata mediante la presencia de estrías. Seguidamente se introdujo la modularidad de la unión diafásica-metafásica-cuello, añadiendo versatilidad al sistema.
La literatura reporta buena supervivencia de los vástagos cónicos estriados modulares no cementados, con una tasa que alcanza el 90% a 5años en algunos estudios20,21. Parry et al.15 encontraron una tasa de supervivencia del 89% a 5años en su serie, y Wirtz et al.22 reportaron incluso una tasa del 97% a 10años y del 85% transcurridos 15años. La supervivencia libre de reintervención por cualquier causa en nuestro estudio fue considerablemente menor, siendo del 67,5% a 5años. El diseño del vástago puede ser un factor que contribuye a la supervivencia, aunque son necesarios más estudios que comparen los diferentes vástagos.
Nuestra tasa de revisión por cualquier causa fue del 28,9%. Lindahl et al.23 reportaron una tasa de reintervención del 16,2%. Ello puede explicarse parcialmente por la alta tasa de luxación encontrada en nuestra serie, que alcanzó el 26,3%, lo cual redujo significativamente la supervivencia (p<0,001).
La inestabilidad fue superior a la reportada en otros estudios, con valores comprendidos entre el 8 y el 21%24,25. Lindahl et al.23, en su serie de 425 pacientes tratados con vástagos modulares no cementados para fractura periprotésica femoral, reportaron una tasa de luxación de la cadera del 5,4%. Abdel et al.24 reportaron inestabilidad como complicación más común en su serie de 44 pacientes, con una tasa del 11%. Se ha propuesto la unión metafásica-cuello con 360° de ajuste de versión de este vástago para mejorar la versatilidad y estabilidad, pero las tasas de inestabilidad más altas sugieren que esta característica puede no ser suficiente para prevenir la luxación.
Ellos sugirieron el uso de diámetros de la cabeza femoral de mayor tamaño, advirtiendo que las luxaciones se producían en los pacientes con tamaños de 28mm y 32mm. Este estudio reportó hallazgos similares, en los que el 60% de los pacientes con inestabilidad tuvieron un tamaño de cabeza femoral de 32mm o inferior. De hecho, en la literatura se describe que un tamaño de las cabezas femorales mayor ofrece más estabilidad, al incrementar la distancia de salto26 a costa de incrementar el desgaste del polietileno. Los estudios recientes reportaron buenos resultados con el uso de copas de movilidad dual para incrementar la estabilidad en los pacientes de alto riesgo, como en el contexto de la artroplastia de revisión27,28, aunque se carece de estudios específicos de revisión de fracturas periprotésicas. De hecho, las copas de movilidad dual han sido vinculadas al incremento de la incidencia de fracturas periprotésicas en las artroplastias de cadera primarias29.
La presencia de fractura del trocánter mayor fue una variable clave de la inestabilidad, teniendo el 71,4% de los pacientes con dicha fractura al menos un episodio de la misma (p=0,008). De manera interesante, la realización de osteosíntesis de GT y los diversos tipos de osteosíntesis no revelaron diferencias en cuanto al tipo de inestabilidad (p>0,05). A pesar de que la fractura de GT es un factor de inestabilidad bien establecido11,30, este hallazgo aporta una significación ominosa a esta lesión (fig. 4). La osteosíntesis de la fractura de GT es a menudo difícil, debido al desplazamiento de la fractura por la tracción de los músculos del glúteo30 y al pobre stock óseo, ya que a menudo dichas fracturas están asociadas a osteólisis11.
La revisión de la copa acetabular no fue realizada en la cirugía índice, lo cual puede explicar aún más las tasas de inestabilidad más altas. El desgaste excéntrico del polietileno está asociado a osteólisis y aflojamiento aséptico31, pudiendo contribuir a inestabilidad. Tampoco se corrigió la posición del componente acetabular.
La subsidencia del vástago se produjo en el 43,4% de los pacientes, pero no encontramos diferencias en los factores estudiados. Parry et al.15 encontraron mayor cantidad de subsidencia en los fémures de tipo Dorr C y en los pacientes utilizando injertos del puntal, y sustitutos por deficiencia de stock óseo del huésped. En este estudio, los factores de riesgo propuestos para la subsidencia, tales como el sexo femenino, la clasificación de la fractura, el diámetro o la longitud del vástago, o el ratio de baipás de la fractura no alcanzaron significación estadística. Abdel et al.16, en su estudio, observaron una tendencia a una subsidencia superior en los pacientes con mayor pérdida ósea femoral, y los pacientes sometidos a revisión de aflojamiento aséptico. De hecho, los factores de riesgo de subsidencia del vástago no están bien establecidos en la literatura. Además, su significación clínica sigue sin estar claramente definida. En nuestro estudio, aunque casi la mitad de los pacientes registraron una subsidencia del vástago >5mm, no se encontró asociación con la inestabilidad o la discrepancia en la longitud de la pierna (p>0,05).
La restauración de COR offset es un paso esencial en la artroplastia de cadera, a fin de preservar la función de los abductores y los rotadores externos de la misma y la longitud de la pierna. Encontramos un COR offset inferior (p<0,001) en la cadera operada revisada, en comparación con la cadera contralateral. Aunque esto puede esperarse dado que en el contexto de la revisión la preservación del COR offset es una tarea difícil, este hecho puede contribuir a la reducción de la supervivencia y a una mayor inestabilidad (aunque sin alcanzar significación estadística).
En la literatura se reporta que la tasa de consolidación de este tipo de fracturas es de cerca del 90-100%32–34, al igual que los hallazgos de este estudio.
Un hallazgo significativo de nuestro estudio fue la asociación entre la cirugía de revisión y el incremento de la mortalidad. La tasa de mortalidad encontrada en nuestra serie fue del 23,7% a 2años. De hecho, diversos estudios reportan que la mortalidad en los pacientes de FPH es similar a aquellos con fractura de fémur proximal nativa. Las características demográficas de estos dos grupos son similares, siendo la media de edad superior a 70años, principalmente mujeres y con comorbilidades. De hecho, las características de los pacientes de nuestra serie son similares a las reportadas en gran parte de la literatura3,4,6,7, una muestra predominantemente de mujeres con una edad media de 73,5años con vástagos femorales principalmente no cementados. Muchos de los pacientes que murieron durante el estudio (55,6%) habían recibido al menos una cirugía de revisión, con mortalidad significativamente superior en este grupo (p=0,044). Aunque las causas de muerte no se registraron, debido a la ausencia de datos, la cirugía de revisión parece un factor de riesgo importante de mortalidad.
Este estudio presenta ciertas limitaciones. Su diseño retrospectivo limita la cantidad y calidad de los datos que pudieron evaluarse. No se consideraron los resultados funcionales, ya que no se realizó una evaluación clínica, sino sólo de los datos extraídos de las historias clínicas. El corto periodo de seguimiento se debió a la pérdida durante el mismo o la muerte, lo cual impide extraer conclusiones más allá de 5años.
La falta de revisión del componente acetabular y del análisis radiográfico es otra limitación, dado que ello contribuye también a la inestabilidad y supervivencia de la revisión.
Son necesarios más estudios con seguimientos más prolongados y evaluación de los resultados clínicos para conocer adicionalmente el tratamiento de dichas lesiones.
ConclusiónLa supervivencia de este diseño de vástagos modulares no cementados en la revisión de las FPH se reduce considerablemente por los episodios de inestabilidad. El tratamiento de las FPH con este vástago presenta buena consolidación, aunque tasas elevadas de inestabilidad. El uso de cabezas femorales de mayor diámetro y la preservación del trocánter mayor pueden mejorar los resultados.
Las complicaciones y la tasa de mortalidad siguen siendo altas, por lo que tratar estas fracturas sigue siendo una tarea compleja, que debería reservarse a los equipos multidisciplinares experimentados.
Nivel de evidenciaNivel de evidencia II.
Consentimiento informadoDado que se trata de un estudio retrospectivo observacional, se obtuvo la exención del consentimiento informado.
Aprobación éticaEste estudio fue aprobado por el Comité de ética de nuestro centro.
FinanciaciónEste estudio no ha recibido ninguna subvención específica de entidades financieras de los sectores público, comercial, o sin ánimo de lucro.
Conflicto de interesesNinguno.