La fractura femoral distal (FFD) compleja en el paciente anciano es infrecuente, pero su manejo es un desafío. En estos pacientes frágiles, la FFD se asocia a un elevado riesgo de complicaciones médicas y mortalidad. Su tratamiento óptimo sigue siendo controvertido. El objetivo del estudio es proponer nuestro tratamiento estándar, describir nuestros resultados y discutir su relevancia clínica. Reportamos 3 casos de pacientes ancianas y frágiles con múltiples comorbilidades que presentaron una FFD compleja a causa de un traumatismo de baja energía. Fueron tratadas con éxito mediante un reemplazo femoral distal. Las 3 pacientes presentaron una movilización precoz con carga completa (la media hasta la primera deambulación fue de 5 días), buenos resultados funcionales (la media de rango de movimiento de la rodilla fue de 103̊) y una estancia hospitalaria breve (media de 10 días). Según nuestra experiencia, la artroplastia primaria podría ser una buena elección terapéutica para las FFD complejas en los pacientes ancianos.
Complex distal femoral fracture (DFF) in the elderly patient is an infrequent but challenging scenario. In these fragile patients, DFF is associated with a high rate of medical complications and mortality. The optimum treatment remains controversial. Our aim is to propose our standard treatment, describe our results and discuss its clinical relevance. We describe 3cases of elderly and fragile patients with multiple comorbidities who suffered a complex DFF after low energy trauma. They were successfully treated through a primary arthroplasty with distal femoral replacement. All the 3patients presented early full weight-bearing mobilization (average time to first ambulation was 5days), good functional outcome (mean knee range of motion was 103°) and short hospital length of stay (mean of 10days). According to our experience, primary arthroplasty with distal femoral replacement could be a good therapeutic option for complex DFF in elderly patients.
La fractura femoral distal (FFD) compleja (de tipo 33C en la clasificación AO/OTA) en los pacientes ancianos y frágiles es un escenario difícil. Esta fractura intraarticular está normalmente ligada a fragilidad ósea, conminución y pérdida de masa ósea. Aunque representan menos del 1% de todas las fracturas, es probable que se incremente su incidencia debido el aumento de las poblaciones geriátricas1. La FFD está asociada a una alta tasa de complicaciones médicas. Se ha observado una alta mortalidad a un año, que se sitúa entre el 25 y el 50%2-4. Las opciones terapéuticas actuales incluyen el manejo conservador, la fijación interna y la artroplastia total de rodilla primaria (ATR)1. El objetivo de la artroplastia es realizar un procedimiento definitivo único que permita la movilización postoperatoria temprana y el restablecimiento de la funcionalidad1.
Los informes sobre ATR con reemplazo femoral distal (RFD) son limitados debido a la baja incidencia de dichas fracturas. Existen resultados mixtos y poca evidencia4-10. Por tanto, es difícil contar con grandes muestras y hacer comparaciones entre grupos. El seguimiento es igualmente breve, debido a la mortalidad de estos pacientes frágiles.
Presentamos un informe retrospectivo de 3 pacientes ancianas frágiles con FFD compleja, tratadas con RFD. Nuestro objetivo es proponer nuestro tratamiento estándar, describir nuestros resultados y debatir su relevancia clínica.
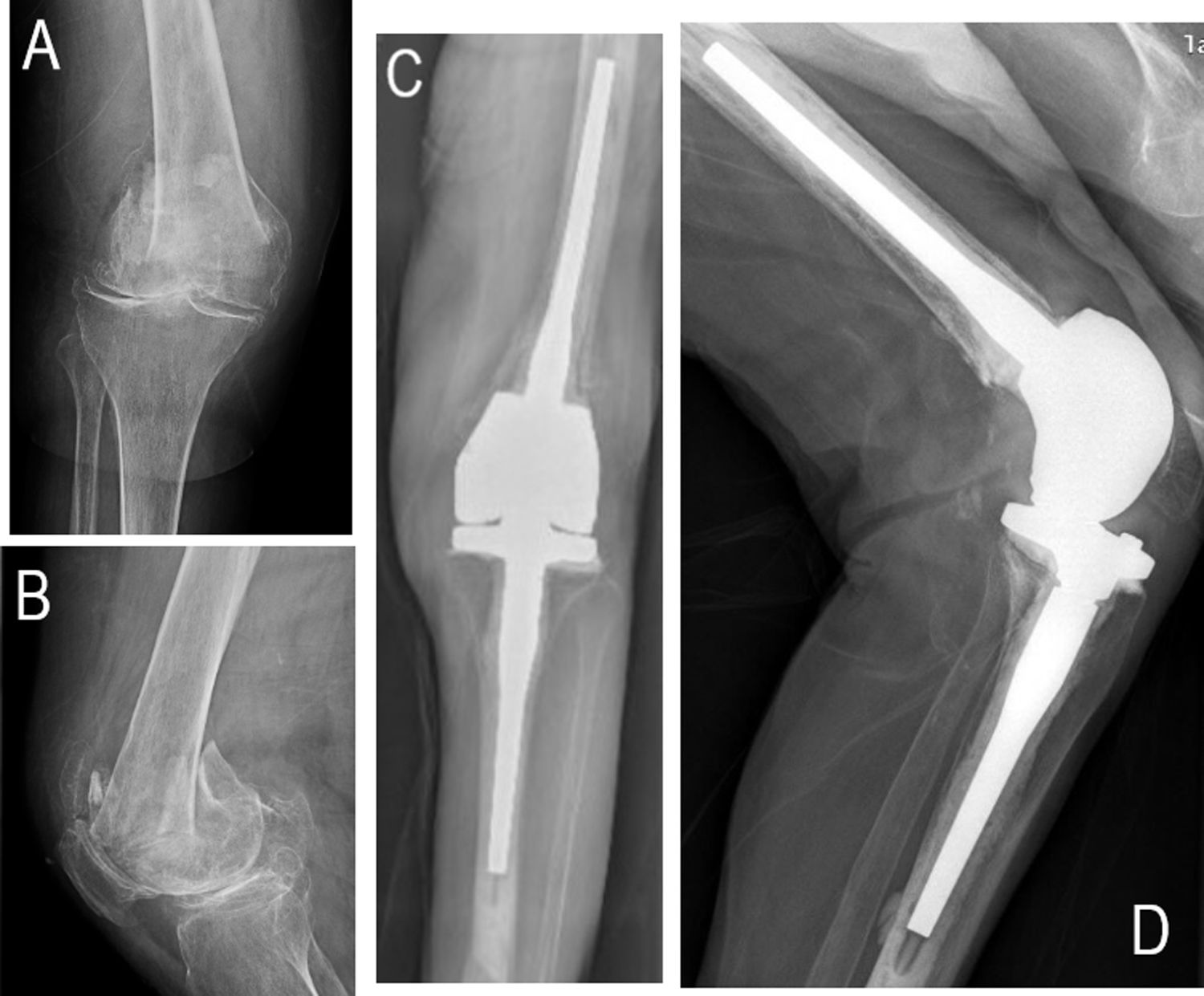
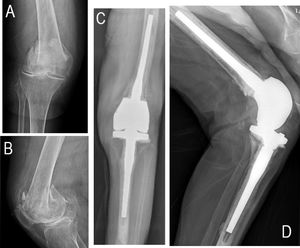
Casos clínicosCaso 1Una mujer de 87 años acudió a nuestra unidad de urgencias con dolor, inmovilidad y deformidad en la rodilla derecha tras un traumatismo de baja energía. Sus antecedentes médicos reflejaron diabetes, hipertensión y enfermedad vascular periférica (tabla 1). Vivía en su domicilio, era independiente para las actividades básicas de la vida diaria (ABVD) y capaz de caminar sin dispositivos de ayuda. La paciente tenía también historial previo de osteoartritis de rodilla. Las imágenes de rayos X (fig. 1A y B) revelaron fractura femoral supraintercondílea (tipo 33-C3). Antes de la cirugía se controlaron su hiperglucemia e hipertensión. Se descartaron anemia, trastornos hemorrágicos e infección del tracto urinario (ITU). Por último, se practicó artroplastia (RFD) primaria.
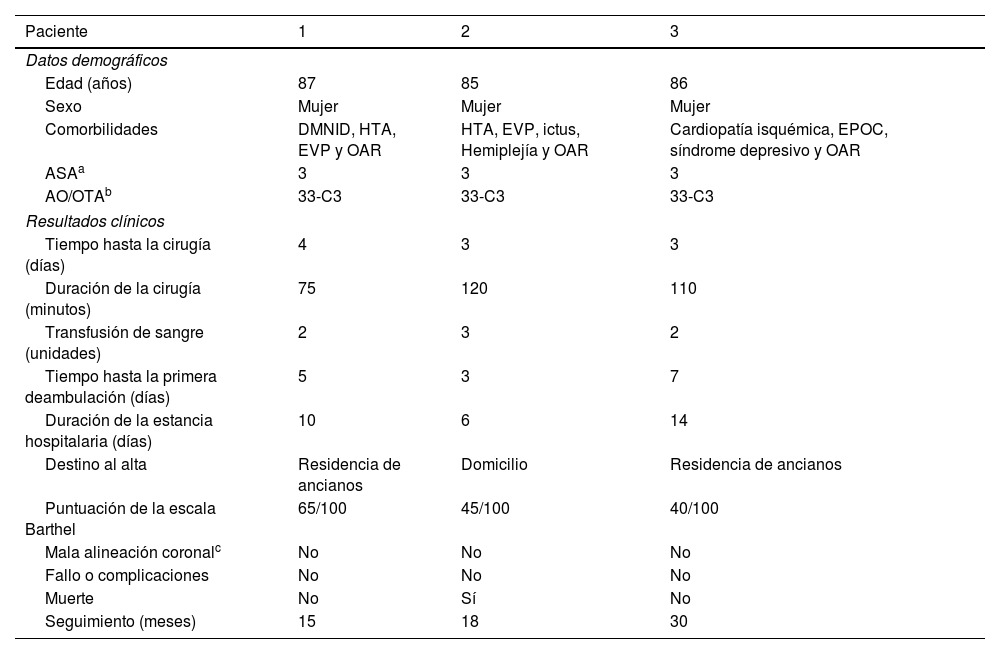
Características de los pacientes, resultados clínicos perioperatorios y postoperatorios
| Paciente | 1 | 2 | 3 |
|---|---|---|---|
| Datos demográficos | |||
| Edad (años) | 87 | 85 | 86 |
| Sexo | Mujer | Mujer | Mujer |
| Comorbilidades | DMNID, HTA, EVP y OAR | HTA, EVP, ictus, Hemiplejía y OAR | Cardiopatía isquémica, EPOC, síndrome depresivo y OAR |
| ASAa | 3 | 3 | 3 |
| AO/OTAb | 33-C3 | 33-C3 | 33-C3 |
| Resultados clínicos | |||
| Tiempo hasta la cirugía (días) | 4 | 3 | 3 |
| Duración de la cirugía (minutos) | 75 | 120 | 110 |
| Transfusión de sangre (unidades) | 2 | 3 | 2 |
| Tiempo hasta la primera deambulación (días) | 5 | 3 | 7 |
| Duración de la estancia hospitalaria (días) | 10 | 6 | 14 |
| Destino al alta | Residencia de ancianos | Domicilio | Residencia de ancianos |
| Puntuación de la escala Barthel | 65/100 | 45/100 | 40/100 |
| Mala alineación coronalc | No | No | No |
| Fallo o complicaciones | No | No | No |
| Muerte | No | Sí | No |
| Seguimiento (meses) | 15 | 18 | 30 |
DMNID: diabetes mellitus no insulinodependiente; EPOC: enfermedad pulmonar obstructiva crónica; EVP: enfermedad vascular periférica; HTA: hipertensión arterial; OAR: osteoartritis de la rodilla.
Una mujer de 85años fue derivada a nuestro hospital con fractura femoral supraintercondílea (tipo 33-C3). Presentaba comorbilidades médicas múltiples, entre las cuales destacamos ictus con hemiplejía residual y enfermedad vascular periférica (tabla 1). También presentaba osteoartritis de rodilla preexistente, demencia de leve a moderada y era dependiente para las ABVD. Vivía en su domicilio y era capaz de caminar en casa con un dispositivo de ayuda. La optimización médica consistió en control farmacológico de su hipertensión; se descartAron anemia, trastornos hemorrágicos e ITU. Decidimos que el RFD era la mejor opción.
Caso 3Una mujer de 86años acudió a nuestro hospital con diagnóstico de fractura femoral supraintercondílea (tipo 33-C3) tras una caída a nivel del suelo. Presentaba comorbilidades graves: cardiopatía isquémica y enfermedad pulmonar obstructiva crónica (tabla 1). También presentaba osteoartritis de rodilla previa. Vivía en su casa y caminaba con un dispositivo de ayuda. Era dependiente para las ABVD. Los análisis de sangre y orina fueron normales. Se ajustó el tratamiento farmacológico para mejorar las funciones pulmonar y cardiaca. Tras su optimización médica, se realizó RFD.
ResultadosTécnica quirúrgicaPreoperatoriamente se hizo una TC para determinar la morfología de la fractura y planificar la cirugía. Las pacientes fueron optimizadas médicamente utilizando un enfoque multidisciplinar (incluyendo ortogeriatría). Con análisis de sangre y orina se descartaron anemia, trastornos hemorrágicos o ITU. Tras controlarse las condiciones médicas y comprobarse que la anestesia y cirugía eran seguras, se consideró que las pacientes eran aptas para la cirugía. Los procedimientos fueron llevados a cabo por traumatólogos experimentados de la unidad de rodilla.
Bajo profilaxis antibiótica (cefazolina intravenosa: 2g preoperatorios y 1g cada 8h durante 24h postoperatorias) y anestesia espinal, las pacientes eran situadas en posición de decúbito supino. Se realizó incisión cutánea anterior, utilizando torniquete, con artrotomía parapatelar medial con extensión proximal de ser necesario. No fue necesaria la osteotomía del tubérculo tibial anterior. Antes de extirpar el fémur distal, se utilizó una regla para medir la distancia entre el nivel de la fractura y la línea articular nativa. Esta distancia fue utilizada para la reconstrucción femoral. Se serró el fémur distal justo por encima del borde proximal de la fractura y se midió para obtener la longitud y tensión del implante correctas. Por protocolo se recogieron muestras para descartar infección. Se realizó ATR con RFD (endo-model modular rotacional con componente RFD; Waldemar Link®, Gmbh, Hamburgo, Alemania) y se implantó un vástago cementado por completo en el lado femoral. También se revisaron la tibia y la rótula, utilizando un vástago largo y totalmente cementado para la tibia. En todos los casos se prefirió cemento impregnado de antibiótico (Vancogenx®, Tecres, Verona, Italia). Se utilizaron tapón distal, lavado pulsátil, pistola para cemento y dispositivos de presión de cemento. Por último, se revisó la hemostasia antes de suturar la herida. No se utilizaron drenajes. Tras la cirugía, se permitió de forma inmediata la carga completa, según lo tolerado, con rehabilitación bajo supervisión.
Se revisó a las pacientes transcurridas 2semanas, y 1, 3y 6meses de la cirugía. A partir de ahí el control fue anual. Se hicieron radiografías anteroposteriores y laterales de rodilla y telemetría de miembro inferior. Los controles radiográficos se consideraron adecuados de no observarse complicaciones (osteólisis, aflojamiento, blindaje frente al estrés, líneas radiotransparentes, etc.). Se examinaron las rodillas operadas para evaluar las heridas quirúrgicas, estabilidad, rango de movimiento (ROM) y dolor.
Caso 1La duración de la cirugía fue de 75 min. La paciente requirió la transfusión de 2 unidades de sangre. Las imágenes radiológicas postoperatorias reflejaron una implantación correcta (fig. 1C y D). Aunque se autorizó la carga completa de forma indmediata, la primera deambulación no se produjo hasta el quinto día (tabla 1). Transcurridos 10días de la cirugía, la paciente recibió el alta y fue trasladada a una residencia de ancianos. Tras 15meses de seguimiento presentaba buena funcionalidad, sin complicaciones. La puntuación de la escala de Barthel fue de 65/100 (dependencia moderada), el ROM de la rodilla fue de 90° (0-90°) y era capaz de caminar sin dispositivo de ayuda.
Caso 2La duración de la cirugía fue de 120min. La paciente requirió la transfusión de 3 unidades de sangre. La evolución postoperatoria fue satisfactoria. La paciente inició la deambulación transcurridos 3días de la cirugía y recibió el alta domiciliaria 3días después (tabla 1). La puntuación de la escala de Barthel fue de 45/100 (dependencia grave), el ROM de rodilla fue de 120° (0-120°) y era capaz de caminar en casa con un dispositivo de ayuda. Lamentablemente, tras 18de seguimiento, falleció por causa no relacionada con la rodilla.
Caso 3La duración de la cirugía fue de 110min. La paciente requirió la transfusión de 2 unidades de sangre. La primera deambulación se produjo transcurridos 7 días. Durante la hospitalización, la paciente no presentó complicaciones médicas. Sin embargo, como era especialmente frágil y presentaba comorbilidades graves, decidimos que estuviera ingresada hasta su completa recuperación. Su estancia hospitalaria fue relativamente más larga (14 días) y ella fue trasladada a una residencia de ancianos (tabla 1). La puntuación de la escala de Barthel fue de 40/100 (dependencia grave). La paciente pudo caminar con un dispositivo de ayuda, con un ROM de rodilla de 100° (5-105°). Tras 30meses de seguimiento, seguía satisfecha con el procedimiento.
DiscusiónPresentamos un informe de 3pacientes ancianas con FFD, exitosamente tratadas mediante RFD. Aunque cada caso presenta sus propias características, las 3 tienen antecedentes médicos similares y objetivos terapéuticos comunes.
La fijación interna es una opción terapéutica para FFD en pacientes ancianos. Sin embargo, a pesar de los nuevos métodos de fijación (incluyendo osteosíntesis de placa mínimamente invasiva y enclavado intramedular retrógrado), siguen siendo comunes las complicaciones tales como la no fijación, con una incidencia reportada de entre el 6 y el 20%1,9. La fragilidad ósea, la conminución y la pérdida de masa ósea en el sitio de la fractura son la causa de la dificultad de la fijación, así como de la pérdida de reducción secundaria. Además, no son inusuales el compromiso intraarticular amplio y la osteoartritis previa. Teniendo en cuenta que lo mejor para el paciente frágil con alta morbilidad e incapacidad es una cirugía única y definitiva, parece que la ATR primaria puede aportar una recuperación rápida y funcional. Además, la ATR proporciona movilización postoperatoria y carga completa inmediatas, evita la postración en cama y reduce el riesgo de complicaciones relacionadas con la posición en decúbito. Por tanto, la ATR con RFD podría recomendarse especialmente en pacientes ancianos y frágiles con FFD compleja con compromiso intraarticular, conminución, pérdida de masa ósea y osteoartritis previa. Hart et al.9 no encontraron diferencias estadísticamente significativas en cuanto a complicaciones postoperatorias o reintervenciones al comparar RFD y fijación interna. Sin embargo, destacaron que todos los pacientes del grupo RFD eran ambulatorios transcurrido un año, mientras que el 25% de los pacientes del grupo de fijación interna dependían de una silla de ruedas. Pearse et al.8 defendieron que las ventajas de la ATR eran que una mayor proporción de pacientes volvían a caminar de manera independiente, tenían una rehabilitación más rápida y mejor flexión de rodilla. Por otro lado, la fijación interna está asociada a una reducción del nivel de transfusión de sangre, menor tasa de dolor de rodilla y mejor puntuación Oxford de rodilla durante el seguimiento.
Tras el RFD, nuestras pacientes presentaron movilización temprana y buen resultado funcional. Su ROM de rodilla fue de 90°, 120° y 100° respectivamente, con un tiempo medio para la primera deambulación de 5días. Todas ellas regresaron a deambulación con carga completa con dispositivo de ayuda. Esta demora hasta la primera deambulación podría explicarse debido a la edad, fragilidad y funcionalidad previamente limitada. Otras series que utilizan RFD reportaron resultados funcionales similares. Hart et al.9 y Appleton et al.4 defendieron que, transcurrido un año de la lesión, todos los pacientes habían recuperado su nivel de movilidad previo. Otros estudios1,5,8 han reportado un ROM postoperatorio de entre 75 y 140° y un lapso de tiempo hasta la primera deambulación de 3 o 4 días. Sin embargo, Boureau et al.6 establecieron que, a pesar de la carga completa inmediata, los pacientes reflejaron una pérdida de autonomía considerable. Por otro lado, la fijación interna tiende a ofrecer peores resultados funcionales8,9. Se ha reportado que la tasa de pacientes dependientes de la silla de ruedas se sitúa entre el 23 y el 25%, y la duración de la estancia hospitalaria entre 7,5 y 23 días. Pearse et al.8 presentaron un tiempo medio hasta la primera deambulación de 9,5 días y una flexión de rodilla media de 75°.
Las complicaciones en los pacientes intervenidos mediante ATR primaria no son comunes, pero no queda claro si la tasa de complicación es mayor o menor que la de los procedimientos de fijación1,8-10. Nosotros no tuvimos ninguna complicación médica ni relacionada con el implante durante la hospitalización, a pesar de las comorbilidades de las pacientes (todas las pacientes eran ASA-3). Appleton et al.4 reportaron una tasa de reintervención por cualquier causa del 18,1% durante el seguimiento a 3años. Boureau et al.,6 a pesar de la alta tasa de comorbilidad (62% ASA-3), tuvieron una tasa de revisión del 9,5%. La infección fue la complicación más común, con una incidencia reportada de entre el 4 y el 50% entre las series4-7,9.
Otro aspecto controvertido con relación al uso de prótesis constreñidas es su alta tasa de aflojamiento. Aunque la supervivencia a largo plazo no se ha estudiado de forma suficiente, debido al seguimiento limitado, muchos estudios presentan una baja tasa de revisión (0-18%)4,6,10. Estos pacientes tienden a ser poco exigentes y, por tanto, con menor probabilidad de aflojamiento10.
El tiempo medio de nuestras cirugías fue de 102min y el requerimiento medio de transfusión fue de 2 unidades de sangre, al igual que en otras series publicadas5,8.
A fin de minimizar la incidencia de las complicaciones en los pacientes frágiles, se recomienda un manejo multidisciplinar que incluya ortogeriatría. Al igual que las fracturas de cadera en los ancianos, es muy importante estabilizar y optimizar al paciente antes, durante y tras la cirugía, a fin de reducir la mortalidad e incapacidad3. Las FFD complejas conllevan una alta tasa de mortalidad: del 25 al 50% transcurrido un año2-4. En nuestra serie, una paciente falleció transcurridos 18 meses de la cirugía. Appleton et al.4 encontraron que la mortalidad transcurrido un año de la fractura fue del 41,1%, que se elevaba al 82% transcurridos 5años y al 97,3% transcurridos 10años.
El estudio tiene diversas limitaciones, incluyendo aquellas inherentes a cualquier estudio retrospectivo sin grupo control. Como se trata de un informe de 3casos, el tamaño de la muestra es pequeño. El seguimiento es relativamente breve, aunque similar al de otros artículos. Por otro lado, el tratamiento homogéneo de los pacientes constituye una fortaleza de este estudio.
A modo de conclusión, el abordaje de este tipo de fractura es muy complejo. De acuerdo con nuestra experiencia, el RFD podría ser una buena opción terapéutica para la FFD compleja en pacientes ancianos: restablece rápidamente la funcionalidad, permite la movilización postoperatoria inmediata, la carga completa y tiene una duración de la estancia hospitalaria relativamente corta.
Nivel de evidenciaNivel de evidencia iv.
FinanciaciónEste trabajo no ha recibido ninguna subvención específica de entidades financieras de los sectores público comercial o sin ánimo de lucro.
Conflicto de interesesLos autores no tienen conflicto de intereses que declarar.
Quisiéramos agradecer a Russell Williams, de RoundlyWorded.com sus recomendaciones editoriales.