Las lesiones de las articulaciones tibioastragalina y subastragalina pueden ser secundarias a procesos artrósicos primarios (poco frecuente) o secundarios a fracturas de pilón tibial, tobillo y astrágalo, a procesos reumáticos (artritis reumática, hemofílica, etc.), necrosis del astrágalo, fracasos de artroplastias y artrodesis tibiotalares, patología tumoral, etc1-3. Clínicamente se manifiestan por deformidades del complejo tibiotalocalcáneo, dolor intenso a la marcha e incluso en reposo, limitación en la deambulación y dolores secundarios en las extremidades inferiores y en columna por un mal apoyo3,4. Los tratamientos propuestos son variados, desde analgésicos y antiinflamatorios, reposo, ortesis y tratamientos quirúrgicos cuando las medidas anteriores fracasen. El tratamiento quirúrgico mediante artrodesis tibiotalocalcánea fue inicialmente referenciado por Russotti et al en 1988 3, con el objetivo de mejorar el dolor, facilitar un apoyo plantígrado y dotar de independencia funcional al paciente. El propósito de este trabajo es valorar los resultados (con la escala AOFAS) de los pacientes con afectación de la articulación tibioastragalina y subastragalina antes y después de ser intervenidos mediante artrodesis tibiotalocalcánea con clavo retrógrado de reconstrucción.
CASOS CLINICOS
Entre el 2000 y 2001 se han intervenido 5 pacientes de artrodesis tibiotalocalcánea por lesión de las articulaciones tibioastragalina y subastragalina. Una mujer y 4 varones con una edad media de 38,8 años (rango: 24 a 62 años). Las indicaciones quirúrgicas fueron necrosis del astrágalo (un caso), osteartrosis avanzada de ambas articulaciones con deformidad en varo del retropié (un caso), artritis destructiva no filiada (un caso), fracaso de la artrodesis primaria de tobillo secundaria a fractura de pilón tibial asociado con dolor subastragalino por fractura de calcáneo (un caso) y fractura grave de pilón tibial abierta asociada con fractura de astrágalo (un caso). En los tres primeros casos fracasaron todos los tratamientos previos no quirúrgicos; el cuarto caso fue un paciente con artrodesis tibiotalar con tornillos a compresión que presentó en la evolución una pseudoartrosis dolorosa a nivel del tobillo y dolor subastragalino, por lo que se decidió la artrodesis tibiotalocalcánea de rescate. El último paciente presentó una fractura abierta grado IIIA de Gustilo de pilón tibial con pérdida de sustancia ósea y grave lesión de partes blandas asociada a fractura de astrágalo con afectación de la carilla subastragalina posterior; inicialmente se estabilizó y alineó la fractura con un fijador externo y se trataron las partes blandas, al mes y medio se sustituyó por un clavo retrógrado e injerto óseo abundante de cresta ilíaca (tabla 1).
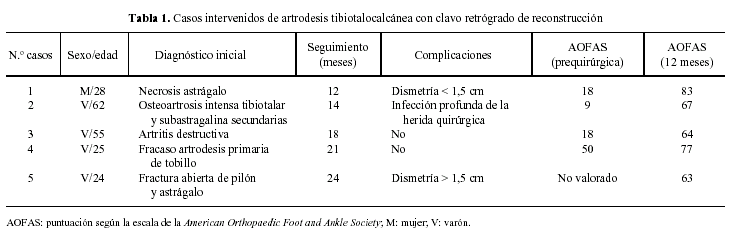
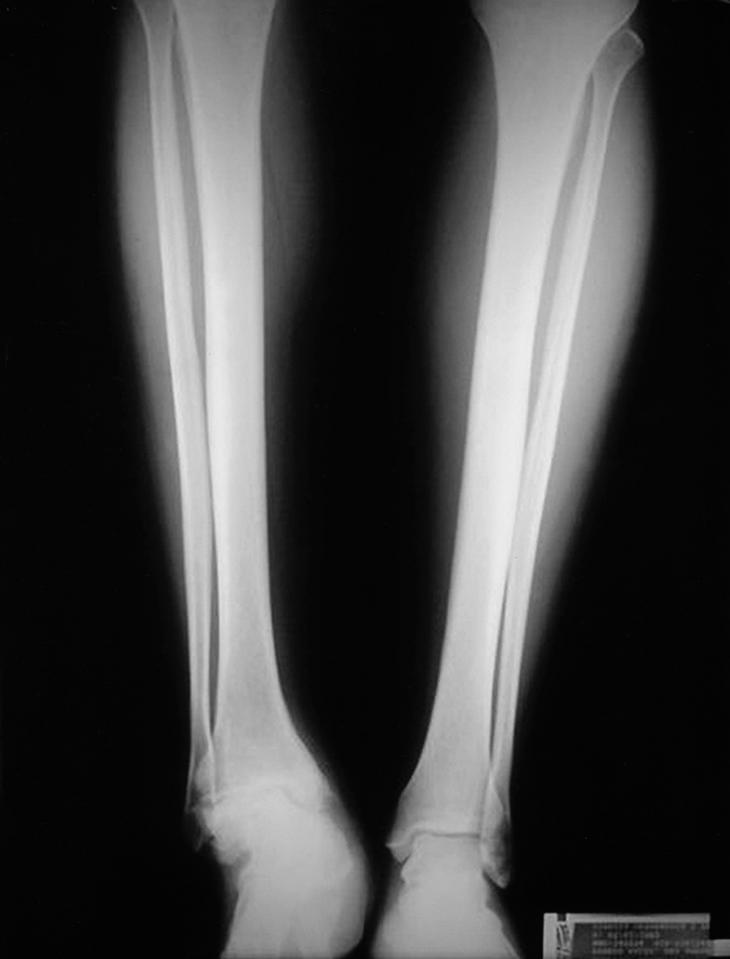
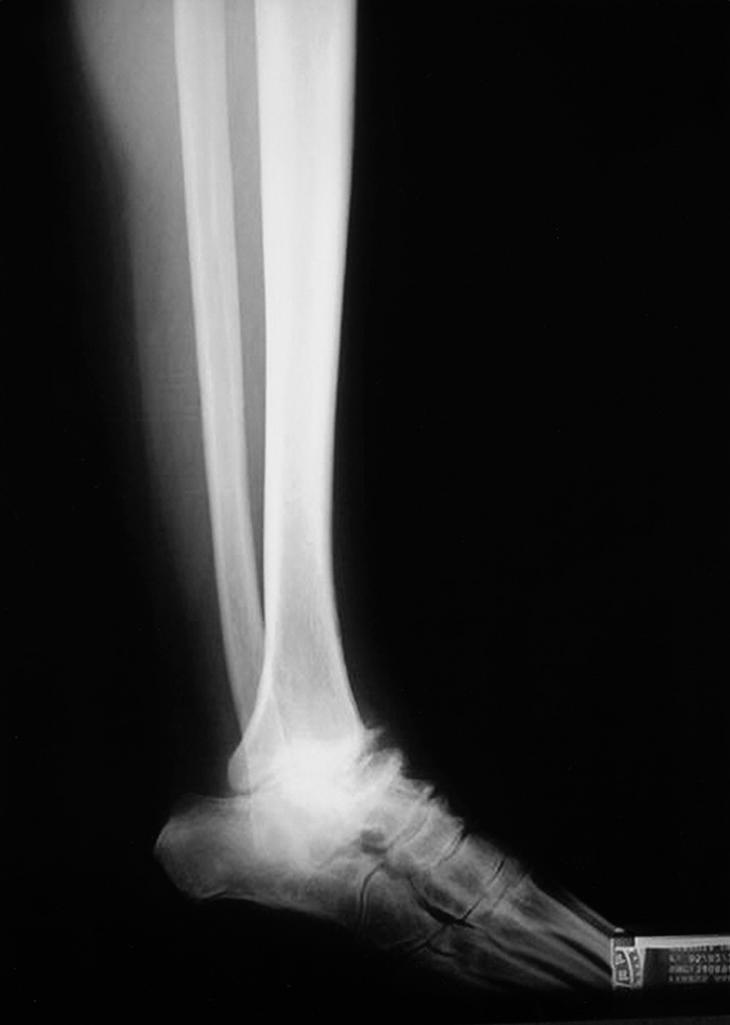
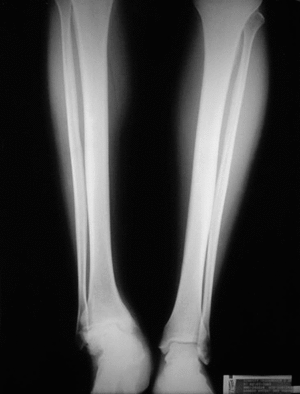
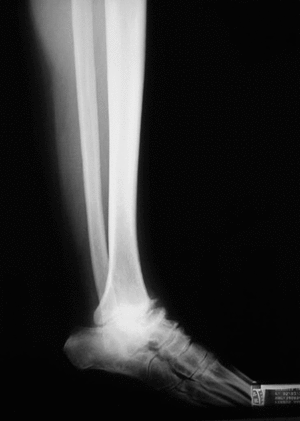
Clínicamente los 4 pacientes de evolución crónica presentaron dolor intenso a la marcha y en reposo en tres casos, dificultad para la deambulación más de 500 metros en todos los casos y deformidad intensa del eje tibiotalocalcáneo en dos casos (fig. 1). El diagnóstico se basó en la anamnesis, estudio radiológico (anteroposterior y lateral de tobillo y pie en carga y oblicuas del tobillo) y tomografía axial computarizada (TAC) para valorar el grado de afectación de ambas articulaciones (figs. 2 y 3). La intervención se realizó en los tres primeros casos con más de dos años de evolución de los síntomas y en el cuarto a los 8 meses de la artrodesis primaria. El seguimiento medio fue de 17 meses (rango: 12 a 24 meses). Todos los pacientes fueron valorados por la escala de la American Orthopaedic Foot and Ankle Society Clinical Rating System Ankle-Hind Foot (AOFAS) antes de la intervención, a los 6 meses y al año de la operación5 (tabla 2).
Figura 1. Radiografía anteroposterior en carga en la que se aprecia el acortamiento del miembro inferior derecho, con marcado varo y equinismo del retropié (caso n.o 1) (compárese con el lado sano).
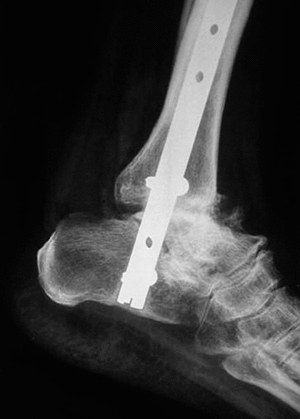
Figura 2. Radiografía lateral con artrosis tibioastragalina y subastragalina secundaria a necrosis del astrágalo (caso n.o 1).
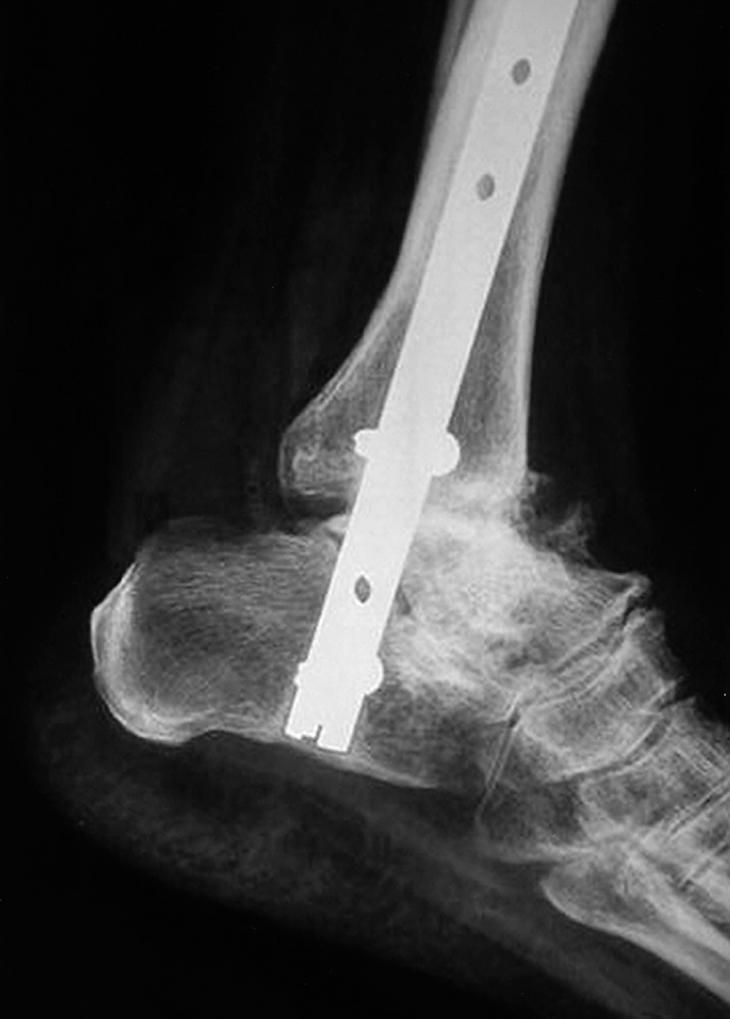
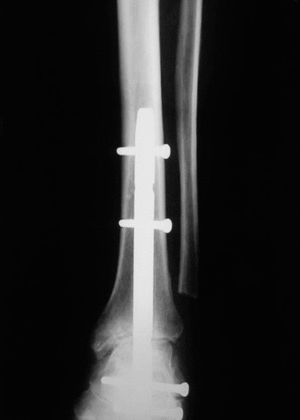
Figura 3. Control radiológico a los 6 meses (caso n.o 1) de la artrodesis (visión anteroposterior).
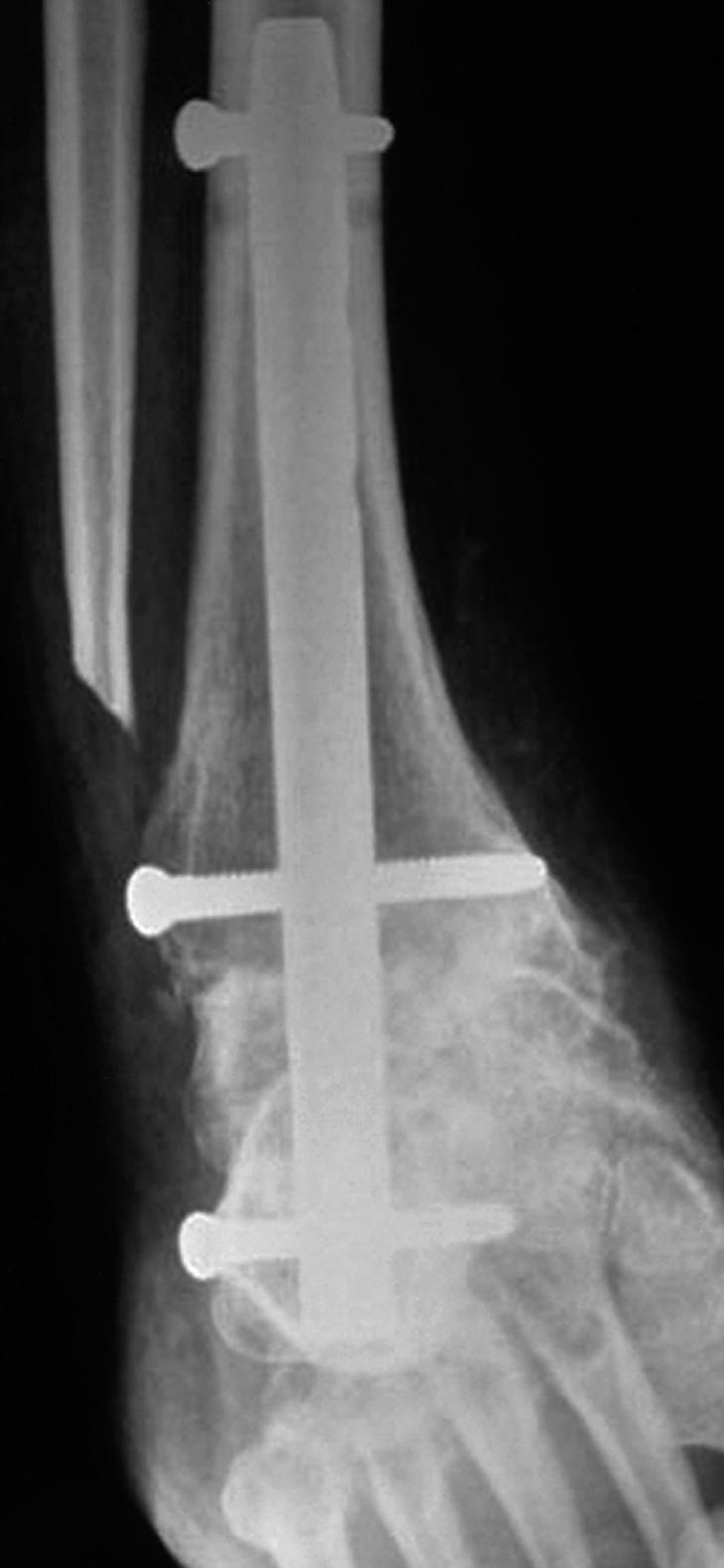
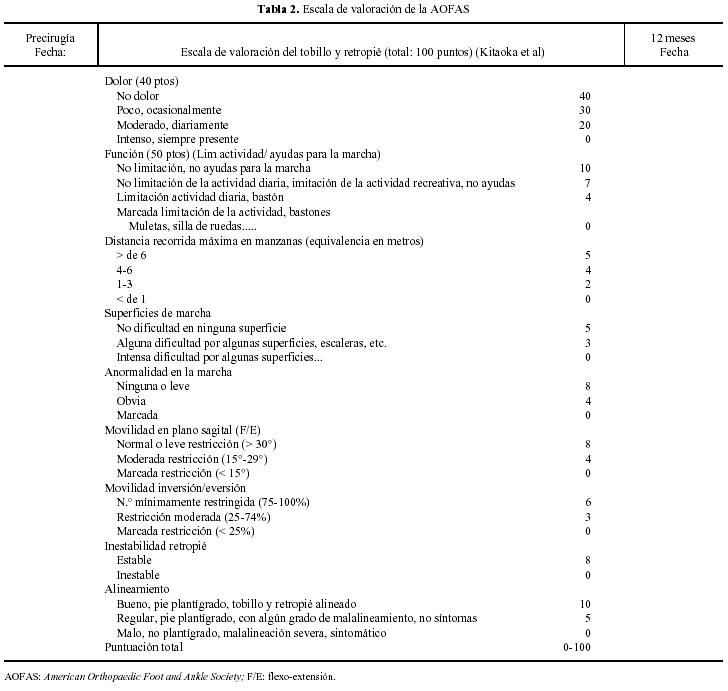
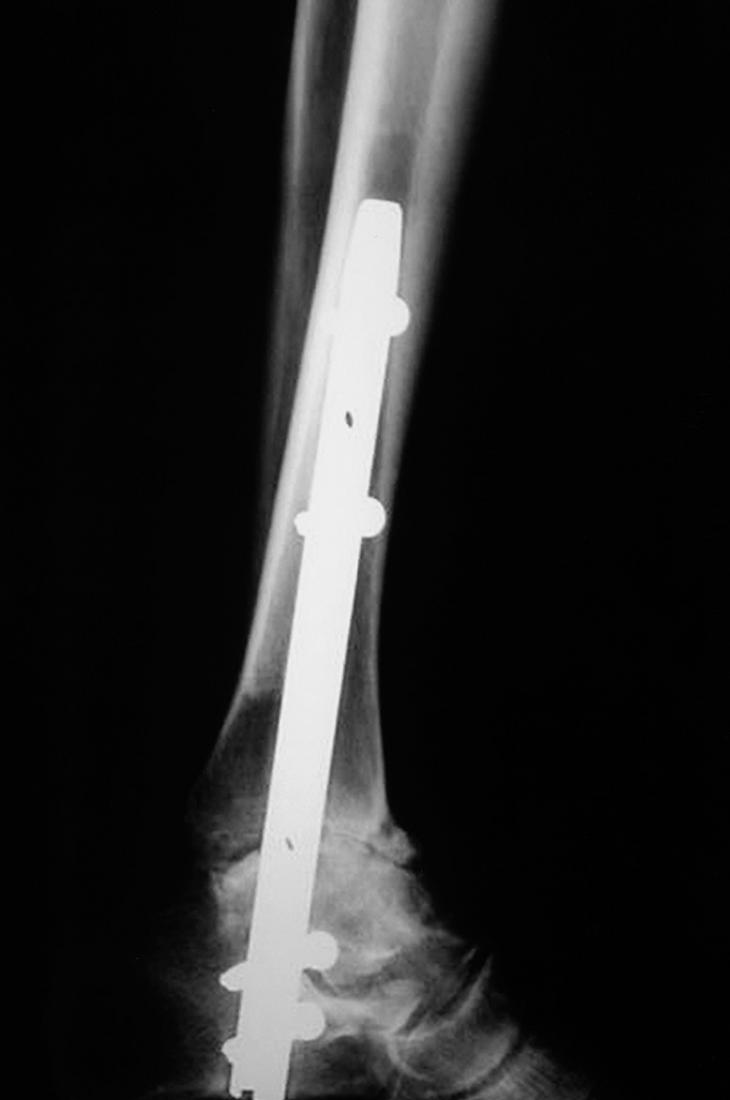
En los 5 casos se utilizó el clavo retrógrado de revisión de tobillo de Smith & Nephew (Revisión Nail, Smith & Nephew Richards Inc., Memphis, TN) (fig. 4). Tras el estudio preoperatorio habitual (analítica de sangre completa, radiología de tórax, electrocardiograma [ECG] y valoración previa por el anestesista), se realizó la intervención quirúrgica bajo anestesia general (tres casos) o raquianestesia (dos casos). Cada paciente se colocó en decúbito supino, con un paquete de paños debajo de la nalga ipsilateral en una mesa radiotransparente. La incisión fue lateral a unos 6 centímetros proximales a la punta del maléolo peroneo, incurvándola a este nivel hasta la base del cuarto metatarsiano. Se realizó osteotomía de los 3 cm distales del peroné, permitiendo el acceso fácil a ambas articulaciones. Se llevó a cabo la preparación de las superficies articulares y resección del cartílago articular, si había deformidades en varo o valgo era el momento de corregirlas mediante osteotomías en tibia o astrágalo.
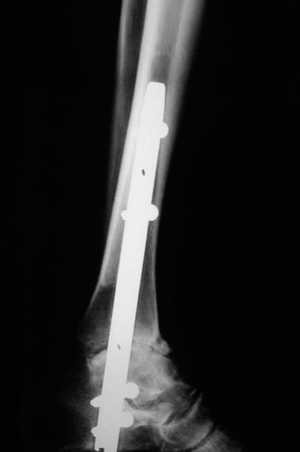
Figura 4. Control radiológico a los 6 meses (caso n.o 1) (visión lateral).
El punto de entrada para la osteosíntesis del clavo retrógrado se hizo mediante una incisión transversal de unos 3 cm de longitud, localizado en el punto de intersección de una línea que une en el plano sagital el segundo metatarsiano y el centro del talón con otra línea en el plano coronal entre el tercio medio y el tercio distal del talón6-8. En la disección hasta la planta del calcáneo hay que tener precaución con el paquete neurovascular, nervio y arteria plantar lateral, rama del nervio y arteria tibial6,8 y con el nervio del abductor digiti quinti7. Este es el paso técnico más difícil en el enclavijado retrógrado por los riesgos de lesiones neurovasculares yatrogénicas. Localizado el punto de entrada se marcó con un punzón e introdujo una guía del clavo con punta roscada bajo control radioscópico y manteniendo la posición del pie en 5° de valgo, dorsiflexión neutra y 5° de rotación externa, posición óptima en que debe quedar el pie tras la colocación del clavo (figs. 5 y 6). Se realizó el fresado progresivo a través de la guía, con fresas que aumentan de 1 mm en 1 mm de diámetro (9 10,5 11,5 12,5 13,5 mm); normalmente se fresa 0,5 mm menos que el diámetro del clavo a colocar, salvo en huesos muy escleróticos que se fresa 0,5 mm más. Una vez introducido el clavo deseado se comprobó la alineación y se colocó la guía externa para introducir los tornillos transversales a nivel proximal en tibia y a nivel distal en calcáneo.
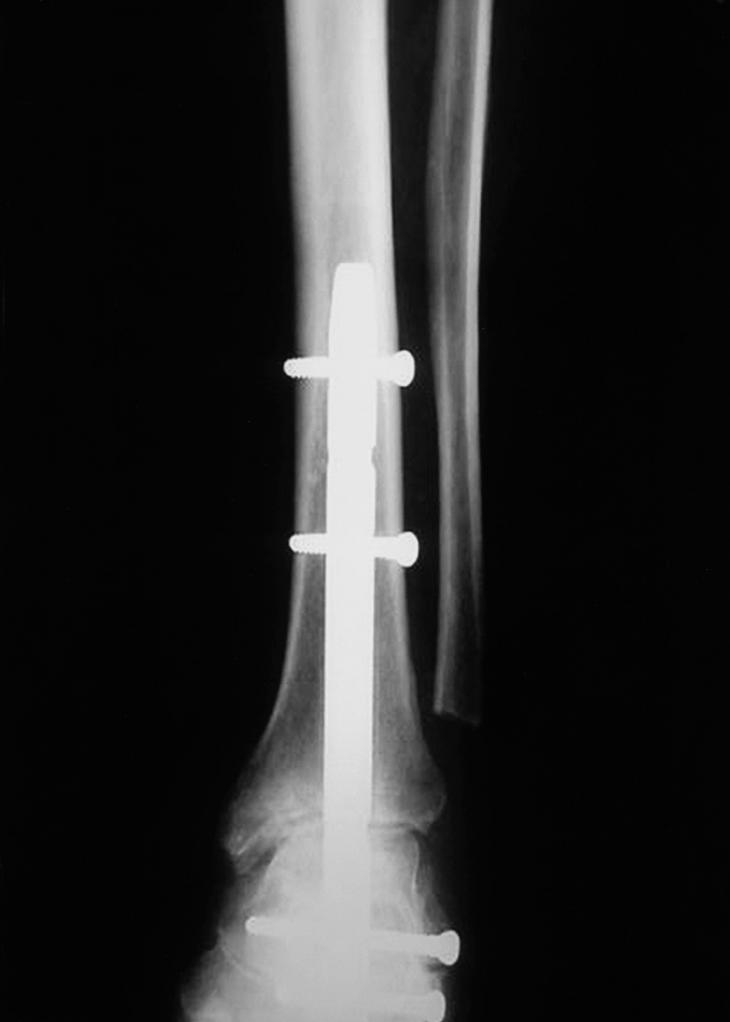
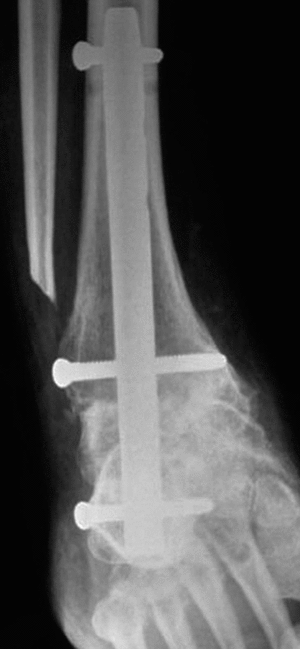
Figura 5. Control radiológico en paciente (caso n.o 2) con artrosis grave de las articulaciones tibioastragalina y subastragalina (proyección anteroposterior).
Figura 6. Radiografía lateral de tobillo (caso n.o 2), en la que se aprecia la correcta colocación del clavo retrógrado (proyección lateral).
En el postoperatorio inmediato se dejó un drenaje durante 24-48 horas, se realizó antibioterapia profiláctica (cefalosporinas de primera generación media hora preintervención y a las 24 y 48 horas postintervención), analgesia y profilaxis antitrombótica. La herida quirúrgica se revisó a las 48 horas, a los 7 días y a los 14 días, momento de retirar las suturas. La inmovilización se llevó a cabo con una férula posterior que se mantuvo durante unas 4-6 semanas; a partir de la sexta semana se permitió la carga parcial asistida con muletas y no se autorizó la carga total hasta que no hubo evidencias de inicio de consolidación radiológica. En ocasiones se utilizó un botín de carga entre la cuarta y octava semanas.
RESULTADOS
La valoración de los resultados se realizó mediante criterios objetivos y subjetivos (grado de satisfacción por parte del enfermo). En cuanto a los criterios objetivos se establecieron por la existencia de la consolidación ósea, tanto clínica como radiológicamente, y por la valoración de la escala AOFAS. La consolidación radiológica se produjo en los 5 pacientes a las 20 semanas de media (rango: 14 a 70 semanas), con imposibilidad de cualquier movimiento en estas articulaciones. El paciente que mas tardó (70 semanas) fue el que precisó gran aporte de injerto óseo por su defecto a nivel de la fractura de pilón tibial.
La corrección de las alineaciones varo-valgo fue muy satisfactoria en todos los casos, sin desviaciones en varo en ningún caso. Un paciente presentó una consolidación en flexión plantar de 5°, que con un zapato con tacón le permitió una deambulación asintomática y muy aceptable, y otro paciente una dismetría de 2,5 cm (paciente con fractura abierta de pilón tibial y pérdida de sustancia) que se solucionó con un alza ipsilateral. La marcha mejoró considerablemente en todos los casos, salvo el paciente de la dismetría que precisó más tiempo para la reeducación de la marcha.
En 4 casos se mejoró la calidad de vida del paciente al disminuir o desaparecer el dolor, al poder caminar distancias más largas de forma asintomática y mejorar la funcionalidad de la marcha al no precisar muletas ni bastones. Pero en el paciente más joven (artrodesis tibiotalocalcánea primaria) hubo un empeoramiento, no incorporándose a su trabajo anterior y quedando una claudicación ostensible a la marcha que precisó un período largo de reeducación de la misma. Después de dos años puede hacer vida social normal y camina de forma asintomática con ligera claudicación. En el cuarto paciente el seguimiento se pierde a los 21 meses debido a otra causa.
La opinión subjetiva del paciente fue buena en todos los casos, pero sobre todo en los tres pacientes cuyo proceso era crónico y la instauración de la incapacidad fue más progresiva. La escala AOFAS valoró el dolor (40 puntos sobre 100), función (28/100), movilidad (22/100) y alineamiento (10/100). La valoración preoperatoria media fue de 23,7 puntos y la postoperatoria a los 12 meses fue de 70 puntos. La mejoría en la escala AOFAS fue fundamentalmente a expensas del dolor, que pasó de 5 puntos de media antes de la intervención (dolor intenso siempre presente) a 32 puntos al año de la intervención.
En cuanto a las complicaciones es de destacar una infección profunda de la herida quirúrgica por citrobacter sp y Enterobacter cloacae, que precisó antibioterapia con ciprofloxacino 500 mg cada 12 horas durante 15 días; se llevó a cabo desbridamiento de esfacelos y se revisó cada dos días de la herida. En un caso hubo una leve necrosis de los bordes de la herida, que cicatrizaron sin problemas, y en otro paciente hubo un retraso de la consolidación. En este paciente, en el momento de la cirugía, hubo que aportar injerto óseo para cubrir el defecto del pilón tibial.
DISCUSIÓN
La lesión con sintomatología clínica de la articulación tibioastragalina y subastragalina simultáneamente es una de las patologías de mayor dificultad a las que el cirujano ortopeda del pie y tobillo se tiene que enfrentar1, porque estos pacientes presentan un dolor de moderado a intenso, gran alteración funcional y en muchos casos una importante deformidad que puede repercutir sobre el resto del aparato locomotor del miembro inferior1-3,4,9,10. El número de casos publicados de artrodesis tibiotalocalcánea con enclavijado endomedular es pequeño. Chou et al1 publican 56 casos de un estudio multicéntrico realizado por 9 cirujanos; Kile et al2 30 casos; Moore et al11 19 casos; Thordarson y Chang12, 12 casos; Papa et al13 dos casos en artropatía neuropática intratable y Sánchez-Alepuz 5 casos.
La artrodesis tibiotalocalcánea es una cirugía de rescate o salvamento indicada en pacientes con dolor moderado o intenso, alteración funcional grave e importante deformidad del retropié, siempre que tengan afectadas las articulaciones tibioastragalina y subastragalina1-4. Nunca se debe convertir en un método estándar de fijación del tobillo, dado los riesgos que representa la introducción del clavo6. Diferentes son los métodos que se han empleado para la fijación de la artrodesis tibiotalocalcánea, desde clavos de Steinman3, tornillos a compresión10,13,15, placa atornillada15, fijación externa3,5,15, enclavijado endomedular1,2,4,6-9,12,14 o más recientemente injerto de peroné intramedular, colocado como un clavo retrógrado que reporta injerto óseo y fijación16.
El abordaje puede ser lateral con osteotomía de los 3 cm distales del peroné, sobre todo cuando interese realizar osteotomías correctoras por mal alineamiento del retropié. McGarvey et al6 recomiendan añadir al abordaje lateral otro medial con osteotomía del maléolo tibial para trasladar el complejo talocalcáneo 1 cm medial respecto a la tibia, para evitar lesiones a nivel del paquete neurovascular plantar y que el clavo quede más centrado en la diáfisis tibial6. El abordaje posterior transaquíleo, con el paciente en decúbito prono, es defendido por otros autores porque tiene la ventaja de mayor accesibidad a ambas superficies articulares y mayor facilidad para colocar el pie en la posición ideal para la artrodesis2,3. Nosotros preferimos el abordaje lateral con osteotomía del maléolo peroneo porque tenemos muy buen acceso a las superficies tibioastragalina y subastragalina y porque permite osteotomías correctoras para las desalineaciones del retropié con facilidad, e incluso translaciones mediales del complejo astragalocalcáneo como recomiendan McGarvey et al6, para que el clavo quede centrado en la diáfisis tibial. En los casos que existan ejes normales se puede acceder mediante artrotomía anterolateral y subastragalina.
El aspecto técnico mas comprometido del enclavijado endomedular es la localización exacta del punto de entrada, que se localiza en la intersección entre la línea en el plano sagital que va desde el segundo metatarsiano al centro del talón y la línea en el plano coronal en la zona de transición entre el tercio medio y distal del talón2,7,8. Flock et al7, recomiendan que se realice con una línea transversal ligeramente posterior a la línea media de la tibia, evitando con la disección el nervio abductor digiti quinti, así como el nervio y la arteria plantar lateral. El enclavijado endomedular tiene la ventaja respecto a otros sistemas de fijación en la artrodesis tibiotalocalcánea (tornillos y fijación externa) que precisa menos tiempo de inmovilización, confiere mayor estabilidad multiplanar a la fijación, se evitan las complicaciones de la fijación externa, se tiene mayor control de la deformidad rotacional, permite una carga más precoz y presenta menos porcentajes de nouniones y maluniones2,6-8,12-14. Los inconvenientes principales son dolor en el talón por atrapamiento nervioso, por retracción o tirantez de la fascia plantar, atrofia grasa, síndromes compartimentales7 y protusión en el talón de la parte distal del clavo12. El tiempo de fusión de la artrodesis en este trabajo fue de 20 semanas de media, algo más elevado que las 19 semanas de Chou et al1. En todos los casos hubo fusión de la artrodesis y en un caso retardo de la consolidación (70 semanas) por tratarse de una fractura grave abierta grado III A de Gustilo de pilón tibial y astrágalo, que precisó inicialmente tratamiento con fijación externa hasta la cura de partes blandas y posterior enclavijado endomedular. Los índices de fusión oscilan en la mayoría de los autores de un 93%2 a un 100%12. En todos los trabajos los resultados según la AOFAS mejoraron considerablemente (66 puntos Chou et al1, 74 puntos Mann et al18 y 70,8 puntos el presente trabajo).
Las principales complicaciones asociadas con esta técnica son infecciones superficiales y profundas, neuromas del sural, prominencias del clavo en la planta del pie, reacciones de estrés en la zona proximal del clavo o de los tornillos de encerrojado proximal, roturas de los tornillos distales, pseudoartrosis, consolidaciones en malaposición y acortamientos1-3,12,13,19. En nuestra serie hubo una infección de la herida quirúrgica por citrobacter sp y Enterobacter cloacae, que requirió limpieza exhaustiva de la herida y antibioterapia específica y un caso de acortamiento mayor de 1,5 cm que mejoró la marcha con un alza en el talón. Por el contrario, no hubo reacciones de estrés en la cortical tibial proximal del clavo ni alteraciones nerviosas ni dolorosas en la planta del pie; siendo conscientes de estas complicaciones se intentó en todos los casos colocar muy centrado el clavo en la diáfisis tibial y efectuar una disección cuidadosa del punto de entrada del clavo evitando lesionar el paquete neurovascular.
En resumen, la artrodesis tibiotalocalcánea es una técnica indicada para aquellos pacientes con dolor entre moderado e intenso y con importante incapacidad funcional que tengan afectadas las articulaciones tibioastragalina y subastragalina, y como cirugía de rescate en fracasos de artrodesis con otras técnicas y artroplastias. De hecho, la artrodesis con clavo retrógrado de reconstrucción es la técnica de elección en estos pacientes.
AGRADECIMIENTOS
Los autores agradecen a P. Alcántara sus enseñanzas en este campo de la cirugía ortopédica.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.