El codo es una articulación fundamental para el funcionamiento armonioso de la extremidad superior. Sus movimientos combinados de flexo-extensión y rotación permiten el acercamiento de la mano a la cabeza y al resto del cuerpo, al tiempo que sirve como articulación transmisora de carga. Aquellas circunstancias que alteren de forma definitiva su arquitectura, desencadenando dolor, rigidez o inestabilidad, producirán una limitación severa para las actividades de la vida diaria. El conocimiento cada vez más preciso de la biomecánica del codo ha permitido profundizar en el desarrollo de recambios articulares para esta articulación, superando los problemas de los primeros diseños y consiguiendo unos resultados muy favorables.
PERSPECTIVA HISTÓRICA
Los primeros intentos para sustituir las superficies articulares del húmero y del cúbito ocurrieron en los años sesenta. En 1965, Barr y Eaton1 diseñaron una hemiartroplastia para sustituir el extremo distal del húmero, mientras que Johnson y Schlein2 utilizaron en 1970 una artroplastia de vitalio para reemplazar el extremo proximal del cúbito. Varios sistemas fueron popularizados en el inicio de los años setenta, en los que la fijación se obtenía con cemento, la articulación estaba completa o parcialmente constreñida, y el par de fricción era metal-metal. Aunque se obtenía alivio del dolor e incremento de la movilidad, el índice de complicaciones era muy alto, siendo las más comunes el aflojamiento precoz y las fracturas periprotésicas3. Desde finales de los años setenta la investigación se ha dirigido al desarrollo de dos tipos de artroplastias con diferente filosofía y que son prácticamente las únicas utilizadas hoy en día: las artroplastias no ensambladas de sustitución de la superficie articular (unlinked de los anglosajones) y las artroplastias ensambladas (linked de los anglosajones), semiconstreñidas, en las que se articulan el componente cubital y humeral mediante un sistema en bisagra. Recientemente se han popularizado varios diseños de prótesis inicialmente no ligadas que permiten su ensamblaje en el momento de la cirugía para convertirlas en semiconstreñidas si fuera necesario.
ARTROPLASTIAS NO ENSAMBLADAS
Los diseños no ligados, sin ensamblaje de los componentes humeral y cubital, surgieron como respuesta al alto índice de fracasos de las artroplastias constreñidas, siguiendo la filosofía del reemplazo anatómico en las articulaciones de la cadera y la rodilla4-6. Los requisitos fundamentales para su implantación son que exista una arquitectura ósea adecuada e integridad de los ligamentos. Aunque inicialmente la mayoría de estos implantes no disponían de vástago para fijación diafisaria suplementaria, la incidencia creciente de inestabilidad y de migración del componente humeral resultó en la adición casi sistemática de vástagos7,8. La mayoría incorporaban una prótesis de cabeza radial que con frecuencia producía complicaciones tales como desgaste e inestabilidad, lo que hizo que los diseñadores progresivamente la ignoraran o la hicieran opcional4,9.
Artroplastia de Souter-Strathclyde
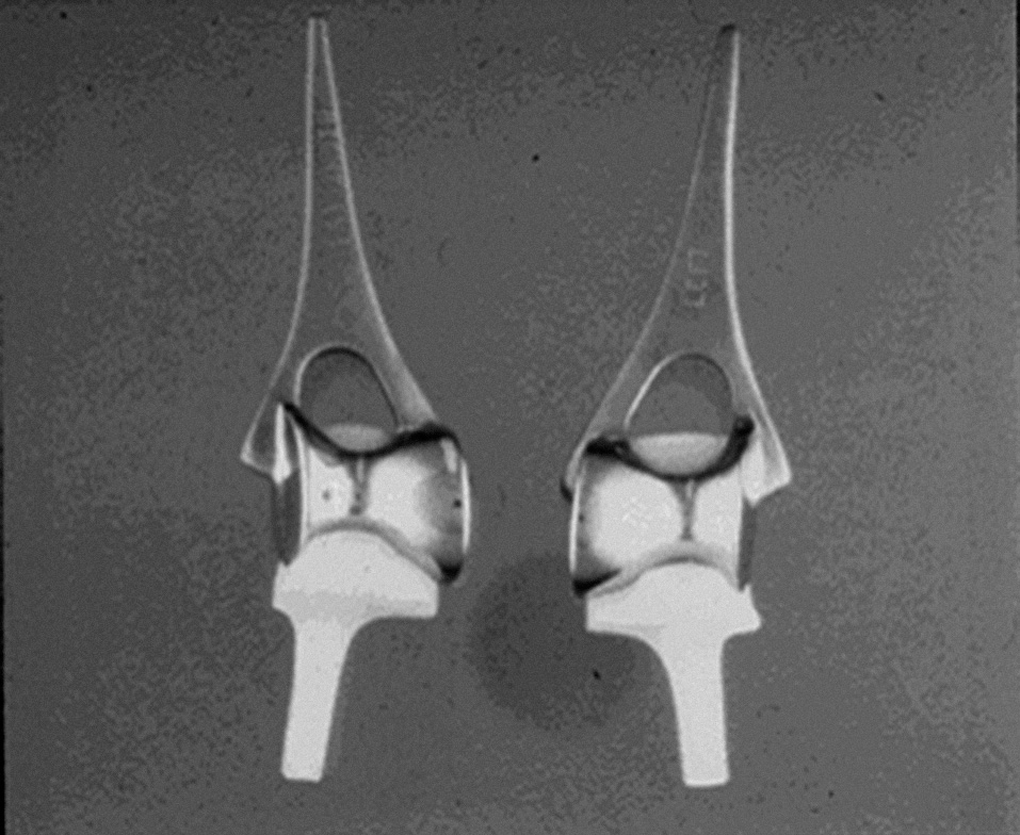
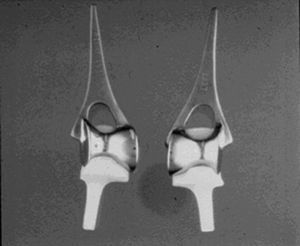
Este implante fue diseñado en 1973 y es el más usado en el Reino Unido10. El componente humeral de vitalio asemeja la anatomía de la tróclea, es cementado, y dispone de dos aletas para fijación suplementaria en el epicóndilo y la epitróclea. El componente cubital es de polietileno de alto peso molecular y, aunque no es ensamblado, articula con el componente humeral con un alto grado de congruencia (fig. 1).
Figura 1. Artroplastia de Souter-Strathclyde.
Van der Lugt et al11 publicaron recientemente los resultados de 204 implantes en codos reumáticos con un seguimiento medio de 64 años. Veinticuatro enfermos requirieron revisión: 10 por aflojamiento aséptico del componente humeral, 7 por fracturas periprotésicas, 4 por inestabilidad, 2 por infección y uno por rigidez severa. En 9 enfermos se retiró la artroplastia sin recambiarla: uno por aflojamiento humeral y 8 por infecciones profundas. De los enfermos en los que no se precisó revisión, 6 tenían dolor en reposo, 10 síntomas derivados de irritación del nervio cubital y 5 implantes estaban radiográficamente aflojados. La supervivencia a los 10 años fue del 77% y a los 18 del 65%. Ikavalko et al12,13 han publicado la experiencia más amplia hasta hoy con este diseño, con supervivencias del implante del 76% a los 10 años, y siendo el aflojamiento humeral, la inestabilidad y la infección fueron las complicaciones que más frecuentemente requirieron revisión.
Diversas series de enfermos tratados con este implante revelan un índice de aflojamiento radiográfico humeral de hasta un 30%, requiriendo revisión hasta un 20% a los 5 años14-18. Estos son datos preocupantes si además tenemos presente que este diseño ha mostrado experimentalmente tendencia a la implantación en mala situación de los componentes, lo que podría explicar la sobrecarga de la interfaz hueso-cemento19.
Artroplastia de Kudo
Utilizado por primera vez en 1972, el diseño inicial consistía en un componente humeral metálico de forma cilíndrica sin vástago y un componente cubital de polietileno con vástago corto6. Tras numerosas complicaciones derivadas del hundimiento y aflojamiento del componente humeral, el diseño sufrió varias modificaciones en las que se añadió un vástago y se cambió la morfología de la superficie articular humeral, convirtiéndola en silla de montar.
Kudo e Iwano20 obtuvieron buenos o excelentes resultados en un 90% de sus enfermos, aumentando la flexión 25º y sin aumentar significativamente la extensión. Este mismo grupo ha publicado los resultados de la última versión del implante (manufacturado de cromo-cobalto, con recubrimiento poroso y para fijación sin cemento) en 43 codos con artritis reumatoide y un seguimiento medio de 3,6 años21. Se obtuvo un incremento medio de flexión de 29º y una pérdida media de extensión de 4º. Seis codos (14%) obtuvieron un resultado insatisfactorio, y un codo sufrió una luxación que requirió otra operación. Todos los enfermos en las series publicadas por estos autores padecían artritis reumatoide, algunos de ellos con la forma más agresiva de la enfermedad asociada a inestabilidad severa22,23. Potter et al24 estudiaron 29 artroplastias de última generación con un seguimiento medio de 6 años. Un 35% de los enfermos tenía dolor significativo, 5 referían síntomas derivados de irritación del nervio cubital y un codo era inestable. La supervivencia del implante a los 5 años fue del 89%.
Artroplastia capitelocondilar
Ewald et al25 han publicado la información más defini-tiva sobre este diseño, con un seguimiento a largo plazo. Durante un período de 13 años, 202 implantes fueron utilizados como tratamiento del codo reumático. Con un seguimiento medio de 5,7 años, se obtuvieron resultados satisfactorios en un 90% de casos. El incremento de movilidad fue significativo para la flexión, pero no se aumentó la extensión. Se requirió revisión en un 4,5% de casos, más frecuentemente debido a inestabilidad o aflojamiento. A pesar de que 8 componentes humerales y 19 cubitales mostraron líneas radiolúcidas, la mayoría no fueron progresivas. Estos resultados no han sido siempre reproducibles por otros grupos26.
Artroplastia de Roper-Tuke
Diseñado en 1976, este implante consiste en una superficie humeral convexa cementada en el húmero y un componente cubital de polietileno que se fija al hueso con un tornillo de esponjosa intramedular.
Allieu et al27 estudiaron 12 codos con un seguimiento medio de 9,5 años. Un 34% de los enfermos tenía dolor, dos enfermos necesitaron revisión por aflojamiento y un enfermo presentó inestabilidad franca. Se obtuvo un incremento de flexión de 25º y de extensión de 6º. Todos los codos evidenciaban desgaste del componente cubital y dos estaban aflojados radiográficamente. Estos y otros autores28 recomiendan el abandono de este implante por el alto índice de complicaciones.
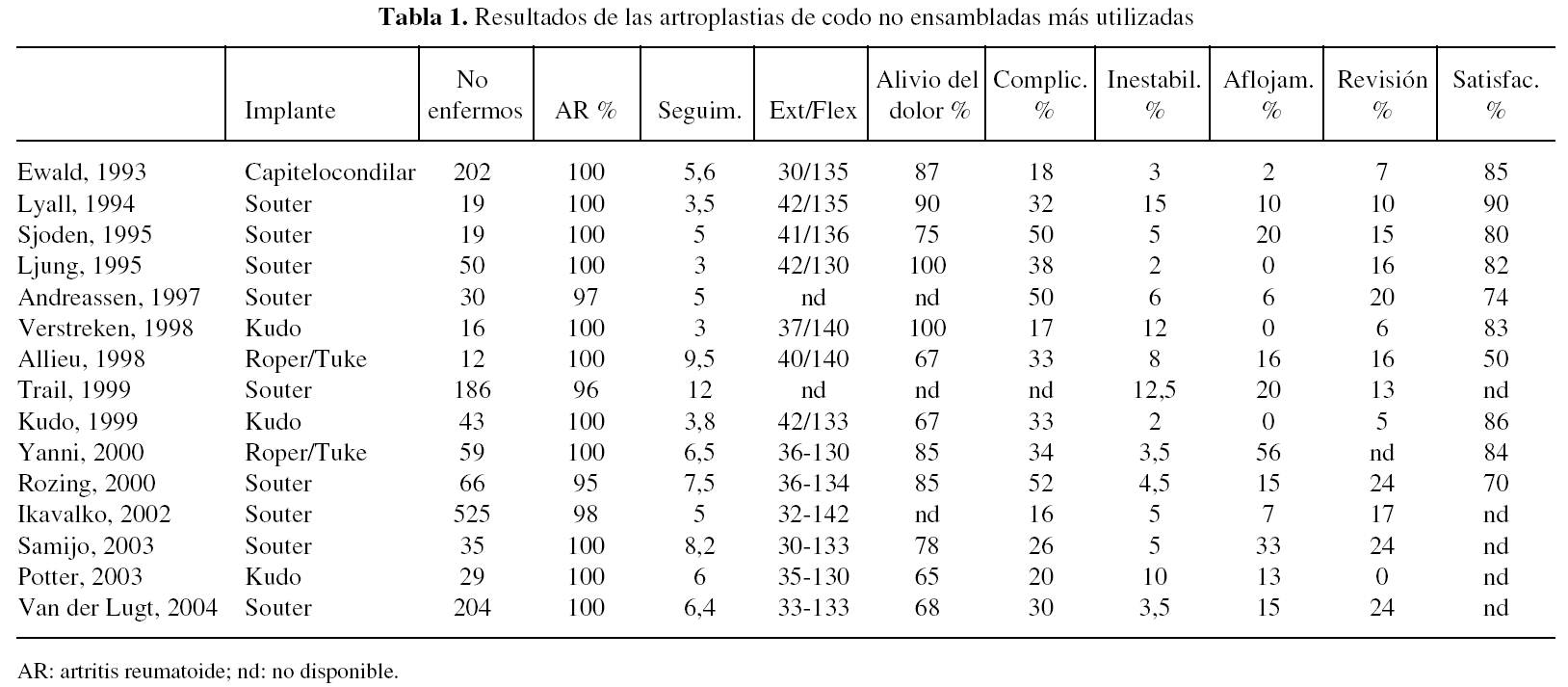
Visión general de las artroplastias no ensambladas (tabla 1)
A la vista de los resultados expuestos parece acertado afirmar que las artroplastias no ensambladas son una opción válida en el tratamiento de la enfermedad reumática del codo, especialmente en aquellos casos en los que no existe una alteración importante de la arquitectura ósea en las superficies articulares. Los resultados en procesos postraumáticos son mucho más decepcionantes: Lowe et al7 obtuvieron solamente un buen resultado en una serie de 7 enfermos con secuelas de trauma, mientras que Soni y Cavendish29 obtuvieron tres buenos resultados en una serie de 8 enfermos. Desde un punto de vista técnico es recomendable la utilización de un vástago diafisario y discutible la necesidad de un recambio de la cabeza radial. Aunque Kudo ha sugerido que los implantes no cementados pueden ofrecer buenos resultados, la mayoría de diseños recomiendan cementar los componentes. El éxito de estas prótesis depende esencialmente de una técnica quirúrgica muy exigente y de la integridad de los ligamentos y musculatura periarticular.
ARTROPLASTIAS ENSAMBLADAS
El desarrollo de los implantes ensamblados, semiconstreñidos, se inició como un intento de evitar tanto el elevado índice de aflojamiento de las prótesis completamente constreñidas como la dificultad técnica y el riesgo de inestabilidad de las no constreñidas. La característica casi común a todos ellos es la articulación en bisagra entre los componentes humeral y cubital, que otorga cierta holgura en el plano frontal (sloppy hinge de los anglosajones) y reduce el estrés en la interfaz hueso-cemento, al tiempo que reproduce más fielmente la fisiología articular30. Los primeros diseños, entre los que se encontraba la prótesis de Coonrad, ofrecieron resultados satisfactorios hasta en un 95% de casos, aunque los índices de aflojamiento humeral continuaban próximos al 15%3,31,32. En la actualidad se utilizan varios implantes con estas características, siendo la mayoría de ellos el resultado de sucesivas modificaciones de las prótesis originales.
Artroplastia triaxial
Existe poca información disponible sobre este implante. Los diseñadores han publicado varios trabajos, siendo el de Kraay et al33 el más completo sobre 113 codos: 86 por artritis reumatoide y 27 para procesos traumáticos. La supervivencia de los implantes a los 5 años fue del 90% para los codos reumáticos y del 53% para los postraumáticos.
Artroplastia GSB III
Diseñado originalmente en 1971 como implante completamente constreñido, ha sufrido modificaciones sucesivas para superar los altos índices de aflojamiento y desensamblaje iniciales34. Los resultados publicados por los diseñadores de este implante con un seguimiento medio de 13,5 años reflejan un índice de satisfacción y mejoría del dolor del 91%, y un incremento de la movilidad de 37º en los enfermos con artritis reumatoide y de 67º en los enfermos con secuelas postraumáticas35. Tres enfermos sufrieron aflojamiento y 9 (13,8%) un desensamblaje de la bisagra que articula ambos componentes. Con una supervivencia del 87%, estos autores comparan susz resultados a los obtenidos en artroplastias de cadera o rodilla. Cánovas et al36 revisaron 20 implantes a los tres años, encontrando un 10% de aflojamiento radiográfico, y un resultado clínico satisfactorio en 19 enfermos. Schneeberger et al37 han publicado los resultados de este implante en 14 codos con un seguimiento medio de 6 años. El 50% de los mismos mostró signos clínicos o radiográficos de aflojamiento, dato que los autores atribuyen a dificultades en el proceso de cementación. Recientemente, Kelly et al38 revisaron 18 codos con un seguimiento medio de 7,6 años. Todos los enfermos estaban satisfechos y solamente uno requirió revisión por aflojamiento, aunque 11 codos evidenciaban osteólisis del húmero distal.
Artroplastia de Coonrad-Morrey
Este diseño es el resultado de sucesivas modificaciones realizadas en la Clínica Mayo sobre el implante inicial de Coonrad. El modelo actual tiene una bisagra de articulación que permite hasta 10º de varo-valgo, y que se fija con un enganche de cromo-cobalto que atraviesa el componente humeral, dos almohadillas de polietileno, y el componente cubital. El componente humeral tiene una pestaña anterior que permite la introducción de un injerto óseo por delante de la diáfisis distal del húmero, reduciendo el estrés en la interfaz y la tendencia al desplazamiento posterior del mismo. Globalmente, este implante es el más utilizado y del que más información se dispone hoy en día. A continuación se expone la técnica quirúrgica y los resultados obtenidos en diferentes patologías.
Técnica quirúrgica
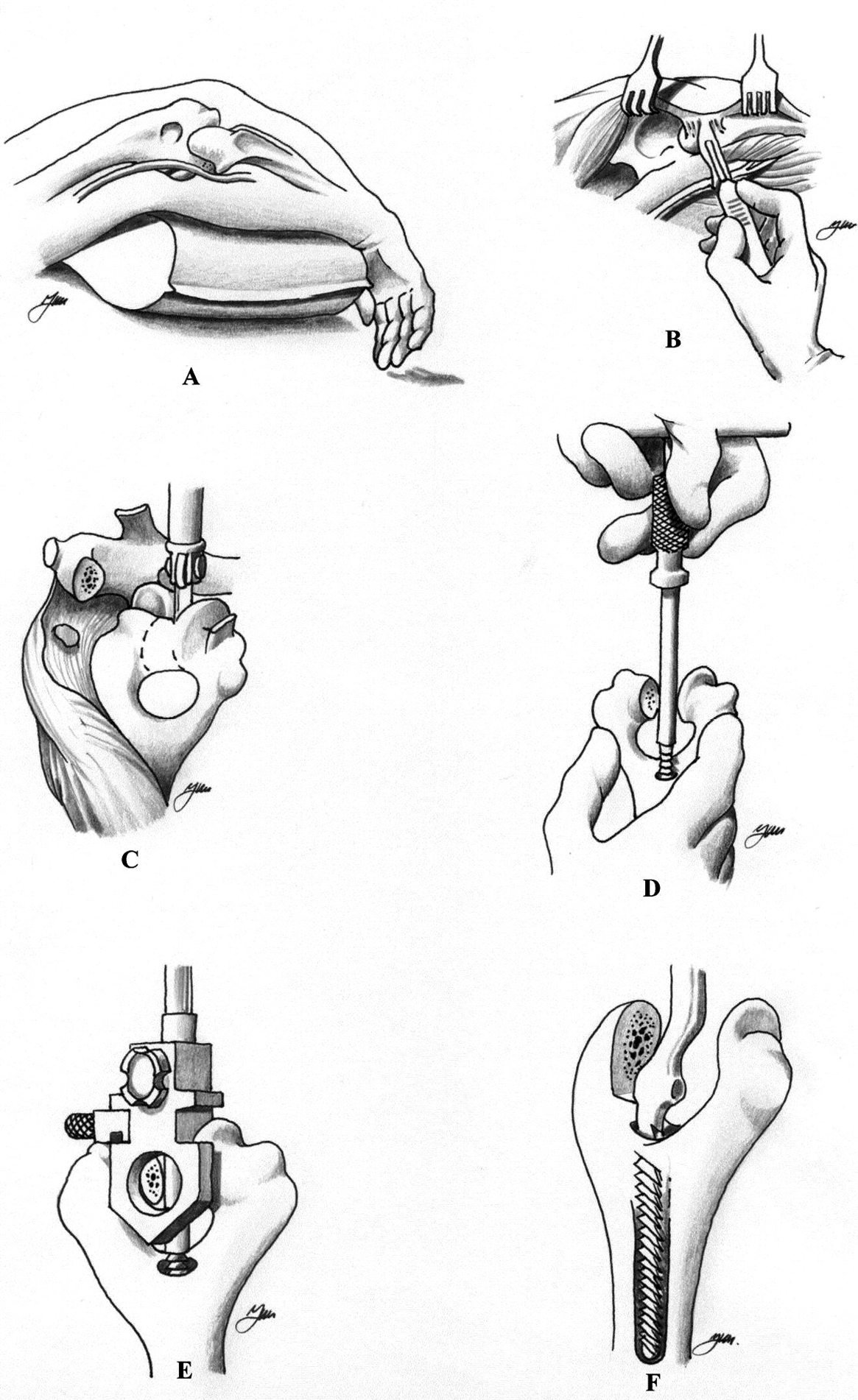
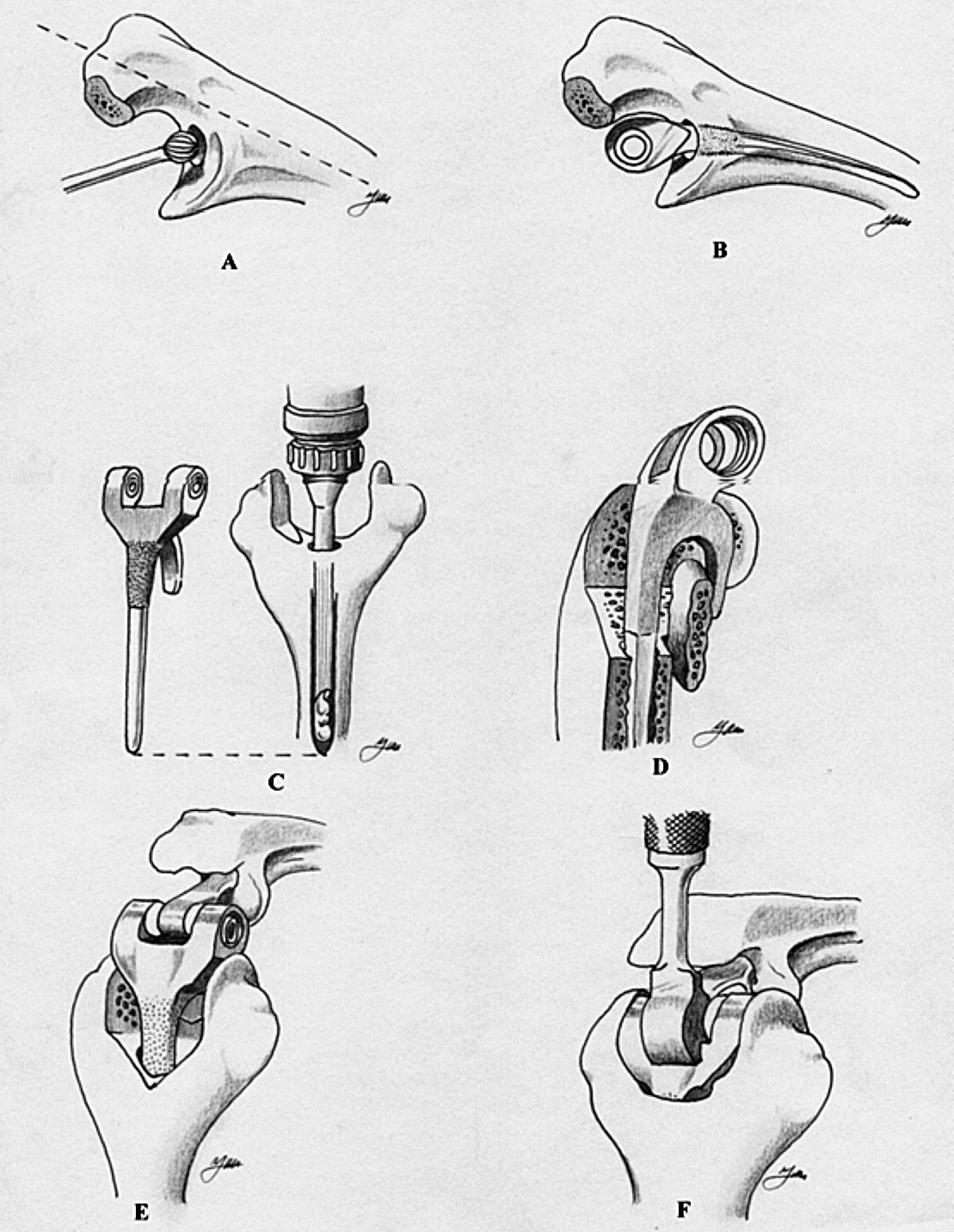
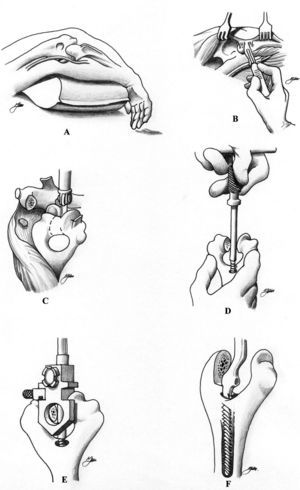
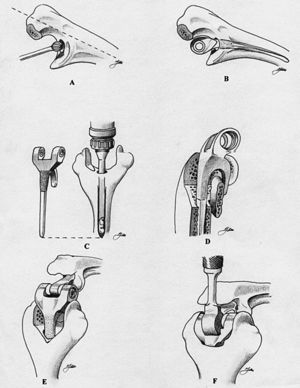
Con el enfermo colocado en decúbito supino, y el brazo por encima del tórax, se practica una incisión recta de unos 15 centímetros evitando la punta del olécranon (fig. 2A). Se diseca el plano subcutáneo hasta localizar el borde interno del músculo tríceps, donde se encuentra el nervio cubital que se diseca y transpone anteriormente de forma sistemática. Existen varios abordajes posibles, que incluyen realizar una lengüeta del tríceps que se refleja proximalmente, dividir el músculo longitudinalmente en su parte central o medialmente protegiendo el nervio cubital, como ha descrito Stanley recientemente39. En el abordaje de Bryan y Morrey40 se desinserta el tríceps del olécranon, manteniendo la continuidad con el periostio del lado interno del cúbito, reflejando en su totalidad el aparato extensor (tríceps y ancóneo) lateralmente (fig. 2B). De este modo quedan expuestos el extremo distal del húmero, y los proximales del cúbito y el radio. El húmero se rota externamente y el antebrazo se coloca anterior a la diáfisis humeral. Se reseca la punta del olécranon y queda expuesta la superficie articular del húmero, localizando el canal medular en el techo de la fosa olecraniana (figs. 2C y D). En el canal medular se introduce una guía del tamaño adecuado sobre la que se practican los cortes, con la precaución de dejar tanto la columna medial como lateral del grosor suficiente para evitar fracturas. Se introducen progresivamente las raspas humerales hasta el tamaño del componente que se va a implantar (figs. 2E y F). La preparación del cúbito se inicia localizando el canal medular con una fresa de alta velocidad que se angula unos 45º respecto a la diáfisis (fig. 3A). Una nota técnica importante para evitar la rotación inadecuada del componente cubital es que su extremo proximal debe ser perpendicular a la superficie plana del cúbito y no a la cresta del mismo. Una vez colocados los componentes de prueba, se ensamblan para determinar la profundidad a la que deben ser introducidos. Posteriormente se cementa el componente cubital primero (fig. 3B), seguido del componente humeral que no se introduce completamente, dejando parcialmente encastrado el injerto óseo (figs. 3C y D). Finalmente se articulan los componentes con la bisagra y se acaba de insertar el componente humeral con el injerto óseo por detrás de la pestaña anterior (figs. 3E y F). El tendón del tríceps se ancla al olécranon con puntos transóseos cruzados, requiriendo una especial dedicación en este punto, ya que el fallo del anclaje muscular es una causa bien reconocida de fracaso.
Figura 2. Técnica quirúrgica de la artroplastia semiconstreñida de Coonrad-Morrey. Componente humeral.
Figura 3. Técnica quirúrgica de la artroplastia semiconstreñida de Coonrad-Morrey. Componente cubital.
Resultados en artritis reumatoide
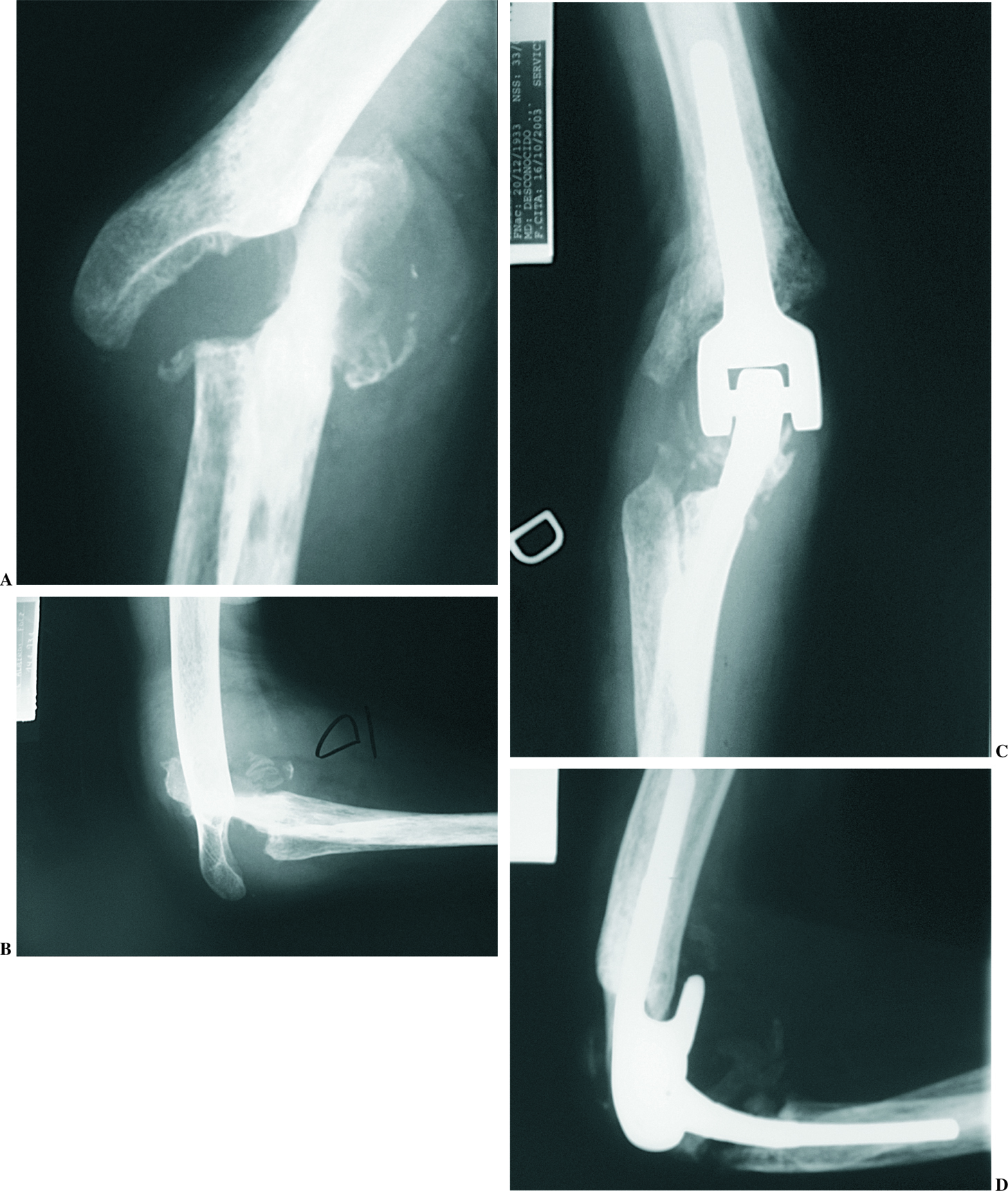
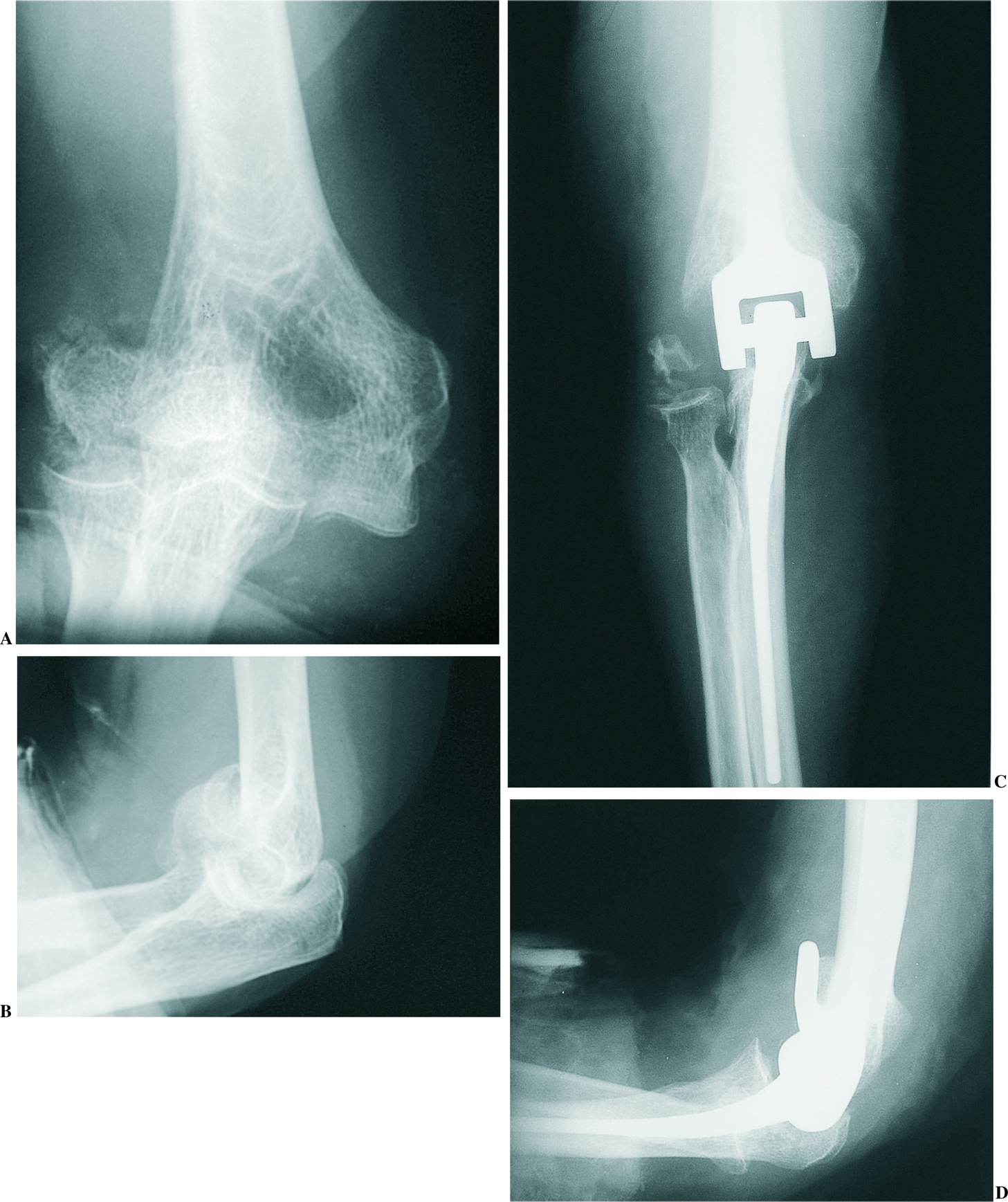
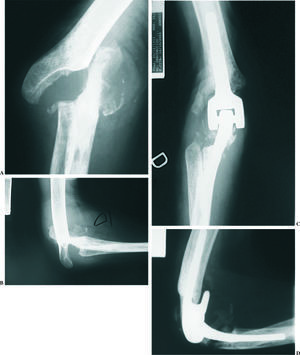
En 1998, Gill y Morrey41 publicaron los resultados en 78 codos, con un seguimiento entre 10 y 15 años. El arco medio de flexo-extensión fue de 28º a 131º. Un 97% de los enfermos refirieron que no tenían dolor o sólo dolor leve. Setenta y seis codos tenían un seguimiento radiográfico adecuado: un componente humeral y tres cubitales mostraron signos claros de aflojamiento, dos de ellos requirieron revisión. En 9 codos se demostró existencia de desgaste en las almohadillas de polietileno de la bisagra. Once codos tuvieron algún tipo de complicación, en 10 de ellos (13%) de gravedad suficiente para requerir otra intervención. Las complicaciones tardías incluían avulsión del tríceps en tres casos, infección profunda en dos, fracturas del cúbito en dos y rotura del componente cubital en uno. Dos codos fueron revisados por aflojamiento. La supervivencia global a los 12 años fue del 92,4%, con un 86% de excelentes o buenos resultados de acuerdo al sistema de evaluación de la Clínica Mayo (Mayo Elbow Performance Score), y un 91% de resultados satisfactorios con un análisis subjetivo por parte del enfermo (fig. 4).
Figura 4. Radiografías preoperatorias (A y B) y a los 3 años de la cirugía (C y D) de un enfermo con una artritis reumatoide agresiva tratada con un implante semiconstreñido. Clínicamente el enfermo está muy satisfecho, con una movilidad de 40°-120°.
La forma juvenil de la artritis reumatoide conlleva la dificultad añadida de la rigidez severa que suelan tener estos enfermos y del reducido tamaño de los huesos. Connor y Morrey42 estudiaron los resultados en 24 codos afectados por esta patología, con un seguimiento medio de 7,4 años. Un 96% de los enfermos no tenía dolor, pero el arco de movilidad medio sólo se incrementó en 27 grados.
Resultados en fracturas agudas
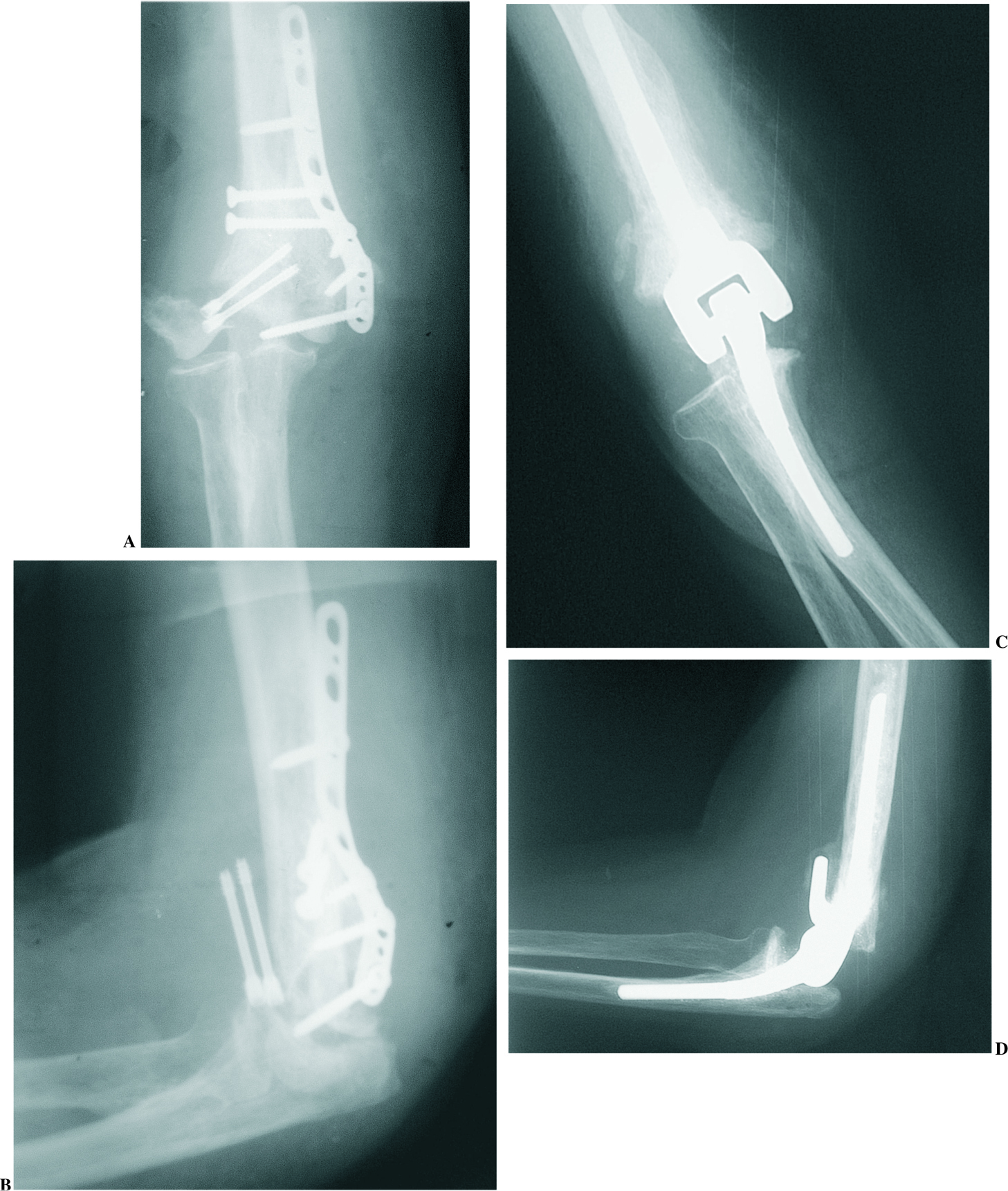
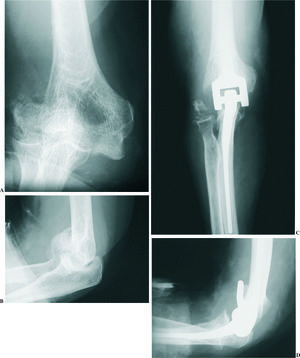
El tratamiento de elección en las fracturas desplazadas de la extremidad distal del húmero es la reducción abierta y osteosíntesis. Sin embargo, aquellos enfermos de edad avanzada, con fracturas muy conminutas y hueso osteoporótico que impida una osteosíntesis estable, o cuando exista un daño previo de la articulación, como ocurre en la enfermedad reumática, podrían ser candidatos para este tratamiento (fig. 5). Técnicamente es importante reseñar que en estos casos es posible mantener la inserción del tríceps en el olécranon, ya que al extirpar los fragmentos óseos fracturados se permite la introducción del componente humeral a través del lado radial o medial del tríceps. Asimismo, como el implante sólo necesita de la diáfisis para su fijación, las fracturas de epicóndilo o epitróclea no modifican la indicación, habiéndose demostrado que con un acortamiento del húmero de hasta 2 centímetros no se disminuye la fuerza extensora del codo30.
Figura 5. Radiografías preoperatorias (A y B) y 24 meses tras la cirugía (C y D) de una mujer de 76 años con fractura conminuta articular del húmero distal que fue tratada de forma primaria con una artroplastia y excelente resultado funcional.
Cobb y Morrey43 publicaron los resultados de 21 artroplastias de codo en enfermos con una fractura supracondílea de húmero, practicadas en un período de 10 años. La edad media de los enfermos era de 72 años, y 10 padecían una artritis reumatoide asociada. Con un seguimiento medio de 4 años, un 95% de los enfermos había obtenido un resultado satisfactorio con un arco de movilidad de 25º a 140º. No existió ningún caso de aflojamiento. Recientemente, Kaminemi y Morrey44 han actualizado los resultados de esa serie. Cuarenta y tres pacientes fueron revisados tras una media de 7 años. Treinta y dos enfermos estaban satisfechos y no se precisó más tratamiento y en cinco se requirió revisión de los componentes. Resultados satisfactorios similares han sido publicados por otros autores45,46, siendo mejor opción la implantación de una artroplastia inicialmente que esperar al fracaso precoz de la osteosíntesis47.
Resultados en seudoartrosis e inestabilidades severas del húmero distal
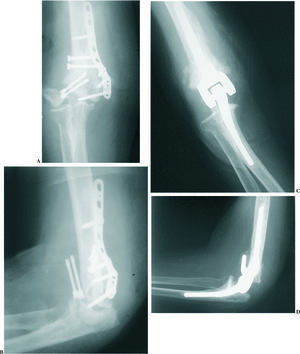
Existen varias situaciones en las que la capacidad de fulcro del codo se pierde, imposibilitando la colocación de la mano en el espacio para las actividades de la vida diaria. Ejemplos de esta situación son codos con una artritis reumatoide severa, seudoartrosis inveteradas del húmero distal, pérdida ósea postraumática o secuelas de artritis sépticas o resecciones quirúrgicas por infección (fig. 6). En estas circunstancias límites, las opciones terapéuticas son reducidas e incluyen tutores externos, reconstrucción con aloinjertos, artrodesis o artroplastia. De todas las opciones mencionadas, la artroplastia es habitualmente la mejor aceptada por el enfermo48-51. El paciente típico es de edad avanzada y con escasas demandas funcionales. Los detalles técnicos previamente mencionados para las fracturas (preservación de la inserción del tríceps y posibilidad de acortamiento humeral) son también aplicables en estos casos.
Figura 6. Radiografías preoperatorias (A y B) y 6 meses tras la cirugía (C y D) de una mujer de 72 años con una seudoartrosis inveterada de paleta humeral tratada mediante una artroplastia de Coonrad-Morrey.
Morrey y Adams50 publicaron los resultados de este implante en 39 enfermos con una seudoartrosis del húmero distal. Con un seguimiento medio de 5 años, ningún implante mostró aflojamiento y el arco medio de movilidad fue de 20º a 138º. Con criterios objetivos, un 84% de casos obtuvo un resultado satisfactorio y un 90% de enfermos estaban satisfechos subjetivamente. Ramsey et al51 estudiaron 19 enfermos con inestabilidad y deformidad intensa del codo, en los que se implantó una artroplastia y que fueron seguidos durante 7 años. El arco de movilidad fue de 25º a 128º y un 84% de los enfermos no tenían dolor. Como complicaciones se evidenciaron aflojamiento de un componente humeral y rotura de dos componentes cubitales. El realineamiento de la extremidad conseguido con la prótesis, y su utilización en gente joven, son dos factores que favorecen la aparición de problemas mecánicos, tales como el aflojamiento, la rotura y el desgaste de las almohadillas de polietileno.
Resultados en la artrosis
Los enfermos con destrucción articular secundaria a traumatismos tienen varias opciones terapéuticas. La artrodesis de codo consigue un codo estable y sin dolor, pero la limitación funcional que provoca es raramente aceptada por el enfermo. La artroplastia de interposición es una técnica muy útil en los enfermos jóvenes, sobre todo en los que la queja principal es la rigidez. Sin embargo éste es un procedimiento técnicamente difícil, de resultados poco predecibles y con un índice de complicaciones relativamente alto, además de no estar indicado cuando existe gran pérdida ósea52.
La experiencia publicada sobre artroplastias de codo en la enfermedad degenerativa postraumática es escasa5,33,53,54. La mayor experiencia hasta el momento es la publicada por Schneeberger et al55: 41 enfermos, con una edad media de 57 años, fueron seguidos durante una media de 5 años y 8 meses. La mayoría de los enfermos habían sufrido varias operaciones previamente a la artroplastia. Objetivamente, un 83% de los enfermos obtuvo un resultado satisfactorio y un 95% estaba contento con la operación. Un 76% no tenía dolor o solamente dolor leve. El arco de flexo-extensión se incrementó en 23º. Un 27% de los enfermos tuvo una complicación y un 22% requirió otra intervención: dos resecciones por infección, 5 enfermos sufrieron rotura del componente cubital y 2 pacientes presentaron osteólisis asociada a desgaste de las almohadillas de polietileno. Es interesante destacar que la gran mayoría de enfermos que tuvo una complicación mecánica (desgaste de las almohadillas de polietileno o rotura del componente) tenían preoperatoriamente una deformidad severa, eran menores de 60 años, y desarrollaban una actividad física intensa.
Mansat y Morrey56 han comunicado los resultados de la artroplastia de codo en un subgrupo de enfermos en los que el principal problema era la rigidez, en la mayoría secundaria a secuelas postraumáticas. Catorce enfermos con una movilidad preoperatoria inferior a 30º fueron seguidos durante una media de 5 años. A pesar de un incremento de movilidad de 7º a 67º, el índice de complicaciones fue muy alto: 5 codos se infectaron (2 de ellos requirieron múltiples cirugías sin solucionar el problema) y 2 enfermos sufrieron una fractura secundaria a aflojamiento. A pesar de existir un mayor índice de complicaciones que en la artritis reumatoide, los autores recomiendan considerar esta opción en los enfermos mayores de 60 años, procurando realizar una planificación operatoria cuidadosa que incluya una liberación circunferencial de la cápsula y ligamentos, una disección meticulosa del nervio y una osteotomía buscando recrear el centro de rotación del codo en aquellos casos en los que exista anquilosis ósea. Resultados similares han sido publicados por otros autores con implantes semiconstreñidos53.
La artrosis primaria de codo es una entidad poco frecuente que afecta a individuos que realizan trabajos manuales repetidos, representando un síndrome de sobrecarga del codo. El tratamiento indicado en esta patología es el desbridamiento artroscópico o abierto57. Es muy escasa la experiencia de la artroplastia de codo en esta entidad, y se limita al trabajo publicado por Kozak et al58 sobre 5 enfermos en un período de 15 años. Los resultados fueron aceptables en 4 enfermos, sufriendo un enfermo una rotura del implante. Todos ellos obtuvieron una movilidad escasa, especialmente un codo en el que se desarrolló una osificación heterotópica.
Visión general de los implantes ensamblados
Las características comunes a todos los implantes ensamblados, semiconstreñidos, es que basan su fijación en anclajes intramedulares y que otorgan estabilidad al codo mediante la articulación en bisagra. No es necesaria, por tanto, la integridad de las estructuras ligamentosas ni de la arquitectura ósea de las superficies articulares, lo que simplifica significativamente la técnica quirúrgica. Esto hace que sean los implantes indicados en situaciones postraumáticas del codo o cuando exista gran inestabilidad, ampliando el espectro de patologías tratables con los mismos. Se han comunicado excelentes resultados con implantes no ensamblados que permiten su conversión intraoperatoria a prótesis ensambladas, convirtiéndolas en semiconstreñidas en casos de inestabilidad o destrucción ósea59.
COMPLICACIONES DE LA ARTROPLASTIA DE CODO
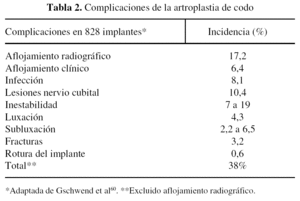
Desde el desarrollo de los diseños iniciales, las complicaciones de la artroplastia de codo han estado bien reflejadas en la literatura, y en general han tenido una incidencia mayor que en las artroplastias de otras articulaciones4,5,9,31,60. Entre las razones que existen para explicar este hecho se incluyen la complejidad biomecánica de la articulación del codo, la escasa cobertura por tejidos blandos, su íntima relación con estructuras nerviosas, y el tipo de patología que comúnmente implica estados favorecedores de infección, tales como la artritis reumatoide severa o situaciones postraumáticas con múltiples intervenciones previas.
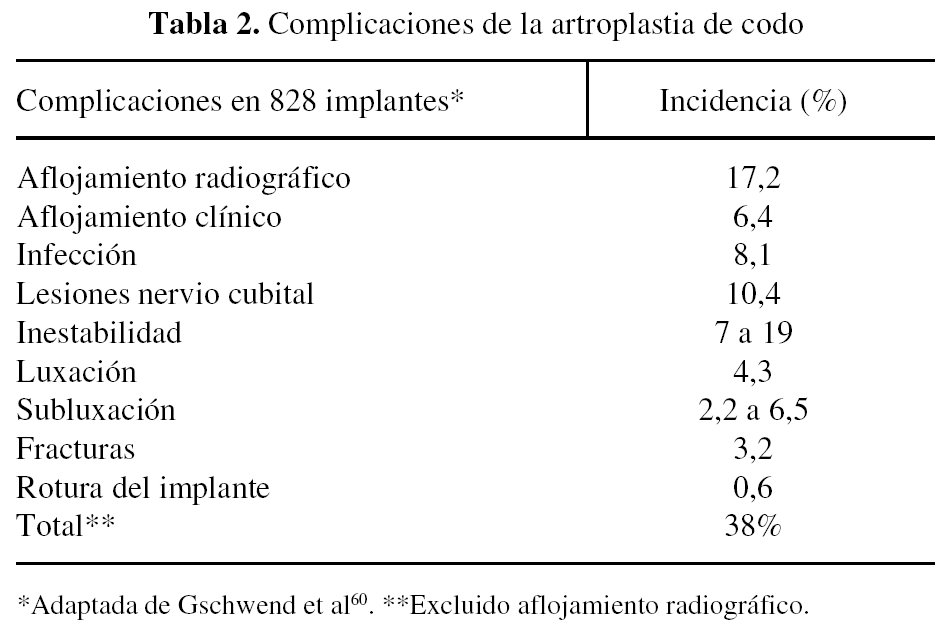
Gschwend et al60 revisaron la literatura existente entre 1986 y 1992. Sobre un total de 828 artroplastias de codo encontraron complicaciones hasta en un 43% de casos (tabla 2). A continuación se exponen las complicaciones más frecuentes y los posibles tratamientos de las mismas.
Limitación de movilidad
El objetivo de la artroplastia de codo es alcanzar un arco de movilidad de 30º a 130º. Los enfermos con artritis reumatoide juvenil y algunos casos postraumáticos tienden a no alcanzar esta movilidad, y por ello es preciso ser más agresivo en la técnica quirúrgica, practicando una resección capsular adecuada y colocando el implante con una profundidad suficiente para disminuir la tensión de la cápsula anterior. Si estas medidas preventivas son insuficientes, y el codo tiene poca movilidad tras la cirugía, son útiles las férulas estáticas para mantener e incrementar los últimos grados de movilidad, o incluso manipular con extremo cuidado el codo en las primeras tres semanas tras la cirugía para romper adhesiones. Es de reseñar que las artroplastias no ensambladas tienden a hacer una contractura en flexión más frecuentemente que las ensambladas.
Complicaciones relacionadas con el nervio cubital
Las patologías en las que se indica una artroplastia de codo, artritis reumatoide y situaciones traumáticas con múltiples operaciones, tienen tendencia a desarrollar síntomas de irritación del nervio cubital. La incidencia de esta complicación varía entre un 2% y un 26% de casos según las series, y va desde una afectación severa en menos de un 5%, a parestesias transitorias en un 25% de los enfermos9,61. El mecanismo lesional incluye tracción excesiva, hematomas, daño directo durante la operación o excesiva compresión con el vendaje. El estudio de Gschwend et al60 revela una incidencia global del 10%. El tratamiento de esta complicación supone una exploración quirúrgica en caso de parálisis completa en el postoperatorio inmediato, y una actitud expectante en casos de déficit neurológico sensitivo, ya que la tendencia es a recuperar con el tiempo.
Insuficiencia del tríceps
Esta complicación es probablemente más frecuente de lo que se ha comunicado en la literatura5. La mala calidad de los tejidos en los pacientes reumáticos y una deficiente técnica quirúrgica son los factores más frecuentes relacionados con este problema. Alrededor de un 4% de los pacientes reumáticos desarrollará una insuficiencia clínicamente significativa del tríceps61. En aquellos casos en los que se evidencie una desinserción en el olécranon, es necesaria la revisión para volver a reanclarlo con suturas fuertes no reabsorbibles a través de puentes óseos, o incluso realizando un deslizamiento medial del ancóneo para aprovechar su vientre muscular en casos de debilidad extrema del tendón del tríceps.
Aflojamiento aséptico
La experiencia inicial con los implantes constreñidos mostró un índice de aflojamiento de hasta el 25% a los 5 años3,4. En la revisión de Gschwend et al60 se evidenció un 17% de aflojamiento radiográfico y un 6% de aflojamiento clínico. La experiencia de la Clínica Mayo con implantes semiconstreñidos es de un 2% de aflojamiento en enfermos con artritis reumatoide41,61. Esta reducción dramática en los últimos años ha sido reproducida por otros autores y está indudablemente en relación con una mejora de las técnicas de cementación con sistemas de inyección intramedulares y con el mejor diseño de los materiales de los implantes62. La incidencia de aflojamiento en procesos postraumáticos es de un 6%60. El aflojamiento puede presentarse clínicamente como dolor con escaso reflejo en las radiografías, como inestabilidad intensa y aflojamiento franco con destrucción ósea, o como una fractura aguda. En cualquier caso, lo más frecuente es que sea necesaria la revisión del implante, la cual se realiza en la gran mayoría de los casos utilizando un implante semiconstreñido con aporte de injerto óseo63-66.
Inestabilidad
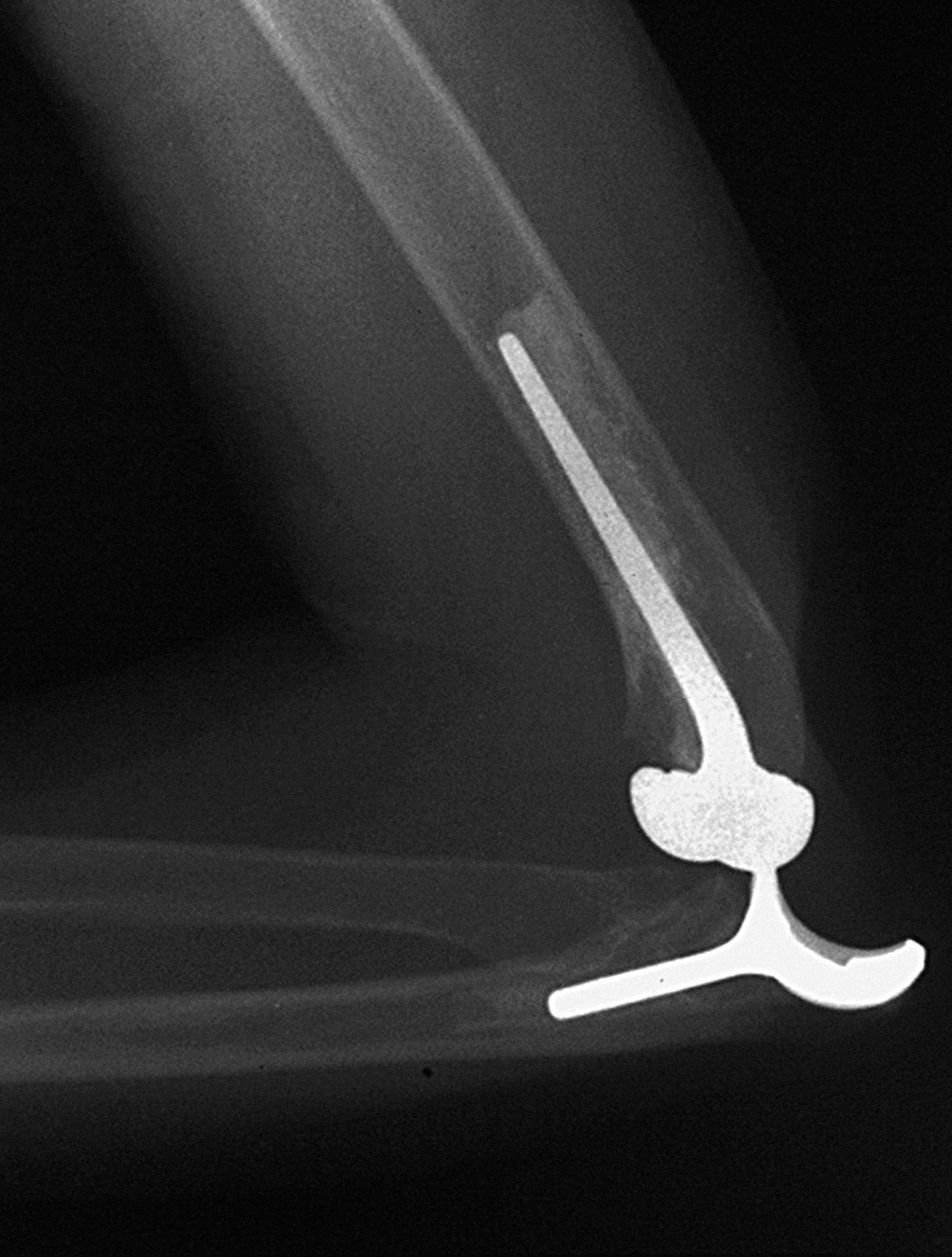
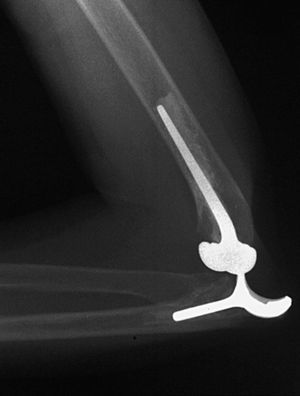
Ésta es una complicación limitada a los implantes no ensamblados y se presenta con una frecuencia próxima al 10% (fig. 7)5,31,60. La mayoría de las veces se manifiesta como subluxación, y solamente un 20% de los enfermos requiere revisión quirúrgica9. La inestabilidad está íntimamente relacionada con la técnica quirúrgica, bien por no mantener íntegras las estructuras ligamentosas o por mala rotación de los componentes. Si el codo se luxa en el postoperatorio, ha de inmovilizarse en 90º durante 3 a 6 semanas. Si a pesar de ello el codo sigue inestable, es necesario revisarlo quirúrgicamente. La reparación de los tejidos blandos no es efectiva y en estas circunstancias la mejor opción es la implantación de una prótesis ensamblada, semiconstreñida.
Figura 7. Luxación posterior de artroplastia no ensamblada y parcialmente constreñida que requirió revisión quirúrgica.
Rotura de los componentes
Esta complicación ha sido escasamente mencionada en la literatura. Se han recogido varios casos en enfermos con patología postraumática que han utilizado su codo con excesiva agresividad, con una incidencia global del 1,8% para el componente cubital y de un 0,5% para el humeral9. El tratamiento comporta la extracción del implante, ensanchando con una fresa la capa de cemento y reimplantando el nuevo componente sin extraer el cemento previo si éste está bien fijado al hueso (técnica de cemento sobre cemento).
Desgaste de las almohadillas de polietileno
Los implantes ensamblados utilizan almohadillas de polietileno en la articulación de bisagra entre el componente humeral y el cubital, para evitar el contacto entre los metales. El desgaste de estas almohadillas se producía en un 12% de las artroplastias triaxiales33 y en un 5% de la GSB35. Con el implante de Coonrad-Morrey actual, y la modificación del sistema de ensamblaje de los componentes mediante un doble anillo, ha disminuido la incidencia de esta complicación54. Se manifiesta clínicamente como una excesiva movilidad varo-valgo con desviación del eje del codo y en ocasiones osteólisis por partículas. El tratamiento comporta reemplazo de las almohadillas, limpieza exhaustiva de las zonas de osteólisis y retención de los componentes si están fijos.
Infección
La infección de los reemplazos de codo es la más común dentro de todos los implantes articulares, con una incidencia global del 7%60,67. Son varias las opciones terapéuticas ante una artroplastia de codo infectada. Aquellos enfermos con un implante estable, una infección aguda (menos de 30 días desde la intervención) y un microorganismo que no sea Staphylococcus epidermidis, pueden ser tratados con desbridamientos seriados y antibióticos intravenosos durante 6 semanas. La tasa de éxito con este tratamiento es del 70% en la experiencia de Yamaguchi et al67. En los enfermos con implantes aflojados y una infección de más de 30 días, el tratamiento de elección es la reimplantación estadiada, con antibioterapia intermedia durante 6 semanas. La tasa de éxito puede llegar al 80%, estando la mayoría de los fracasos relacionados con infección por Staphylococcus epidermidis. En aquellos enfermos con una situación médica inestable que no permita múltiples intervenciones, el tratamiento de elección es la artroplastia de resección, la cual suele dar un resultado poco funcional pero con satisfacción del enfermo al erradicar el dolor.
CONCLUSIONES
La investigación sobre la biomecánica del codo y los biomateriales en las últimas dos décadas ha permitido llegar, en el momento actual, a una situación en la que la artroplastia de codo es una realidad terapéutica de eficacia incuestionable. Supervivencias superiores al 90% a los 10 años, con tasas de satisfacción superiores al 85% en la mayoría de las series, suponen datos definitivos que han de animarnos a incluir esta opción en el abanico de tratamientos para algunos problemas de la articulación del codo.
Las artroplastias no ensambladas ofrecen la ventaja de ser más anatómicas, preservando la arquitectura ósea articular y facilitando, por tanto, la revisión quirúrgica de las mismas. Sin embargo, el riesgo de inestabilidad requiere una técnica quirúrgica meticulosa, y la necesidad de una buena estructura articular y ligamentosa limita su indicación en procesos postraumáticos. Los nuevos implantes no ligados, que permiten su ensamblaje intraoperatoriamente (linkable protesis de los anglosajones) para convertirlos en semiconstreñidos, son una excelente opción para evitar este problema y ampliar las indicaciones.
Las artroplastias ensambladas, semiconstreñidas, ofrecen una reconstrucción menos anatómica, que permite sacrificar los ligamentos y que no precisa de la integridad del hueso articular. Esto supone una clara sobrecarga mecánica para la interfaz y para el propio implante, lo que incrementa el riesgo de fracaso mecánico. Las modificaciones aportadas en los nuevos diseños parecen haber disminuido este tipo de complicaciones y han permitido ampliar el espectro de patologías en las que pueden ser utilizadas.
AGRADECIMIENTOS
Los autores quieren agradecer al Dr. Junceda Moreno su colaboración desinteresada con las ilustraciones de este artículo.
Conflicto de Intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estamos afiliados.
Correspondencia:
S. Antuña.
Departamento de Cirugía y Especialidades Médico-Quirúrgicas.
Universidad de Oviedo.
Julián Clavería s/n.
33006 Oviedo. Principado de Asturias.
Correo electrónico: antunasamuel@uniovi.es
Recibido: enero de 2005.
Aceptado: septiembre de 2005.