La rigidez que se genera en las vértebras tras una cifoplastia con cemento óseo produce un aumento del riesgo de fracturas en vértebras adyacentes. Por esta razón, se han propuesto materiales de relleno alternativos con mayor elasticidad, como cerámicas o siliconas bioactivas. El objetivo de este trabajo es comparar los resultados entre cifoplastias realizadas con cemento óseo (PMMA) y con la silicona VK100.
Material y métodosSe trata de un estudio comparativo y prospectivo, en el que participaron 64 pacientes, 23 tratados con VK100 y 41 con PMMA. Se analizaron y se compararon los resultados clínicos, radiológicos y funcionales (Oswestry) y la calidad de vida (EQ-5D), y complicaciones tales como fracturas en vértebras adyacentes.
ResultadosNo existen diferencias en los resultados clínicos ni radiológicos entre ambos tratamientos. Destaca una diferencia significativa en el aumento de altura del cuerpo medio vertebral, siendo mayor en los tratados con PMMA. También destaca una mayor tasa de fracturas en los tratados con PMMA, aunque la diferencia no es significativa. Por último, ambos tratamientos tienen resultados similares en lo que respecta al alivio del dolor y la calidad de vida.
ConclusiónTanto la elastoplastia VK100 como la cifoplastia PMMA son tratamientos eficaces para la fractura vertebral. El VK100 tiene una menor tasa de complicaciones y fracturas adyacentes. A pesar de ello los resultados a largo plazo en términos de eficacia, dolor y calidad de vida son similares, por lo que ambos tratamientos son igual de válidos.
Stiffness is increased in vertebrae after kyphoplasty with bone cement is performed, which cause an increase in subsequent fractures in adjacent levels. This has led to increased interest in alternative filling materials such as bioactive calcium phosphate ceramics or silicon-based polymers. This study's objective is to compare the results between kyphoplasty with bone cement and with the VK100 silicone.
Materials and methodsThis is a comparative, prospective study involving 64 patients, 23 treated using VK100 and 41 with PMMA. Clinical, radiological and functional results (Oswestry) and quality of life and (EQ-5D) were analyzed and compared between both groups, focusing on differences in subsequent fractures in adjacent levels.
ResultsThere are no differences between the two treatments in terms of epidemiological factors (age and sex) or hospital management. A significant difference is observed in the gain of vertebral body height, with greater improvement in those treated with PMMA. There is also a higher fracture rate in the PMMA group, the difference is not significant. Finally, both treatments show similar outcomes in pain relief and quality of life.
ConclusionBoth VK100 Elastoplasty and PMMA Kyphoplasty are effective treatments for vertebral fractures. VK100 has a lower rate of complications and adjacent fractures. However, long-term results in terms of pain relief and quality of life are similar, making both treatments equally valid.
La prevalencia de osteoporosis en España en 2022 fue de un total de 2.945.000 personas afectadas (79% mujeres) provocando 289.000 fracturas por fragilidad al año, el equivalente a 33 fracturas al día1. Típicamente son fracturas de baja energía en personas mayores de 50 años, excluidas otras afecciones que provocan fragilidad ósea2. Radiológicamente se define fractura vertebral cuando hay más del 20% de disminución en altura vertebral o al menos 4mm en comparación con una radiografía previa, generalmente entre T4 y L53,4. Las fracturas «osteoporóticas» pueden cursar como dolor de espalda, limitación de movilidad, pérdida de altura, discapacidad funcional y pérdida de la calidad de vida5,6.
Los procedimientos mínimamente invasivos para el tratamiento de las fracturas vertebrales los iniciaron en 1.986 Gallibert y Daremond7, mediante el desarrollo de la vertebroplastia (VP). Posteriormente Garfin y Reyley diseñaron la cifoplastia (CP) como una evolución de la técnica de cementación7 para el tratamiento de fracturas de evolución subaguda para estabilizar y aliviar el dolor8,9, con baja tasa de complicaciones10,11. La cifoplastia es una técnica mínimamente invasiva que se emplea en fracturas vertebrales de tipo aplastamiento (compresión de la pared anterior no superior al 60% en comparación con el cuerpo vertebral normal más cercano), bien para intentar estabilizar el cuerpo vertebral y evitar su colapso progresivo o bien para reducir el dolor en aquellos pacientes que lo continúan presentando tras el tratamiento conservador. El procedimiento consiste en la introducción de manera percutánea y a través de los pedículos vertebrales de un balón inflable que permite restablecer la altura perdida del platillo superior. La cavidad que deja este balón al retirarse se debe rellenar de algún material que inicialmente sea viscoso para poder introducirlo a través de las cánulas de trabajo y que posteriormente se vuelva sólido para actuar como cimiento del platillo superior.
Como toda técnica quirúrgica la cifoplastia con PMMA no está exenta de complicaciones, tales como las fugas vasculares de cemento, por lo que se han desarrollado otros materiales distintos, como resinas de hidroxiapatita, cemento de fosfato cálcico, cemento de sulfato cálcico o incluso polietercetona (PEEK). Otro de estos materiales de relleno es el VK100®, un elastómero de la familia de los polisiloxanos o siliconas diseñado por la empresa Bonwrx (Phoenix, AZ, EEUU) y cuyo objetivo principal sería reducir esta rigidez aumentada que adquieren las vértebras tras una cifoplastia tradicional con PMMA. Esto permitiría reducir la tasa de fracturas en niveles adyacentes tras el procedimiento. Además, este material no produce una reacción exotérmica al polimerizar, lo que podría evitar lesiones por calor en estructuras adyacentes pero también podría reducir el efecto analgésico del procedimiento, el cual se cree que deriva de la estabilización de la vértebra, la reducción de los movimientos microscópicos y macroscópicos en la fractura y el efecto neurolítico (tanto térmico como químico) del cemento. En la escasa literatura que existe sobre este material, el procedimiento se ha venido a llamar «elastoplastia».
El objetivo principal de este estudio es comparar la tasa de fracturas en vértebras adyacentes en dos grupos de tratamiento: cifoplastia tradicional con PMMA y cifoplastia con VK100 o elastoplastia. Como objetivos secundarios se compararán otros parámetros entre ambos grupos, como el dolor, los resultados en escalas funcionales, la ganancia y mantenimiento de altura vertebral y las complicaciones asociadas. Así como comparar los resultados obtenidos con los encontrados en la literatura.
Material y métodosDiseño del estudioEste estudio se llevó a cabo en un hospital terciario (nivel 1) del Sistema Nacional de Salud de España, tras la aprobación por el Comité Ético de Investigación Clínico (CEIC) del mismo centro. Se trata de un estudio comparativo y retrospectivo de los pacientes de Traumatología y Cirugía ortopédica con fractura vertebral osteoporótica tratados mediante cifoplastia con cemento PMMA vs. elastoplastia con silicona VK100. Se trata de un estudio de casos (VK100) y controles (PMMA). Los pacientes que cumplían los criterios de inclusión atendidos en el hospital y que aceptaron participar en el estudio mediante consentimiento informado fueron incorporados secuencialmente a la muestra, realizándose una asignación al azar del tratamiento según indicaciones del servicio de estadística. En él se van a analizar variables relacionadas con la patología osteomuscular, complicaciones del tratamiento, dolor, tratamiento médico y calidad de vida. La variable principal del estudio es la aparición de nuevas fracturas vertebrales en vértebras adyacentes. El resto de las variables que analizan el resultado clínico, radiológico y complicaciones son las variables secundarias.
La duración del estudio ha sido de 6 años desde la inclusión del primer paciente en julio de 2018 hasta la obtención de los resultados en abril de 2024. Los sujetos del estudio se han ido añadiendo de forma secuencial, incorporando el último en marzo del 2022.
Para la realización del estudio inicialmente se incluyeron 64 pacientes, 23 tratados con VK100® y 41 con PMMA. Debido a abandonos o cumplimiento de criterios de exclusión, finalmente se ha utilizado una muestra de 58 pacientes, 22 han sido tratados mediante elastoplastia VK100 y 36 con cifoplastia PMMA.
Para la elección de la muestra se han tenido en cuenta los siguientes criterios:
Criterios de inclusión:
- •
Fractura vertebral por compresión osteoporótica sintomática, que no responde al tratamiento médico, con una evolución mínima de 3 meses intervenida mediante cifoplastia o elastoplastia.
- •
Máximo de 1 nivel de fracturas vertebrales por compresión elegibles para tratamiento localizadas en el nivel T5 a L5 y verificadas por resonancia magnética, TAC o gammagrafía ósea.
- •
Reducción de la altura de la(s) vértebra(s) afectada(s) con una compresión de la pared anterior no superior al 60% en comparación con el cuerpo vertebral normal más cercano.
- •
Tiene dolor que se correlaciona con los niveles fracturados que requieren la ingesta regular de analgésicos y/o causan una discapacidad sustancial.
- •
Paciente con capacidad comunicativa para comprender el procedimiento y participar en el estudio.
Criterios de exclusión:
- •
Pacientes menores de 50 años.
- •
Cualquier fractura por estallido.
- •
Fracturas inestables con déficit neurológico.
- •
Cifosis>30̊, traslación >4mm.
- •
Malignidad establecida o sospechada de la vértebra fracturada. Hemangioma de la vértebra fracturada.
- •
Está siendo tratado actualmente por cáncer o VIH.
- •
Traumatismo de alta energía o diagnóstico clínico de pólipos de núcleo herniado o estenosis espinal severa según lo sugerido por progresiva debilidad.
- •
Tiene síntomas o déficits neurológicos, o radiculopatía relacionada con las vértebras fracturadas.
- •
Pacientes con IMC>40.
- •
Previamente tratado con vertebroplastia.
- •
Pacientes con enfermedades concomitantes que pueden empeorar con el tratamiento invasivo de la fractura, como patología cardiopulmonar grave disfunción (incluido el aneurisma aórtico), a juicio del investigador.
- •
Infección sistémica activa o infección cutánea local en el sitio de punción.
- •
Embarazo o lactancia.
- •
Pacientes con dependencia química o drogas conocidas o con antecedentes médicos de abuso de drogas.
- •
Haber participado en otro estudio de investigación dentro de los 30 días anteriores a la inclusión.
- •
Marcapasos.
- •
Radioterapia previa o activa que afecta la columna.
La cirugía se llevó a cabo sobre una mesa radiotransparente y con el paciente en decúbito prono. En función de las comorbilidades del paciente, el número de vértebras intervenidas y la tolerancia individual esperable al procedimiento, este se realizó bajo anestesia general o sedación y anestesia local. En todos los casos se empleó profilaxis antibiótica, control radiológico intraoperatorio con fluoroscopio y abordaje mínimamente invasivo. Los cirujanos fueron siempre miembros de la unidad de columna del servicio de cirugía ortopédica y traumatología del mismo centro.
Antes de comenzar la cirugía se localizó y se marcó el nivel de fractura mediante fluoroscopio, así como la posición de los pedículos. La introducción del trocar en la vértebra se realizó siguiendo la técnica «hundir la flota» (fig. 1): se divide cada mitad del cuerpo vertebral en cuatro partes, en la proyección anteroposterior trazamos cinco líneas verticales (borde lateral del cuerpo; borde lateral del pedículo; mitad del pedículo; borde medial del pedículo y apófisis espinosa). Una vez dividido la mitad del cuerpo vertebral con cinco líneas en cuatro áreas las denominamos con las letras A (borde lateral cuerpo-borde lateral del pedículo), B (borde lateral pedículo-mitad del pedículo), C (mitad del pedículo-borde medial del pedículo) y D (borde medial del pedículo-espinosa).
De la misma forma se trazan cinco líneas verticales en la proyección lateral: borde posterior articular, borde posterior pedículo, punto medio pedículo, borde anterior pedículo y borde anterior cuerpo vertebral. Se delimitan cuatro áreas, que denominamos 1 (borde posterior articular-borde posterior pedículo), 2 (borde posterior pedículo-mitad del pedículo), 3 (mitad del pedículo-borde anterior del pedículo) y 4 (borde anterior pedículo-borde anterior cuerpo vertebral).
Usando esta terminología designamos la localización de la punta del trocar con una letra en la proyección anteroposterior y un número en la proyección lateral.
Recordando el tablero de hundir la flota podemos hacer una tabla de 5×5, en la que situamos las áreas en anteroposterior en la primera fila y las áreas en lateral en la primera columna. Para poder entender cuáles son las posiciones que corresponden a cada cuadrante podemos colocar una imagen de una sección coronal de la vértebra de la siguiente forma: la combinación de ambos caracteres nos dará tres posibles resultados, Pedículo: A1, B2, C3 y D4; Lateral: A2, A3, A4, B3, B4, C4, y Medial: B1, C1, C2, D1, D2 y D3. Con este sencillo método de coordenadas, mediante dos imágenes anteroposterior y lateral podemos localizar la punta del trocar en cualquier momento durante la canalización pedicular mínimamente asistida con escopia.
Como abordaje se emplearon dos incisiones craneocaudales de 5mm situadas unos 5-7mm laterales a la marcación de ambos pedículos. Como instrumental de acceso para la cifoplastia se emplearon cánulas Speedtrack (Joline®) de 4,1mm y el sistema de catéter balón Allevo (Joline®) con balones de 10 o 16mm de longitud. En todos los casos se intentó el acceso bipedicular al cuerpo vertebral. Cuando esto no fue posible la cifoplastia se realizó de forma unipedicular. El inflado del balón se realizó de forma progresiva con contraste radiopaco hasta alcanzar presiones no superiores a 300 bares y controlando la expansión del balón y el restablecimiento de la altura del cuerpo vertebral en imágenes fluoroscópicas seriadas en la proyección lateral y anteroposterior.
Una vez alcanzado el tiempo de trabajo oportuno del material de relleno a emplear (VK100 o PMMA según el grupo), se desinflaron los balones de forma progresiva, se extrajeron y se rellenó el cuerpo vertebral a través de las cánulas de trabajo con un volumen igual al conseguido durante la expansión del balón. Igual que previamente, el rellenado se llevó a cabo con controles fluoroscópicos seriados en la proyección lateral y anteroposterior. Una vez introducido el material de relleno, se colocó un obturador en la cánula de trabajo y se mantuvo sin retirar hasta finalizar el tiempo de trabajo del material para evitar las fugas del mismo a través de los pedículos.
Tras retirarse las cánulas de trabajo, se realizó un control fluoroscópico final en proyecciones lateral y anteroposterior y se cerró la piel con grapas o puntos reabsorbibles (según preferencia del cirujano).
De forma estándar, el alta a domicilio del paciente se indicó al día siguiente del procedimiento si no existían complicaciones asociadas. La revisión en consultas se realizó al 1.er mes, al 3.er mes, al 6.o mes y al año de la cirugía.
Análisis clínico, radiológico y funcionalLas variables clínicas y radiológicas fueron recogidas de forma retrospectiva por dos evaluadores independientes y que no habían participado en los procedimientos quirúrgicos, mediante la consulta de la historia clínica electrónica de los pacientes. La evaluación clínica incluyó variables demográficas y epidemiológicas como sexo, edad, nivel de fractura, fracturas concomitantes y tratamiento de la osteoporosis pre- y posprocedimiento, así como variables relacionadas con el procedimiento como el acceso uni- o bipedicular, la estancia intrahospitalaria y la anemización tras la cirugía. También se recogieron complicaciones médicas tras el procedimiento, como trombosis venosa profunda (TVP), tromboembolismo pulmonar (TEP), insuficiencia renal aguda (IRA) o infecciones del tracto urinario o respiratorio.
Se ha recogido el tratamiento médico para la osteoporosis de los pacientes antes de la cirugía y en el momento actual y parámetros sobre su calidad de vida y nivel de dolor actual mediante dos escalas; en primer lugar, se utiliza la escala de incapacidad lumbar de Oswestry12, en la cual se valora el nivel de dolor del paciente, y su influencia para llevar a cabo los cuidados personales, levantar peso, caminar, estar sentado y de pie, dormir, la actividad sexual, viajar y su influencia en la vida social. Cada apartado tiene una puntuación de 0-5 puntos, siendo más grave a mayor puntuación. Se suman las puntuaciones y se obtiene un porcentaje de incapacidad:
- •
0-20%: Incapacidad mínima.
- •
21-40%: Incapacidad moderada.
- •
41-60%: Incapacidad severa.
- •
61-80%: Incapacitado.
- •
81-100%: Estos pacientes pueden estar postrados en cama o exageran sus síntomas. Se recomienda una evaluación cuidadosa.
También se ha utilizado la escala EuroQol-5D, para valorar de manera más general la calidad de vida y el nivel de salud física y mental de los pacientes.
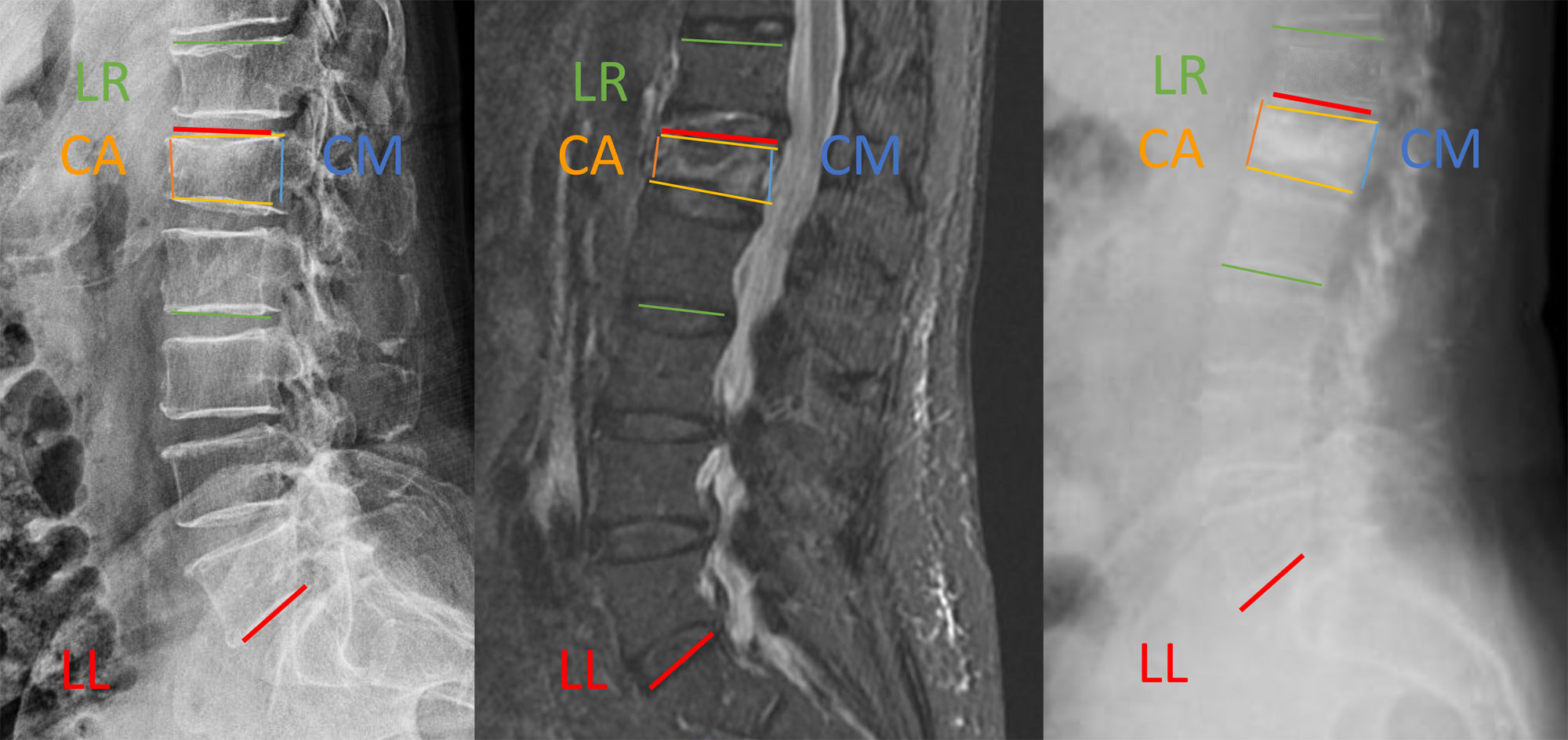
El análisis radiológico incluyó las pruebas de imagen preoperatorias (radiografías simples en proyecciones anteroposterior y lateral y resonancia magnética nuclear [RMN]) y las postoperatorias (radiografías simples en proyecciones anteroposterior y lateral en el primer día postoperatorio y radiografías en bipedestación o telerradiografías durante el seguimiento). Las mediciones realizadas en las imágenes radiológicas preoperatorias y postoperatorias fueron: Altura columna anterior (CA), Altura columna posterior (CP), Cifosis vértebra fracturada (CVF): medición del ángulo formado entre los platillos vertebrales, Lordosis regional (LR): medición del ángulo formado entre los platillos superior de la vértebra proximal y platillo inferior de vertebral distal, Lordosis Lumbar (LL): ángulo formado entre el platillo superior de L1 y el platillo inferior de L5 (fig. 2).
En los casos en los que se sospechara una fuga de cemento por las pruebas de imagen intraoperatorias o postoperatorias, se solicitó un TAC para caracterizar el tamaño y localización de la fuga. Como variables radiológicas se incluyeron la ganancia de altura de las columnas media y anterior del cuerpo vertebral, los cambios en cifosis regional y los cambios en los parámetros espinopélvicos, así como las complicaciones radiológicas como la fuga de cemento (a través del pedículo, a través de vasos o a través de la propia fractura) y las fracturas en vértebras adyacentes.
Análisis estadísticoPara el análisis estadístico nos serviremos del paquete estadístico SPSS 15.0 (IBM SPSS Statistics 22, Chicago, Illinois). Para evaluar la asociación de variables cualitativas usaremos el test de Chi-Cuadrado, o el test exacto de Fisher cuando la frecuencia esperada sea menor de 5 en más de un 25% de las variables a comparar.
Para comparar las distribuciones de dos muestras independientes, sean las variables continuas u ordinales, utilizaremos la prueba de Mann-Whitney.
Para todos los test estadísticos mencionados daremos como válido un poder de significación del 5%.
Comité de éticaEste estudio ha recibido un dictamen favorable por parte del comité de ética del hospital, con código interno: 23/130-E, y cumple las normas éticas del comité de investigación y de la Declaración de Helsinki de 1975.
ResultadosEl estudio se realizó con un total de 58 pacientes, divididos en dos grupos según tratamiento, el grupo 1 formado por 22 pacientes tratados con VK100 y el grupo 2 formado por 36 pacientes tratados con PMMA.
Resultados epidemiológicosEdadLa edad media de cirugía es de 77,7 años (58-88 años). No hay diferencias significativas entre ambos grupos (p>0,05).
SexoEn cuanto al sexo, hay 41 mujeres (76,6%) y 17 hombres (23,4%). Sin diferencias significativas entre ambos grupos (p>0,05).
Tratamiento de la osteoporosisA nivel general previo a la cirugía, un 61,9% de pacientes tomaban algún medicamento para el tratamiento de la osteoporosis. Entre todos los pacientes del estudio, un 59,5% tomaba calcio vitamina D siendo el tratamiento más utilizado; un 9,5% utilizaba bifosfonatos, un 12,2% utilizaba teriparatida y ningún paciente utilizaba denosumab.
En el grupo 1 un 61,5% realizaba tratamiento (53,8% Ca+VitD; 15,4% bifosfonatos; 7,7% teriparatida) frente a un 38,5% que no, mientras que en el grupo 2 un 62,1% realizaba tratamiento (62,1% Ca+VitD; 6,9% bifosfonatos; 14,3% teriparatida) frente a un 37,9% que no realizaba tratamiento. Sin diferencias significativas entre ambos grupos (p>0,05).
Tras la cirugía, a nivel general el 80,5% de los pacientes recibían algún tratamiento para la osteoporosis. El 80,5% de los pacientes reciben tratamiento con Ca+VitD, por lo que todos los pacientes tratados reciben Ca+VitD; el 10,8% recibe tratamiento con bifosfonatos; el 16,2% con denosumab y el 16,2% con teriparatida.
En el grupo 1 un 83,3% realiza tratamiento (83,3% Ca+VitD; 25% bifosfonatos; ningún tratado con denosumab ni teriparatida), mientras que en el grupo 2 un 79,3% realiza tratamiento (79,3% Ca+VitD; 6,9% bifosfonatos; 20,7% denosumab; 20,7% teriparatida). No hay diferencias significativas entre ambos grupos (p>0,05).
AbordajeA nivel general en el 93,6% de los pacientes se consiguió realizar un abordaje bipedicular. En el grupo 1 se consiguió en el 87,5% de los pacientes; en el grupo 2 en el 96,8%. Sin diferencia significativa entre ambos grupos (p>0,05).
Estancia del ingresado poscirugíaA nivel general la media de días ingresado para el alta tras la cirugía es de 1,6 días. Comparando ambos grupos, el grupo 1 tiene una media de 1,81 días siendo el mínimo 0 y el máximo 9; mientras que el grupo 2 tiene una media de 1,41 días siendo el mínimo 0 y el máximo 8. No existe una diferencia significativa entre ambos grupos (p>0,05).
ComplicacionesDentro de las complicaciones inmediatas de la cirugía, destaca a nivel general una tasa de fugas del 12,1%. El grupo 1 VK100 presentó una tasa de fuga del 7,7%. No se produjo ningún embolismo por fuga de silicona. El grupo 2 PMMA presentó una tasa de fugas del 14,2%. Además, en el grupo 2 se produjo un embolismo pulmonar en uno de los pacientes por fuga de cemento. Ningún paciente presentó clínica asociada a la salida del cemento o silicona del soma vertebral. No hubo reintervenciones. No existen diferencias significativas entre ambos grupos (p>0,05).
Un paciente de cada grupo presentó infección de la herida quirúrgica. Ambos casos se resolvieron con tratamiento médico y local mediante curas sin precisar en ningún caso nuevas intervenciones quirúrgicas.
Por otro lado, dentro de las complicaciones a largo plazo, en la serie se registraron una tasa de fractura vertebral adyacente del 10%. El tiempo medio desde la operación hasta la aparición de la fractura fue de 2,5 meses. Comparando ambos grupos, el grupo 1 presentó una tasa de fractura del 7,7%, siendo el tiempo medio desde la operación hasta la aparición de esta de 3 meses; mientras que el grupo 2 presentó una tasa del 13,1% con un tiempo medio de aparición de 2,33 meses. No existen diferencias significativas entre ambos grupos (p>0,05). Todas las nuevas fracturas fueron tratadas médicamente y además precisaron tratamiento quirúrgico en un 28% de la serie (cifoplastia 12%, fijación percutánea 10%, fijación y cifoplastia 6%). No existen diferencias significativas entre ambos grupos (p>0,05).
Parámetros radiológicos (fig. 2)La media de altura de la columna anterior (CA) antes de la cirugía era de 14,5mm y tras la cirugía de 20,9mm; habiendo una ganancia media de 4,7mm. Comparando ambos grupos no existen diferencias significativas.
La media de altura de la columna media (CM) antes de la cirugía era de 15,9mm y tras la cirugía de 21,5mm; habiendo una ganancia media de 6,1mm. En el grupo 1 la altura media de la CM antes de la cirugía era de 17,7mm y tras la cirugía, de 21,9mm; habiendo una ganancia de altura de 2,73mm. En el grupo 2 la altura media de la CM antes de la cirugía era de 15,8mm y tras la cirugía, de 25,9mm; habiendo una ganancia de altura de 8,3mm. Existe diferencia significativa entre ambos grupos. (p=0,05 [2,73-7,79]).
En el análisis de la cifosis (CV) destaca una disminución de la cifosis tras la cirugía de 3,5°. Comparándolo por grupos, en el grupo 1 el ángulo de cifosis se reduce 4,2° mientras que en el grupo 2, 3,09°. No hay diferencia significativa entre ambos grupos (p>0,05).
La lordosis lumbar (LL) tras la cirugía aumenta 3,5°. En el grupo 1 existe un aumento tras la cirugía de 5,45°. En el grupo 2 la LL aumenta 2,8°. No existen diferencias significativas entre ambos grupos (p>0,05).
La media de lordosis regional (LR) a nivel general antes de la cirugía es de 15,33° y tras la cirugía es de 16,54°, por lo que aumenta una media de 1,06°. En el grupo 1 la LR prequirúrgica es de 20° y posquirúrgica de 23,72°, aumentando una media de 3,25°. En el grupo 2 la LR antes de la cirugía es de 13° y tras la cirugía de 19° también existiendo una media de aumento de la LR de 5,9°. No existen diferencias significativas en la corrección de la lordosis regional.
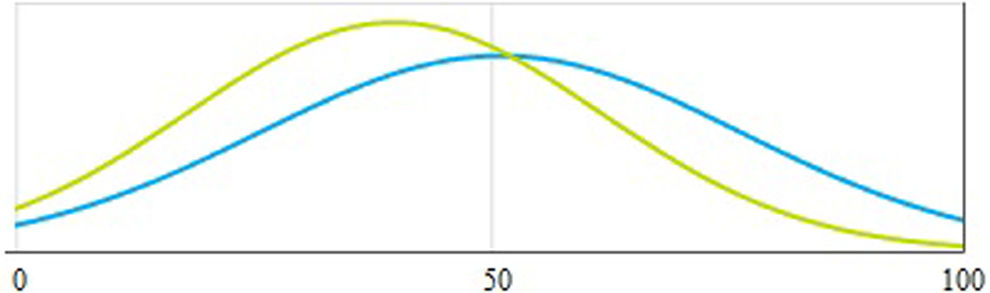
Resultados clínicosOswestryUtilizando la escala Oswestry para valorar el nivel del dolor y la discapacidad que produce el mismo tras la cirugía, el valor medio a nivel general de los pacientes es de un 45%, límite entre la incapacidad moderada y la incapacidad severa. El valor mínimo del estudio es de un 2% y el máximo de un 80%.
Comparando ambos grupos, en el grupo 1 la incapacidad media es del 52%, considerándose incapacidad severa; la puntuación mínima es del 18% y la máxima del 79%. En el grupo 2 la incapacidad media es del 40,8% (incapacidad moderada), la mínima del 2% y la máxima del 81%. No hay diferencias significativas entre ambos grupos (p>0,05) (fig. 3).
EQ-5DLos resultados de la escala EQ-5D quedan reflejados en la tabla 1. No se encontraron diferencias estadísticas al hacer comparaciones entre la serie general y los grupos a estudio (fig. 3).
Resumen de las respuestas de los pacientes en conjunto (SG) y por los grupos de estudio (G1 y G2) y el valor estadístico correspondiente
| Respuesta 1 | Respuesta 2 | Respuesta 3 | Respuesta 4 | Respuesta 5 | p | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| SC | G1 | G2 | SC | G1 | G2 | SC | G1 | G2 | SC | G1 | G2 | SC | G1 | G2 | ||
| Movilidad | 30% | 33% | 29% | 16% | 10% | 21% | 20% | 17% | 21% | 30% | 35% | 25% | 3% | 6% | 4% | 0,2 |
| Autocuidado | 40% | 33% | 40% | 23% | 0% | 30% | 20% | 33% | 17% | 17% | 33% | 13% | 0% | 0% | 0% | 0,1 |
| ABVD | 20% | 17% | 21% | 37% | 33% | 38% | 23% | 0% | 30% | 13% | 33% | 8% | 7% | 17% | 4% | 0,2 |
| Dolor | 13% | 0% | 17% | 33% | 67% | 25% | 20% | 0% | 25% | 27% | 33% | 25% | 7% | 0% | 8% | 0,1 |
| Depresión | 30% | 17% | 33% | 40% | 66% | 33% | 13% | 0% | 16% | 13% | 17% | 16% | 4% | 0% | 4% | 0,4 |
Por último, se valora el nivel subjetivo de salud de cada persona siendo la puntuación máxima 100 (mejor estado de salud posible) y la mínima 0 (peor estado de salud imaginable).
A nivel general la media de salud subjetiva de los pacientes es de 55,86, siendo el mínimo de 10 y el máximo de 90.
En el grupo 1 la media de salud subjetiva es de 56,67, el mínimo de 30 y el máximo de 80. En el grupo 2 la media es de 55,65, el mínimo de 10 y el máximo de 90. No existen diferencias significativas entre ambos grupos (fig. 3).
DiscusiónTanto la cifoplastia como la elastoplastia son técnicas que han revolucionado el tratamiento de la fractura vertebral osteoporótica disminuyendo el dolor, la estancia hospitalaria, las complicaciones y mejorando la calidad de vida. Ambos tratamientos se realizan mediante el mismo procedimiento, lo único que cambia es el material utilizado en cada uno de ellos.
Los resultados del estudio al comparar ambos tratamientos indican una equivalencia general entre ambos en la mayoría de los parámetros evaluados, existiendo ligeras diferencias que en la mayoría de los casos no son significativas.
Ambos tratamientos han demostrado una capacidad de corrección de las curvaturas de la columna similares, siendo ligeramente mayor en la elastoplastia, así como una estancia media postoperatoria equivalente y una capacidad e independencia moderada en ambos casos.
En lo que respecta a las complicaciones inmediatas a la cirugía, ambos tratamientos son similares. Sin embargo, dentro de las complicaciones a largo plazo, el PMMA presenta una tasa de complicaciones ligeramente mayor que el VK100 debido a una mayor tasa de fracturas adyacentes, sin encontrarse diferencia estadísticamente significativa (p>0,05). En cuanto al NNT (número necesario para tratar), variable interesante en el contexto de tratamientos realizados en sustitución de otro para evitar una complicación, en nuestro caso el valor medio es de 18,5. Lo que quiere decir que 18,5 pacientes necesitan recibir el tratamiento con VK100 para evitar una fractura de nivel adyacente.
Estas diferencias se pueden explicar por el diferente módulo de elasticidad de los materiales utilizados en cada procedimiento. El cemento, al ser más rígido, permite recuperar y mantener una altura vertebral mayor, pero este aumento de la consistencia se traduce en una disminución de la flexibilidad y menor amortiguación de cargas, lo que explica esa mayor tasa de fracturas vertebrales adyacentes. Por otro lado, la silicona VK100 tiene unas propiedades que la asemejan más al hueso fisiológico, lo que explica también esa mejor corrección de las curvaturas vertebrales y una mejor transmisión de cargas.
A pesar de que el VK100 reproduce mejor las características de la vértebra, esa mejoría no se traduce en una mejora en la calidad de vida ni en la capacidad funcional de los pacientes tras la cirugía en comparación con el grupo PMMA.
Por otro lado, los resultados obtenidos en este estudio son consistentes y concuerdan con otros estudios previos que también han comparado ambos tratamientos. Bornemann et al., 201613 realizaron un estudio comparando 15 pacientes tratados con PMMA con 15 pacientes tratados con VK100. La corrección de la altura del cuerpo vertebral es similar en ambos estudios, viéndose una mayor corrección de la altura en los dos estudios con cifoplastia PMMA. El nivel de incapacidad por dolor, valorado con la escala de Oswestry, también es similar en ambos estudios, sin existir en ninguno de los estudios diferencias notables entre sendos tratamientos.
En el estudio de Bornemann et al.13 registran una tasa de fugas por PMMA del 6,7%, ligeramente menor de la registrada en nuestro estudio (12,1%), pero sobre todo destaca una tasa de fracturas adyacente en tratados por PMMA del 33,3%, tasa considerablemente más alta que la de este estudio (10%). En lo que respecta al VK100, la tasa de fugas es ligeramente superior en nuestro estudio, pero la tasa de fracturas adyacentes es igual en ambos.
Además, en el estudio de Bornemann et al. se analizó la pérdida de altura de la vértebra tras la cirugía, es decir, se llevó a cabo un seguimiento durante 12 meses en el cual se comparó, entre los tratados con PMMA y los tratados con VK100, la reducción de la altura de la vértebra con el paso del tiempo, evidenciándose una mayor pérdida de altura en los tratados con PMMA, pero aun así la ganancia total de altura seguía siendo mayor en los tratados con PMMA. Sin embargo, no se analizó la corrección de las curvaturas fisiológicas de la columna.
Comparando las complicaciones de los grupos PMMA y VK100 de este estudio con otros estudios específicos de cada tratamiento, también existe concordancia entre los resultados de nuestro estudio y los otros, sobre todo con el grupo PMMA.
El metaanálisis realizado por Lee et al., 200910 resumió todas las complicaciones de la cifoplastia. Las fugas de cemento ocurrieron en el 14% de todos los casos, pero solo el 0,01% fueron sintomáticos; además, se produjeron nuevas fracturas vertebrales en el 17% de los pacientes. Datos que coinciden con los obtenidos en este estudio, volviendo a ser menor la tasa de fracturas adyacentes en nuestro estudio.
El estudio realizado por Gasbarrini et al., 201714 valora, con el comienzo de la realización de elastoplastias VK100, su impacto en la calidad de vida y mejora del dolor; y también las complicaciones. Para la valoración de la mejora del dolor y la calidad de vida utilizan la escala VAS y su puntuación pre- y posquirúrgica, reportando una mejoría del 50% del nivel del dolor a las 24 horas después de la operación. Por otro lado, la tasa de fracturas adyacentes fue del 5%, menor que la presentada en este estudio; y la tasa de fugas del 13%.
Esta ligera discordancia en los resultados de las complicaciones podría ser debida al límite de la muestra de pacientes del grupo 1 VK100, pudiéndose asemejar más los resultados si se aumentase la muestra.
Además, en referencia a lo que plantean Checa-Betegón et al.15, respecto a la calidad de vida y la repercusión de las fracturas con osteoporosis, al realizar algún procedimiento quirúrgico sobre la fractura, influye disminuyendo la mortalidad a 2 años y 10 años, y mejorando la funcionalidad así como el dolor de los pacientes; comparando las opciones de tratamiento parece que hay relación directa entre el tiempo en recuperar una función biomecánica con los ángulos de cifosis residual y el balance espinopélvico, a pesar de esto deben realizarse estudios de control y con seguimiento a largo plazo para verificar los probables eventos secundarios de dichos procedimientos.
De esta manera, al contar con un seguimiento estrecho en la comparación para el tratamiento de las fracturas por osteoporosis se puede señalar, como describen Mattie et al.16, que el manejo mediante vertebroplastia con PMMA, en comparación con el tratamiento conservador, muestra ser superior en un periodo de un año; sin embargo, se debe agregar el tratamiento complementario en este tipo de pacientes, al contar con una enfermedad base. El uso de técnicas de cementación o aumentación conlleva entender el resultado del estudio, ya que se debe tomar en cuenta que el uso de PMMA directamente sobre el tratamiento es una excelente herramienta; sin embargo, se debe tratar de disminuir los efectos secundarios.
En contraste, la modalidad de tratamiento puede ser objetiva al momento de su selección. Li et al.17 puntualizan que si bien en el manejo de las fracturas por osteoporosis los manejos son seguros, se encuentra que el uso de PMMA está expuesto a complicaciones como la fuga de material, así como hematomas epidurales; sin embargo, se influye directamente sobre el resultado que se desea obtener al restaurar la angulación cifótica así como la reincorporación temprana del paciente, mostrando que en su función la elección del tratamiento depende ampliamente del conocimiento y uso de las técnicas, así como de su material, logrando mejores resultados y verificando el seguimiento de los pacientes.
Por lo tanto, al verificar el tratamiento, Zhang et al.18 muestran que en el uso de las terapias para aumentación vertebral sigue habiendo un gran debate sobre los eventos adversos, ya que se señala que cualquiera de sus presentaciones son seguras, sin embargo, al momento de comparar, si existe alguna diferencia significativa sobre fracturas secundarias se vuelve no significativa; esto debido al tipo de paciente, ya que pueden existir otros factores los cuales no se estén observando dentro del estudio; por lo tanto, ambos tratamientos, como puntualizamos, son seguros; sin embargo, cambios diminutos pueden influir directamente en el seguimiento a largo plazo.
El presente estudio demuestra la eficacia en relación con lo establecido por Wen et al.19, al plantear la funcionalidad de la cifoplastia en los pacientes ancianos con osteoporosis, denotando que su uso en comparación con técnicas convencionales mediante el uso de tornillos pediculares nos mejora ampliamente la secuela de cifosis, el reforzamiento del cuerpo vertebral, así como el dolor; sin embargo, se hace alusión a que el uso de técnicas combinadas tanto de cementación como de segmento corto reduce las secuelas de fracturas secundarias; relacionado con nuestro estudio, ambos componentes son de gran utilidad para la funcionalidad del tratamiento, si a esto le agregamos que en pacientes que presenten un evento adverso se puede optar por el uso de una combinación del tratamiento.
Es así que al contar con una amplia revisión de datos Rajasekaran et al.20 muestran que tanto el tratamiento con cifoplastia como con vertebroplastia son seguros y reducen ampliamente los síntomas de los pacientes con fracturas osteoporóticas, denotando que las diferencias varían en el costo así como en los probables efectos secundarios. De esta manera, en contraste con el estudio, se muestra que tanto VK100 como PMMA son seguros de acuerdo al tipo de fractura y la técnica para su aplicación, mejorando ampliamente la sintomatología del paciente durante su seguimiento, sin ninguna complicación grave.
Por todo esto es importante señalar que nuestro estudio tiene algunas limitaciones que podrían haber influido en los resultados. Por ejemplo, el tamaño de la muestra podría no haber sido lo suficientemente grande, sobre todo en el grupo VK100, para detectar diferencias significativas en algunos de los resultados secundarios. Además, una muestra pequeña puede afectar la generalización de los resultados a la población. Futuros estudios con muestras más grandes y grupos de tamaño equitativo pueden ayudar a confirmar y validar estos hallazgos.
Al limitado tamaño de la muestra hay que sumarle la tasa abandonos de pacientes del estudio (6 pacientes). El principal motivo de abandono es por fallecimiento (ninguno a consecuencia de este estudio), debido a que además de que la edad media de los pacientes del estudio es elevada (76,7 años), la duración del mismo también ha sido bastante prolongada (5 años), pues los pacientes se han ido añadiendo de manera secuencial.
Si bien este estudio ha proporcionado una gran cantidad de información sobre el tratamiento de las fracturas vertebrales osteoporóticas con procedimientos mínimamente invasivos (elastoplastia y cifoplastia) y las diferencias entre ellos, todavía quedan áreas por investigar que no se han podido incluir en este estudio, como son el uso de medicación analgésica y su necesidad con cada uno de los tratamientos, un estudio clínico-económico para valorar el coste-beneficio de cada tratamiento, o qué factores se pueden asociar a un mayor riesgo de fractura adyacente. Se trata de un tema bastante actual y extenso del que todavía queda mucho por investigar.
ConclusiónTanto la cifoplastia como la elastoplastia son técnicas efectivas que generan un rápido alivio del dolor y una mejoría en la calidad de vida. El VK100 es la técnica más moderna y es la que tiene mayor similitud con el tejido vertebral, lo que se puede ver traducido en mejores parámetros fisiológicos y menor tasa de complicaciones. Sin embargo, aunque los datos objetivos muestran una ligera superioridad del VK100 sobre el PMMA, el análisis subjetivo de cada persona y la funcionalidad, representado en las encuestas, muestran similitud entre ambos tratamientos, por lo que a rasgos generales acaban teniendo el mismo resultado. Por lo que no se pueden establecer criterios para la utilización de uno u otro, siendo ambos igualmente válidos para el tratamiento de las fracturas vertebrales osteoporóticas por aplastamiento.
Nivel de evidenciaNivel de evidencia III.
Aprobación éticaEste estudio se realiza con el Comité Ético de nuestra institución de acuerdo con la revisión de 2000 de la Declaración de Helsinki.
FinanciaciónLa presente investigación no ha recibido subvenciones específicas de agencias del sector público, sector comercial o entidades sin fines de lucro.
Conflicto de interesesTodos los autores declaran que no tienen intereses en competencia.