La fractura de cadera continúa siendo una de las patologías que más morbimortalidad y gasto sanitario provoca en los países desarrollados1-3. Las fracturas intracapsulares de cadera son muy diferentes a las de la región extracapsular del fémur proximal en cuanto a epidemiología, biología (vascularización), tratamiento y evolución; si bien el cuadro clínico y el pronóstico vital son, en ambos casos, similares4. El tipo de tratamiento quirúrgico de dichas fracturas sigue siendo controvertido, por lo que se ha diseñado un gran número de dispositivos en los últimos años5-7. Los sistemas de fijación proximales pueden ser intra o extramedulares, el uso de un dispositivo intramedular combinado con un tornillo de cuello deslizante parece ser la técnica biomecánicamente más apropiada8,9. La evolución de fracturas estables (tipos 3.1-A1 de AO o tipos I y II de Evans) es satisfactoria con independencia del tratamiento utilizado; sin embargo, las fracturas inestables (3.1-A2 y 3.1-A3 de AO o III, IV y V de Evans) muestran diferentes resultados en función del dispositivo usado, según la mayoría de las revisiones8-11.
Todos los autores están de acuerdo en que el principal objetivo es levantar cuanto antes al paciente4,8,12; por ello, una técnica que permita esto, incluso en fracturas inestables, proporcionará un mejor resultado tanto en términos de morbimortalidad como económicos, al disminuir la estancia hospitalaria, la tasa de complicaciones y de reintervención, el consumo de recursos sociosanitarios extrahospitalarios, etc.
El interés del estudio sobre este tema queda respaldado por la importancia creciente del problema y las diferentes opciones terapéuticas posibles y el objetivo del mismo es la descripción de los resultados obtenidos con un clavo femoral proximal (PFN, AO) en el tratamiento de las fracturas de las regiones trocantérea y subtrocantérea del fémur intervenidas durante 1998 por el Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Virgen de las Nieves, de Granada.
MATERIAL Y MÉTODO
Se ha realizado un estudio observacional descriptivo prospectivo en el que la población ha sido todas las fracturas de cadera intervenidas con PFN, durante 1998, por el Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Virgen de las Nieves de Granada. La serie estuvo compuesta por 120 pacientes. El ámbito del estudio fue un área sanitaria de 305.000 habitantes, que corresponde a la zona norte de la provincia de Granada, con un número de ingresos/año de 41.663 (22.087 urgentes).
Se han recogido y evaluado un total de 58 variables, tanto de la situación prelesional como la de su ingreso y la evolución posterior (tabla 1). La recogida de la información la ha llevado a cabo un sólo médico del servicio, que ha evaluado a los pacientes durante su ingreso y en una revisión entre los 2 y 5 meses postoperatorios y otra entre los 9 y 12 meses, ambas independientes a la correspondientes de su equipo quirúrgico.
Clavo femoral proximal de AO/ASIF: PFN
El PFN está disponible en acero y titanio y en longitudes corta (24 centímetros) y larga. La parte distal puede tener diámetros de 10, 11 y 12 milímetros, mientras que la parte proximal tiene 17 milímetros de diámetro; el ángulo entre ambas partes es de 6° con el vértice a 11 centímetros de la parte proximal del clavo. A través de la parte proximal se pueden insertar 2 tornillos cefálicos: a) el superior, que tiene 6 mm de diámetro, funciona como tornillo antirrotatorio y debe quedar ubicado en la mitad superior del cuello, centrado, siendo suficiente que sobrepase el foco de fractura en 25 milímetros y b) el más caudal, de 11 milímetros de diámetro, que debe estar situado subcondralmente en la mitad caudal del cuello femoral en la radiografía anteroposterior, de manera que la punta alcance el centro de la cabeza: es el tornillo que soporta la carga. Ambos tornillos pueden deslizarse a través del clavo, convirtiendo el implante en un sistema dinámico. La punta del clavo es roma para reducir la concentración de tensiones. Distalmente tiene 2 orificios de bloqueo, 1 estático y 1 dinámico (oval).
RESULTADOS
Durante 1998 se intervinieron 505 fracturas de cadera cuya distribución y tratamiento figura en la tabla 2, de las cuales 120 fueron tratadas con el clavo femoral proximal (PFN).
Los datos de las variables prelesionales pueden verse pormenorizados en la tabla 3. La edad media de los pacientes fue de 73,8 años (mínimo: 17 y máximo: 102 años), el sexo fue predominantemente femenino (62% de los casos), 66 fueron caderas derechas (55%), la estación del año más frecuente en la que se produjo la caída fue el invierno (34%), los pacientes provenían sobre todo de un ambiente urbano (52%) y el lugar de la caída fue predominantemente el domicilio (sobre todo el dormitorio y el salón); el 76,66% de los pacientes no precisaba ningún apoyo para la deambulación antes de la fractura pudiendo en 93 de los 120 casos caminar con independencia por la calle (77%); el 57% de los casos vivía en casa propia, con una independencia social total en el 69% de ellos. Tras su ingreso se les realizó una evaluación del estado cognitivo con el test minimental que arrojó un resultado medio de 26,50 puntos sobre 35. En cuanto a los antecedentes personales se encontró que un 54% tenía más de un antecedente patológico mayor entre los que los más frecuentes fueron la diabetes mellitus y la hipertensión arterial; en cuanto al consumo de fármacos, se observó que el 66% consumía más de un fármaco habitualmente.
Los datos referentes al paciente durante su ingreso aparecen reflejados en la tabla 4. El 80% de las fracturas tuvieron una configuración inicialmente inestable siendo el tipo AO más frecuente el 3.1-A2.1 con 28 casos, el grado de Singh más habitual fueron el 4 y el 3 con 37 y 31 casos respectivamente. La intervención se realizó tras una estancia media de 1,99 días, operándose en las primeras 24 horas al 67,5% de los pacientes. El 27,5% de las intervenciones duraron menos de 45 minutos y el 80% menos de 90 minutos; el cirujano fue un especialista en el 77,50% de las ocasiones frente al 22,5% en las que operó un médico residente; la anestesia que se usó predominantemente fue la general (75%); se administró profilaxis antibiótica al 95% de los pacientes y antitrombótica al 100%. El 63% de los pacientes no precisó transfusión sanguínea.
Los datos referidos al implante demuestran que el diámetro distal del clavo más usado fue de 10 mm (90 casos), que el cerrojo distal dinámico fue el más utilizado (83 casos) y que el tapón de cierre sólo se colocó en el 36% de los mismos. Se encontró una posición poco adecuada del tornillo deslizante de cadera en 4 casos (ubicación/longitud inadecuadas) y del tornillo antirrotatorio en 5.
El tiempo de ingreso medio fue de 8,55 días (sin contar a los 6 pacientes politraumatizados) con una deambulación al alta con independencia del 80% (45% con muletas y 35% con andador).
En el seguimiento (tabla 5), la incidencia de complicaciones precoces fue del 8,4% y la de tardías del 18,4%, con una mortalidad del 15% durante el primer año. Apareció dolor referido a la cadera operada en el 19% de los pacientes, un acortamiento de dicho miembro en el 11,5% (en el 1,6% > 3 cm), una malrotación en el 1,6% (siempre externa), un 12,5% de deformidades en varo (ángulo cérvico-diafisario < 125°) y un 0,8% de incidencia de deformidad en valgo (ángulo > 135°). En el 82% de los pacientes se conservaba una movilidad similar a la cadera contralateral en el seguimiento y sólo el 0,8% tenía una disminución de la misma mayor del 50% (los datos funcionales más específicos aparecen recogidos en la tabla 5). Radiológicamente se apreció consolidación siempre, excepto en un caso de pseudoartrosis. Por otra parte, hubo protrusión del tornillo de cuello en 9 casos y del tornillo deslizante en 8. Se precisó reintervenir a 6 pacientes (5%) durante el periodo de seguimiento por los motivos que aparecen en la tabla 5 (figs. 1, 2 y 3). La satisfacción fue muy buena o buena en el 90% según el paciente y en el 92% según el evaluador.
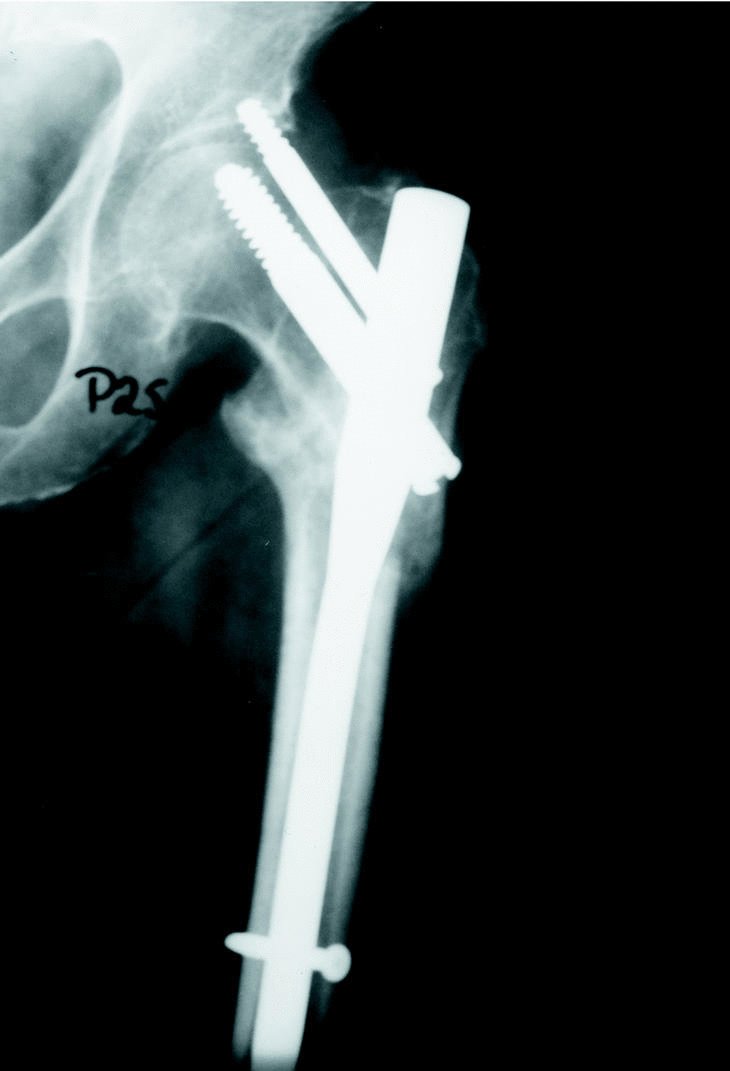
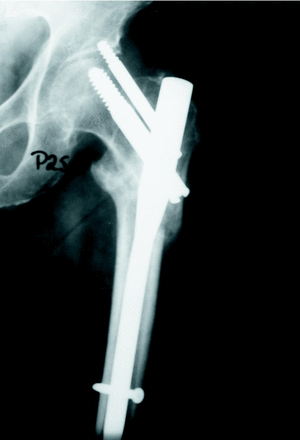
Figura 1. Mujer de 78 años con una fractura pertrocantérea inestable de fémur en la que se aprecia una colocación excesivamente craneal de ambos tornillos cefálicos. Tras el inicio de la carga se produce una protrusión superior del tornillo antirrotatorio que precisa reintervención para su retirada; no obstante, la fractura consolidó en buena posición.
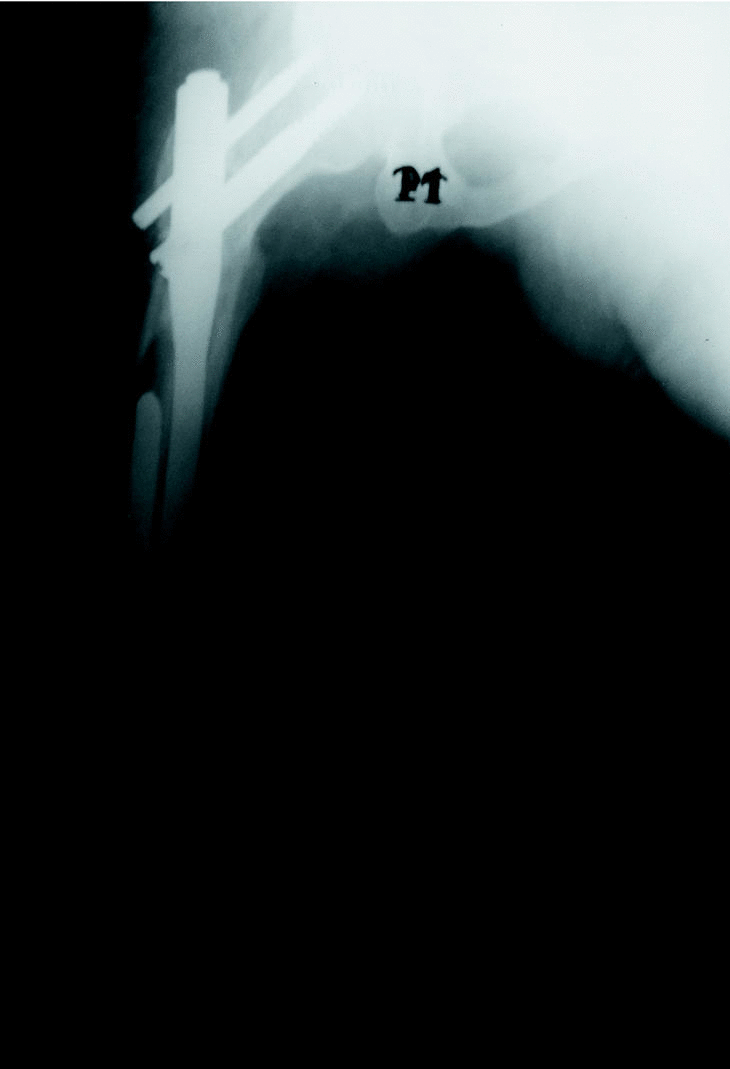
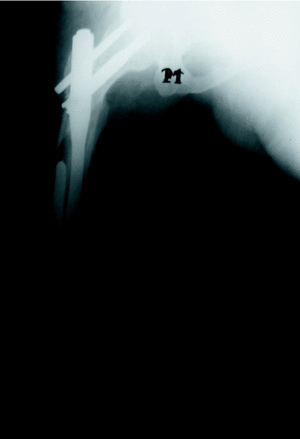
Figura 2. Varón de 34 años de edad que muestra una fractura intertrocantérea de oblicuidad invertida (AO: 3.1-A3.1). El paciente tenía secuelas de poliomielitis en ese miembro. Sufrió una nueva caída al mes de la intervención produciéndose una fractura femoral distal a la punta del PFN, que se solucionó con la colocación de una placa con cerclajes y tornillos aprovechando los orificios distales del cerrojado del PFN.
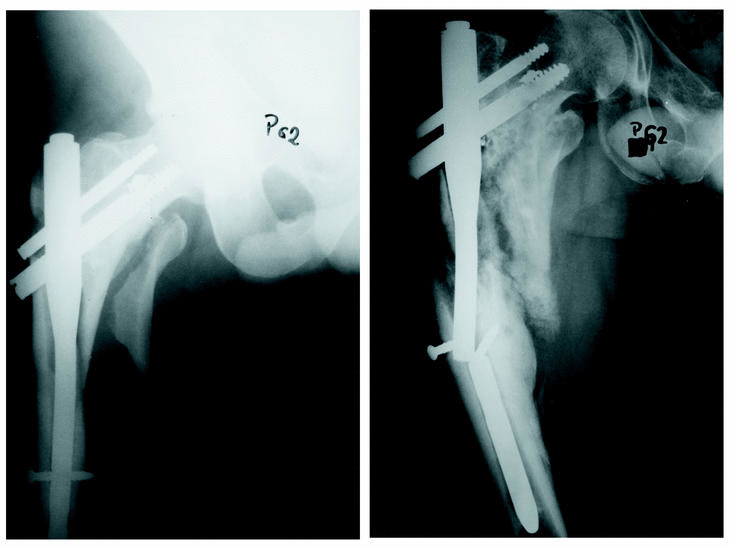
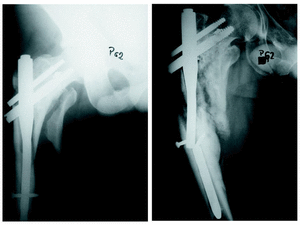
Figura 3. A: Radiografía anteroposterior de un paciente varón de 32 años de edad que, tras un accidente de tráfico, presentó esta fractura persubtrocantérea de fémur. Radiografía del postoperatorio inmediato. B: Al año de la intervención, y tras un nuevo traumatismo sufre una nueva fractura femoral con rotura del PFN; se solucionó colocándole un clavo AO fresado cerrajado.
DISCUSION
Las fracturas de cadera constituyen un problema sanitario grave y en aumento para la mayoría de los países desarrollados1-3; por ello, no cesan los continuos avances en el tratamiento de las mismas5-7. El implante ideal para las fracturas de la región trocantérea y/o subtrocantérea es aún materia de discusión9. El clavo femoral proximal de la AO (PFN) es un dispositivo intramedular, por lo que soporta muy bien las fuerzas resultantes que pasan por la fractura mientras se produce la consolidación9,10; por otro lado, dispone de 2 tornillos cefálicos superiores que permiten el deslizamiento y la impactación del foco de fractura, además de prevenir la rotación y, por último, posee un doble bloqueo distal con posibilidad de dinamización, si se desea, según el tipo de fractura12,13.
La limitación principal de este estudio radica en la ausencia de comparación directa con otros métodos de tratamiento, la comparación con los resultados de otros centros es difícil por la escasez de artículos publicados sobre dicho implante y por la falta de homogeneidad con las muestras que se referencian en los mismos; no obstante, sí se pueden realizar algunas comparaciones con respecto a otros dispositivos disponibles en el mercado para el tratamiento de dichas fracturas. Los sesgos en la recogida y manejo de la información se han intentado evitar mediante la asignación de un único médico para la evaluación de todos los pacientes.
Con respecto a los datos epidemiológicos, tenemos una edad media para la fractura trocantérica hasta 5 años menor que la recogida en otros estudios1,14, tampoco coincide nuestra serie en el porcentaje mujer/varón que en la mayoría de las series supera el 7/12,4,15, y que es menor en nuestros pacientes. La estancia hospitalaria de nuestros pacientes también es mucho más baja que la mayoría de los estudios publicados; así como el tiempo de demora quirúrgica y la mortalidad4,15-18.
Con otro implante endomedular, el clavo Gamma (Howmedica) se recogen complicaciones como fracturas femorales bajo la punta del clavo que llegan hasta el 18%19,20, mientras que sólo aparece un caso en nuestra serie; algunos autores achacan esta diferencia al diferente diseño distal de ambos clavos y a la zona de transición de la curva anatómica de 6° más proximal en el PFN que en el clavo Gamma. También se puede encontrar una mayor necesidad de transfusión con el clavo Gamma que en nuestra serie con el PFN, probablemente por el fresado del fémur que precisa el clavo Gamma9.
Si revisamos algunas series publicadas con clavos de Ender encontramos peores resultados que con el PFN tanto en términos funcionales como en tasa de reintervención, de rotación externa y de acortamiento residual, al menos en fracturas inestables10,11,21,22. Con respecto a la angulación en varo residual, en nuestra serie aparecen cifras muy similares a las de los clavos de Ender (10-15%)11, con la salvedad que en nuestros casos con PFN ya aparecía en el postoperatorio inmediato en el 80% de los casos y no era debido a una deformidad adquirida; ello demuestra la gran estabilidad que aporta dicho sistema y hace hincapié una vez más en la importancia de conseguir una buena reducción inicial en la mesa de operaciones.
Las comparaciones con los tornillos dinámicos de cadera extramedulares, como el sistema DHS (AO), arrojan sobre todo diferencias en favor del PFN con respecto a fallos mecánicos; algunas series recogen extrusiones proximales del material hasta en un 12,6% frente al 7,5% de nuestros pacientes22.
Las tasas de complicaciones médicas generales (complicaciones cardiorrespiratorias, infecciones genitourinarias, trombosis venosa profunda, etc.) son muy similares en todos los estudios y parecen ser independientes del implante utilizado18.
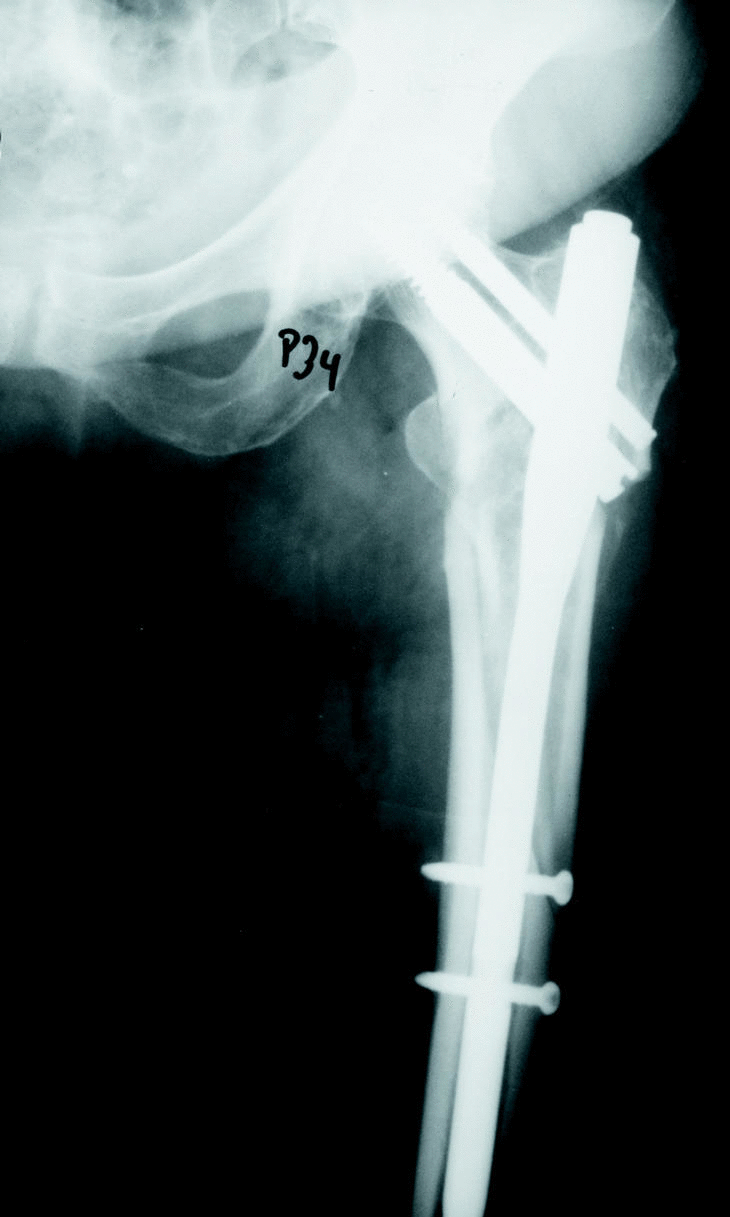
La mayoría de los autores está de acuerdo en que el objetivo fundamental del tratamiento de las fracturas de cadera es evitar el encamamiento del enfermo4,8,23 (fig. 4); para ello un dispositivo que aporte una gran estabilidad, incluso en fracturas muy inestables, logrará dicho objetivo y por tanto disminuirá la morbimortalidad asociada al problema y las consecuencias socio-sanitario-económicas subsiguientes. Algunos estudios de coste sanitario recogen que la aparición de complicaciones en la evolución de las facturas de cadera puede incluso triplicar los gastos, sobre todo si se precisa reintervenir al paciente24,25.
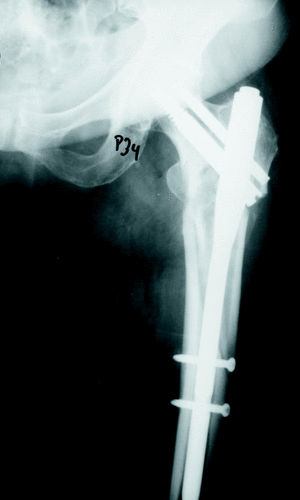
Figura 4. Mujer de 82 años que muestra una fractura persubtrocantérea inestable. Radiografía a los 2 meses, la paciente ya estaba caminando sin ayuda para la marcha y con carga completa indolora.