Llaman poderosamente la atención, bajo el prisma de unos ojos del año 2006, en este artículo publicado originalmente en el Acta Ortopédica-Traumatológica de 1952, dos aspectos singulares: la escasa casuística recogida, aportando exclusivamente dos casos y el que haya sido motivo de una Comunicación Oficial al IV Congreso Nacional de la So-ciedad Española de Cirugía Ortopédica y Traumatología (SECOT), celebrado en Barcelona en octubre de 1952, con esta escasez de casos. Sin embargo, pueden comprenderse por el avance científico espectacular ocurrido en las últimas décadas sobre el conocimiento de la luxación posterior del hombro en todas sus vertientes. Es también preciso decir que a la sazón, las casuísticas recogidas en la literatura médica abarcaban a lo sumo 12 casos y habitualmente eran casuísticas de un solo dígito.
No obstante, el artículo, a la luz de los conocimientos de su época, apunta datos que tienen una absoluta vigencia actual. Comentaremos escalonadamente cada uno de los aspectos expuestos a lo largo del manuscrito.
Analizando la epidemiología, la etiología y el mecanismo de producción, el Dr. Gubern Salisachs hace hincapié en la rareza de la luxación y en la habitual tardanza en su diagnóstico, lo que condiciona sus frecuentes malos resultados. La incidencia exacta de esta lesión, hoy día mejor encuadrada como un subtipo de la inestabilidad posterior del hombro, sigue siendo una desconocida por las pocas series publicadas y la mezcla de diferentes tipos de inestabilidad. Se ha establecido una cifra del 2 al 4% de pacientes que padecen una inestabilidad posterior del hombro1, aunque la luxación posterior aguda asociada a fracturas es mucho menos frecuente, de menos del 1%2. La inestabilidad es más frecuente y esencialmente ocurre en el mundo del deporte de alta competición. Sigue pues vigente el criterio sobre su rareza y difícil diagnóstico, llegando las cifras de lesiones desapercibidas hasta un 60-80% de los casos3. Hay que buscar su justificación en el exceso de confianza a la hora de interpretar las radiografías antero-posteriores del hombro, con incorrectas o ausentes proyecciones axiales o laterales, aunado todo ello a manifestaciones clínicas a veces engañosas. En alguna serie publicada, la media de demora en el diagnóstico ha llegado a ser de un año4.
Es notable destacar la importancia, señalada por el autor, de los ataques epilépticos, las descargas eléctricas o el choque insulínico como mecanismo etiológico de la lesión. Recientemente Bühler y Gerber5 publican una serie de 26 pacientes con 34 hombros afectos de inestabilidad, 17 de los cuales eran inestabilidades posteriores, secundarias a ataques epilépticos. Éste es otro punto fuerte vigente del trabajo, ya que estas causas son un porcentaje importante de las luxaciones provocadas por un mecanismo indirecto, implicando la abducción, flexión y rotación interna del hombro, como sucede en una caída con el brazo extendido. En el ataque epiléptico o en el electroshock, la violenta contracción de los potentes músculos rotadores internos, pectoral mayor, subescapular y dorsal ancho, sobrepasa la débil contratensión de los rotadores externos. Es destacable que los dos casos presentados en el manuscrito son secundarios a una descarga eléctrica y a un ataque epiléptico.
Apunta el Dr. Gubern diversos estudios experimentales sobre el mecanismo de la luxación posterior, estableciendo la lesión del subescapular, la potencial lesión capsular, a veces arrancada del cuello escapular o el desprendimiento del rodete glenoideo, como los responsables de la luxación. Aunque las estructuras implicadas en la luxación todavía no están precisamente definidas en cuanto a su particular contribución a la luxación, sí se sabe por los estudios en cadáveres, seccionando diferentes partes capsulares, que para que exista una luxación franca posterior ha de seccionarse la cápsula posterior desde las 12 horarias a las 6, acompañada de la cápsula anterior desde la 1 a las 3 horarias, incluyendo el ligamento glenohumeral superior. Otro mecanismo de luxación es la sección de la cápsula inferior, desde el borde anterior del ligamento glenohumeral inferior hasta el borde superior de la bolsa posterior del mismo ligamento. No expone el autor el mecanismo directo como causa de la luxación posterior, frecuente en la actividad deportiva o en los accidentes de tráfico.
Clasifica las luxaciones posteriores en función de la intensidad del traumatismo en subacromiales y subespinosas, señalando la frecuencia de lesiones óseas asociadas, bien del troquín o del cuello humeral. Hoy día se conoce la existencia de las luxaciones posteriores subglenoideas, acordes con los estudios en cadáveres seccionando la cápsula inferior con el ligamento glenohumeral inferior3.
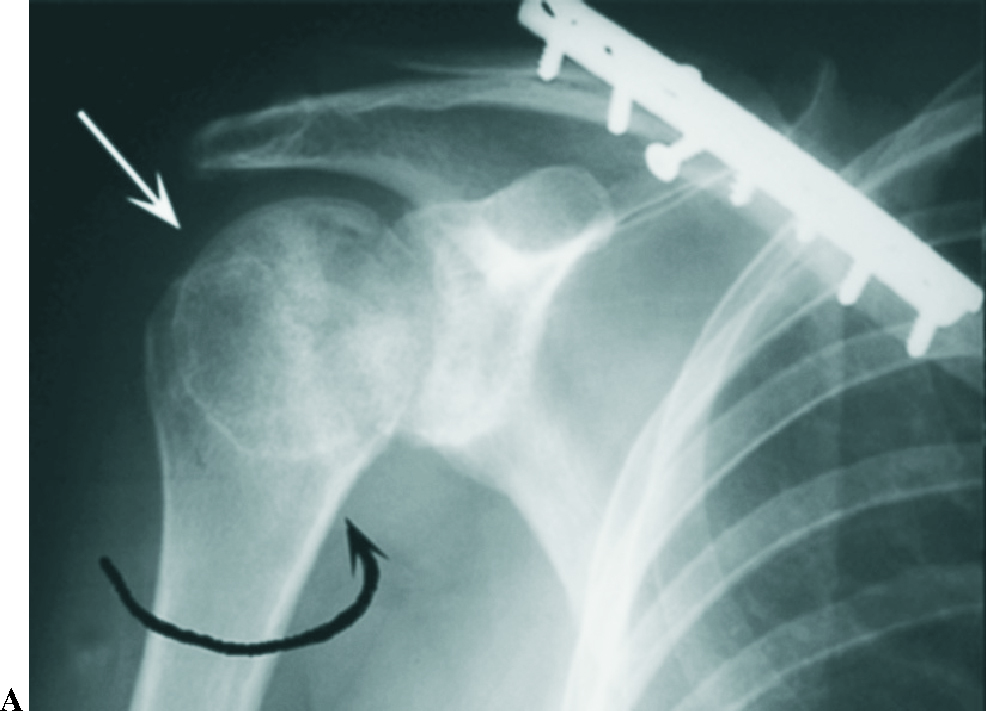
En cuanto a las fracturas asociadas a la luxación posterior del hombro, de rara presentación, al igual que las del troquíter lo hacen con las luxaciones anteriores, las del troquín por lógica de la mecánica de la luxación lo hacen con las posteriores, por el presumible choque de la tuberosidad menor con el reborde glenoideo posterior. Existen casos de asociación con fracturas del cuello del húmero6, la espina escapular7 o la clavícula, que obligan a la cirugía en la mayoría de los casos. La fractura por impactación del reborde posterior de la glena sobre la cabeza humeral hoy día está tipificada como lesión de Hill-Sachs invertida, también denominada lesión de McLaughlin, dato diagnóstico de primer orden en la exploración radiográfica actual no señalado en el trabajo comentado, aunque sí hace referencia el autor a un potencial daño del cartílago en función de la violencia del trauma, sin describir su causa. Tampoco se mencionan las posibles fracturas del reborde posterior glenoideo.
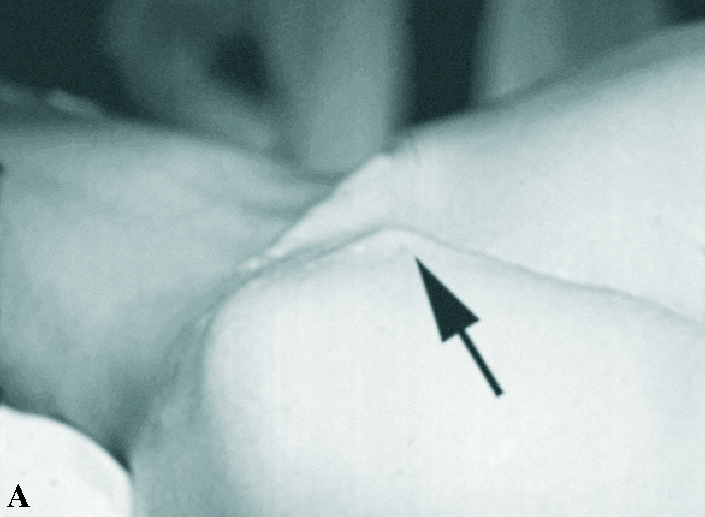
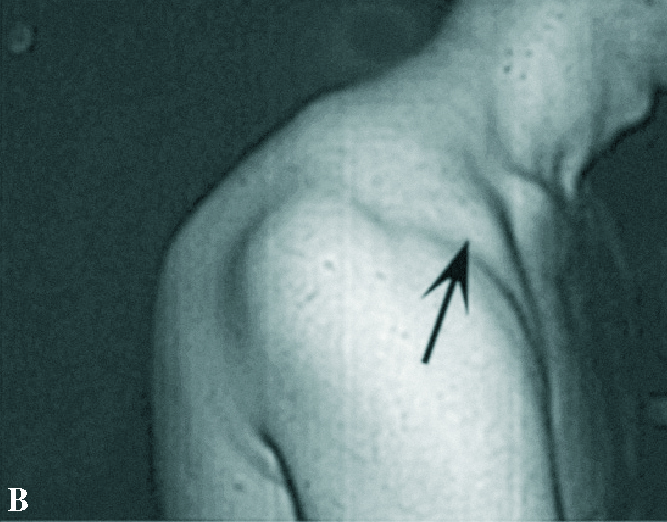
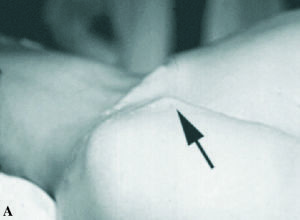
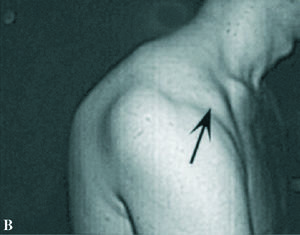
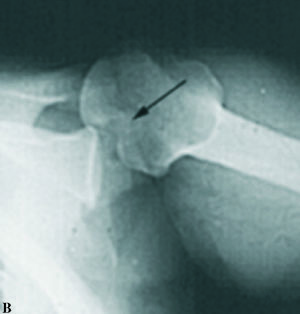
Los datos clínicos descriptivos de la luxación son expuestos con mucha pulcritud y precisión. Señala la presencia de la coracoides prominente (fig. 1), que se puede coger con los dedos, la existencia de una fosa subcoracoidea, el aplanamiento del deltoides y la prominencia que la cabeza humeral hace hacia atrás, sobrepasando el borde posterior del acromion. Define la rotación interna del húmero, la imposibilidad de realizar la supinación del antebrazo y la resistencia a la movilización pasiva hacia la rotación externa. Aunque no hace referencia expresa de la exploración neurológica y vascular obligada, sí que señala en las lesiones asociadas la posibilidad de afectación del plexo braquial o de los vasos axilares, que está presente en su segundo caso.
Figura 1.Fotografías de dos luxacionesposteriores de hombro. (A) Luxación in-veterada con impactación de la cabezaen el borde posterior de la glena. Se ob-serva la prominencia de la coracoides(flecha). (B) Luxación habitual por ines-tabilidad posterior del hombro debida aretroversión de la glena con prominen-cia de la cabeza humeral en posterior ymarcada apariencia de la apófisis cora-coides (flecha).
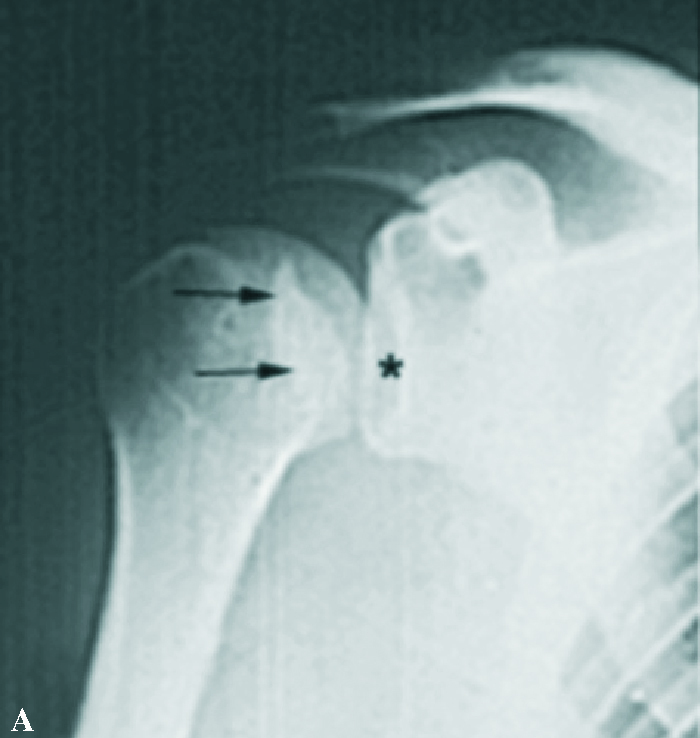
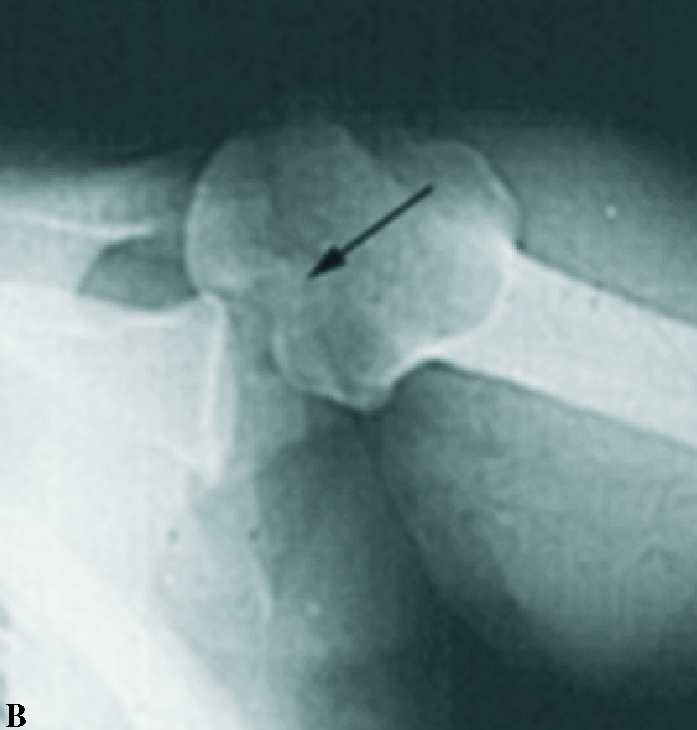
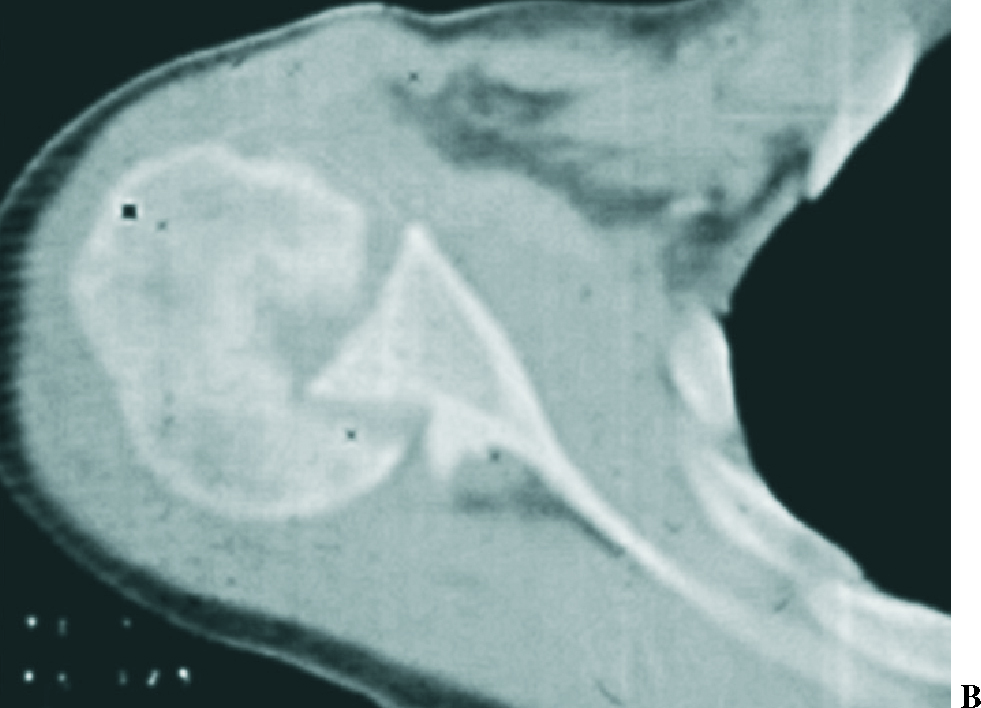
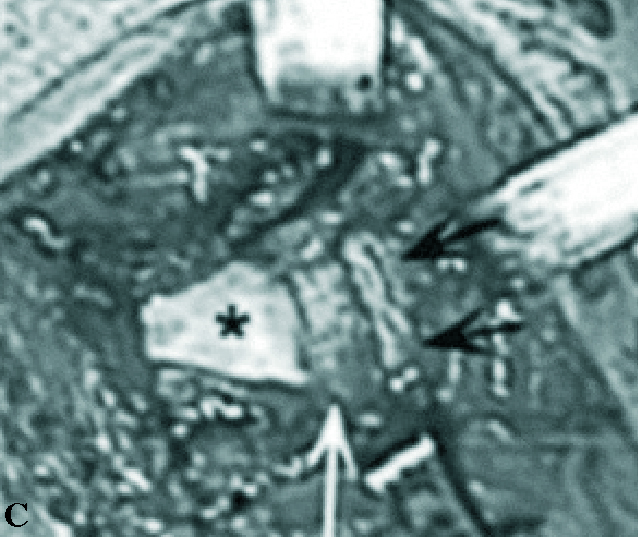
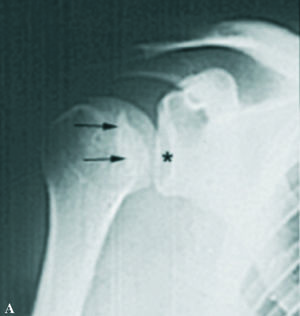
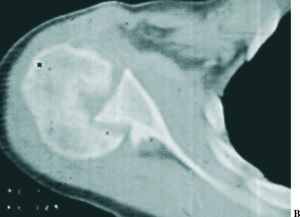
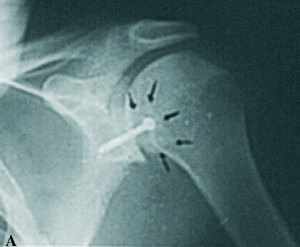
Los datos de la exploración radiográfica, a pesar de su calidad inferior a la actual y de las proyecciones utilizadas no consideradas estándar para los parámetros actuales, definen bien la luxación. Apunta la rotación interna del húmero con disminución de la prominencia del troquíter, su situación por debajo y detrás de la coracoides, solamente posible si es subespinal, y la desaparición de la imagen en media luna formada por la superposición de la cabeza y la glena. Da gran valor a la proyección axial, difícil de obtener por el dolor provocado en el paciente, que es concluyente. Actualmente las proyecciones radiográficas correctas son la frontal con inclinación de 35-45° hacia el eje del cuerpo (proyección frontal real del hombro), la axial de la escápula y la axilar. Se definen hoy día tres signos típicos: el del vacío glenoideo, señalado en el artículo con la ausencia del signo de la semiluna (fig. 2), el signo de los 6 mm del reborde o distancia desde el reborde anterior de la glena hasta la cabeza humeral, que si supera esta cifra es sospechoso de luxación posterior, y el signo del quiste, aludiendo a la radiotransparencia que ofrece el extremo humeral en rotación interna. La proyección axial es determinante, y gracias a la disponibilidad actual de la tomografía axial computarizada (TAC) (fig. 3) su precisión es aún mayor, mostrando la situación posterior de la cabeza y la lesión inversa de Hill-Sachs o de McLaughlin de modo preciso. Otros datos radiográficos apuntados son la presencia de una línea de impactación paralela a la glenoides (fig. 2), correspondiente a la lesión de Hill-Sachs inversa y una disminución del tamaño de la cabeza humeral comparativo con el de la glena.
Figura 2.Imágenes radiográficas deuna luxación posterior aguda de hom-bro. (A) Proyección frontal en la que semuestra la desaparición de la semilunaformada por la superposición de la gle-na y la cabeza humeral (signo del va-cío,*) y la presencia de una línea densasobre la cabeza que denota la presenciade la lesión de Hill-Sachs inversa (fle-chas). (B) Proyección axial exhibiendola situación posterior de la luxación y lamuesca de la lesión de Hill-Sachs inver-sa, por la impactación de la cabeza so-bre el borde posterior de la glena, quees concluyente
Respecto al tratamiento, señala el autor la necesidad de la reducción precoz, que en tal caso no es difícil. No obstante, destaca que en el segundo caso presentado, la reducción se hizo a las 5 semanas de la luxación, ayudándose de una anestesia general con éter-curare para facilitar la relajación muscular. Es curioso destacar que el autor preconiza realizar la reducción con tracción y rotación interna empujando la cabeza humeral desde atrás hacia delante. Tiene sentido esta maniobra para evitar que una rotación externa, aplicada para relajar la cápsula posterior, como preconizan actualmente otros autores8, fracture la cabeza impactada sobre el reborde posterior de la glena o imposibilite su traslación anterior. Parecen aconsejables las directrices actuales aplicando tracción lateral, rotación interna y presión desde posterior a la cabeza humeral luxada, rotando entonces suavemente hasta la reducción9. No existe una firme indicación de realizar la reducción bajo anestesia general, pero sí realizarla bajo sedación y administración de diazepán. En casos inveterados, como el que presenta el autor, debe realizarse la maniobra bajo anestesia general. Es singular el hecho de que coloque el brazo en máxima rotación interna, detrás de la espalda, para lograr la estabilidad de la luxación y evitar la reluxación, lo que parece un contrasentido. Las directrices actuales recomiendan la inmovilización en leve extensión y 0° de abducción en el lateral del cuerpo, y si la reducción es inestable, debe colocarse el brazo en rotación externa, de modo opuesto a lo señalado por el Dr. Gubern, que propiciaría la reluxación y el peligro de palanca de la lesión de Hill-Sachs inversa sobre el reborde posterior de la glena con la consiguiente reluxación. La cirugía abierta por vía posterior se recomienda ante la irreductibilidad, el desplazamiento severo de la cabeza o de un fragmento de la glena o por el riesgo de causar un mayor daño, como en el caso de las fracturas asociadas. El abordaje posterior facilita la reparación o refuerzo capsular posterior9. Se aconseja un período de inmovilización de 4-6 semanas para los pacientes jóvenes y de 2-3 semanas para los mayores, como realiza el Dr. Gubern en sus dos casos. La recurrencia de la luxación posterior es menor que en la anterior, sin cifras precisas, e igualmente con relación a la edad, siendo más proclives los jóvenes.
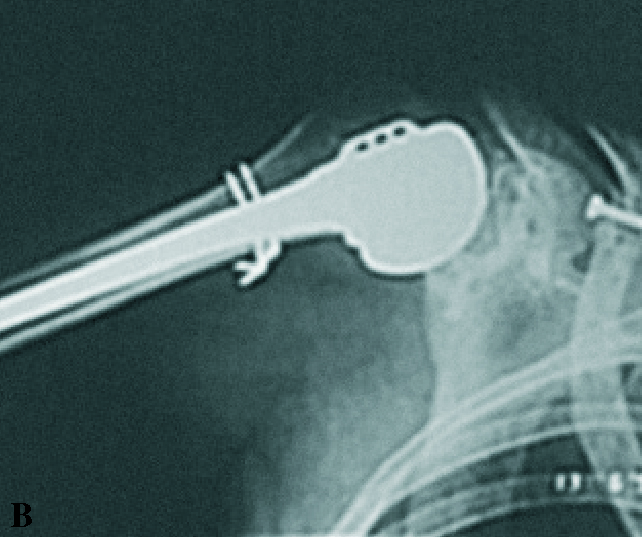
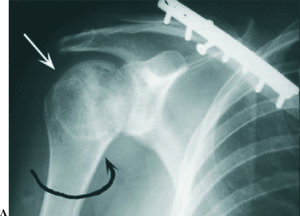
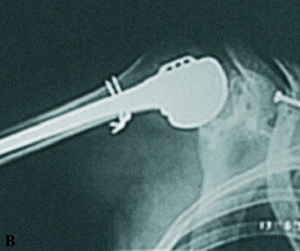
Como es lógico, el autor no aborda la problemática de las luxaciones inveteradas e irreductibles ni la inestabilidad residual por la naturaleza de sus casos. Como comentario cabría añadir que en la obligada cirugía de una luxación antigua irreductible, el abordaje debe ser anterior y en función de la extensión de la lesión de Hill-Sachs se transfiere el subescapular con o sin el troquíter asociado al lecho de la lesión, fijándolo con suturas o un tornillo, se implanta un aloinjerto osteoarticular5 o se sustituye la cabeza por una hemiartroplastia cuando la lesión supera el 50% de la superficie de la cabeza, a veces asociando algún injerto óseo para defectos relacionados9 (fig. 4B).
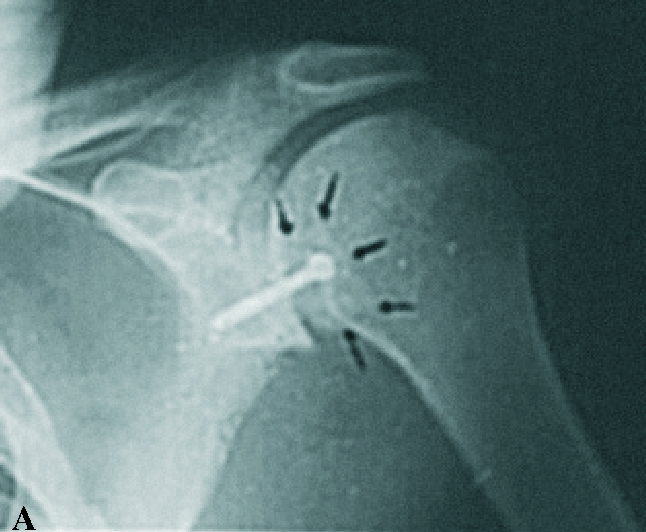
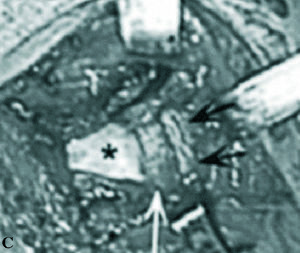
Para las inestabilidades residuales se han propuesto muy diversas técnicas, utilizando los tejidos blandos, como la técnica de reparación de Bankart posterior, las plicaturas o deslizamientos capsulares posteriores, la traslación posterior del tendón del bíceps, la técnica de Putti-Platt posterior, la utilización de injerto de fascia lata, la plicatura de la cápsula posterior por vía anterior, la plicatura artroscópica con reparación del labrum10, la retracción electrotérmica artroscópica11 o la ya mencionada trasposición del subescapular. Recientemente Spencer y Brems12 han publicado una simple técnica para tratar las luxaciones posteriores bloqueadas modificando la técnica de McLauglin, mediante el anclaje del subescapular a la lesión de Hill-Sachs inversa, utilizando anclajes en el lecho que fijarían el músculo al mismo. Las intervenciones óseas se utilizan en casos de exceso de retroversión humeral, realizando la osteotomía rotatoria del húmero, o en casos de retroversión o hipoplasia glenoideas, en los que se utiliza la osteotomía en cuña de apertura del cuello glenoideo posterior (fig. 4C) o los topes óseos semejantes al Eden-Hybinette anterior13 (fig. 4A). Supera a este comentario el abordaje de las inestabilidades no traumáticas, muchas de ellas multidireccionales.
Figura 3. Imágenes radiográficas de una luxación inveterada de hombro derecho, cuya fotografía se muestra en la figura 1A. (A) Proyección frontal que muestra la rotación interna del húmero al desaparecer el cuello y mostrar una radiotransparencia mayor la cabeza humeral. Se asocia una fractura de la clavícula con una osteosíntesis de estabilización. (B) Corte axial de tomografía axial computarizada (TAC) del hombro que define la luxación posterior inveterada de la cabeza humeral encajada sobre el borde posterior de la glena («en mordida») y grave destrucción. La figura 4B muestra el aspecto radiográfico postoperatorio tras la implantación de una hemiprótesis articular.
Figura 4. (A) Radiografía postoperatoria de una luxación inveterada posterior de hombro tratada con técnica de Eden-Hybinette, colocando un tope óseo posterior atornillado. (B) Hemiprótesis de sustitución de la cabeza humeral en una luxación inveterada de hombro con grave destrucción de la cabeza humeral (caso de la figura 1A). (C) Fotografía intraoperatoria de una osteotomía de la glena humeral en una luxación habitual de hombro por déficit de anteversión de la glena por abordaje posterior (caso de la figura 1B). (Cabeza humeral:*, flecha blanca: reborde de glena y flechas negras: injerto del acromion.)