Como insisten Wilson y McKeever1, la luxación anterior del hombro es frecuente y correctamente tratada. La posterior es rara y por lo general no se trata en forma adecuada hasta pasadas unas semanas o meses. En un caso de luxación posterior del hombro, probablemente el de más reciente publicación, la luxación fue ignorada durante tres meses (Camelot y Rohart)2. La rareza de la luxación posterior explica la tardanza en el diagnóstico. Como consecuencia de ello, casi nunca se obtiene una restitución funcional completa, y el pronóstico, por lo tanto, resulta mucho más desfavorable que en la luxación anterior.
Astley Cooper3, en 1839, refiere un caso de luxación posterior del hombro en ocasiones de un ataque epiléptico. En 1855, Malgaigne4 recopila 34 casos, tres de los cuales eran personales. En siete había un antecedente de importancia: la epilepsia. Dice que el primer caso registrado data de 1804. En 207 luxaciones del hombro, Krönlein5 no refiere ningún caso anterior. En 1924, Vanltancoli6 describe cinco casos entre 104 luxaciones del Instituto Rizoli. Manfredi7 describe un caso en el Instituto Raquítico de Milán. Böhler8 ha observado 116 luxaciones del hombro en siete años; sólo en un caso la luxación era posterior. En 1937, Thomas9 publica siete casos de luxación posterior escapulohumeral. En cuatro de estos casos la luxación se presentó durante un ataque epiléptico. En otro caso se presentó a consecuencia de una descarga eléctrica de alta tensión. Thomas9 examinó 6.000 radiografías del hombro; sólo en cuatro de ellas pudo comprobar la existencia de luxación posterior. Wilson y McKeever1 comprobaron que en 260 luxaciones del hombro, cuatro eran posteriores (porcentaje del 1,5 por 100). Describen 12 casos personales; en tres de ellos la causa fue la contracción muscular de una crisis epiléptica, y en otro, una descarga eléctrica; en ocho casos existía además una fractura. En 1950, Franzoni10 publica un caso de luxación posterior del hombro a consecuencia del choque insulínico. Jimeno Vidal11 cuya experiencia traumatológica es vastísima, nunca ha visto una luxación posterior del hombro.
Lo que acabamos de exponer pone de manifiesto: 1.o, la rareza de la luxación posterior del hombro; 2.o, la importancia que en su génesis puede tener una contracción muscular anormal (crisis epiléptica, descarga eléctrica, choque insulínico, etc.). Es posible que se haya presentado en algún caso como complicación del electrochoque, aunque no lo hemos podido comprobar en la literatura revisada.
Experimentalmente, en el cadáver se provoca la luxación si con el brazo en adducción se efectúa un movimiento forzado en rotación interna (en muchos accidentes, al caer el individuo y apoyarse sobre la mano correspondiente, la cabeza debe hacer presión no sólo hacia atrás, sino también hacia arriba). Según Malgaigne4 y Constantini12, el mencionado movimiento de rotación interna da lugar al arrancamiento del subescapular, pues, si no, este músculo impediría que el troquín quedase detrás del borde posterior glenoideo. La rotura del subescapular se produjo en el caso de Franzoni10 con el brazo en abducción y rotación externa, en ocasión de un choque insulínico.
Según Moulin y Keith13, los ligamentos y la cápsula no son lesionados, pero el rodete glenoideo queda desplazado. Sin embargo, los hallazgos operatorios (difíciles de valorar, ya que la operación se hace casi siempre mucho tiempo después del traumatismo) hacen suponer la existencia de un desgarro de la cápsula o un arrancamiento de ésta del cuello de la escápula (Rofwe y Yee14).
Si el traumatismo es poco intenso (contracciones epilépticas, choque insulínico, caída, etc.), la luxación es subacromial. La pequeña tuberosidad descansa en la fosa glenoidea o, con más frecuencia, detrás de ella. El borde posterior glenoideo corresponde a la corredera bicipital. Si el trau-matismo es muy intenso, puede excepcionalmente alojarse la cabeza debajo de la espina del omóplato (variedad subespinosa).
La luxación puede ir o no acompañada de fractura; sin embargo, aunque el tratamiento sea poco intenso, se ha de lesionar el cartílago articular humeral. Puede fracturarse la pequeña tuberosidad, provocarse una línea de fractura vertical en la cabeza o desprenderse un pequeño fragmento del cuello. Si el traumatismo es muy intenso, se produce una fractura completa del cuello; la cabeza queda situada detrás, y la diáfisis, delante.
Se admite que en la dirección en que se desplaza la cabeza humeral no pueden lesionarse directa o indirectamente el plexo braquial (Wilson y McKeever1). Sin embargo, en la observación número 2 existía a las cinco semanas del traumatismo una impotencia funcional casi completa de la mano correspondiente.
El diagnóstico se hace fácilmente si se piensa en este tipo de luxación y se ve al paciente poco después del traumatismo o pasados varios días, cuando la tumefacción de la región ha desaparecido. La sintomatología no es tan evidente como en la luxación anterior. Faltan: el hachazo (aunque el deltoide hace menos prominencia en este lado), la abducción del brazo y la cabeza humeral no se encuentra debajo de la clavícula, existe una fosita subcoracoidea (Franzoni10), espacio depresible que se extiende también debajo del acromion. La apófisis coracoides, fácilmente palpable, puede cogerse con los dedos. El deltoides está más o menos aplanado y la cabeza humeral, en lugar de estar recubierta por el acromion, sobrepasa el borde posterior de éste, lo que se comprueba por la inspección y sobre todo por la palpación. Existe una rotación interna del húmero con imposibilidad de efectuar una supinación que permita al dorso de la mano tocar el plano de la mesa, si el enfermo está en decúbito supino sobre ello.
Si se intenta movilizar pasivamente, se comprueba la resistencia elástica propia de las luxaciones. La resistencia es, sin embargo, tan intensa que cualquier movimiento del húmero mueve la escápula.
La exploración radiológica es muy demostrativa si se practica en posición lateral (axilar). La radiografía frontal da indicaciones de valor si se sabe interpretar. Hay que tener presente que en la luxación posterior de la cabeza está en rotación interna. Mynter15 observó que la tuberosidad mayor queda inmediatamente por debajo y detrás de la coracoides (imagen que nos parece difícilmente de hallar si la desviación no es muy intensa). Bonadeo Ayroro16 observa una disminución del saliente de la gran tuberosidad y desaparición de la sobra o imagen en media luna formada por la superposición de la cavidad glenoidea y el húmero. Rendich y Poppel17 observan que la pequeña tuberosidad forma el borde medial de la sombra de la cabeza humeral y que el tercio inferior del borde glenoideo no queda cubierto por la sombra de la mencionada cabeza. Franzoni10 comprueba en su caso que la corredera bicipital quedaba encajada en el borde posterior de la cavidad glenoidea; el troquiter quedaba detrás de ésta.
Hemos de tener en cuenta que aparte de las variaciones individuales en el contorno de la cabeza humeral en rotación interna --posición en la cual está la cabeza en la luxación--, la sombra del troquíter o gran tuberosidad es menos manifiesta en rotación interna, en la cual la pequeña tuberosidad corresponde a la fosa glenoidea.
A pesar de la poca profundidad de la articulación escápulo-humeral la radiografía estereoscópica puede ser útil y demostrativa, como en el caso de Franzoni10, en el cual se comprobó que coincidían en un mismo plano el surco bicipital y el borde posterior de la cavidad glenoidea.
La radiografía lateral (axilar), que requiere un cierto grado de abducción molesto para el paciente, es muy demostrativa, especialmente si la coracoides resulta visible, pues entonces se comprueba la distancia que le separa de la cabeza (distancia mínima o inexistente en la luxación anterior).
La reducción de la luxación no es difícil si se efectúa precozmente. El mantener la reducción todo el tiempo necesario hasta que las lesiones de las partes blandas u óseas hayan cicatrizado, presenta indudables dificultades.
La reducción debe efectuarse con anestesia general. Se tracciona el húmero con el antebrazo en semiflexión y se incrementa la rotación interna al mismo tiempo que se hace presión en la cabeza del húmero hacia adelante. La reluxación se presenta con gran facilidad. Wilson y McKeever1 la han observado en tres de los cuatro casos tratados mediante reducción incruenta. En uno de estos pacientes mantuvieron la segunda reducción inmovilizando el húmero en rotación interna acentuada, con el antebrazo colocado detrás de la espalda durante tres semanas. Como consideran, con razón, muy incómoda esta posición, han empleado en dos de sus enfermos --uno de ellos con luxación bilateral-- unos alambres con los que, desde la piel del acromion, perforan la cabeza humeral ya reducida (la reducción tuvo que ser incruenta en el caso bilateral). La perforación la efectuaron con anestesia, estando el antebrazo encima del abdomen. Los alambres se cruzan a nivel de la cabeza y se extraen a las tres semanas, iniciándose entonces el tratamiento funcional.
Wilson y McKeever1 dicen que la luxación posterior del hombro, si va acompañada de fractura, da lugar a una moderada limitación de la abducción y rotación, cuando el diagnóstico y el tratamiento son precoces y correctos. En nuestra observación núm. 2, en la cual existía además de una luxación posterior una fractura de la cabeza, persiste una ligera limitación (no superior a los 10 grados) de los mencionados movimientos.
Afirman también Wilson y McKeever1 que la luxación posterior del hombro, cuando no es reciente y es tratada semanas después del traumatismo, requiere una intervención quirúrgica. En un caso de veinte días practicaron la reducción a cielo abierto. En otro de dos meses consiguieron la reducción incruenta, pero el hombro, inmovilizado en el vendaje de Velpeau, se reluxó.
Creemos que el empleo de curare quizá permita alargar el tiempo durante el cual es posible aún la reducción incruenta. En la observación núm. 2 con anestesia éter-curare (Dr. Miguel) obtuvimos fácilmente la reducción que databa de cinco semanas.
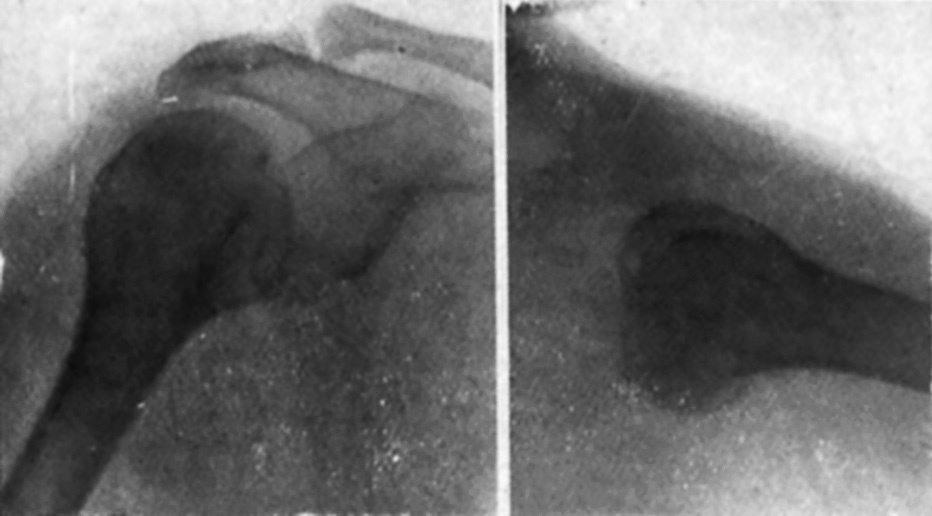
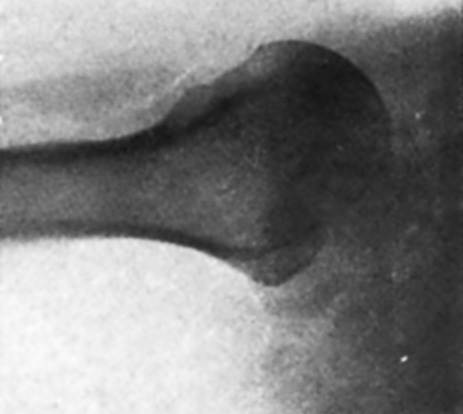
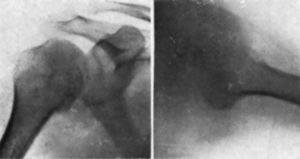
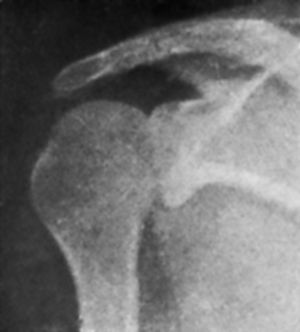
Observación núm. 1. --Isidro D., cuarenta y ocho años. El 7 de septiembre de 1949, involuntariamente, tocó un cable eléctrico en una fábrica. Al notar el paso de la corriente se desprende del cable, haciendo un esfuerzo violento. Inmediatamente nota impotencia funcional completa del hombro derecho. Visto a las dos horas por nosotros, comprobamos: el saliente de la coracoides y del borde anterior del acromion, el deltoides aplanado, la cabeza fuera de su lugar normal y palpable por detrás de la cavidad glenoidea, y ligera rotación interna del húmero. La más ligera movilización pasiva del húmero es muy dolorosa. Diagnosticamos una luxación escápulo-humeral posterior. Una exploración radioscópica anterior parece confirmar la luxación y una fractura de la cabeza del húmero. El dolor que provoca la movilización del hombro nos hace desistir de efectuar una exploración radioscópica lateral (axial). Con anestesia general, cloruro de estilo, se reduce fácilmente la luxación, traccionando en abducción y apretando ligeramente la cabeza al mismo tiempo que se efectúan movimientos de rotación del húmero. Se inmoviliza en adducción. Al día siguiente se practica una radiografía en dos proyecciones (fig. 1). Se comprueba una fractura vertical de la cabeza humeral, lo que da lugar a que éste sobrepase por ambos lados, especialmente el anterior, la cavidad glenoidea, a pesar de la reducción correcta. Se coloca una férula de abducción y se practica una nueva comprobación radiográfica. La radiografía lateral es defectuosa. El 14-IX-49 se comprueba clínicamente la reluxación de la cabeza, lo que confirma la radiografía (fig. 2). Con anestesia general éter-curare se reduce la luxación. Se coloca el hombro en rotación interna con el antebrazo detrás de la espalda. Esta posición es incómoda y además dificulta la recuperación ulterior. Por esto nosotros añadimos una almohadilla que hacía fuerte presión sobre la cabeza e iniciamos sesiones de movilización activa, rigurosamente vigilada, a partir de los diez días. La mencionada almohadilla, si está correctamente colocada, permite prodigar más adelante las sesiones de movilización sin un control tan riguroso. A las tres semanas, férula de abducción durante ocho días. A las seis semanas ya escribía. Abducción casi normal a los dos meses. La radiografía (fig. 3) comprueba la buena reducción, aunque la cabeza ha aumentado de anchura y sobrepasa por delante de la cavidad glenoidea. En la actualidad presenta una limitación de 6 o 7 grados del movimiento de abducción y de unos 8 o 9 de los de rotación.
Figura 1. Caso I. Línea de fractura vertical que ensancha la cabeza. Radiografías practicadas el 8-IX-49 (Dr. Vallribera).
Figura 2. Caso I. Radiografía lateral algo oblicua, practicada el 14-IX-49. Reluxación de la cabeza. Sólo está alojada en la cavidad glenoidea la posición de cabeza correspondiente al fragmento fracturado (Radiografía Dr. Vallribera).
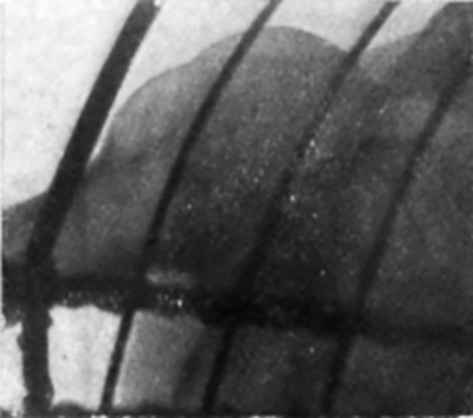
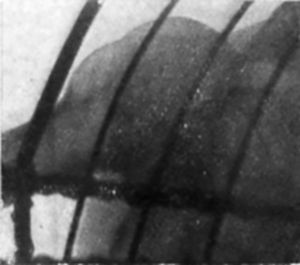
Figura 3. Caso I. No existe luxación, aunque la cabeza, ensanchada por la fractura vertical, sobrepasa por delante de la cavidad glenoidea. (Radiografía Dr. Vallribera).
Observación núm. 2 --Carmen S., cincuenta y cinco años. Hace cinco semanas, en ocasión de presentar su tercera crisis epiléptica, sufre una luxación escápulo-humeral. Se le inmoviliza con el brazo en adducción, y al parecer, a las cuatro semanas se diagnostica la luxación y se intenta su reducción con anestesia general. Una semana después vemos nosotros a la enferma, la cual, debido a su delgadez, presenta muy manifiestos los síntomas típicos de una luxación posterior.
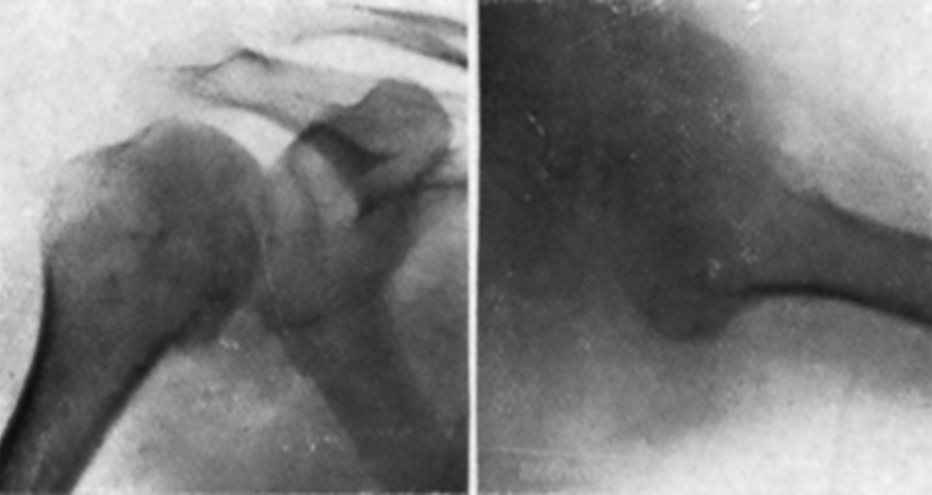
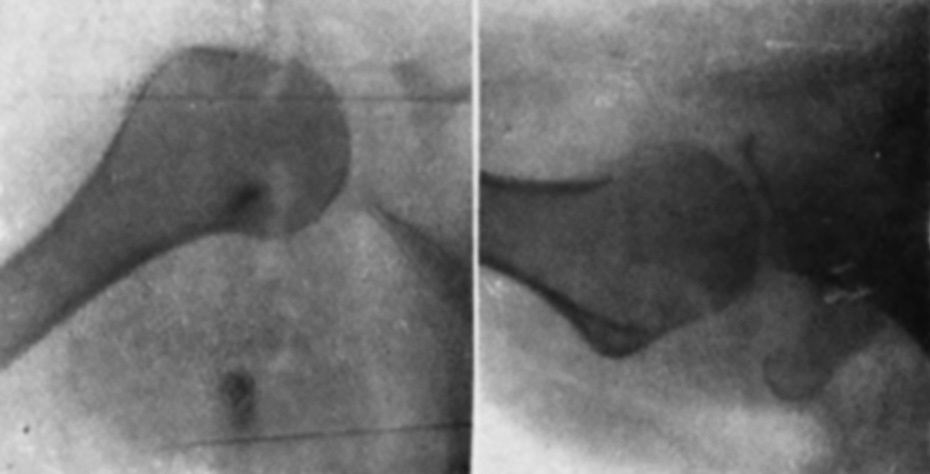
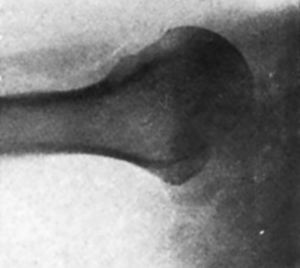
Impotencia funcional completa del hombro. También presenta una impotencia funcional de los dedos de la mano derecha, que ha ido progresivamente acentuándose. Una exploración neurológica somera no demuestra la existencia de zona anestésica alguna. La enferma nos muestra una radiografía (fig. 4 A), practicada poco después de sufrir el accidente y en la cual se comprueba que el tercio inferior de la cavidad glenoidea no está cubierto por la cabeza del húmero. La sombra de la cabeza sobrepasa hacia adentro la del borde posterior de la cavidad glenoidea, el cual parece corresponder a nivel de la corredera bicipital. En proyección lateral se comprueba que la cabeza humeral está desplazada hacia atrás (fig. 4 B). Los síntomas radiológicos son, pues, típicos de una luxación posterior del hombro.
Figura 4. Caso II. A. el tercio inferior de la cavidad glenoidea no está cubierto por la cabeza del húmero. La sombra de la cabeza sobrepasa hacia delante la del borde posterior de la cavidad glenoidea, el cual parece corresponder a nivel de la corredera bicipital. B. En proyección lateral se confirma la luxación posterior. Parece existir un pequeño fragmento óseo alargado en la parte anterior, junto al ángulo que forman la cavidad glenoidea y el húmero.
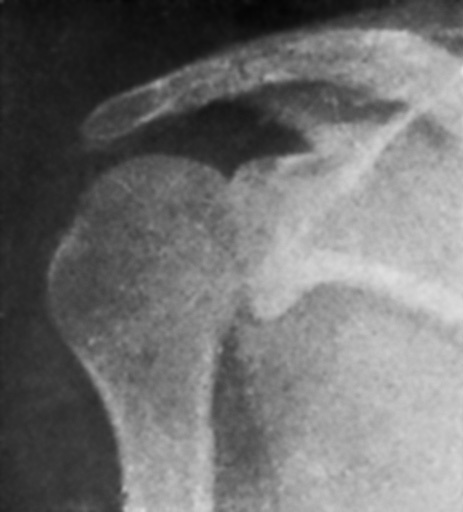
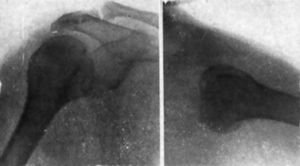
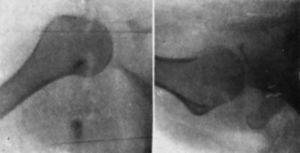
Con anestesia éter-curare se reduce fácilmente la luxación traccionando del antebrazo en semiflexión, aumentando la rotación interna y haciendo presión en la cabeza, de atrás adelante (fig. 5). Se inmoviliza dieciocho días con el brazo en rotación interna (el antebrazo detrás de la espalda) (fig. 6). Al cabo de una semana ya se inicia el tratamiento funcional. Al mes de la reducción, en vista de que existe clínicamente una periartritis, se practica una infiltración del ganglio estelar. A los dos meses de la reducción, restitución funcional completa (fig. 7).
Figura 5. Caso II. Se comprueba la reducción de la luxación en ambas proyecciones.
Figura 6. Caso II. Inmovilización en rotación interna con el antebrazo detrás de la espalda. Obsérvese la almohadilla cubierta por el esparadrapo que hace presión de atrás hacia adelante.
Figura 7. Caso II. Restitución funcional completa. La movilidad de la articulación escápulo-humeral lesionada es mayor que la del otro lado.
CONCLUSIONES
1. En todo traumatismo del hombro, en el cual la resistencia elástica, comprobada con una exploración suave, nos haga pensar en una luxación, pero la deformidad de la región no sea la propia de la luxación anterior, debe pensarse que la cabeza puede haberse desplazado hacia atrás.
2. Este tipo de luxación será más probable si el traumatismo ha sido provocado por una contracción muscular interna (epilepsia, descarga eléctrica, electrochoque, etc.).
3. La radiografía lateral, que es imprescindible practicar en todo traumatismo del hombro que requiera una exploración a los rayos X, es típica en estos casos. La anterior lo es si se tiene experiencia de las imágenes normales de la articulación en rotación interna.
4. Si se trata de una luxación que lleva varias semanas, la anestesia con curare, con buena sincronización entre el anestesista y el cirujano, es de indudable utilidad para obtener la reducción en estos casos (observación núm. 2)*.
5. La inmovilización en rotación interna con el antebrazo colocado detrás del tronco permite mantener la reducción. Los inconvenientes de este método quedan paliados si a partir de la primera semana se practican sesiones de movilización activa rigurosamente vigiladas. La vigilancia consiste en hacer presión sobre la cabeza hacia adelante durante las mencionadas sesiones. La colocación correcta de una almohada que haga presión en el sentido mencionado permite: a) dis-minuir la vigilancia; b) intensificar el tratamiento funcional.
*Comunicación al IV Congreso Nacional de la S.E.C.O.T. Barcelona, octubre de 1952.
*La utilidad del curare en Traumatología nos parece que ha sido poco encomiada.