La introducción de las técnicas de cirugía mínimamente invasiva (CMI) en la artroplastia de cadera se ha acompañado de una profunda controversia entre los cirujanos dedicados a este tipo de procedimientos, que se ha acentuado por la rápida difusión de estas nuevas técnicas en los medios de comunicación, favorecida, en parte, por intereses comerciales1-3. En líneas generales, estas técnicas pueden clasificarse entre abordajes de una incisión (postero-lateral o anterior) o de dos incisiones, asociándose a resultados y complicaciones específicas1-4.
Cinco años después de su popularización, no hay estudios concluyentes acerca de las ventajas de estos procedimientos, existiendo publicaciones a favor y en contra4. Los defensores de estos nuevos procedimientos postulan que permite disminuir el dolor en el postoperatorio inmediato y el consumo de fármacos, que existe un menor sangrado per-operatorio y menores necesidades transfusionales, que se acompaña de una recuperación funcional precoz que permite menores necesidades de tratamiento rehabilitador y una menor estancia hospitalaria, así como un mejor resultado estético. Se afirma, además, que abarata los costes por proceso1,5,6.
Los detractores de estas técnicas se cuestionan si realmente es un avance técnico o una moda7, pues hay numerosa bibliografía que refleja resultados clínicos semejantes8. No se ha demostrado que la CMI tenga menor incidencia de complicaciones9,10. Existe cierto consenso en aceptar que se produce un menor sangrado per-operatorio9. No siempre se acompaña de menor dolor, menores necesidades de rehabilitación y menor estancia hospitalaria. Finalmente, más allá de las cuestiones semánticas, podríamos estar ante técnicas de incisión mínima, dado que generalmente se utilizan los mismos implantes y la técnica quirúrgica debajo de la piel es prácticamente la misma7,11,12.
El análisis detallado de la bibliografía a favor de estas nuevas técnicas deja entrever que para «optimizar» las ventajas de la CMI se han introducido cambios en el protocolo anestésico, analgésico y rehabilitador que son en sí mismos un significativo avance. Estas modificaciones van más allá de los cambios en la instrumentación y la técnica quirúrgica, y pueden modificar sustancialmente los resultados6,13.
Para determinar la influencia que tiene la técnica de la CMI de incisión única por vía postero-externa como abordaje para una prótesis total de cadera se diseñó un estudio prospectivo, controlado, con 80 pacientes con edad, peso y talla semejantes, en quienes se utilizó el mismo tipo de implante. Siguiendo el mismo protocolo de cuidados per-operatorios en todos los pacientes.
MATERIAL Y MÉTODO
En el período entre noviembre de 2003 y julio 2004 se incluyeron en el estudio un total de 80 pacientes candidatos a recibir una artroplastia total de cadera. En todos los casos el diagnóstico fue de coxartrosis primaria. Se excluyeron aquellos pacientes con índice de masa corporal mayor de 28, coxartrosis hipertrófica y displasia de cadera. Los pacientes fueron distribuidos en dos grupos según el día que acudían por primera vez a nuestra consulta, de modo que se incluyeron 40 en el grupo de CMI y los otros 40 en el grupo de la cirugía estándar. Los pacientes de cada grupo eran operados por dos cirujanos diferentes, de la misma unidad, que realizaban un sólo tipo de técnica en los pacientes incluidos en el estudio.
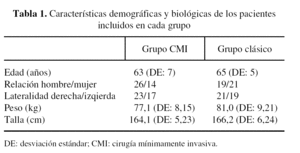
Las características demográficas de los pacientes se muestran en la tabla 1. No se apreciaron diferencias significativas entre grupos en lo referente a la edad, el peso, la talla, la relación hombre-mujer y la lateralidad.
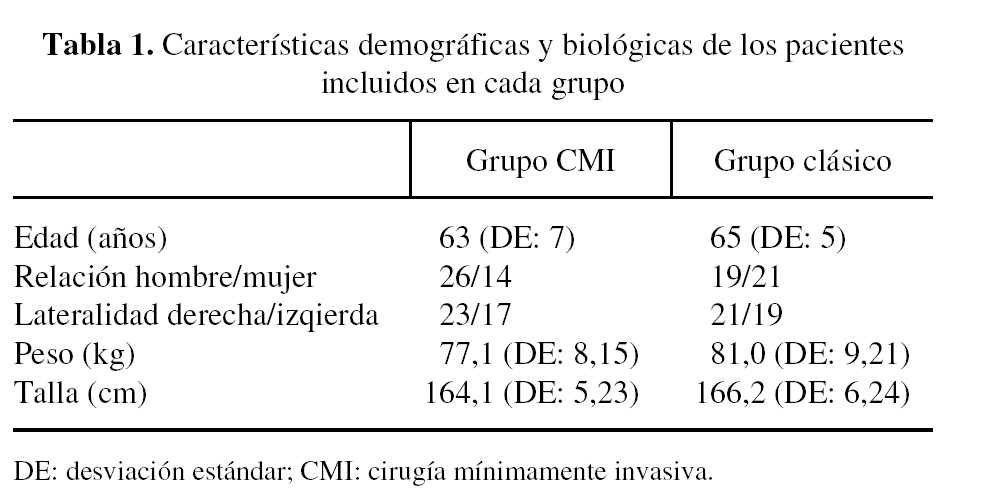
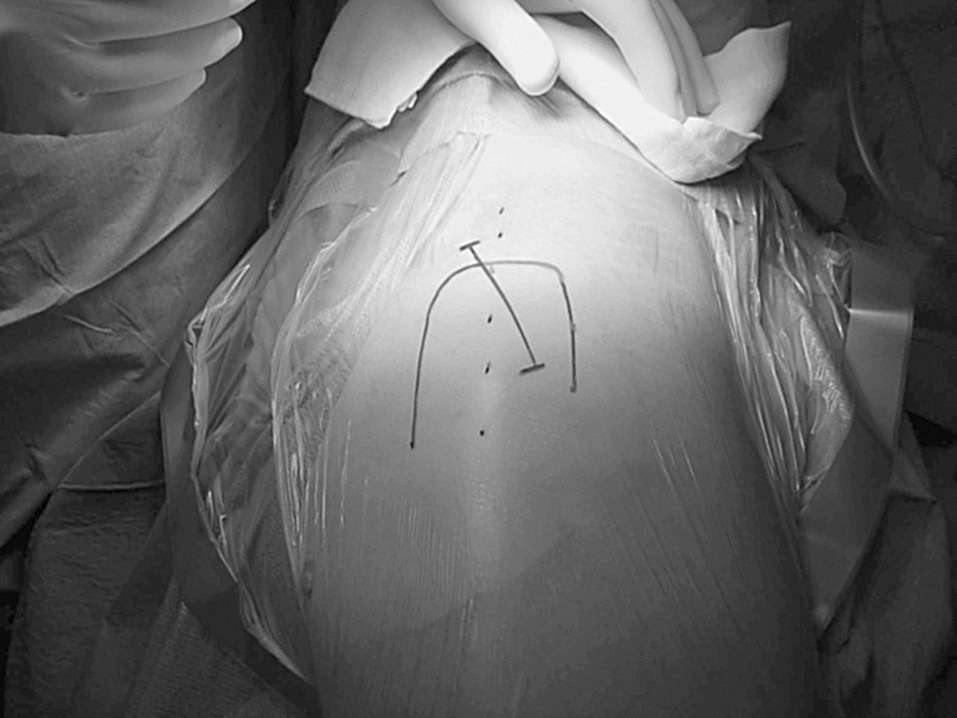
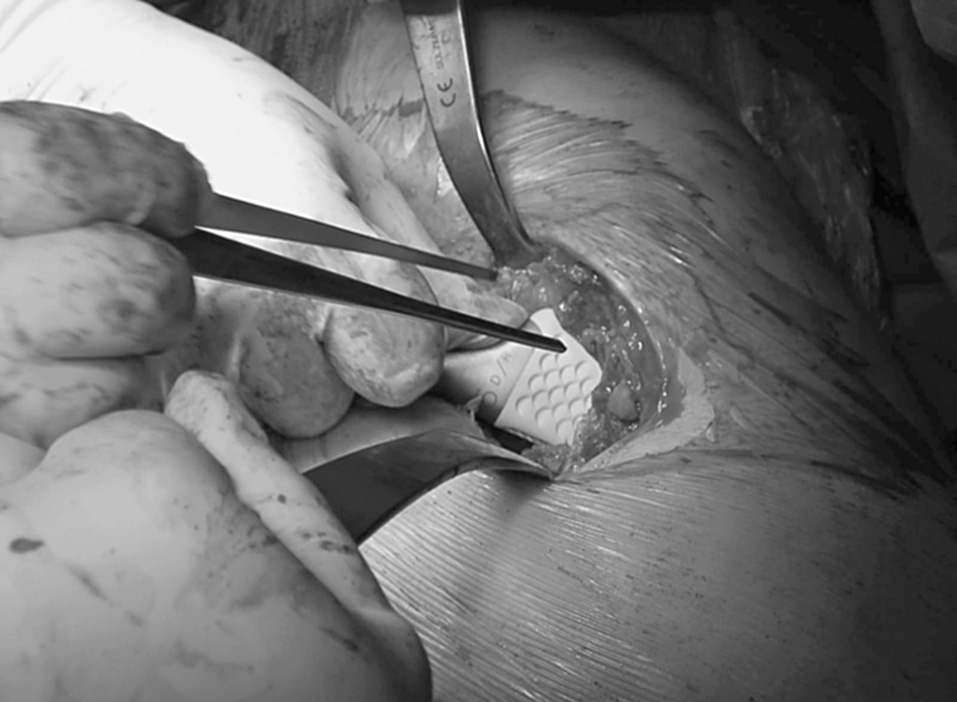
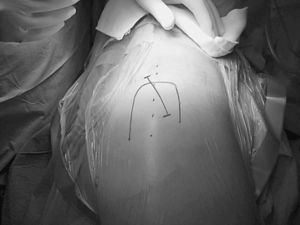
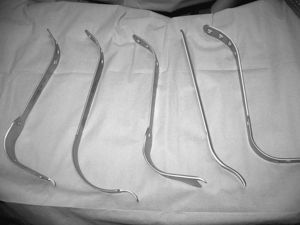
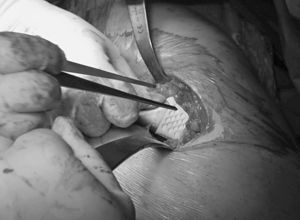
Los pacientes intervenidos por técnica de CMI fueron colocados en decúbito lateral sobre el lado sano, practicándose una incisión de 8,5 cm centrada en la cara posterior de la punta del trocánter mayor, con ligera inclinación posterior y ligero desplazamiento distal (fig. 1). Tras realizar una incisión en la fascia paralela al abordaje cutáneo se exponían los rotadores cortos, que eran referenciados y desinser-tados a ras de su inserción ósea en trocánter mayor. La capsulotomía se practicaba en forma de «L» invertida, conservando parte de la cápsula proximal y retrayendo el colgajo postero-inferior para su posterior reinserción al final del procedimiento. Tras la luxación de la cabeza femoral y la osteotomía de cuello se exponía el acetábulo con separadores especiales para esta técnica (fig. 2). El fresado acetabular se realizaba con un árbol de fresado acodado, para evitar tensiones en la piel, teniendo el impactador acetabular el mismo diseño (figs. 3 y 4). El tiempo femoral se llevó a cabo con separadores especiales que permitían el raspado y preparación femoral con visualización satisfactoria de las referencias óseas (fig. 5). Tras la colocación de los implantes (fig. 6) se procedía al cierre capsular, reinserción de rotadores y cierre por planos habitual. Habitualmente se colocaron dos drenajes aspirativos.
Figura 1. Abordaje postero-externo mínimo utilizado para la cirugía mínimamente invasiva en nuestro estudio.
Figura 2. Juego de separadores empleado para la exposición acetabular.
Figura 3. Exposición y preparación acetabular con árbol de fresado curvado. De este modo se evita la contusión de la piel y el trabajo acetabular bajo la tensión causada por el contacto con el borde de la herida.
Figura 4. Imagen intraoperatoria: cótilo protésico implantado.
Figura 5. Visión intraoperatoria de la colocación del componente femoral.
Figura 6. Vista intraoperatoria final de los implantes.
Los pacientes intervenidos mediante un abordaje estándar fueron colocados también en decúbito lateral sobre el lado sano, realizándose la vía postero-externa de Köcher-Langenbeck. La preparación acetabular y femoral se llevó a cabo con el instrumental y separadores clásicos en cirugía de cadera. También se respetó la cápsula y los rotadores externos, que se reinsertaron al final del procedimiento. Se utilizaron dos drenajes aspirativos.
En ambos grupos la técnica anestésica fue la misma: raquianestesia. Se determinó la longitud final de la incisión y el tiempo quirúrgico.
En todos los pacientes se utilizó un implante anatómico, no cementado, con recubrimiento de hidroxiapatita en cótilo y tercio proximal del vástago (ABG-II®, Stryker). El cótilo es de ajuste por presión, utilizándose siempre 3 puntas de 7 mm, sin precisar tornillos ninguno de los pacientes de este estudio. El vástago fue también de ajuste por presión, pero de anclaje metafisario, con cola delgada, breve y pulida para evitar el crecimiento óseo a ese nivel, lo que obliga a un fresado diafisario de, al menos, un milímetro más que el diámetro de la cola del vástago. En todos los pacientes se utilizó el mismo protocolo antitrombótico con heparina de bajo peso molecular, y antibiótico con la pauta de amoxicilina-clavulámico durante 48 horas.
Para estimar la pérdida hemática sufrida durante el procedimiento quirúrgico se utilizó la variación del hematocrito y hemoglobina observada a las 6 horas de la intervención. Posteriormente, se cuantificó el volumen hemático drenado a las 24 y 48 horas. Los dos días siguientes a la intervención se practicaron controles hematimétricos cada 24 horas. Los criterios transfusionales fueron los siguientes: hemoglobina menor de 7,5 g/dl o hematocrito menor del 24,5% o paciente hemodinámicamente inestable (sudoración, mareos, taquicardia) aun con cifras algo mayores.
El protocolo de recuperación funcional fue el mismo en ambos grupos. Los pacientes eran incorporados en su cama la tarde de la intervención, se intentaba sentar en el borde de la cama a las 24 horas, en una silla alta a las 48 horas, bipedestación al tercer día, deambulación con andador a partir del cuarto y con bastones a partir del sexto, momento en que se ofrecía el alta hospitalaria en cuanto el paciente conseguía una deambulación autónoma.
Se determinó la posición de los componentes protésicos mediante radiografías seriadas. La primera radiografía se obtuvo a las 48 horas. Los siguientes controles fueron a las 6 y 12 semanas, 6 y 12 meses. Se determinó la altura, anteversión e inclinación acetabular y el contacto del cótilo en las tres zonas de Charnley y DeLee del acetábulo; la alineación del vástago en el canal femoral, tanto en el plano anteroposterior como axial, la altura del vástago y su posible hundimiento durante el primer año postoperatorio, así como la talla del vástago para conseguir un relleno óptimo de la metáfisis femoral, conservando un manguito de hueso esponjoso en torno al implante.
Se determinaron las necesidades de rehabilitación en ambos grupos, el momento en el que los pacientes dejaban un bastón y cuando conseguían la marcha de forma autónoma. La valoración clínica final respecto al preoperatorio se realizó mediante la escala de Merle D'Aubigné. Se constataron todas las complicaciones acaecidas a lo largo del año de seguimiento y el grado de satisfacción final de los pacientes.
El número de pacientes incluidos en cada grupo se decidió teniendo como objetivo alcanzar un número suficiente para tener una muestra considerada estadísticamente representativa de la población objeto de estudio a lo largo del seguimiento. El análisis estadístico se realizó utilizándose la prueba de chi cuadrado para la comparación de porcentajes; para las medias la «t» de Student-Fisher para los datos libres o apareados según conviniera, y el coeficiente de correlación de Pearson. Se asumió un error tipo * del 5%.
RESULTADOS
La longitud de la incisión en el grupo de técnica de CMI fue de 9 cm (mínimo: 8; máximo 10); y 19,9 cm (mínimo 17; máximo: 24) en el grupo estándar. El tiempo quirúrgico medio fue de 100 minutos en el primer grupo (desviación estándar [DE]: 25,3) y de 107 en el segundo (DE: 27,2). No hubo complicaciones intraoperatorias en ningún paciente.
La hemoglobina pre-operatoria fue de 14,78 g/dl en el grupo de CMI y de 14,4 g/dl en el grupo estándar. A las 6 horas de la intervención se apreció un descenso de 3,65 g/dl (DE: 1,02) en el grupo de CMI, y de 5,15 g/dl (DE: 1,30) en el grupo estándar (p = 0,047). A las 24 y 48 horas se apreciaron descensos adicionales de 0,40 y 0,25 g/dl en el primer grupo y de 0,5 y 0,3 g/dl en el segundo. Las diferencias no fueron significativas.
El volumen hemático recogido en los drenajes aspirativos fue de 449 cc (DE: 171,6) al primer día y de 165 cc (DE: 85) el segundo día para el grupo de CMI. Para el grupo estándar fueron de 476 cc (DE: 147,6) y 161 cc (DE: 97,7), respectivamente. Estas diferencias no fueron significativas.
Hubo indicación de transfusión en tres pacientes del grupo de CMI (7,5%), frente a 11 en el grupo clásico (27,5%) (p = 0,024). En el primer grupo se transfundió una unidad de sangre en un paciente, y dos en los otros dos. En el grupo clásico se transfundió una unidad en dos pacientes, dos en siete y tres en dos.
La recuperación funcional de los pacientes del grupo de CMI mostró que eran capaces de sentarse en una silla alta a los 2 días (DE: 0,46); iniciar la marcha con andador a los 4 días (DE: 0,80), la deambulación con bastones a los 5 días (DE: 1,82) produciéndose el alta hospitalaria a los 7 días de la intervención (DE: 1,38). En el grupo clásico la sedestación se consiguió a los 3 días (DE: 1,03); la marcha con andador a los 5 días (DE: 1,17) y la marcha con bastones a los 6 (DE: 1,68). El alta hospitalaria se produjo a los 9 días (DE: 2,64). Las diferencias no fueron significativas. Hubo un caso de infección superficial en el grupo clásico que se resolvió con curas tópicas y tratamiento antibiótico; no
se evidenciaron otras complicaciones.
Tras el alta hospitalaria, únicamente un paciente del grupo clásico requirió tratamiento rehabilitador para conseguir la deambulación autónoma, que se prolongó durante 6 semanas. En cuanto a las complicaciones tardías, se observó un caso de trombosis venosa profunda en el grupo clásico, que fue diagnosticado mediante ECO-doppler y tratado con anticoagulantes orales durante 6 meses con buena evolución posterior, y una fractura periprotésica de fémur en el grupo de CMI por una caída bajo los efectos de ingesta alcohólica que motivó la reintervención y el recambio del vástago femoral.
La posición de los implantes no mostró diferencias significativas en la altura, anteversión e inclinación del cótilo entre grupos a lo largo del seguimiento. No hubo casos de movilización del componente acetabular. Respecto al fémur, tampoco hubo diferencias en la alineación del vástago y la altura a lo largo del seguimiento; no hubo movilizaciones. Únicamente dos vástagos del grupo de CMI se consideraron pequeños para las dimensiones de la metáfisis, pero sin repercusión clínica ni radiológica al año de seguimiento.
La valoración clínica final tampoco mostró diferencias entre grupos. Así, en el grupo de CMI la puntuación en la escala Merle D'Aubigné era de 9,2 (DE: 2,59) puntos en el preoperatorio y alcanzó 16,3 (DE: 2,11) al final del seguimiento. En el grupo clásico fue de 8,8 (DE: 2,80) en el preoperatorio y de 16,5 (DE: 1,20) al año de evolución. El porcentaje de pacientes que estaban satisfechos o muy satisfechos en el primer grupo fue del 92,7%, y del 96% en el segundo.
DISCUSION
La introducción de las técnicas de CMI para la artroplastia de cadera ha supuesto una pequeña revolución en un mundo en el que no se habían producido cambios notables en los últimos años. Más allá de las evidentes mejoras en la instrumentación que se han asociado a estas técnicas, ha supuesto un impulso en la actualización de protocolos analgésicos y rehabilitadores y en el cuidado de nuestros pacientes dentro y fuera del hospital. Estos cambios pueden, por si mismo, suponer una mejora en la evolución clínica de nuestros pacientes, independientemente de la técnica quirúrgica efectuada11.
Cuando un cirujano decide implantar una prótesis de cadera a un paciente, busca colocar los implantes de forma adecuada para evitar una mecánica incorrecta que pueda hacer fracasar al implante o desgastarlo de forma prematura14. Busca, también, que la fijación de los componentes sea la óptima, para conseguir la fijación primaria desde el postoperatorio y la fijación biológica o secundaria después, todo ello mediante una adecuada preparación de las superficies óseas. Finalmente, evita intervenciones prolongadas o traumáticas que causen lesiones de partes blandas y aumenten el riesgo de infecciones. Todas estas premisas están francamente desarrolladas en los abordajes clásicos que tan buenos resultados han proporcionado en la artroplastia de cadera en los últimos cuarenta años. Por ello, es comprensible encontrar cierta reserva a la introducción de cambios que puedan comprometer los muy buenos resultados que se obtienen mediante abordajes tradicionales13.
Los resultados obtenidos en nuestro estudio nos permiten un optimismo moderado. La adecuada selección de los pacientes, la ejecución de la intervención por cirujanos con experiencia en cirugía de la cadera y el empleo de un implante con el que se contaba con muy larga experiencia (más de 1.000 casos) en nuestro centro, ha permitido llevar a cabo la CMI con la misma seguridad para el paciente y con los mismos resultados clínicos y radiológicos al año, que mediante el abordaje clásico. Dado que la filosofía del implante no se ve modificada por la técnica quirúrgica, es de esperar que los resultados a largo plazo sean los mismos para todos los pacientes.
Únicamente la pérdida hemática intraoperatoria reflejó una ventaja en el grupo de CMI, traduciéndose en menores requerimientos transfusionales. Puede parecer difícil atribuir a una diferencia de 1,5 g/dl de hemoglobina la diferencia del 20% en pacientes transfundidos entre grupos. Sin embargo, esa diferencia hace encontrarnos ante pacientes cuyas cifras sean 7,1 u 8,6, por ejemplo, valores en los que se tomaba la decisión de transfundir o no transfundir de acuerdo a nuestra política transfusional. Dado que las variaciones en el hemograma y el volumen drenado 48 horas después de la operación eran semejantes entre grupos, creemos que las diferencias son atribuibles a la menor incisión cutánea, subcutánea y de grupos musculares que se lleva a cabo con la técnica de CMI. La consideración de esta menor pérdida hemática y las menores necesidades de transfusión es una ventaja innegable de esta técnica.
El análisis de los resultados de nuestro estudio muestran que las modificaciones en la técnica quirúrgica como factor aislado aportan un descenso objetivo de la pérdida hemática y de las necesidades transfusionales, así como un acortamiento moderado de la estancia hospitalaria, factores ya asociados entre sí por otros autores8,9,15. Sin embar-go, esta mejora no ha sido apreciada en todos los estudios con estas técnicas11. La ventaja real de esta nueva técnica es proporcionar menor dolor en el postoperatorio, por una agresión quirúrgica menor, en pacientes que están menos debilitados, al sufrir una menor pérdida hemática. Y son estas condiciones las que pueden permitir iniciar de forma precoz, y más intensa, un programa de rehabilitación funcional que permita la deambulación autónoma y el alta hospitalaria en plazos menores de tiempo.
Los resultados obtenidos en este estudio se aproximan más a aquellos que afirman que esta técnica es segura y reproducible, pero que aporta pocas ventajas respecto a los abordajes clásicos de 15-20 cm8,9. Coincidiendo con otros autores10, no se han confirmado las ventajas atribuidas a estas nuevas técnicas.
Con poco más de cinco años es prudente considerar que estas nuevas técnicas están en sus inicios, pero es ilusorio creer que por sí solas aportarán resultados clínicos espectaculares. El futuro de la CMI pasa por la adecuada selección de los pacientes, que deben apreciar sus ventajas y estar motivados para emprender una recuperación funcional intensiva16; por la formación específica del cirujano que realice este tipo de abordajes, recomendándose que la lleven a cabo aquellos cirujanos profundamente familiarizados con la cirugía de cadera y que practiquen esta técnica en más de 20 ocasiones al año17,18. Asociar mejoras en el manejo anestésico de los pacientes, con reducción en el uso de mórficos y benzodiacepinas, que permita iniciar la movilización de los pacientes el mismo día de la intervención sin los desagradables efectos secundarios de estos fármacos y la sensación de debilidad que producen. Debe también incluir cambios en el manejo de la analgesia, con el desarrollo de la analgesia multimodal y evitar el uso cotidiano de mórficos. Y, finalmente, al disponer de pacientes más colaboradores y menos debilitados, iniciar de forma precoz la rehabilitación funcional. En este sentido, cabe señalar la rehabilitación preoperatoria, en la que el paciente aprenderá cómo levantarse, pasar de la cama al sillón y deambular con bastones antes de la intervención. Así, el paciente podrá movilizarse con confianza a pesar del dolor inevitable después de toda cirugía, pero sin el miedo añadido a sufrir complicaciones. De la suma de las mejoras en estos cuatro campos: quirúrgico, anestésico, analgésico y rehabilitador, se podrán apreciar a largo plazo las ventajas de la CMI en la artroplastia de cadera.
Conflicto de intereses: Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de ninguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
J.J. Panisello Sebastiá.
ÇServicio de Cirugía Ortopédica y Traumatología.
Hospital Universitario Miguel Servet.
C/ María Espinosa, 3, 1.o O.
50018 Zaragoza.
Correo electrónico: mdelgadom@meditex.es
Recibido: agosto de 2005.
Aceptado: diciembre de 2005.