Comprobar la eficacia de la implantación de una vía clínica de prótesis total de rodilla (PTR) como herramienta para reducir el tiempo de ingreso.
Material y métodoSe realizó un estudio retrospectivo de casos y controles en 464 sujetos intervenidos de PTR. Se compararon 4 grupos de sujetos. Un grupo de estudio denominado grupo GC, que utilizó la vía clínica, y 3 grupos control: un grupo de sujetos intervenidos por el mismo cirujano del grupo GC antes de que utilizara la vía clínica, denominado grupo PGC, y 2 grupos de sujetos intervenidos por otros cirujanos que no usaron la vía clínica, antes y durante su aplicación, denominados grupos PNGC y NGC, respectivamente. En cada grupo se analizaron datos demográficos, índice de comorbilidad de Charlson, tiempo de ingreso preoperatorio, postoperatorio y total, bolsas de sangre transfundidas, destino al alta, reingreso antes de los 30 días y complicaciones.
ResultadosNo se apreciaron diferencias demográficas, de comorbilidad, en el porcentaje de transfusión sanguínea ni en el destino al alta entre los grupos. El grupo GC presentó un tiempo medio de ingreso total y postoperatorio inferior al resto de los grupos y el grupo PNGC presentó un tiempo medio de ingreso total y postoperatorio inferior al grupo PGC, diferencias estadísticamente significativas. No hubo diferencias entre los grupos PNGC y NGC. Se presentó un mayor número de complicaciones en los grupos PNGC y NGC.
ConclusiónLa implantación de una vía clínica para el proceso de PTR es una herramienta útil para reducir el tiempo de ingreso medio sin aumentar las complicaciones.
To analyze the efficacy of implementing clinical pathways for knee prosthetic surgery as a tool to reduce length of hospitalization.
Materials and methodsA retrospective study was carried out of 464 patients subjected to total knee replacement. Four patient groups were established. An active group (AG), where patients were operated used the clinical pathways, and 3 control groups: one made up of patients operated by the same surgeon as the AG before he started using the pathways (PCG) and two groups of patients operated by other surgeons that did not use the clinical pathways before or during its introduction (PNCG and NCG, respectively). The following factors were analyzed in each group: demographic data, Charlston's comorbidity index, preoperative, post-operative and total length of stay, number of blood bags transfused, destination upon discharge, readmission within 30 days and complications.
ResultsNo differences were observed in terms of demographic data, comorbidity, blood transfusion requirements or destination upon discharge between the 4 groups. The AG group had a shorter total and postoperative length of stay than the other groups; these lengths of stay were also shorter in PNCG than in the PCG group. These differences were statistically significant. No differences were found between groups PNCG and NCG. There was a higher rate of complications in groups PNCG and NCG.
ConclusionImplementation of clinical pathways for prosthetic knee surgery is an useful tool to reduce mean length of hospital stay without increasing complications.
La prótesis total de rodilla (PTR) es una técnica quirúrgica de coste elevado. Como consigue un excelente resultado funcional en el tratamiento de las lesiones destructivas de la rodilla que causan dolor, su utilización ha ido en aumento en los últimos años.
Evitar que aumente la lista de espera y el coste de este procedimiento es y ha sido una preocupación constante del sistema sanitario. La primera opción para lograrlo sería disminuir el número de sujetos que se introducen en ésta, bien sea limitando el acceso (medida socialmente inaceptable) u optimizando la inclusión a aquellos sujetos con pruebas científicas de efectividad del procedimiento. La segunda opción sería aumentar la actividad o la productividad y controlar el coste sin merma de la calidad.
La reducción en el tiempo de ingreso disminuye los servicios necesarios, por lo que rebaja el coste del proceso y aumenta el índice de rotación de los pacientes; todo esto incrementa el número de intervenciones o de producción casi sin modificar la estructura existente. No obstante, el incremento del número de operaciones realizadas en un período de tiempo aumenta el gasto global en éste.
Las vías clínicas son un conjunto de principios y de recomendaciones elaboradas para mejorar la eficacia clínica, la relación el coste y efectividad, y la calidad de atención de los pacientes en situaciones clínicas específicas, desde el diagnóstico inicial hasta el alta hospitalaria. La implantación de vías clínicas se ha demostrado eficaz en el control de los costes y en la mejora de la calidad asistencial, ya que estandariza los materiales, la técnica quirúrgica, el tiempo de ingreso, los cuidados de enfermería y la rehabilitación antes, durante y después del ingreso1–6. Probablemente, las vías clínicas también sean útiles para establecer los criterios de entrada y de prioridad en la gestión de las listas de espera.
El presente estudio se ha diseñado con el objetivo de comprobar la utilidad de la implantación de una vía clínica de PTR en una unidad de hospitalización como herramienta de gestión para reducir el tiempo de ingreso de este proceso sin reducir la calidad de atención al paciente.
Material y métodoEn el Hospital Universitario de Bellvitge (HUB), durante el mes de enero de 2002, se desarrolló e implementó una vía clínica para la cirugía de PTR. Un grupo multidisciplinario consensuó esta vía (cirujanos ortopédicos de la unidad de rodilla, la unidad de enfermería, la unidad de rehabilitación y fisioterapeutas) y la aprobó la dirección del hospital.
La vía clínica se iniciaba cuando un sujeto ingresaba en el hospital. Una vez que se lo intervenía, permanecía unas horas en la unidad de reanimación posquirúrgica y subía a la planta, donde se continuaba la vía de hospitalización (Anexo 1). Ésta pretendía la sistematización y la mejora de los cuidados de enfermería y de fisioterapia desde el ingreso del sujeto hasta su alta a domicilio al séptimo día del ingreso.
El impacto de esta vía se evaluó en 464 sujetos que se operaron de PTR unilateral con el código de procedimiento (CIE-9-MC) principal 81.54, desde enero de 2000 a junio de 2003. El procedimiento quirúrgico se realizó en sujetos con los siguientes diagnósticos: artrosis localizada inespecífica (primaria o secundaria) en extremidad (código 715.36), artrosis localizada secundaria en extremidad (código 715.26), artritis reumatoide o poliartritis atrófica reumática (código 714.0) y necrosis aséptica del cóndilo femoral interno (código 733.43). La fuente de información ha sido la base de datos de las altas hospitalarias.
Los sujetos se dividieron en 4 grupos: un grupo de estudio y 3 grupos control. El grupo de estudio en el que se implantó la vía clínica, denominado grupo GC, estaba constituido por 47 sujetos intervenidos de forma consecutiva por un cirujano (entre enero de 2002 y junio de 2003). El primer grupo control sin vía clínica, denominado grupo NGC, estaba constituido por 177 sujetos intervenidos consecutivamente por cirujanos que no utilizaban la vía clínica durante el mismo período de tiempo en que se implantó aquélla. El segundo grupo control previo a la vía clínica, denominado grupo PGC, estaba constituido por 37 sujetos intervenidos consecutivamente por el mismo cirujano del grupo objeto de estudio (grupo GC) en un período de tiempo anterior a la implantación de la vía (entre enero de 2000 y diciembre de 2001). El último grupo control previo a la vía clínica, denominado grupo PNGC, estaba constituido por 203 sujetos intervenidos consecutivamente por otros cirujanos en este mismo período de tiempo previo a la implantación de la vía (entre enero de 2000 y diciembre de 2001).
El grupo de estudio (grupo GC) se comparó con el grupo control NGC para analizar las diferencias que produjo la introducción de la vía clínica. Los grupos control previos a la vía clínica, grupos PGC y PNGC, se compararon entre sí para analizar las diferencias espontáneas existentes antes de la implantación de la vía; estos grupos previos también se compararon con la situación tras la introducción de la vía. Además, el grupo GC se comparó con el grupo PGC para analizar el impacto de la vía clínica en los sujetos intervenidos por el mismo cirujano. Finalmente, el grupo control NGC se comparó con el grupo PNGC para analizar la tendencia espontánea de evolución en el tiempo de los sujetos no controlados mediante la vía clínica.
En todos los grupos de sujetos se registraron los siguientes datos demográficos y epidemiológicos: edad, sexo, diagnóstico y enfermedades asociadas (reflejadas en el índice de comorbilidad de Charlson ponderado); estos parámetros se analizaron para comprobar si los grupos eran comparables entre sí.
Se intervino a todos los sujetos con una técnica quirúrgica similar: abordaje longitudinal medio, sección longitudinal del cuádriceps y artrotomía interna. El modelo de prótesis implantado siempre fue prótesis estabilizada posterior en los grupos GC y PGC y estabilizada posterior o conservadora del ligamento cruzado posterior en los grupos NGC y PNGC (esta diferencia se debe a las preferencias de cada cirujano).
El impacto de la vía clínica se evaluó mediante la valoración del tiempo de ingreso preoperatorio, postoperatorio y total en cada grupo. El control de calidad se efectuó mediante la determinación el número de bolsas de sangre transfundidas, el destino al alta, el número de sujetos reingresados antes de los 30 días del alta y las complicaciones durante el primer año en cada grupo. Toda la información se obtuvo de la base de datos del hospital.
El análisis estadístico comparativo entre los diferentes grupos se realizó mediante la prueba de análisis de la variancia para variables cualitativas y continuas y mediante la prueba de la χ2 para variables cualitativas; se tomó como estadísticamente significativa una p<0,05.
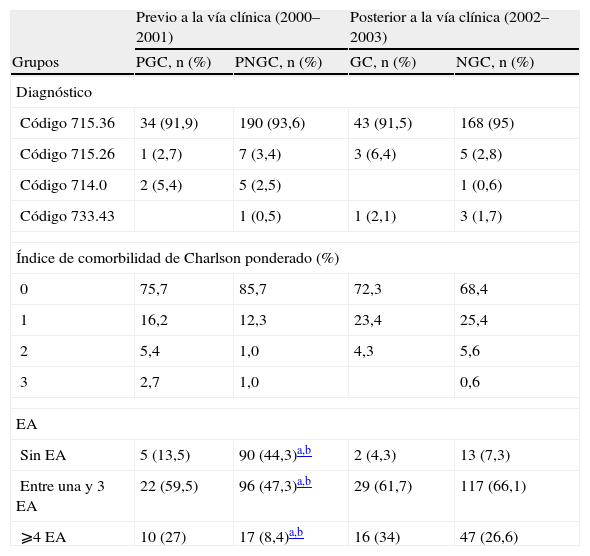
ResultadosDatos epidemiológicos (tabla 1)No hubo diferencias de edad, sexo, ni diagnóstico entre los diferentes grupos estudiados: la edad media era de 71,89 ± 6,90 años para el grupo PGC (el 75,7% eran mujeres), de 72,25 ± 8,09 años para el grupo PNGC (el 74,4% eran mujeres), de 71,72 ± 8,78 años para el grupo GC (el 78,7% eran mujeres) y de 72,22 ± 7,49 años para el grupo NGC (el 73,4% eran mujeres). El diagnóstico más frecuente fue artrosis localizada inespecífica primaria (del 91,5 al 95% de los casos) (código 715.36).
Datos epidemiológicos de los grupos
| Previo a la vía clínica (2000–2001) | Posterior a la vía clínica (2002–2003) | |||
| Grupos | PGC, n (%) | PNGC, n (%) | GC, n (%) | NGC, n (%) |
| Diagnóstico | ||||
| Código 715.36 | 34 (91,9) | 190 (93,6) | 43 (91,5) | 168 (95) |
| Código 715.26 | 1 (2,7) | 7 (3,4) | 3 (6,4) | 5 (2,8) |
| Código 714.0 | 2 (5,4) | 5 (2,5) | 1 (0,6) | |
| Código 733.43 | 1 (0,5) | 1 (2,1) | 3 (1,7) | |
| Índice de comorbilidad de Charlson ponderado (%) | ||||
| 0 | 75,7 | 85,7 | 72,3 | 68,4 |
| 1 | 16,2 | 12,3 | 23,4 | 25,4 |
| 2 | 5,4 | 1,0 | 4,3 | 5,6 |
| 3 | 2,7 | 1,0 | 0,6 | |
| EA | ||||
| Sin EA | 5 (13,5) | 90 (44,3)a,b | 2 (4,3) | 13 (7,3) |
| Entre una y 3 EA | 22 (59,5) | 96 (47,3)a,b | 29 (61,7) | 117 (66,1) |
| ⩾4 EA | 10 (27) | 17 (8,4)a,b | 16 (34) | 47 (26,6) |
EA: enfermedades asociadas; GC: grupo de estudio que utilizó la vía clínica; NGC: primer grupo control sin vía clínica; PGC: segundo grupo control previo a la vía clínica, el mismo cirujano que el grupo de estudio que utilizó la vía clínica; PNGC: último grupo control previo a la vía clínica, los mismos cirujanos que el primer grupo control sin vía clínica.
Diagnósticos: código 715.36: artrosis localizada inespecífica (primaria o secundaria) en extremidad. Código 715.26: artrosis localizada secundaria en extremidad. Código 714.0: artritis reumatoide, poli artritis: atrófica y reumática. Código 733.43: necrosis aséptica cóndilo femoral interno de rodilla.
Índice de comorbilidad de Charlson ponderado de menor (0) a mayor (3) comorbilidad.
El grupo PNGC presentaba un porcentaje significativamente menor de sujetos con enfermedades asociadas que los grupos PGC y NGC, así como un índice de comorbilidad de Charlson menor en un mayor porcentaje de los sujetos. El resto de los grupos no presentaba diferencias significativas en su comorbilidad.
Tiempo de ingreso (tabla 2)- A.
Diferencias entre cirujanos antes y después de la vía clínica
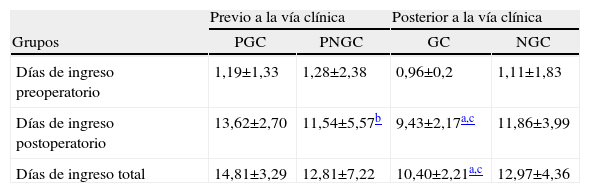
Después de la aplicación de la vía clínica se apreciaba una disminución significativa (2,57 ± 0,46 días) en el tiempo total de ingreso del grupo GC (10,40 ± 2,21) frente al grupo NGC (12,97 ± 4,36). No se apreciaban diferencias significativas en los tiempos de ingreso preoperatorios, aunque tendía a ser menor en el grupo GC (0,96 ± 0,2) respecto al grupo NGC (1,11 ± 1,83). Se apreció una disminución significativa de 2,43 ± 0,44 días de ingreso postoperatorio en el grupo GC (9,43 ± 2,17) respecto al grupo NGC (11,86 ± 3,99).
Tabla 2.Tiempo de ingreso preoperatorio, postoperatorio y total (días±desviación estándar)
Previo a la vía clínica Posterior a la vía clínica Grupos PGC PNGC GC NGC Días de ingreso preoperatorio 1,19±1,33 1,28±2,38 0,96±0,2 1,11±1,83 Días de ingreso postoperatorio 13,62±2,70 11,54±5,57b 9,43±2,17a,c 11,86±3,99 Días de ingreso total 14,81±3,29 12,81±7,22 10,40±2,21a,c 12,97±4,36 GC: grupo de estudio que utilizó la vía clínica; NGC: primer grupo control sin vía clínica; PGC: segundo grupo control previo a la vía clínica, el mismo cirujano que el grupo de estudio que utilizó la vía clínica; PNGC: último grupo control previo a la vía clínica, los mismos cirujanos que el primer grupo control sin vía clínica.
Antes de la aplicación de la vía clínica, las diferencias estaban invertidas: se apreciaba una diferencia significativa (2 ± 0,74 días) en el tiempo total de ingreso del grupo PNGC (12,81 ± 7,22) respecto al grupo PGC (14,81 ± 3,29). En el tiempo de ingreso preoperatorio no se apreciaban diferencias significativas, mientras que el tiempo del postoperatorio era de 2,08 ± 0,50 días menos en el grupo PNGC (11,54 ± 5,57) que en el grupo PGC (13,62 ± 2,70).
- B.
Diferencias para el mismo cirujano antes y después de la vía clínica
Cirujano objeto de estudio (grupos GC y PGC): se apreció una disminución significativa de 4,41 ± 0,60 días en el total del ingreso en el grupo GC (10,40 ± 2,21) respecto al grupo PGC (14,81 ± 3,29). Aunque había una tendencia a disminuir los días de ingreso preoperatorios (−0,23 ± 0,62), el grueso de la disminución se conseguía a expensas de disminuir en 4,20 ± 0,53 días el ingreso postoperatorio (de 13,62 ± 2,70 a 9,43 ± 2,17).
Cirujanos del grupo control (grupos NGC y PNGC): no se apreciaron diferencias significativas en los días totales de ingreso en los grupos PNGC (12,81 ± 7,22) y NGC (12,97 ± 2,21). Tampoco se apreciaron diferencias significativas entre estos grupos en los días de ingreso preoperatorios y postoperatorios.
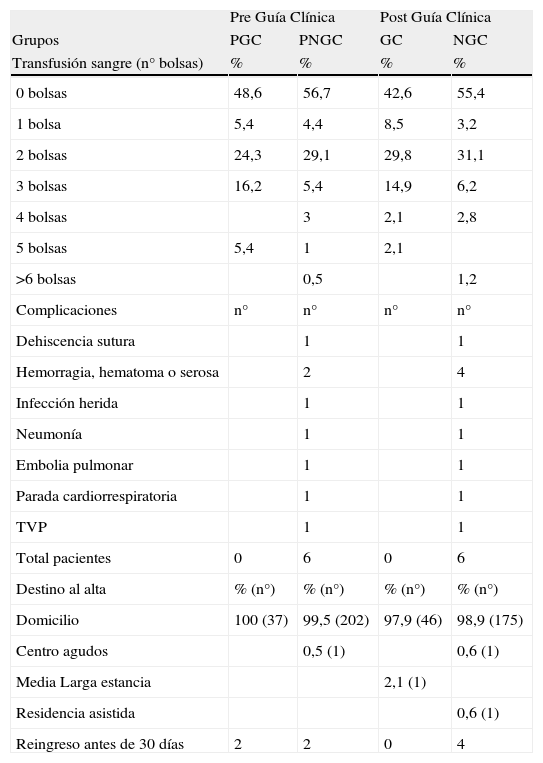
Transfusión sanguínea, complicaciones, destino al alta y reingresos antes de los 30 díasDel 42,6 al 56,7% de los casos no requirieron transfusión sanguínea y no se apreciaron diferencias significativas entre los grupos en cuanto al número de bolsas de sangre transfundidas (tabla 3).
Transfusión sanguínea, Complicaciones, Circunstancia de alta y Reingresos antes 30 días.
| Pre Guía Clínica | Post Guía Clínica | |||
| Grupos | PGC | PNGC | GC | NGC |
| Transfusión sangre (n° bolsas) | % | % | % | % |
| 0 bolsas | 48,6 | 56,7 | 42,6 | 55,4 |
| 1 bolsa | 5,4 | 4,4 | 8,5 | 3,2 |
| 2 bolsas | 24,3 | 29,1 | 29,8 | 31,1 |
| 3 bolsas | 16,2 | 5,4 | 14,9 | 6,2 |
| 4 bolsas | 3 | 2,1 | 2,8 | |
| 5 bolsas | 5,4 | 1 | 2,1 | |
| >6 bolsas | 0,5 | 1,2 | ||
| Complicaciones | n° | n° | n° | n° |
| Dehiscencia sutura | 1 | 1 | ||
| Hemorragia, hematoma o serosa | 2 | 4 | ||
| Infección herida | 1 | 1 | ||
| Neumonía | 1 | 1 | ||
| Embolia pulmonar | 1 | 1 | ||
| Parada cardiorrespiratoria | 1 | 1 | ||
| TVP | 1 | 1 | ||
| Total pacientes | 0 | 6 | 0 | 6 |
| Destino al alta | % (n°) | % (n°) | % (n°) | % (n°) |
| Domicilio | 100 (37) | 99,5 (202) | 97,9 (46) | 98,9 (175) |
| Centro agudos | 0,5 (1) | 0,6 (1) | ||
| Media Larga estancia | 2,1 (1) | |||
| Residencia asistida | 0,6 (1) | |||
| Reingreso antes de 30 días | 2 | 2 | 0 | 4 |
Grupo GC: Grupo estudio, post vía clínica. Grupo NGC: Grupo control, post vía clínica. Grupo PGC: Grupo control pre vía clínica, mismo cirujano grupo GC. Grupo PNGC: Grupo control pre vía clínica, mismos cirujanos grupo NGC.
Doce sujetos presentaron complicaciones relacionadas con la cirugía (6 sujetos del grupo PNGC y 6 sujetos del grupo NGC). La complicación más frecuente fue hematoma o drenaje hemático o seroso por la herida en 2 sujetos del grupo PNGC y en 4 sujetos del grupo NGC. En los grupos PNGC y NGC se diagnosticó un caso de cada una de las siguientes complicaciones: dehiscencia de la herida, neumonía, embolia pulmonar, parada cardiorrespiratoria y trombosis venosa profunda. En los grupos PGC y GC no se registraron complicaciones.
Al alta hospitalaria, el 100% de los sujetos del grupo PGC, el 99,5% de los sujetos del grupo PNGC, el 97,9% de los sujetos del grupo GC y el 98,9% de los sujetos del grupo NGC se enviaron a su domicilio. En el total de los grupos PNGC, GC y NGC un sujeto se envió a un centro de agudos, otro sujeto a un centro de estancia media y larga, y otro sujeto a una residencia asistida.
Dos sujetos del grupo PNGC, 2 sujetos del grupo PGC y 4 sujetos del grupo NGC requirieron reingreso antes de los 30 días después del alta debido a causas relacionadas con la cirugía.
DiscusiónLa PTR se ha convertido en una intervención muy popular debido a su eficacia en aliviar el dolor, corregir las deformidades y mejorar la función de los sujetos afectados de enfermedades degenerativas o enfermedades inflamatorias que destruyen la rodilla. Esto ha hecho que los enfermos incrementen su demanda y que el número de estos procedimientos aumente enormemente.
En Cataluña se implantaron en el año 2002 un total de 7.327 PTR primarias y de revisión, lo que supone un fuerte incremento de este tipo de intervenciones respecto a los últimos años. En la Región Sanitaria de Barcelona Ciudad, al sumar las cifras de hospitales públicos y privados del año 1998 al año 2002, se notó un incremento del 81,8% del número de PTR primarias implantadas: se pasó de 1.212 PTR en 1998 a 2.004 PTR en 2002. Asimismo, se incrementó el número de recambios realizados en un 132%: se pasó de 75 recambios en 1998 a 174 recambios en 2002. De forma paralela, en el HUB, el número de PTR implantadas desde 1999 (99 PTR) hasta 2003 (203 PTR) se incrementó en un 51%.
El incremento de actividad no se ha visto reflejado en una disminución en las listas de espera, sino que, al contrario, la evolución de éstas ha ido en alza. Al 30 de junio de 2003, el número total de sujetos en lista de espera quirúrgica en Cataluña era de 7.599. Un 23,4% de éstos (1.781 sujetos) se encontraba en la región sanitaria de la Costa de Ponent. Un 43,4% de los sujetos de la lista de espera de Costa de Ponent (773 sujetos) estaba incluido en la lista de espera del HUB, lo que supone un incremento del 46% de la lista de espera del HUB respecto al año 1999 (417 sujetos).
Se ha afirmado que la mejora en la productividad reduce el tiempo de espera pero aumenta el número de personas en lista, ya que cuanto mejor se hace más población demanda los servicios7. Probablemente, el incremento en las listas de espera se deba no sólo a este factor sino a otros, entre éstos, el envejecimiento progresivo de la población, que aumenta la prevalencia de las lesiones de rodilla, así como el incremento en la indicación de este procedimiento en detrimento de otros de resultados menos predecibles (como la osteotomía).
Dentro de las iniciativas para mejorar la eficacia en la resolución de la lista de espera y el coste que ésta supone, se dispone de la posibilidad de disminuir el tiempo de ingreso del sujeto. Se ha demostrado que es factible controlar el tiempo de ingreso a corto plazo al utilizar como herramienta las vías clínicas1–6. El HUB se propuso estandarizar el proceso de PTR mediante la implantación de una vía clínica. Esta decisión se inició en enero de 2002 y se marcaron como objetivos mejorar la seguridad y la calidad de atención al paciente, controlar el coste y reducir la lista de espera. Uno de los objetivos era disminuir el tiempo de ingreso, lo que suponía utilizar menos recursos y servicios y, por tanto, disminuir el coste por proceso y disponer de más camas libres sin realizar cambios estructurales. La mayor disponibilidad de camas, junto con un programa de cirugía protésica en jornada vespertina (para aprovechar los módulos de quirófano no disponibles por la mañana), permitiría aumentar el número de operaciones y reducir la lista de espera1.
Los datos epidemiológicos de esta serie muestran una población típica, de edad media por encima de los 70 años (predominantemente mujeres), con un diagnóstico de artrosis inespecífica (primaria o secundaria) como el más prevalente, con un grado de complejidad determinado por las enfermedades asociadas, comparable entre los diferentes grupos y con otras series que estudian el mismo proceso1,2,5.
El presente estudio demuestra, al igual que otros1–6, que las vías clínicas son una herramienta útil para disminuir el tiempo de ingreso de los sujetos intervenidos de PTR. Una consecuencia directa de esta disminución es la reducción del coste hospitalario por proceso y el aumento de la rotación de camas; todo esto permite más ingresos y más intervenciones y, en consecuencia, disminuye el tiempo de espera y el número de sujetos en espera. La implantación de la vía clínica redujo el tiempo de ingreso respecto al grupo control y permitió invertir la diferencia en tiempos de ingreso entre grupos antes de la implantación de ésta. La no variación del tiempo de ingreso entre los grupos control antes y después de implantar la vía clínica permite afirmar que los cambios observados son fruto de la vía clínica y no de una evolución espontánea hacia la mejora debida a las innovaciones en servicios, materiales o técnicas que se pueden dar en el tiempo3,8. El grado de sesgo en los resultados debido al personal de enfermería fue mínimo, pues este personal era el mismo para todos los sujetos.
El mayor porcentaje de sujetos sin enfermedades asociadas en el grupo PNGC (respecto a los de los grupos PGC y NGC) podría explicar por qué estos sujetos tuvieron un tiempo de ingreso medio inferior, ya que al ser sujetos menos complejos estarían menos días en el hospital9,10. Asimismo, la mayor complejidad de los sujetos del grupo GC respecto al grupo PNGC refuerza la conclusión de que el menor tiempo de ingreso se debe a la implantación de la vía clínica.
Hay que resaltar que prácticamente la totalidad de los sujetos se envía a su domicilio al alta hospitalaria, ya que en la mayor parte de los estudios no queda claro este aspecto1,3, mientras que en otros hospitales se ha logrado disminuir el tiempo de ingreso hospitalario debido al traslado de los sujetos a los centros de rehabilitación5. Este proceder implica un traslado del coste económico: supone un ahorro para el hospital, pero se genera un nuevo gasto soportado, generalmente, por el mismo proveedor de servicios. No obstante, esta práctica puede ser útil para aumentar la rotación de camas.
El promedio de reducción en tiempo de ingreso tras la aplicación de la vía clínica se aproxima al 30% de otras series3. El tiempo de ingreso medio del grupo de estudio GC (10,40 ± 2,21 días) es superior al de otras series internacionales (promedio de 5,75 días3), pero si se lo compara con esta área geográfica durante el mismo período, mejora a los hospitales de la Red Hospitalaria Pública de Barcelona (XHUPB) (12,40 días), se asemeja a la media de Cataluña (10,80 días) y es ligeramente superior al de los Hospitales privados de Barcelona (9,04 días). La estancia media de los grupos control (NGC, PNGC y PGC) es comparable a la estancia media de los hospitales de la XHUPB. No se consiguió el tiempo de ingreso medio fijado en la vía clínica (7 días), probablemente debido al pequeño número de sujetos incluidos en la muestra del grupo GC (cualquier desviación individual repercute enormemente en la media final).
Acortar el tiempo de ingreso y de rehabilitación podría favorecer una menor movilidad articular en la fase inicial del tratamiento11, pero la mayoría de los estudios demuestran que la incidencia de complicaciones es igual o inferior1,3. En el grupo que utilizó la vía clínica no aumentó el porcentaje de transfusión sanguínea y la incidencia de complicaciones fue menor que en los grupos PNGC y NGC (las cifras en éstos se presentan en porcentajes similares a los de la literatura médica). Para comprobar que esta vía clínica fue útil en sus objetivos es necesario demostrar (además de disminuir el tiempo de ingreso y no aumentar las complicaciones) que el resultado clínico es similar3,5 o mejor1: esta parte del estudio queda pendiente.
Cada vez con más frecuencia los cirujanos ortopédicos se verán envueltos en programas de control de coste hospitalario y sanitario, pero siempre ha de tenerse presente que el cuidado del paciente y los resultados clínicos son la prioridad de cualquier médico. Como una de las principales obligaciones éticas del médico, se debe actuar como abogados defensores de los pacientes, especialmente en situaciones de dificultades económicas, y evaluar las vías clínicas y los modelos para determinar su eficacia8. Probablemente sea factible disminuir el tiempo de ingreso a corto plazo con el uso de herramientas como las vías clínicas sin menoscabo de la calidad asistencial.
Conflicto de interesesLos autores no han recibido ayuda económica alguna para la realización de este trabajo. Tampoco han firmado ningún acuerdo por el que vayan a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que están afiliados.