El objetivo de este trabajo fue analizar la supervivencia de la osteotomía de valguización tibial (OVT) en el tratamiento del genu varo artrósico, así como correlacionar el grado de artrosis, el ángulo femorotibial y la pendiente tibial con la reaparición de dolor.
Material y métodoSe estudiaron retrospectivamente 80 rodillas de 73 sujetos (44 rodillas derechas y 36 rodillas izquierdas, en 21 varones y 52 mujeres) con una edad media de 61 años (rango de 42 a 82), a las que se les había realizado una OVT supratuberositaria de sustracción tipo Coventry entre enero de 1994 y diciembre de 1998. El tiempo de seguimiento medio fue de 88 meses (rango de 16 a 137).
ResultadosTras 5 y 10 años no se había implantado una prótesis en el 89,35 y el 61,15% de los sujetos, respectivamente, pero sólo el 63,75 y el 45,74% estaban libres de dolor. Los sujetos con grado de Ahlbäck preoperatorio más avanzado tenían tendencia a no presentar dolor postquirúrgico. No se encontró ninguna correlación entre el ángulo femorotibial y la aparición de dolor. Tras la osteotomía, la pendiente tibial disminuyó y los sujetos que en el postoperatorio presentaban anteversión de la pendiente tibial presentaron dolor más precozmente; siendo estos hallazgos estadísticamente significativos.
ConclusionesLa OVT es una técnica quirúrgica útil que retrasa la necesidad de una prótesis de rodilla en un porcentaje elevado de sujetos. No obstante, obliga a una técnica meticulosa para evitar la anteversión posquirúrgica de la pendiente tibial, defecto que favorece la aparición precoz de dolor.
The purpose of this study was to analyze the survivorship of high tibial osteotomy in the treatment of arthritis genu varum, as well as to correlate the degree of arthritis, the tibiofemoral angle and the tibial slope with the reappearance of pain.
Materials and methodsWe retrospectively studied 80 knees (44 right and 36 left ones) in 73 patients (21 males and 52 females) with a mean age of 61 years (range: 42–82 years) who had been subjected to a Coventry-type high tibial osteotomy between January 1994 and December 1998. Mean follow-up was 88 months (range: 16–137).
ResultsAfter 5–10 years no prosthesis was implanted in 89.35%/61.15% of patients respectively, but only 63.75%/45.74% were pain-free. Patients with a higher preoperative Ahlbäck score tended not to complain of postsurgical pain. No correlation was found between the tibiofemoral angle and the appearance of pain. After the osteotomy, the tibial slope was usually gentler and patients who postoperatively presented with tibial slope anteversion experienced pain earlier, these findings being statistically significant.
ConclusionsHigh tibial osteotomy is a useful surgical approach that can defer the need for a knee prosthesis in a high percentage of patients. Nonetheless, a meticulous technique is essential to avoid postoperative anteversion of the tibial slope, a complication that favors the early onset of pain.
La osteotomía de valguización tibial (OVT) es una técnica quirúrgica clásica indicada para aliviar el dolor y mejorar la función de los sujetos con gonartrosis femorotibial medial y deformidad en varo.
El porcentaje elevado de buenos resultados obtenidos con la prótesis total de rodilla (PTR), la exigencia por parte de los sujetos de resultados reproducibles y la comprobación de que la implantación de una PTR tras osteotomía tibial conlleva un índice mayor de complicaciones1 ha conducido a un descenso en el número de osteotomías y a un aumento de las PTR en Canadá y en Estados Unidos en los últimos años2. Esta tendencia, que también se aprecia en España, conlleva consecuencias importantes en el tratamiento de los sujetos y en el manejo de los recursos económicos sanitarios.
La OVT proporciona resultados satisfactorios en el 50 al 95% de los sujetos tras 5 años y en el 28 al 92% de los sujetos tras 10 años3–10. A efectos de valorar la supervivencia, habitualmente se considera el punto de fracaso de la OVT cuando se implanta una PTR y no cuando reaparece el dolor, pues esto último es más indefinido y precoz.
La literatura médica no es concluyente3,10,11 en cuanto a los factores pronósticos del resultado de la OVT. Aunque se ha analizado el efecto de la osteotomía tibial sobre la pendiente tibial12 y se ha observado que la pendiente tiende a aumentar tras una osteotomía de abertura 13–16 y tiende a disminuir tras una osteotomía de cierre12,17, no se conoce ningún estudio que correlacione la influencia de la pendiente tibial posquirúrgica con el éxito de la técnica.
El objetivo de este estudio fue valorar la supervivencia de la OVT cuando se establecen como criterios de valoración la reaparición de dolor, la inclusión del sujeto en lista de espera y la implantación de una PTR, así como la correlación del grado de artrosis femorotibial medial preoperatoria, el ángulo femorotibial y la pendiente tibial preoperatoria y postoperatoria con la reaparición de dolor.
Material y métodoEstudio retrospectivo sobre 73 sujetos (7 con cirugía bilateral), 21 varones y 52 mujeres, con edad media de 61 años (rango de 42 a 82). A estos sujetos se les había realizado una OVT supratuberositaria de sustracción tipo Coventry en 80 rodillas (44 del lado derecho y 36 del lado izquierdo) desde enero de 1994 hasta diciembre de 1998. Todos los sujetos presentaban artrosis primaria del compartimento medial con deformidad en varo. Se había exluido previamente a aquéllos con artritis inflamatoria o artrosis postraumática postraumática.
En las radiografías de rodilla anteroposterior en carga (prequirúrgica y posquirúrgica) se determinó el grado de Ahlbäck. Se consideró grado 0 la ausencia de signos radiológicos de artrosis, grado i la disminución del espacio articular (con o sin esclerosis subcondral), grado ii la obliteración del espacio articular, grado iii un defecto óseo inferior a 5mm, grado iv un defecto óseo de 5 a 10mm y grado v un defecto óseo superior a 10mm (habitualmente asociado a subluxación y a artrosis del compartimento lateral).
La técnica quirúrgica se realizó bajo anestesia general o raquídea, con el sujeto en decúbito supino, isquemia de la extremidad y rodilla en flexión de 90°. En todos los casos se desarticuló la articulación tibioperonea proximal y se resecó una cuña ósea de base lateral en la metáfisis tibial (siempre proximal a la tuberosidad tibial anterior), se cerró el espacio de la osteotomía y se estabilizó con una o 2 grapas escalonadas. Tras la cirugía se inmovilizó la extremidad con un yeso cruropédico, se autorizó la carga progresiva según tolerancia y se retiró el yeso cuando aparecieron signos radiográficos de consolidación; en este momento se inició la movilización articular. El tiempo de seguimiento medio fue de 88 meses (rango de 16 a 137); en los sujetos a los que se les implantó una PTR se dio por finalizado el seguimiento.
De la historia clínica se obtuvo la fecha de aparición del dolor tras la osteotomía, la fecha de inclusión en la lista de espera para la implantación de una PTR y la fecha de realización de la artroplastia. Según el momento de aparición del dolor se clasificaron los sujetos en 3 grupos clínicos: grupo 1, formado por 39 sujetos que no presentaban ningún dolor al momento de finalizar el estudio y que llevaban un mínimo de 4 años de seguimiento; grupo 2, formado por 17 sujetos que presentaron dolor a partir del cuarto año después de la osteotomía, y grupo 3, formado por 24 sujetos que presentaron dolor antes de los 4 años de evolución posquirúrgica. La cifra de 4 años se estableció como punto de corte porque una osteotomía suele considerarse fracasada cuando se convierte en PTR antes de los 5 años1,9.
En las radiografías anteroposteriores realizadas en el postoperatorio inmediato (en descarga), tras 6 a 8 meses de evolución (en carga) y al final del seguimiento (en carga), se determinó el ángulo anatómico femorotibial formado por los ejes diafisarios del fémur y de la tibia3,18,19 (fig. 1A). En las radiografías laterales correspondientes se midió la pendiente tibial20 (posterior slope en la literatura médica inglesa), definida como el ángulo formado por la tangente a la superficie del platillo tibial medial y el eje diafisario tibial proximal (fig. 1B); cuando este ángulo aumenta, la superficie articular tibial se coloca en anteversión, lo que supone una disminución de la pendiente tibial posterior; cuando este ángulo disminuye, se produce una retroversión de la superficie articular tibial, es decir, equivale a un aumento de la pendiente tibial posterior.
Uno de los autores, que no estaba relacionado con el acto quirúrgico ni conocía el resultado clínico, realizó todas las mediciones.
Se realizó una estadística descriptiva de cada una de las variables. Para los análisis de supervivencia se utilizó el método de Kapplan-Meier y se tomaron 3 criterios de valoración diferentes: el momento de la aparición de dolor, la fecha de inclusión en la lista de espera y la fecha en que se implantó la PTR. La correlación entre el grado de Ahlbäck de artrosis femorotibial preoperatoria y la aparición de dolor se calculó mediante la prueba de χ2. La influencia en el dolor de las variaciones del eje anatómico femorotibial y de la pendiente tibial posterior se estudió mediante el análisis de la variancia. Se aplicó la prueba de correlación de Spearman para estudiar la relación entre el ángulo femorotibial y la pendiente tibial postoperatoria. Además, se tomó un valor de p<0,05 como criterio de significación estadística.
ResultadosLa supervivencia de la osteotomía tibial a los 5 años de evolución alcanzó valores del 63,75, el 79,52 y el 89,35% de los sujetos al considerar como criterios de valoración la reaparición de dolor, la inclusión en la lista de espera y la implantación de una PTR, respectivamente. A los 10 años de evolución, las cifras descienden al 45,74, al 47,79 y al 61,15% de los sujetos (fig. 2).
El grado de Ahlbäck predominante en los 3 grupos clínicos (sin dolor después de 4 años, con dolor después de 4 años y con dolor antes de 4 años) fue más avanzado en el preoperatorio que en el último control postoperatorio. Antes de la intervención, un 73% de los sujetos del grupo 1, un 62% de los sujetos del grupo 2 y un 45% de los sujetos del grupo 3 presentaban grados de Ahlbäck iii, iv o v, pero las diferencias no eran significativas (fig. 3). Después de la intervención, del 80 al 90% de los sujetos presentaban un grado de Ahlbäck i, ii o iii, y las diferencias eran mínimas entre los grupos clínicos (fig. 3). Por tanto, la OVT conseguía mejorar el grado radiológico de artrosis.
El ángulo femorotibial presentaba un valor medio preoperatorio de 179,83° ± 4,31°, un valor medio postoperatorio inmediato de 170,09° ± 3,60° y un valor medio al final del seguimiento de 172,66° ± 5,88°. En ninguno de los períodos de estudio se detectaron diferencias significativas en este ángulo entre los 3 grupos clínicos (fig. 4).
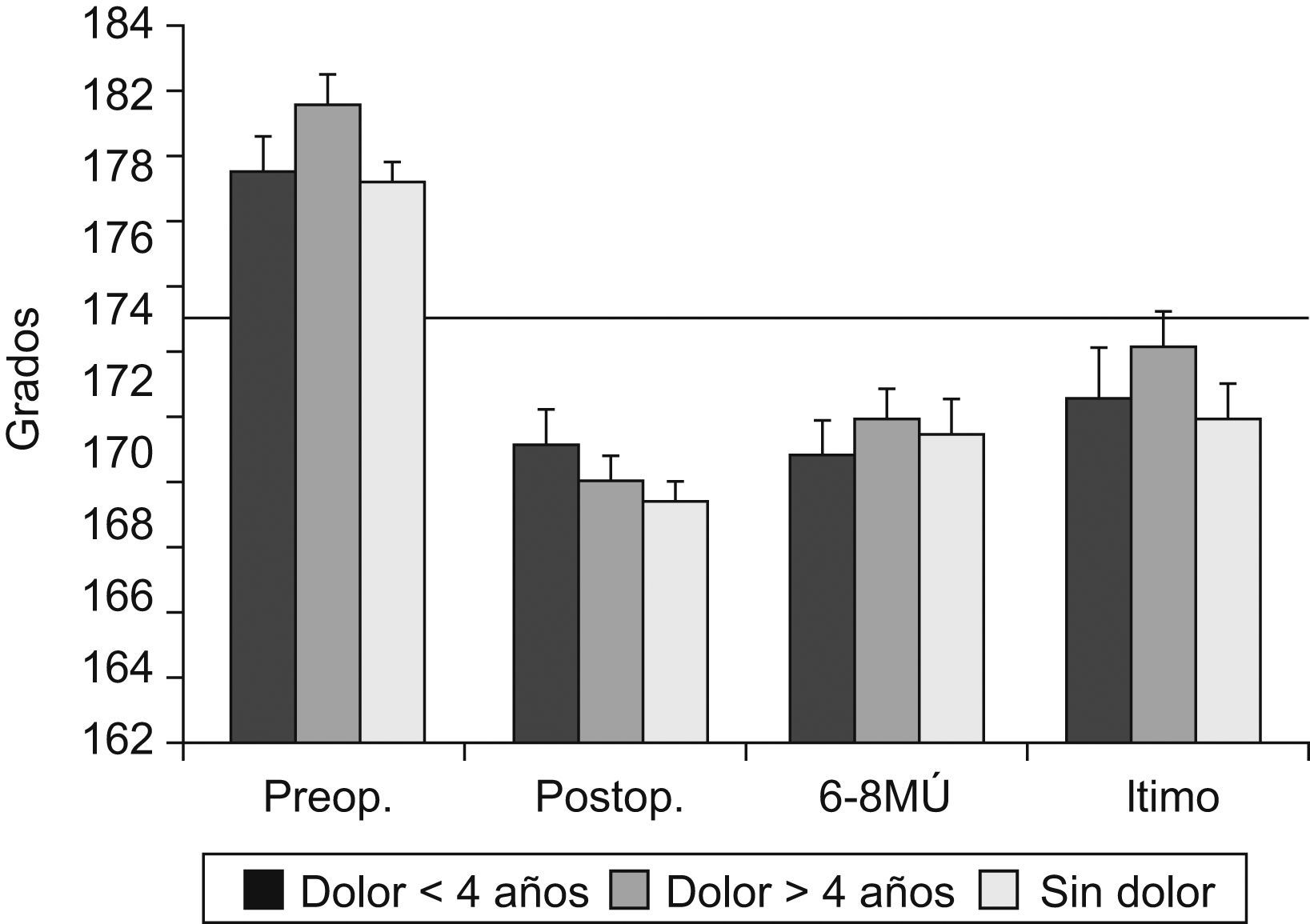
La pendiente tibial presentaba un valor medio preoperatorio de 84,34° ± 4,39°, un valor medio postoperatorio inmediato de 87,58° ± 4,76° y un valor medio al final del seguimiento de 89,29° ± 6,05°. Por tanto, la pendiente tibial fue aumentando de forma significativa desde el postoperatorio inmediato hasta el último examen (p<0,05), es decir, se verificó una anteversión progresiva del platillo tibial (fig. 5).
En el preoperatorio no hubo diferencias significativas en la pendiente tibial entre el grupo 1 (83,24° ± 3,87°), el grupo 2 (85,50° ± 3,65°) y el grupo 3 (85,10° ± 5,39°). Posquirúrgicamente, el grupo 3 (con dolor antes de los 4 años) presentó una disminución estadísticamente significativa de la pendiente tibial (o si se prefiere, un aumento significativo de la anteversión) respecto al grupo 1 (sin dolor después de los 4 años), tanto en el postoperatorio inmediato (90,29° ± 4,15° frente a 86,46° ± 5,03°) como en los 6 a los 8 meses de evolución (90,87° ± 4,31° frente a 86,82° ± 4,84°) y en el último control (91,77° ± 4,85° frente a 87,13° ± 6,69°).
El grupo 2 (con dolor después de 4 años), grupo intermedio desde el punto de vista clínico y también al analizar la pendiente, presentaba una menor pendiente tibial (o mayor anteversión) respecto al grupo 1 así como una mayor pendiente (o mayor retroversión) respecto al grupo 3, tanto en el postoperatorio inmediato (88,59° ± 5,05°) como en los 6 a los 8 meses de evolución (89,82° ± 4,73°) y en el último control (90,19° ± 4,79°). No obstante, estas diferencias no fueron estadísticamente significativas (fig. 6).
No se ha encontrado correlación estadística alguna entre el grado de corrección llevado a cabo en el plano frontal (ángulo femorotibial postoperatorio) y el cambio en la pendiente tibial producido por la cirugía.
DiscusiónLa supervivencia de la OVT varía de una serie clínica a otra: se sitúa entre el 50 y el 95% tras los 5 años y entre el 28 y el 92% a los 10 años3,4,5,7–10,21 (tabla 1).
La literatura médica ofrece conclusiones contradictorias3,11 sobre los factores relacionados con el resultado y la supervivencia de la OVT. Entre los factores relacionados con la mayor supervivencia3,11 se encuentran la edad inferior a 60 años, la afectación unicompartimental pura, la estabilidad ligamentosa y el arco de movilidad preoperatorio mínimo de 90°. También se han descrito factores relacionados con el fracaso precoz3,10,11: más de 70 años de edad, grado de artrosis de Ahlbäck superior o igual a grado iii, desbridamiento artroscópico previo, desplazamiento tibial lateral durante la marcha, corrección insuficiente en valgo, flexión preoperatoria inferior a 120° e índice de masa corporal menor de 25kg/m2 (esto último probablemente debido a una mayor actividad física).
La supervivencia de la OVT variará según el criterio por el que se defina el fracaso. El dolor es el primer síntoma de fallo de la técnica y, quizás, el parámetro más sensible; por tanto, si el criterio de fracaso es la reaparición de dolor, la supervivencia será menor5. Entre la aparición de dolor y la inclusión en lista de espera o la implantación de una PTR transcurre un tiempo variable, muchas veces alargado debido a la problemática de las listas; por esto, la utilización de estos últimos parámetros como criterio de fallo conlleva una supervivencia mayor de la osteotomía9,10. Los resultados de la serie aquí descrita coinciden con los de la literatura médica y según el criterio de fracaso que se utilice como criterio de valoración las cifras de supervivencia se mueven entre los márgenes superior e inferior descritos.
El grado de artrosis según la escala de Ahlbäck mejoró tras la cirugía; posiblemente la transferencia de cargas hacia el compartimento lateral por la modificación del eje mecánico influya en esta mejoría. Otra explicación puede ser la variabilidad intraindividual en la interpretación radiográfica.
Al contrario que en otras series publicadas4,6,10,22, se ha constatado en esta serie presentada que a mayor grado de Ahlbäck mejor es la evolución clínica posterior23. Así, el grupo 1 (sin dolor después de los 4 años) presentaba un porcentaje mayor de casos con Ahlbäck superior o igual a grado iii. Quizás la explicación radica en que los sujetos con mayor afectación radiológica parten de una situación clínica peor, por lo que la mejoría clínica aportada por la intervención se aprecia más subjetivamente.
La alineación de la extremidad inferior en el plano frontal se puede definir en función del eje mecánico9,10,15,17 o en función del eje anatómico femorotibial1,7,11,22,24, aunque no hay estudios que demuestren cuál de estos ángulos es más reproducible25. En los casos descritos se ha utilizado el ángulo anatómico en una radiografía en carga y no en una telegoniometría porque aquélla es más barata, fácil de realizar y con similar reproductibilidad y fiabilidad intraobservadora26.
Al igual que en otras series publicadas4,6, el ángulo anatómico femorotibial se hipercorrigió tras la osteotomía y tendió a recidivar la deformidad con el paso del tiempo, pero sin llegar a alcanzar las cifras de varo preoperatorio.
No se ha detectado correlación alguna entre la alineación prequirúrgica, el grado de corrección posquirúrgico y la evolución clínica posterior; tampoco hay consenso en la literatura médica respecto a esto10. Para Huang22, un varo preoperatorio de más de 9° empeora el resultado de la osteotomía; por su parte, Rudan y Simurda8 asocian un buen resultado a un ángulo femorotibial postoperatorio de 6° a 14° de valgo, mientras que Cass27 obtiene mejores resultados cuando el valgo es superior a 10° en el postoperatorio.
La tibia presenta una sección transversal con forma triangular, por lo que la osteotomía puede producir cambios no tan sólo en el plano coronal, sino también en el plano sagital. Estos cambios en el plano sagital parecen depender del tipo de osteotomía realizada; la osteotomía de abertura puede comportar un aumento de la pendiente tibial13–16 mientras que la osteotomía de sustracción puede comportar una disminución de la pendiente tibial12,17. La alteración en el plano sagital tras la osteotomía en cúpula se relaciona con el grado de corrección en el plano frontal; si se hipocorrige, favorece que la pendiente tibial disminuya, y si se hipercorrige, favorece que la pendiente tibial aumente28. Sin embargo, al igual que en la serie descrita, no se encontró correlación alguna entre el grado de corrección en el plano frontal y la magnitud de la anteversión tibial postoperatoria tras la osteotomía de sustracción12.
Al igual que en las publicaciones de Hohmann12 y Brouwer17, se ha observado tras la osteotomía de sustracción una disminución progresiva de la pendiente tibial (es decir, una anteversión de la superficie articular). Esta disminución de la pendiente tibial (o anteversión) se acentúa en controles posteriores y empeora respecto al postoperatorio inmediato. Se ha demostrado que la disminución de la pendiente tibial puede deberse a una resección incompleta de la cortical posterior de la tibia cuando se extrae la cuña ósea, pues esto se realiza con precaución para prevenir lesiones vasculonerviosas poplíteas; también puede deberse a la persistencia del soporte posterolateral de la sindesmosis tibioperonea17.
Otra posible explicación para la disminución progresiva de la pendiente tibial puede ser la menor resistencia de la esponjosa epifisaria (segmento proximal) en la que se apoya la cortical anterior y lateral del fragmento distal28,30. El hueso esponjoso, menos resistente, favorece el impacto progresivo del segmento distal en la zona anterior cuando el sujeto carga peso (fig. 5). Si se sigue esta hipótesis, se puede evitar el hundimiento de la cortical anterior tibial retardando la carga, es decir, manteniendo al sujeto en descarga o en carga parcial hasta la consolidación de la osteotomía.
Una tercera explicación para la disminución progresiva de la pendiente tibial correlaciona la capacidad para mantener la alineación posquirúrgica con el sistema de fijación empleado29,31,32. Aunque los autores desconocen estudios que valoren esta cuestión en el plano sagital, es posible que si se mejora la estabilidad del sistema de fijación se pueda evitar la progresión de la anteversión tibial.
La pendiente tibial final es un factor pronóstico muy importante para el resultado clínico; la disminución de la pendiente tibial final o la anteversión se correlacionó con mal resultado clínico y aparición precoz de dolor (antes de los 4 años) mientras que una pendiente tibial correcta (superficie articular tibial en retroversión) se correlacionó con ausencia de dolor persistente. La alteración de la pendiente tibial modifica la cinemática de la rodilla y las fuerzas que actúan sobre ligamentos y superficies articulares14, lo que puede provocar dolor y progresión de los cambios degenerativos.
Adicionalmente, la anteversión tibial puede dificultar la técnica quirúrgica de una prótesis de rodilla futura (al igual que la hipercorrección en valgo, la rótula baja o las alteraciones rotacionales)33. Se debe tener en cuenta este factor al realizar el corte tibial proximal y tomar como grado de referencia la parte posterior de la superficie tibial. Si la referencia de profundidad del corte se establece en las porciones central o anterior, se favorece un corte demasiado distal.
Las principales limitaciones de este estudio son el diseño retrospectivo (sólo se ha considerado el dolor y no otros parámetros funcionales para el cálculo de la supervivencia) y la variabilidad intraobservadora de las mediciones radiográficas.
En conclusión, la OVT de sustracción puede ser un buen tratamiento para el genu varo artrósico siempre y cuando la indicación sea adecuada y la técnica quirúrgica meticulosa, puesto que alivia el dolor y difiere la protetización en un porcentaje elevado de sujetos. A pesar de que múltiples factores influyen en los resultados y la supervivencia, la anteversión o la disminución posquirúrgica de la pendiente tibial es un factor de mal pronóstico.
Conflicto de interesesLos autores de este artículo no han recibido ayuda económica alguna para la realización de este trabajo. Tampoco han firmado ningún acuerdo por el que vayan a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que los autores estén afiliados.