La necrosis avascular idiopática del escafoides o enfermedad de Preiser es una entidad de la que se han descrito pocos casos. En algunas ocasiones es discutible si se trata de una osteonecrosis espontánea o representa un proceso patológico secundario a enfermedades sistémicas, tratamiento quimioterápico o está relacionada con el consumo de esteroides.
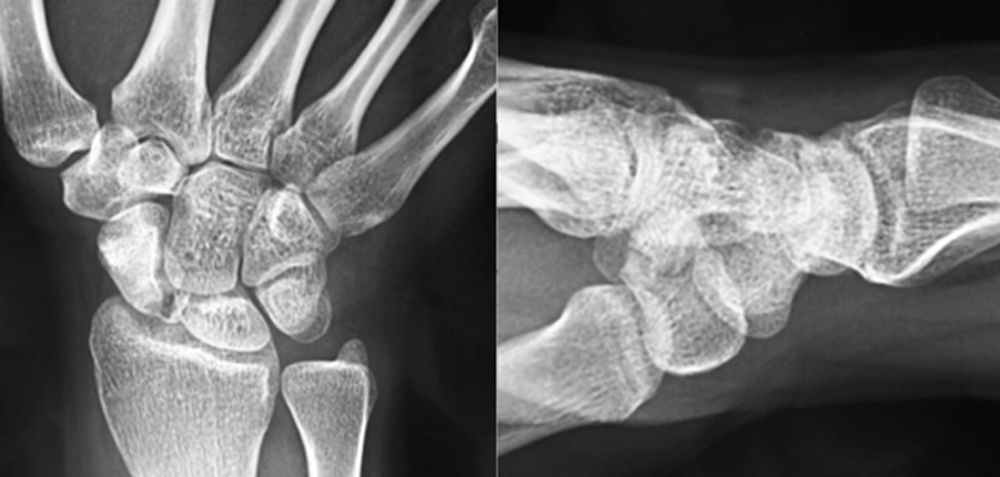
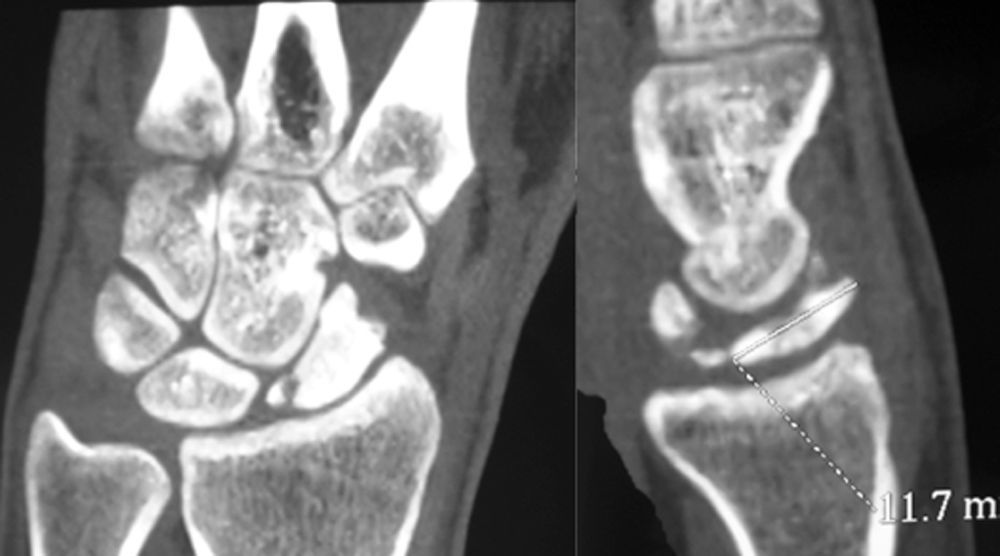
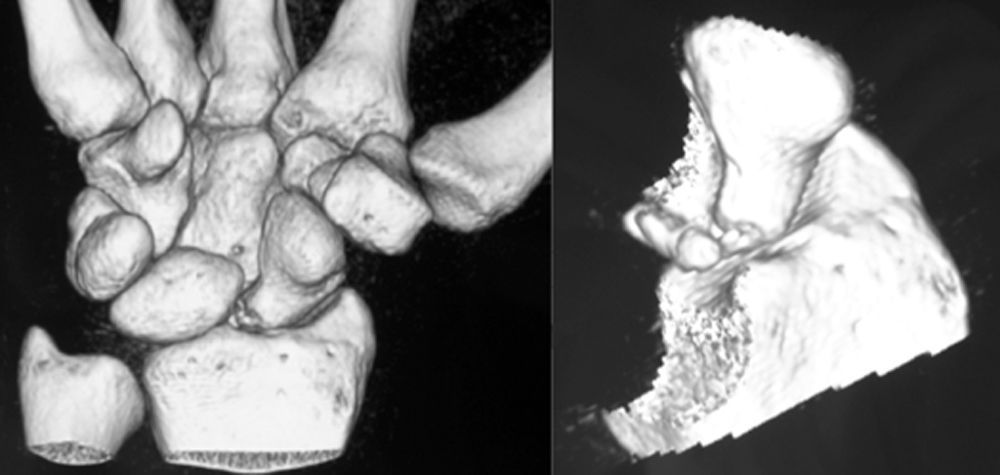
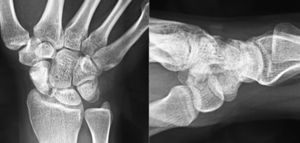
Presentamos el caso de una mujer de 20 años de edad, sin traumatismo previo, con dolor en la muñeca derecha de 4 años de evolución. Había sido erróneamente diagnosticada de una tendinitis y tratada de forma conservadora sin mejoría. Se solicitaron estudios de imagen mediante radiología simple. Los hallazgos radiológicos presentaban una anomalía del polo proximal del escafoides que originaba una fragmentación del mismo, hecho que se confirmó posteriormente con la realización de una TC. A continuación se realizó una RMN en la que se observaron criterios de isquemia, fundamentalmente en polo proximal. En la RMN con contraste paramagnético aparecieron signos de viabilidad en el fragmento distal y de osteonecrosis en el proximal.
Tras las pruebas de imagen se diagnosticó de necrosis avascular idiopática del escafoides. El tratamiento quirúrgico consistió en extirpar los fragmentos necróticos del polo proximal y practicar una neurectomía del nervio interóseo posterior.
A los 2 años de la intervención, la paciente se encuentra asintomática y con un balance articular completo de la muñeca intervenida.
The idiopathic avascular necrosis of the scaphoid or Preiser's disease is condition about which few cases have been described. In the majority of cases, it is debatable whether it is actually a spontaneous osteonecrosis, or a pathological process secondary to a systematic disease, or a result of chemotherapy treatment, or associated with taking steroids.
We present the case of a 20-year old woman, with no previous trauma, with pain in her right wrist, which progressed over a period of four years. It was wrongly diagnosed as a tendinitis, and was treated conservatively without any improvement. A simple X-ray was requested that showed an abnormality of the proximal pole of the scaphoid that was beginning to fragment; a fact which was confirmed later by performing a CT scan. This was followed by nuclear magnetic resonance spectroscopy (NMR), which showed signs of ischaemia, mainly in the proximal pole. There were signs of viability in the distal fragment in the NMR using paramagnetic contrast.
After the imaging tests, idiopathic avascular necrosis of the scaphoid was diagnosed. The surgical treatment consisted of the removal of necrotic fragments of the proximal pole and removal of the posterior interosseous-nerve.
Two years after the intervention, the patient is asymptomatic and with a complete range of movement in the operated wrist.
La necrosis avascular idiopática puede afectar a varios huesos. En el carpo, la necrosis del semilunar (enfermedad de Kienböck) es una entidad muy bien conocida, sin embargo, la necrosis avascular idiopática que afecta al escafoides es una entidad mucho menos frecuente1, y que ha sido asociada al nombre de Preiser2, primer autor en describirla, desde su publicación en 1910.
El término idiopático se asocia a etiología desconocida3. Sin embargo, han sido descritos en la literatura4 algunos casos en el contexto de una enfermedad sistémica que precisaban tratamientos prolongados con corticosteroides o quimioterapia.
Hoy en día, la mayoría de los autores están de acuerdo en que la historia previa de trauma sobre la muñeca excluye el diagnóstico de la enfermedad de Preiser. Por otro lado, se acepta claramente la vulnerabilidad del escafoides a la necrosis, sobre todo en su polo proximal, debido a las características anatómicas de su vascularización5. Aunque la necrosis avascular en el Preiser ocurre sin que haya una historia previa de daño traumático, en la clínica a veces es difícil excluir la posibilidad de que exista un traumatismo leve o repetitivo6.
Actualmente, la definición de la enfermedad de Preiser consiste en la osteonecrosis del escafoides sin etiología conocida. A menudo se presenta clínicamente como un leve dolor de muñeca de comienzo insidioso.
Material y métodoCaso clínicoPresentamos el caso de una paciente de 20 años de edad, que presentaba dolor en la muñeca derecha de 4 años y medio de evolución, siendo la derecha su mano dominante. No presentaba antecedentes personales de interés. No refería antecedente traumático previo.
Desde el comienzo de la clínica, 2 años antes, la paciente refería que había sido diagnosticada de tendinitis y tratada de forma conservadora con antiinflamatorios, inmovilizaciones con férula de yeso, fisioterapia e infiltraciones. No presentaba mejoría.
Tras esos 2 años, en el momento de la exploración presentaba dolor en región dorsal de muñeca derecha y en tabaquera anatómica, no existía pérdida de fuerza respecto a la mano contralateral y la exploración neurológica era normal. El balance articular se encontraba limitado: flexión dorsal 10°, flexión palmar 20°, prono-supinación completa no dolorosa. Desviación radial 25° dolorosa, desviación cubital 40° dolorosa.
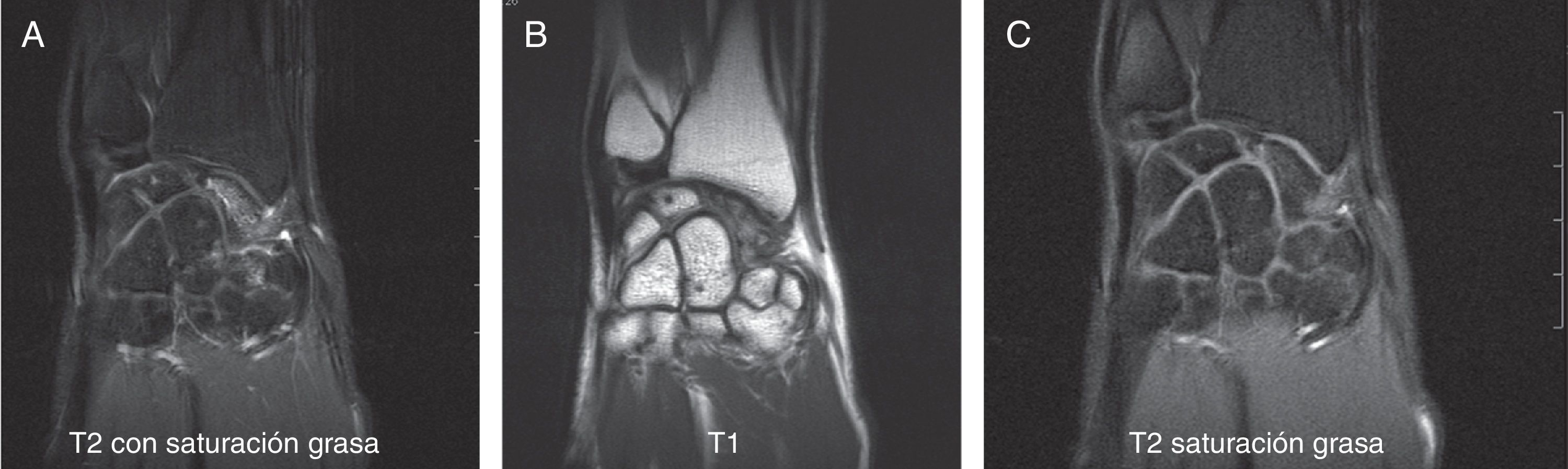
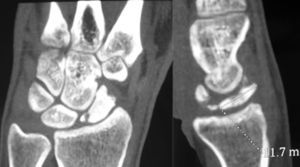
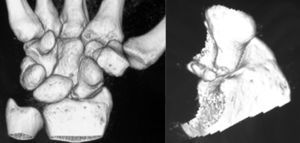
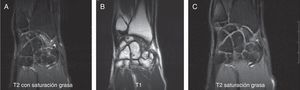
Se solicitaron estudios de imagen mediante radiología simple (fig. 1), TC (figs. 2 y 3) y RMN estándar y con contraste (fig. 4). Los hallazgos en la radiología simple presentaban una anomalía del polo proximal del escafoides que originaba una fragmentación del mismo. Esta fragmentación se confirmó con más detalle con el TC. La RMN fue la prueba determinante para el diagnóstico. Los cambios que se observaron en la RMN en secuencias T2 con saturación grasa (a), T1 (b) y T1 con saturación grasa tras la administración de contraste paramagnético intravenoso (c) (fig. 4), confirmaron los cambios de imagen compatibles con un Preiser como bien describen Schmitt et al.5. Nuestro caso presentó una disminución de la intensidad de señal en las secuencias simples en el escafoides, con un realce de la señal tras aplicar contraste paramagnético en el fragmento distal del escafoides, indicando vascularización del mismo, y por lo tanto, viabilidad. Sin embargo, el fragmento proximal que presentó alteración también en las secuencias simples no mostró realce con el contraste, siendo compatible con necrosis del mismo.
RMN, corte coronal en secuencias T2 con saturación grasa (A), T1 (B) y T1 con saturación grasa tras la administración de contraste paramagnético intravenoso (C). Observamos alteración de la intensidad de señal en las secuencias simples en el fragmento distal del escafoides con realce tras el contraste, que indican vascularización del mismo, lo que sugiere viabilidad. El fragmento proximal con alteración también en las secuencias simples, no muestra realce con el contraste, compatible con necrosis del mismo.
Basándonos en los resultados de la pruebas de imagen5, donde en las secuencias simples existe una alteración de la señal de todo el escafoides, no solo del polo proximal, así como la imagen de avulsiones corticales en la periferia en el TC y sumado a la ausencia de traumatismo previo, hace que podamos descartar la posibilidad de una fractura osteocondral de polo proximal de escafoides postraumática, realizando el diagnóstico de enfermedad de Preiser (estadio avanzado)5.
Actualmente existen estudios en los que hay autores a favor de la presencia de osteonecrosis solo en el polo proximal del escafoides en el Preiser7.
Gracias a los avances de la técnica, podemos obtener información detallada de la microestructura ósea y de la viabilidad del escafoides con el uso de la TC de alta resolución y la RMN con contraste. En este caso, fueron fundamentales para la realización del diagnóstico diferencial con las fracturas osteocondrales del polo proximal del escafoides8, lo primero a descartar dada la imagen de la radiología simple. Siguiendo la clasificación de Schernberg et al.9 encontramos 2 tipos: tipo ia o fractura sin disociación escafolunar (existe integridad del ligamento escafolunar) y el tipo ib con disociación escafolunar (fractura del tercio proximal del escafoides cuyo trayecto pasa distalmente al punto de inserción del ligamento escafolunar).
Tanto la RMN con contraste como la TC de alta resolución nos permiten diferenciar qué zonas anatómicas del escafoides se encuentran afectadas por un compromiso vascular, y si existe fractura, qué características de imagen tiene, permitiéndonos diferenciar entre una fractura postraumática de una patológica, por alteración en la vascularización. Son clave en la detección precoz de la enfermedad de Preiser y descripción de su estadio.
Según Schmitt et al.5 se diferencian 3 fases evolutivas o estadios en el Preiser basados en la RMN con contraste y la TC. Un estadio inicial con osteoesclerosis proximal con áreas de edema. Estadio avanzado, donde el polo proximal se colapsa y cuya característica principal es la presencia de fracturas patológicas con pérdida de volumen, que se diferencian de las fracturas osteocondrales proximales postraumáticas por su trazo paralelo u oblicuo respecto el eje longitudinal del escafoides, presencia de áreas de esclerosis a ambos lados del trazo de fractura y una localización periférica tipo avulsión cortical5. Finalmente, un estadio final del Preiser con una osteonecrosis completa del escafoides o gran parte de él sin realce de la señal en la RMN tras la aplicación de contraste.
En nuestro caso, las imágenes son compatibles con una enfermedad de Preiser estadio avanzado, con fragmentación del polo proximal. El fragmento distal es viable.
Se decidió tratamiento quirúrgico. Realizamos un abordaje dorsal entre el tercer y cuarto compartimento más capsulotomía. Se identificó el polo proximal del escafoides que se encontraba completamente integrado al fragmento distal aunque con importantes irregularidades en la superficie osteocondral, sobre todo a nivel dorsal. El ligamento escafolunar presentaba indemnidad en 2 tercios del mismo presentando estabilidad, que se comprobó al observar movimiento en bloque del escafoides y el semilunar con los movimientos de flexoextensión de la muñeca. Se realizó la extirpación del fragmento proximal (conservando el ligamento escafolunar) más neurectomía del nervio interóseo posterior. Tras la cirugía se inmovilizó con férula antebraquial durante 3 semanas y posteriormente se inició el tratamiento rehabilitador.
A los 2 años del tratamiento quirúrgico, la paciente se encuentra completamente asintomática y con una recuperación completa del balance articular de la muñeca, habiendo recuperado su actividad diaria normal.
DiscusiónCuando hablamos de necrosis avascular idiopática de un hueso del carpo, normalmente hacemos referencia al semilunar, enfermedad de Kienböck. A pesar de la elevada frecuencia de necrosis del polo proximal en las fracturas de escafoides, por su alto riesgo desde el punto de vista vascular, raramente se ve afectado por una necrosis avascular idiopática10. Algunos casos descritos en la literatura asocian una necrosis avascular del escafoides dentro de un contexto de enfermedad sistémica con toma de esteroides o quimioterapia7.
En cualquier caso, el aporte vascular inadecuado es un denominador común en todas las series de necrosis del escafoides publicadas hasta ahora, siendo el motivo por el que diversos autores han estudiado su anatomía vascular. Gelberman et al.11 demostraron que entre el 70 y el 80% del aporte vascular del polo proximal del escafoides procede de una rama de la arteria radial que penetra a través de la cresta dorsal, de forma que una fractura a través de la cresta o del polo proximal produciría una disrupción completa de la vascularización de esta zona anatómica y que en última instancia llevaría a la necrosis avascular.
Por otro lado, Panagis et al.12, estudiaron el tamaño y la distribución de las anastomosis intraóseas, observando que los individuos en los que existían amplias zonas dependientes de un solo vaso presentaban mayor incidencia de necrosis avascular.
El escafoides es una pieza central en la estabilidad de la muñeca, tanto en la cinética como en la cinemática de la misma. Para mantener las relaciones carpianas, el escafoides tiene 5 articulaciones, lo que hace que esté cubierto de cartílago en la mayor parte de su superficie, dificultando el acceso vascular. Gelberman et al.11 describen solo 2 vasos perforantes a través de las inserciones ligamentosas, zonas no cubiertas por cartílago. Taleisnik et al.13 también hacen referencia en sus estudios a 2 pequeños vasos adicionales que penetran en el polo proximal del escafoides a través de ligamentos. Sin embargo, esta vascularización proximal es insuficiente por sí misma, la mayor parte depende de un vaso retrógrado, rama de la arteria radial que se introduce a nivel dorsal en la tuberosidad. Esta es la anatomía vascular que desempeña un papel importante en el desarrollo de la necrosis avascular idiopática.
En 2001, Buttermann et al.14, confirman los estudios anatómicos previos y observan que puede existir una presión extrínseca generada por los ligamentos y estrechas membranas que tienen que atravesar los vasos hasta penetrar en el escafoides. Esta presión puede aumentar con los movimientos y ciertas posiciones de la muñeca, pudiendo colapsar los vasos que aportan nutrición al escafoides en su entrada al mismo.
Todas estas aportaciones especulan sobre la etiología de la enfermedad de Preiser, donde pequeños microtraumatismos repetitivos en torno a las estructuras anatómicas pueden frenar el aporte vascular del escafoides y serían los causantes del desarrollo de la necrosis avascular idiopática en sujetos con una mayor predisposición6.
Herbert y Lanzetta10 establecieron la hipótesis de que cierto porcentaje de pacientes podrían recibir la vascularización del polo proximal del escafoides a través del complejo ligamentoso escafolunar, de forma que ante una fractura este podría permanecer viable. Este hecho explicaría que pueda producirse una necrosis del polo proximal sin fractura previa. En 1993, estudian a 8 pacientes con necrosis avascular del polo proximal del escafoides. En esta serie la radiología simple no encuentra signos de fractura previa de escafoides. Esta necrosis segmentaria apoya su hipótesis, donde una avulsión traumática del ligamento escafolunar podría ver afectada la vascularización del polo proximal del escafoides en los que existe esta variedad anatómica. En nuestro caso se barajó como posible etiología este tipo de necrosis avascular, al afectarse únicamente esta zona parcelaria. Sin embargo, durante la intervención quirúrgica se observó que el ligamento escafolunar estaba indemne en 2 terceras partes, y por lo tanto, en el caso de que nos encontráramos ante esta variedad anatómica, la vascularización no tendría por qué haberse visto afectada.
Nakamura et al.15, en 1991, valoraron la influencia de la varianza cubital como posible factor causante del desarrollo del Preiser, en una amplia serie de 23 pacientes con necrosis avascular idiopática, y concluyeron que quedaba excluida como elemento participante en la patogénesis.
Desde el punto de vista diagnóstico, hoy día contamos con más avances en la técnica diagnóstica de los que disponía Preiser en 1910. De hecho, una lectura crítica de su trabajo original2 revela que intentó explicar por qué algunas fracturas de escafoides no aparecían en la radiología simple, hasta meses después del traumatismo. Preiser creía que el origen era un estado avascular que se originaba tras el daño. Actualmente, la definición de Preiser no es válida, ya que se entiende esta enfermedad como una osteonecrosis sin etiología conocida y un traumatismo previo la excluye.
Hoy que contamos con la calidad de la radiología simple, así como de la presencia de la TC y la RMN con y sin contraste, no sería descabellado pensar que los 5 pacientes de Preiser serían diagnosticados de fractura aguda de escafoides6.
Actualmente, para los pacientes en los que sospechamos una lesión en el escafoides, donde la radiología simple inicial es normal, contamos con la RMN. La imagen que proporciona la RMN nos permite discriminar fracturas ocultas de contusiones óseas e incluso de rotura de ligamentos. La presencia de la RMN con contraste paramagnético (clave para describir el estado vascular) permite a su vez, diferenciar estados de viabilidad del polo proximal frente a la necrosis avascular, y detectar la presencia de una fractura previa, lo cual es trascendental para la planificación terapéutica16. Las fracturas ocultas del escafoides corresponden a un 16%. La RMN permite detectar estas fracturas con una sensibilidad y especificidad del 100%, así como las contusiones y edemas óseos12.
Aunque la enfermedad de Preiser es inicialmente considerada idiopática, está aceptado que una de sus principales etiologías podrían ser los microtraumas repetitivos, así como las complicaciones derivadas de la toma de ciertas medicaciones y esto va unido a los patrones de alteración de la vascularización del polo proximal17. Debido a esta capacidad para detectar cambios en la vascularización, así como fracturas ocultas, la RMN con y sin contraste constituye la prueba diagnóstica esencial para detectar esta rara entidad.
A su vez, nos permite diferenciar 2 patrones diferentes: tipo i, caracterizado por cambios de señal de isquemia y/o necrosis que afectan a la totalidad del escafoides, y un tipo ii, donde esos cambios de señal se limitan a un 50% o menos, predominando el polo proximal y teniendo estos pacientes un pronóstico más favorable5,17.
En nuestro caso, corresponde a un tipo ii, donde se conserva la vascularización en el fragmento distal de mayor tamaño, cumpliendo criterios de isquemia grave/necrosis del fragmento proximal.
Así, fue Herbert y Lanzettaet al.10 quienes hicieron el primer estadiaje de la enfermedad en función de las imágenes de radiología simple, haciendo una división en 4 estadios, desde una imagen normal en el estadio inicial hasta un patrón de colapso completo con osteoartritis en el estadio iv.
Existe una gran variedad de opciones terapéuticas que van desde el tratamiento conservador mediante inmovilización a técnicas quirúrgicas diversas: revascularización, osteotomías radiales, artroplastias de silicona, artrodesis 4 esquinas, excisión del escafoides o carpectomía de la fila proximal6. Es un tratamiento que no está estandarizado debido fundamentalmente a la gran cantidad de factores sobre los que se basa su etiología y a los diferentes estadios de la enfermedad.
Los procedimientos de revascularización estarían indicados en estadios iniciales donde hay necrosis sin cambios degenerativos o muy leves (estadios i y ii), donde el proceso puede aún ser reversible. Cuando aparece un colapso del carpo y cambios irreversibles (estadios iii y iv), la reconstrucción ya no se puede llevar a cabo. En estos casos recurrimos a procedimientos de rescate como la excisión del escafoides o carpectomía proximal.
Nuestro caso podría ser considerado como un estadio i. Hemos realizado una exéresis del fragmento necrótico y una neurectomía del interóseo posterior por considerarla una técnica poco agresiva y que no cerraba otras posibilidades quirúrgicas futuras. La paciente está libre de sintomatología clínica, presentando un rango de movilidad y fuerza completa a los 2 años.
En la literatura se recogen diversos resultados para las diferentes opciones terapéuticas. De Smet et al.4, en su serie recogen 4 casos en estadio iii, que fueron tratados con carpectomía proximal, donde 3 de ellos obtuvieron resultados muy satisfactorios.
Por su parte, Moran et al.17, en 2006 publican un trabajo que recoge sus resultados tras el uso de injerto vascularizado de radio distal en 8 pacientes con necrosis avascular idiopática en estadios ii y iii, concluyendo que esta opción debe ser reservada para pacientes en estadios i y ii de Herbert sin evidencia de artrosis radiocarpiana o de inestabilidad carpiana. La presencia de artrosis en la articulación radiocarpiana o mediocarpiana sería una indicación de exéresis del escafoides y artrodesis18.
Viegas19 en 1988 y posteriormente Menth-Chiari y Poehling20 en 2000 aplican un desbridamiento artroscópico de toda la superficie necrótica del escafoides en un estadio inicial, mejorando la función y produciendo un alivio completo del dolor.
ConclusionesLa RMN ha supuesto un importante avance en el diagnóstico de la enfermedad de Preiser. Actualmente no hay ningún algoritmo terapéutico estandarizado para estos pacientes, y existe una gran variedad de tratamientos en función de los cambios degenerativos observados. Nuestra experiencia con la exéresis de los fragmentos necróticos asociada a neurectomía ha sido favorable.
Nivel de evidenciaNivel de evidencia v.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.