Determinar si el signo de Hawkins predice que el astrágalo fracturado a nivel del cuello desarrollará o no una necrosis avascular (NAV), y determinar la relación con el desplazamiento de la fractura, la lesión de partes blandas, o la demora en la reducción o en la cirugía.
Material y métodosEstudio retrospectivo de 23 fracturas de cuello de astrágalo recogidas durante 13 años. Se recogen las siguientes variables: desplazamiento de la fractura, lesión de partes blandas, demora y tipo de tratamiento, complicaciones, observación del signo de Hawkins y resultado funcional.
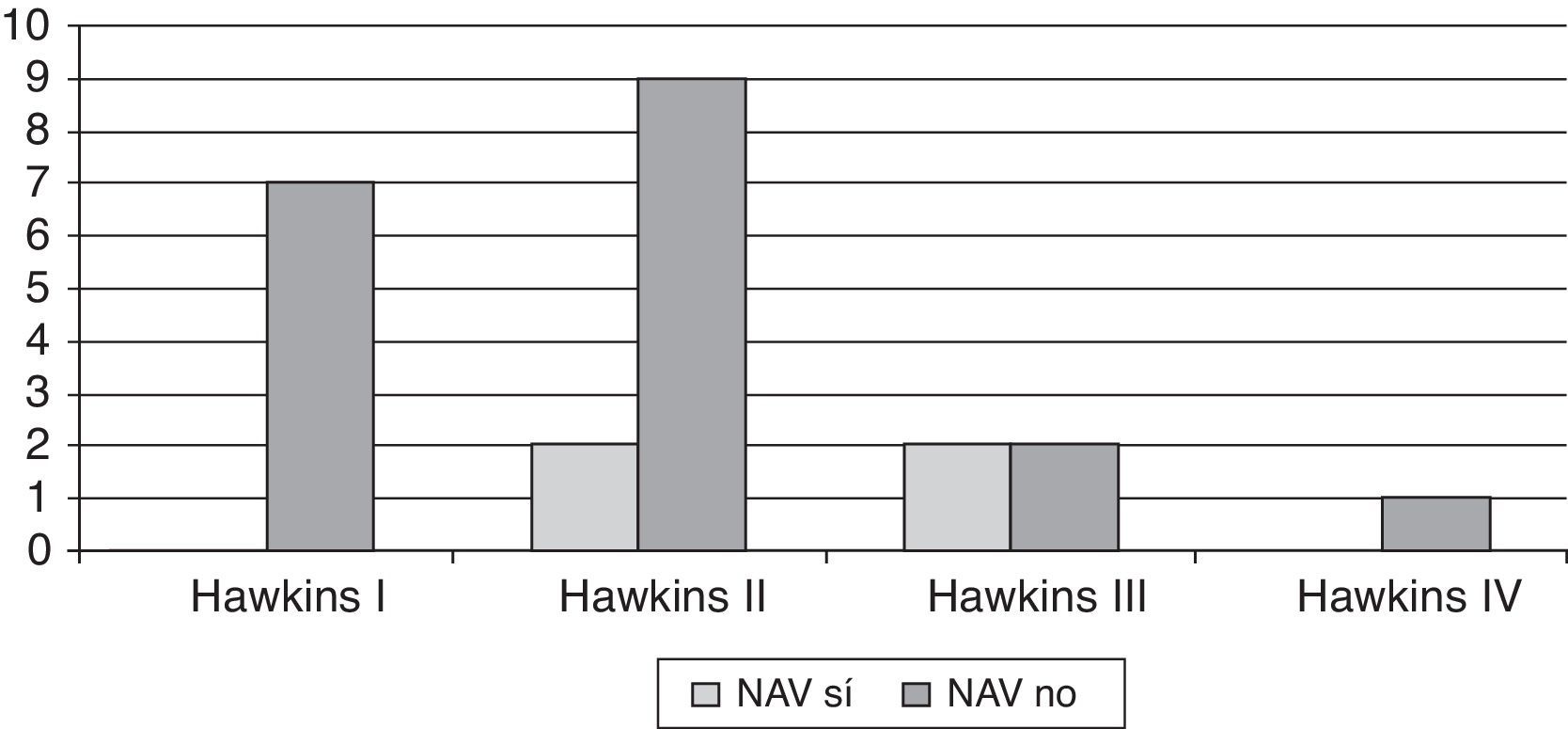
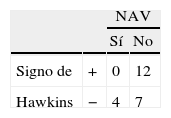
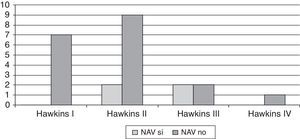
ResultadosSe registraron 7 fracturas Hawkins tipo I, 11 tipo II, 4 tipo III y una tipo IV. Cuatro casos desarrollaron una NAV (2 Hawkins tipo II y 2 tipo III). Se observó el signo de Hawkins en 12 casos, de los cuales ninguno desarrolló necrosis. Cuatro casos con signo de Hawkins negativo desarrollaron necrosis. No se hallaron diferencias al comparar el desarrollo de NAV con el desplazamiento de la fractura, la lesión de partes blandas o la demora en el tratamiento. Sí se hallaron diferencias al comparar el desarrollo de NAV con la observación del signo de Hawkins (p=0,03).
ConclusiónEl signo de Hawkins positivo descarta que el astrágalo fracturado desarrolle una NAV, pero su ausencia no lo confirma.
To assess if the Hawkins sign can predict whether or not astragalus fractures of the neck will develop avascular necrosis. It is also assessed whether the occurrence of this complication is related to the displacement of the fracture, soft tissue injury, or delay in the reduction or surgery. The results were compared with those found in the literature.
Material and methodsA retrospective study was conducted on 23 talar neck fractures recorded over a a period of thirteen years. The following variables were analysed: displacement of the fracture, soft tissue injury, delay and type of treatment, complications, observation of the Hawkins sign, and functional outcome.
ResultsThere were 7 type I Hawkins fractures, 11 type II, and 4 type III and 1 type IV. Four cases developed avascular necrosis (2 Hawkins type II and 2 type III). Hawkins sign was observed in 12 cases, of which none developed necrosis. Four cases with negative Hawkins sign developed necrosis. No statistically significant differences were found when comparing the development of avascular necrosis with the displacement of the fracture, soft tissue injury, or delay in treatment. Differences were found when comparing the development of avascular necrosis with the Hawkins sign (P=.03).
ConclusionA positive Hawkins sign rules out that the fractured talus has developed avascular necrosis, but its absence does not confirm it.
Las fracturas de astrágalo son unas lesiones altamente infrecuentes (0,1-0,85%)1. La peculiar anatomía del astrágalo, junto con su característico aporte vascular2–5, hace que se convierta en una lesión temida por las complicaciones o secuelas que puede originar, especialmente la necrosis avascular (NAV).
Hawkins6 desarrolló una clasificación para las fracturas del cuello del astrágalo basada en la existencia o no de luxación del cuerpo del astrágalo y el tipo de luxación: tipo I para la fractura vertical del cuello sin desplazamiento, tipo II para la fractura con subluxación o luxación de la articulación subastragalina y tipo III para la fractura con subluxación o luxación tanto de la articulación subastragalina como tibioastragalina. Posteriormente, Canale y Kelly7 describieron un cuarto tipo para la fractura del cuello asociada, no tan solo a una luxación subastragalina y tibioastragalina, sino también a una luxación astragaloescafoidea. En este tipo de fractura también se incluye el único caso que se ha descrito en la literatura con fractura del cuello y luxación del mismo, pero manteniéndose el cuerpo astragalino en su posición anatómica8.
La importancia del sistema de clasificación que ofreció Hawkins es que demostró que a mayor luxación del cuerpo del astrágalo, mayor era la lesión de la vascularización de este y, por tanto, mayor el daño vascular. Así, en las fracturas Hawkins tipo I, los vasos que se dañan son únicamente los que proceden de la porción anterolateral de cuello. En las tipo II se añade la lesión de los vasos que entran por el seno y canal tarsiano. En las tipo III se ven dañadas las 3 fuentes de aporte sanguíneo, al igual que en las tipo IV, con la diferencia que la NAV que se producirá no afectará únicamente al cuerpo del astrágalo, sino también a la cabeza del mismo6.
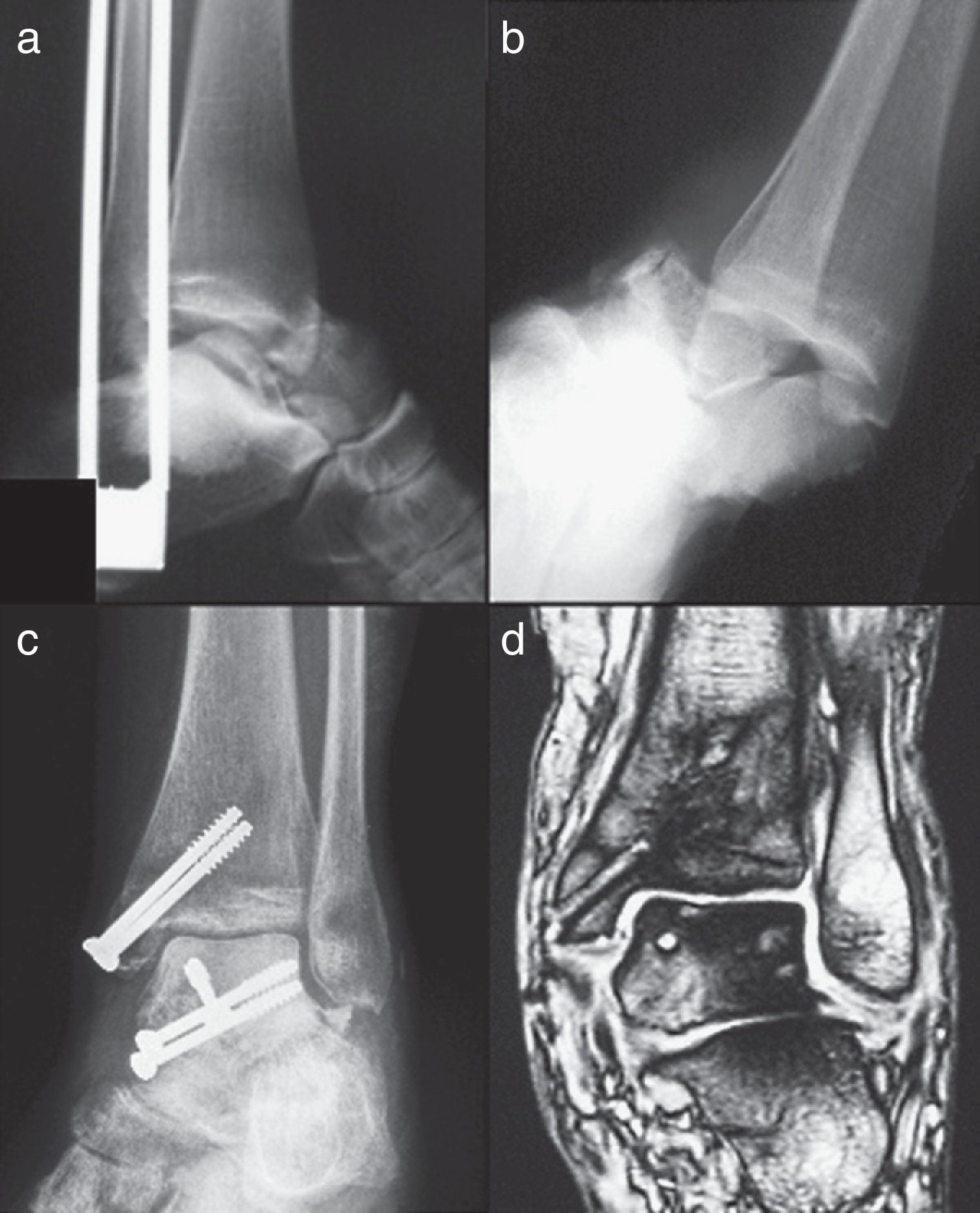
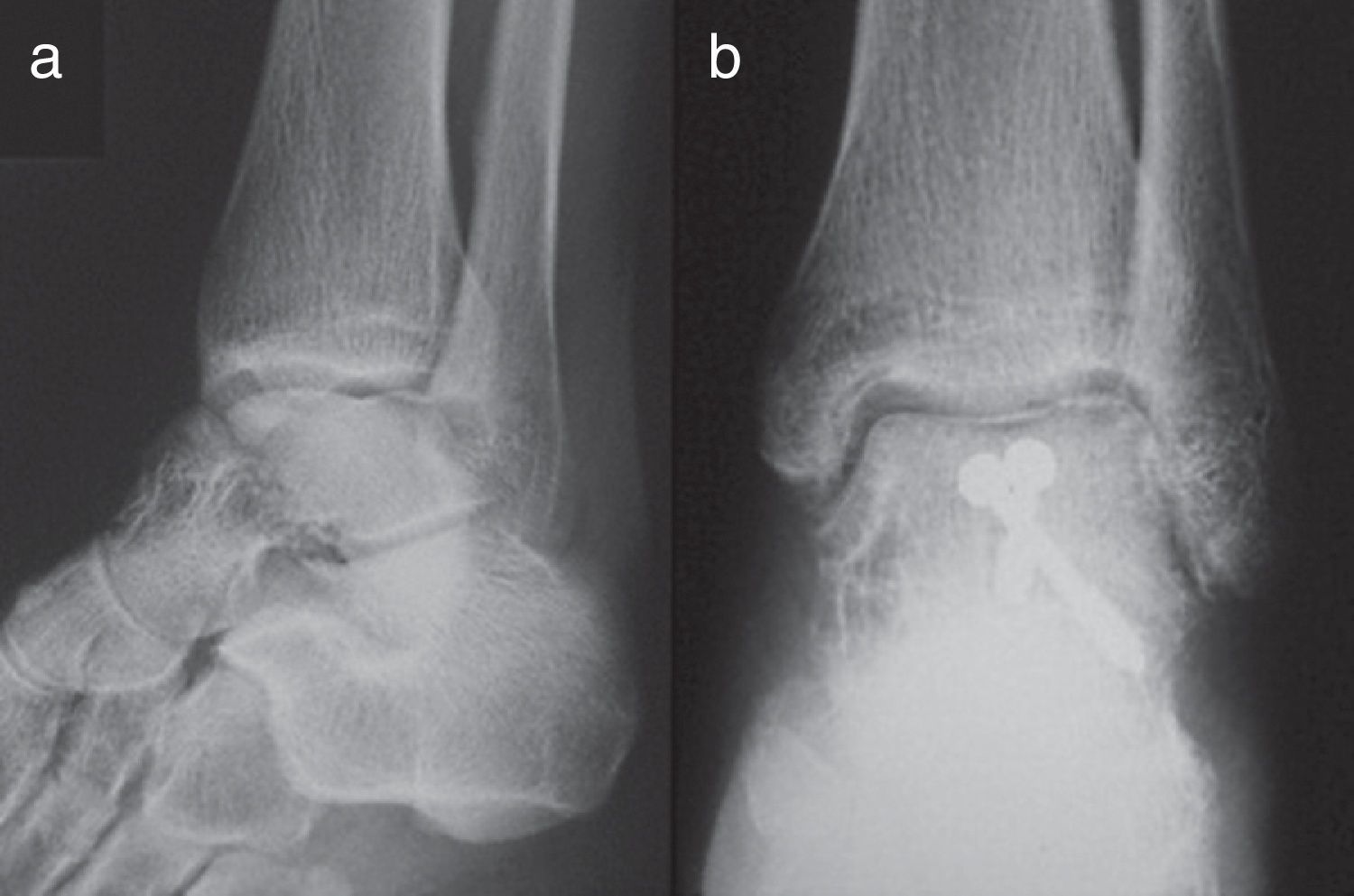
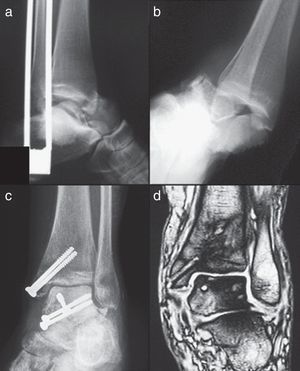
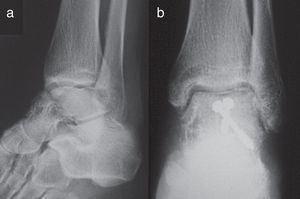
Reconocer la existencia de necrosis ósea no siempre es fácil. Hawkins determinó que es entre la 6.ª y 8.ª semanas posteriores al traumatismo cuando se puede detectar mediante el conocido signo de Hawkins6: reabsorción ósea subcondral en la cúpula astragalina en las proyecciones, sobre todo de mortaja y AP de tobillo. Cuando no se observa dicho signo se dice que es negativo (fig. 1), mientras que si se observa es positivo (fig. 2). Dicho signo es indicativo de que la vascularización del astrágalo está preservada porque se permite la reabsorción ósea provocada por la inmovilización y desuso de la extremidad y que, por tanto, la NAV es improbable. Sin embargo, su ausencia no siempre es sinónimo de necrosis9.
En las fracturas del cuello astragalino se ha abogado por una reducción precoz para así reducir el daño en la vascularización. Sin embargo, no se ha hallado relación entre la aparición de NAV y el tiempo transcurrido hasta que se fija la fractura, mientras que se ha encontrado relación con el grado de conminución de la fractura o con si esta es abierta o cerrada, por lo que se confirma que las lesiones por alta energía poseen más complicaciones y, por lo tanto, peor pronóstico9.
Material y métodosPara el desarrollo de este trabajo se revisaron retrospectivamente las historias clínicas y pruebas complementarias de los pacientes atendidos por fractura de astrágalo en el Hospital Universitario de Girona Dr. Josep Trueta (centro de tercer nivel) durante un periodo de 13 años comprendido entre el 1 de enero del 1997 al 31 de diciembre del 2010. Se recogieron 63 fracturas de astrágalo. Del total de 31 fracturas recogidas del cuello astragalino se realizó seguimiento de 23 (74%), que supone un total de 21 pacientes (2 casos de bilateralidad): 7 tipo I, 11 tipo II, 4 tipo III y el único caso de tipo IV. El seguimiento tuvo una media de 23 meses y medio (un mes-11 años).
Las variables que se recogieron en el estudio fueron: edad, sexo, mecanismo de lesión (alta o baja energía), patrón de fractura (clasificación según la región anatómica afecta: cabeza, cuello y cuerpo; y para las fracturas de cuello se utilizó la clasificación de Hawkins6, incluyendo el cuarto tipo añadido por Canale y Kelly7), la afectación de partes blandas (fracturas cerradas o abiertas según la clasificación de Gustilo y Anderson8), tipo de reducción, tipo de tratamiento, complicaciones, observación del signo de Hawkins durante el seguimiento de las fracturas del cuello del astrágalo, y resultados clínicos funcionales mediante el Hawkins Scoring System6.
El programa estadístico utilizado es el Stata® y el SPSS®. Las pruebas estadísticas que se han utilizado son la prueba de Fischer para las tablas de contingencia de 2×2 y la prueba de Kruskal-Wallis para comparar una variable continua y una ordinal. Se considera un resultado estadísticamente significativo para una p≤0,05.
Se valoró la sensibilidad y la especificidad del signo de Hawkins como prueba diagnóstica para la detección de NAV a las 6-8 semanas del traumatismo.
ResultadosSe recogieron 63 fracturas de astrágalo, de las cuales 31 afectaban al cuello del astrágalo en 29 pacientes (2 casos de bilateralidad).
De estos 29 pacientes, el 90% varones (n=26). La edad media fue de 30 años con un rango que oscilaba entre los 5 y los 56 años.
El mecanismo de la fractura, a excepción de un caso, fue el traumatismo de alta energía: 23 accidentes de tráfico y 6 precipitaciones.
Se observaron 12 fracturas Hawkins tipo I, 13 tipo II, 5 tipo III, y tan solo una fractura tipo IV.
Analizando las 31 fracturas del cuello astragalino se encontraron 4 fracturas abiertas (12%): 2 tipo II de Gustilo (en una fractura del cuello sin desplazamiento y en otra con luxación subastragalina) y 2 tipo III de Gustilo en fracturas del cuello astragalino con luxación subastragalina y tibioastragalina (un caso IIIA y otro IIIB).
Una vez eliminadas las fracturas tipo I que no poseían desplazamiento y, por lo tanto, no precisaron reducción y un caso de fractura del cuello tipo II en el que no quedó registrado si se realizó reducción o no, se obtuvo un total de 18 fracturas a las que sí se les realizó reducción. Catorce se redujeron en las primeras 48h desde su llegada a urgencias, con una media de 2 días y un rango de 0-17 días. En 6 casos (33,3%) la reducción fue cerrada: 4 en el Hawkins tipo II, una en el tipo III y otra en la única fractura tipo IV de la serie. En 12 casos la reducción fue abierta (66,6%), de los cuales en 2 casos se realizó primero un intento de reducción cerrada sin éxito: 8 casos de fractura Hawkins tipo II y 4 tipo III.
En referencia al tratamiento que se realizó, 17 de las 31 fracturas del cuello astragalino (55%) se trataron de forma quirúrgica y el resto conservadoramente.
Al analizar el tipo de tratamiento recibido, quirúrgico o conservador, según el grado de desplazamiento de la fractura de acuerdo con la clasificación de Hawkins, se halló que 9 fracturas (75%) sin desplazamiento recibieron tratamiento conservador, 9 fracturas (69%) de las fracturas Hawkins tipo II recibieron tratamiento quirúrgico, las 5 fracturas del cuello astragalino Hawkins tipo III de la serie recibieron todas tratamiento quirúrgico, y el único caso de fractura Hawkins tipo IV recibió tratamiento conservador.
De las fracturas tratadas quirúrgicamente, en 11 de ellas (64%) se realizó osteosíntesis con tornillos retrógrados; en 4 (23%) con tornillos anterógrados y tan solo en un caso, osteosíntesis con agujas de Kirschner y, en otro caso, fijación externa.
Todas las fracturas del cuello Hawkins tipo I intervenidas se trataron con tornillos (2 retrógrados y un anterógrado), igual que en el tipo II (7 retrógrados y 2 anterógrados). En el tipo III se observó mayor variabilidad de tratamiento: osteosíntesis con tornillos retrógrados en 2 fracturas, anterógrados en una, con agujas en otra y osteotaxia en otra.
El abordaje anteromedial fue el que se realizó en el mayor número de casos (47%), seguido por el posterolateral y anterolateral (23% respectivamente). Únicamente en un caso de fractura Hawkins tipo II se realizó una combinación de 2 vías de abordaje, anterior y posterior.
Se asoció a la cirugía la osteotomía maleolar en 3 casos para lograr la correcta reducción y fijación de la fractura: en 2 fracturas del cuello Hawkins tipo III se realizó osteotomía del maléolo tibial y en una fractura Hawkins tipo II del maléolo peroneal. Tres casos ya presentaban una fractura del maléolo tibial y ello facilitó el abordaje: una del Hawkins tipo I, una del tipo II y otra del tipo III.
La intervención quirúrgica definitiva se realizó a los 3 días de media (0-17 días).
Se hallaron complicaciones en el 78% de las fracturas. Por orden de mayor a menor frecuencia fueron: artrosis postraumática (11), intolerancia al material de osteosíntesis (7), NAV (4), problemas de necrosis cutánea o alteración en el proceso de cicatrización (4), infección (2), algodistrofia (1), irritación en la región de los peroneos (1) y lesión vasculonerviosa (1).
El 48% de las fracturas de cuello con seguimiento desarrollaron artrosis postraumática: 5 casos de artrosis subastragalina (3 fracturas Hawkins tipo I y 2 tipo II), 3 tibioastragalina (un caso en una fractura Hawkins tipo I, una en tipo II y la otra en tipo III) y 3 con afectación de ambas articulaciones (una en fractura Hawkins tipo II, una en tipo III y la otra en el único caso de tipo IV).
Tan solo en uno de los casos de artrosis subastragalina se realizó artrodesis y correspondía a una fractura del cuello tipo I con fractura de la tuberosidad lateral asociada.
Los signos degenerativos no guardaron relación con el desplazamiento de la fractura (p=0,667) ni con que las fracturas fueran abiertas o cerradas (p=0,59).
Se detectó la aparición de 4 casos de NAV (17%): 2 fracturas Hawkins tipo II y 2 tipo III (fig. 3). Tan solo uno de los 4 casos de NAV apareció en una fractura abierta que era un tipo II.
La NAV no guardó relación con el desplazamiento del cuello del astrágalo (p=0,273) ni con el tratarse de una fractura abierta o cerrada (p=0,562).
Tras eliminar las fracturas sin desplazamiento, se recogió el tipo de reducción realizada, cuándo se realizó y si apareció o no NAV. De estos 16 casos se realizó reducción abierta en 11 (69%), 3 de las cuales presentaron NAV, y 5 casos de reducción cerrada, con un solo caso de NAV. En uno de los casos de NAV, la reducción se realizó dentro de las primeras 24h tras la lesión, en 2 casos dentro de las primeras 48h y en un único caso la reducción se demoró 7 días. No se encontró relación entre la aparición de NAV y la demora en la reducción (p=0,569).
Se realizó tratamiento conservador en 7 de los 23 casos, en los cuales apareció únicamente un caso de NAV; y tratamiento quirúrgico en 16 casos, en 3 de los cuales apareció NAV. La demora de la intervención quirúrgica fue de menos de 24h en un caso y de menos de 48h en los otros 2 casos. La demora en la cirugía tampoco guardó relación con la aparición de NAV (p=0,35).
En estos 23 pacientes con fractura del cuello astragalino, se pudo realizar la valoración de la aparición o no del signo de Hawkins. Ninguno de los 12 pacientes con signo de Hawkins positivo desarrolló NAV (p=0,037). Se muestran los datos en la siguiente tabla de contingencia de 2×2 (tabla 1).
Si valoramos la sensibilidad y especificidad del signo de Hawkins como prueba diagnóstica para la detección de NAV después de una fractura del cuello astragalino, obtenemos una sensibilidad del 100%, una especificidad del 37%, con un valor predictivo positivo del 100% y un valor predictivo negativo del 63%.
Se observó el signo de Hawkins en fracturas del cuerpo astragalino, pero no se halla ningún caso de NAV. Todas las NAV han sido por fracturas del cuello.
En uno de los casos de fractura del cuello tipo II se desconoce si se mantuvo al paciente en descarga ni por cuánto tiempo y, en el otro caso, se mantuvo la extremidad afecta en descarga durante 8 meses debido a que se realizó tratamiento conservador de la fractura. En los otros 2 casos de NAV en fracturas del cuello tipo III, las cuales fueron ambas tratadas quirúrgicamente, se mantuvo la descarga de la extremidad durante los 2 meses posteriores a la cirugía. Se autorizó la carga completa a los 3 meses, una vez se hubo comprobado la consolidación de la fractura.
Para conocer el resultado funcional estos pacientes fueron evaluados mediante el Hawkins Scoring System, observándose 9 pacientes con un resultado excelente (40%), 4 con un resultado bueno (17%), 7 con un resultado regular (30%) y 3 con un resultado pobre (13%).
Se comparó si existía relación entre el grado de desplazamiento de la fractura con la puntuación obtenida en la escala funcional de Hawkins, es decir, con el resultado funcional que consigue el paciente al final del seguimiento. No se hallaron diferencias (p=0,29).
DiscusiónEn nuestra revisión conseguimos 63 astrágalos fracturados (31 fracturas del cuello) en un periodo de 13 años. Una vez eliminados los pacientes que se perdieron durante los casi 2 años de seguimiento, tan solo disponemos de 39 astrágalos (23 fracturas del cuello) para realizar nuestro análisis y discutir los resultados.
En la literatura resalta el predominio de varones y la edad media en la 4.ª década de la vida9–16, y el traumatismo de alta energía como mecanismo de lesión6,9,10,12,14–16, como en nuestro estudio.
El sistema de clasificación propuesto por Hawkins para las fracturas del cuello, no solo permite describir el patrón de fractura, sino que también permite guiar el tratamiento y predecir los resultados6,17.
Analizando específicamente las fracturas del cuello del astrágalo recogidas en nuestro estudio, encontramos 12 fracturas Hawkins tipo I, 13 tipo II, 5 tipo III y una tipo IV, que suponen el 39, 42, 16 y 3% respectivamente.
El 12% se trata de fracturas abiertas y los 2 casos de fracturas tipo III de Gustilo se presentaron en fracturas tipo III de Hawkins, es decir, con gran desplazamiento.
La reducción de las fracturas desplazadas se realizó en el 78% de los casos dentro de las primeras 48h desde su atención inicial en urgencias, tal y como recomiendan diferentes autores para aliviar el compromiso de las partes blandas y minimizar el riesgo de lesionar más la vascularización al astrágalo1,11,18,19. En dos terceras partes la reducción tuvo que ser abierta.
El 55% de las fracturas del cuello astragalino fueron tratadas de forma quirúrgica, con un porcentaje que va aumentando a medida que aumenta también el grado de desplazamiento de la fractura: 25% en las no desplazadas, 69% en las Hawkins tipo II o el 100% en las tipo III.
El abordaje anteromedial ha sido también en nuestra serie el más comúnmente utilizado (47%)11,12,14,16.
A pesar de las recomendaciones de Trillat et al.20, Swanson et al.21 y Ebraheim et al.22, que inciden en que la osteosíntesis con tornillos anterógrados mediante un abordaje posterolateral distribuye mejor las cargas, la dificultad técnica de este tipo de tratamiento lo limita. El cirujano requiere una mayor curva de aprendizaje, y debido al número limitado de casos que se presentan, no siempre se puede conseguir. La demora de la cirugía fue de 3 días aproximadamente (0-17)10,23.
Al valorar las complicaciones en el grupo de fracturas del cuello astragalino, la artrosis postraumática continua siendo la complicación más frecuente (48%), 3 veces superior a la NAV y con una incidencia algo inferior a lo detallado en la literatura7,10,19.
La incidencia de NAV varía ampliamente al revisar la literatura (0-67%)3,6,7,11,16,19. Esto es debido en parte al número reducido de casos examinados en muchos estudios, aunque sin duda también a las diferencias en los protocolos de tratamiento de los diferentes investigadores que ha cambiado a lo largo de los años. Lo que sí es común en todos los estudios es que la tasa de NAV se relaciona con la clasificación de Hawkins: a mayor desplazamiento, mayor número de vasos lesionados, menor aporte sanguíneo al astrágalo y mayor posibilidad de osteonecrosis6.
Nosotros encontramos 4 casos de NAV en 23 fracturas del cuello astragalino (17%), siendo similar a lo encontrado por otros autores12,14.
Si pensamos en la red anastomótica de vasos que conforman el aporte de sangre al astrágalo, encontramos la concordancia de nuestros resultados. No se observó ningún caso de NAV en fracturas del cuello tipo I debido a que tan solo un punto del aporte sanguíneo correspondiente a la cara anterolateral del astrágalo queda lesionado. En las fracturas Hawkins tipo II la incidencia de NAV es mayor (18%) debido a que se interrumpen 2 vías de aporte sanguíneo al astrágalo. Es lógico encontrar que en las fracturas tipo III de Hawkins la incidencia sea del 50%, ya que las 3 vías de aporte sanguíneo se ven afectas. No hallamos NAV en el tipo IV de Hawkins al disponer de tan solo un caso en este grupo2,4,5. No existen diferencias significativas entre el desarrollo de NAV y el grado de desplazamiento de la fractura del cuello astragalino o el tratarse de una fractura abierta.
Aunque se recomienda la reducción urgente de las fracturas de cuello desplazadas para reducir el riesgo de necrosis, no existen estudios que demuestren que la cirugía urgente minimice esta posibilidad1,9–11,17,18. Nosotros no hemos encontrado relación entre la demora en la reducción o la fijación de la fractura con la osteonecrosis.
En cuanto a la capacidad del signo de Hawkins de predecir la aparición de NAV, sí hallamos diferencias significativas (p=0,03), con una sensibilidad del 100% (0 de 4) y una especificidad del 37% (7 de 19).
Al comparar nuestros resultados con la bibliografía vemos que obtenemos una sensibilidad igual que Tezval et al.14, pero una especificidad inferior a cualquier otro autor15,23,24.
La observación del signo de Hawkins durante el seguimiento del paciente nos permitirá decir que el astrágalo no se necrosará. Por el contrario, si no se observa el signo de Hawkins, no podemos asegurar que desarrollará una necrosis, por lo que se deberá realizar otras pruebas diagnósticas complementarias, como la RMN, para confirmarlo.
El resultado funcional obtenido en nuestros pacientes es satisfactorio ya que el 59% de ellos tuvieron un resultado funcional bueno o excelente, similar a otros estudios que también utilizaron el Hawkins Scoring System para su valoración7,12,15.
Schulze et al. observaron que a mayor gravedad de la lesión menor puntuación se obtenía, aunque en nuestro estudio no se han mostrado diferencias entre el grado de desplazamiento y la puntuación obtenida en la escala de valoración funcional12.
La reducción precoz de las fracturas del cuello desplazadas se debe continuar realizando en base al conocimiento del precario aporte vascular del astrágalo, ya sea por métodos cerrados o abiertos.
El tratamiento quirúrgico toma mayor relevancia a medida que aumenta el desplazamiento de la fractura según la clasificación de Hawkins, siendo la osteosíntesis con tornillos retrógrados mediante un abordaje anteromedial el más realizado.
El signo de Hawkins positivo predice que el astrágalo fracturado no desarrollará una NAV. La ausencia del signo de Hawkins no es predictiva del desarrollo de necrosis.
El desarrollo de NAV (prevalencia del 17%) no se encuentra en relación con el desplazamiento inicial de la fractura, con tratarse de una fractura abierta o cerrada o con el tiempo de demora en la reducción o la cirugía.
El resultado funcional tampoco se halla en relación con el desplazamiento de la fractura.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A mis coautores de dicho artículo, por guiarme a lo largo de estos meses de duro trabajo y cederme parte de ese tiempo que no les sobra.