El tratamiento de la rizartrosis del pulgar mediante el uso de prótesis trapeciometacarpianas (PTM) está en continua expansión. Las complicaciones son temidas y pueden ocasionar pérdida del implante o cirugías de rescate. Nuestro objetivo fue valorar las complicaciones mayores con el uso de varios modelos de PTM y su rescate.
Material y métodoEstudio retrospectivo sobre las PTM implantadas entre 2006 y 2021. Modelos estudiados: Arpe®, Elektra®, Ivory®, Maïa®, Isis® y Touch®. Valoración: datos demográficos, técnica, estudio radiográfico de colocación, complicaciones, rescate y supervivencia.
ResultadosRevisión de 224 PTM, 45 Arpe® (supervivencia 95,5%, rango de seguimiento en años [R] 6-16), 5 Elektra® (supervivencia 80%, R 13-14 años), 14 Ivory® (supervivencia 92,8%, R 9-11), 7 Maïa® (supervivencia 100%, R 8-9), 115 Isis® (supervivencia del 99,1%, R 1-8), 38 Touch® (supervivencia 100%, R 1-4). Ángulo medio de la cúpula con la carilla articular proximal del trapecio en el plano lateral: Arpe®: 8,85°; Elektra®: no valorable; Ivory®: 6,6°; Maïa®: 14,4°; Isis®: 3.8°, y Touch®: 5,95°. La Isis® se colocó en el 100% con guía escópica, presentando significativamente un menor ángulo respecto al ángulo medio de la cúpula con la carilla articular proximal del trapecio. Complicaciones: 3,5% luxaciones, 4% movilizadas; la Elektra® fue responsable del 47% de estas. Se realizaron 19 cirugías de rescate, perdiéndose el 3% de los implantes.
ConclusionesLa luxación y la movilización han sido las complicaciones más observadas, siendo la Elektra® responsable de casi la mitad de ellas. La correcta colocación de la cúpula y el diseño del implante parecen ser cruciales para evitarlas a corto y largo plazo.
The treatment of rhizarthrosis using trapeziometacarpal prostheses (TMP) is increasing. Complications may lead to loss of the implant and result in salvage surgery. Our aim was to assess major complications with the use of some TMP models and their rescue.
Material and methodRetrospective study on TMP implanted between 2006 and 2021. Models studied: Arpe®, Elektra®, Ivory®, Maïa®, Isis® and Touch®. Demographic data were assessed, implant placement by radiographic study, technical data, complications, salvage surgeries and final survival.
ResultsReview of 224 TMP, 45 Arpe® (95.5% survival, rate follow-up [R] 6–16 years), 5 Elektra® (80% survival, R 13–14), 14 Ivory® (92.8% survival, R 9–11), 7 Maïa® (100% survival, R 8–9), 115 Isis® (99.1% survival, R 1–8), 38 Touch® (100% survival, R 1–4). The medial angle of the dome with the proximal articular surface of the trapezium in the lateral plane, was: Arpe®: 8.85°, Elektra®: not assessable, Ivory®: 6.6°, Maïa®: 14.4°, Isis®: 3.8°, and Touch®: 5.95°. The Isis® was placed 100% with scopic guidance presenting a significantly lower angle respect to the medial angle of the dome with the proximal articular surface of the trapezium. As main complications, we observed 3.5% of dislocations and 4% of mobilisations, with the Elektra® being responsible for 47% of these. Nineteen salvage surgeries were performed, with 3% of the implants being lost.
ConclusionsDislocation and mobilisation are the most observed complications, the Elektra® responsible for almost half of them. Correct placement and implant design appear to be crucial to avoid them in the short and long term.
El tratamiento de la rizartrosis del pulgar mediante la implantación de una prótesis trapeciometacarpiana (PTM) está en continua expansión, sobre todo en Europa, convirtiéndose en la técnica de elección de muchos cirujanos, ya que restaura la biomecánica y consigue resultados mejores y más rápidamente que otras técnicas clásicas1–3.
Muchos diseños se han desarrollado y utilizado desde finales del siglo xx. De la Caffinière diseñó la denominada primera generación de PTM al inicio de la década de los setenta; era un implante cementado que presentó altos índices de movilización y resultados decepcionantes a largo plazo4. Años después, en la década de los noventa, se diseñaron los modelos denominados de segunda generación, que presentaban mejoras que contribuyeron a disminuir el fracaso del implante, como diseños anatómicos, modularidad, recubrimientos de titanio poroso o hidroxiapatita. Posteriormente aparecieron mejoras técnicas en la implantación, como el uso de escopia intraoperatoria o la denominada tercera generación, en las que se aplica la doble movilidad inspirada en la prótesis total de cadera2.
No obstante, el riesgo de experimentar complicaciones siempre está presente; estas pueden ser mayores, que potencialmente pueden ocasionar la pérdida del implante, como infecciones, luxaciones o movilizaciones, o menores, que ponen en riesgo con menor probabilidad la supervivencia de la prótesis, como la tenosinovitis de De Quervain, la tenosinovitis del flexor carpi radialis o del pollicis longus, o lesiones de ramas sensitivas del nervio radial al nivel del abordaje quirúrgico. Existen diversas revisiones sistemáticas sobre los diferentes modelos comercializados que ponen de manifiesto estas complicaciones5–7. La variedad de implantes que hemos utilizado y que tenemos disponibles, junto con el aumento progresivo de su indicación en nuestro medio, han sido determinantes a la hora de iniciar este trabajo y valorar la justificación de su uso.
El objetivo de nuestro estudio fue revisar las complicaciones mayores que hemos observado en nuestra experiencia con el uso de diferentes modelos de PTM, y valorar causas de fracaso y técnicas de rescate utilizadas desde que comenzamos a implantarlas en 2006.
Material y métodoEstudio retrospectivo observacional sobre las PTM implantadas en la Unidad de Mano de nuestra entidad entre marzo de 2006 y junio de 2021. Se incluyeron en la revisión todos los pacientes diagnosticados de rizartrosis del pulgar grado iii o iv inicial (pinzamiento escafotrapeciotrapezoideo, sin existencia de contacto óseo claro)8, en los que se colocó una PTM primaria con al menos un año de seguimiento clínico y radiológico.
Fueron excluidos aquellos que no cumplieron el seguimiento mínimo clínico o radiológico. Se recogieron datos demográficos como la edad, el sexo, la lateralidad, la dominancia, así como el tiempo de evolución.
Por otro lado, se valoró la colocación del implante mediante estudio radiográfico, donde se puso especial atención en la cúpula a nivel del trapecio. Para ello se midió el ángulo entre la orientación de la cúpula y la carilla articular proximal del trapecio (PAST, del inglés, proximal articular surface of the trapezium) en el primer control radiográfico posoperatorio, considerando que un ángulo cercano o mayor de 20° es factor de riesgo para la luxación o el fracaso del implante, especialmente en el plano mediolateral9,10. Para el cálculo de las mediciones radiográficas se utilizó el software para la visualización de imágenes médicas y radiológicas para uso diagnóstico RAIM Viewer versión 2.5.0. (fig. 1). También se revisaron datos técnicos quirúrgicos, como el uso o no de escopia para la implantación con aguja guía en el trapecio o la utilización de material canulado para el fresado de la cúpula.
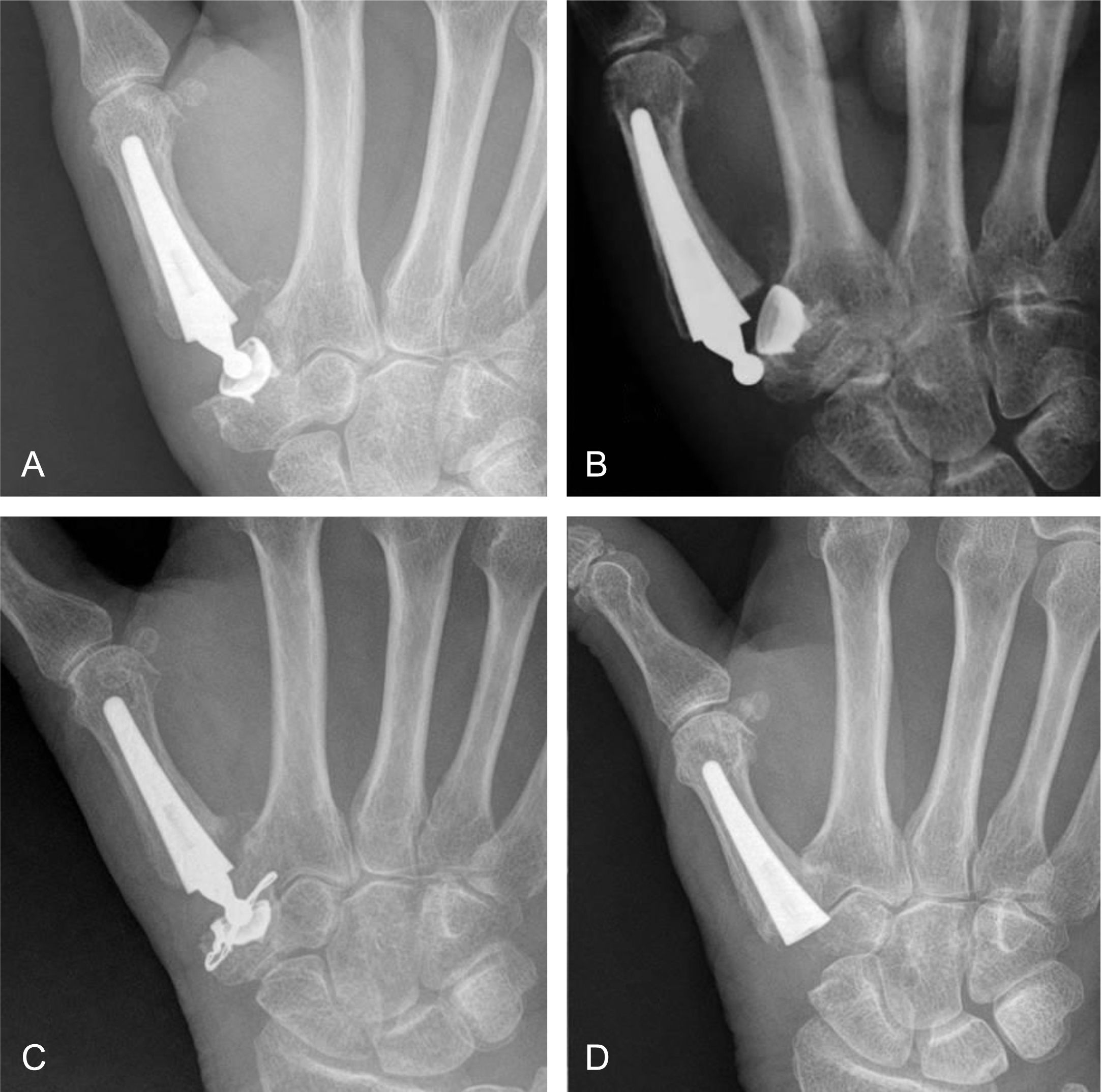
A) Prótesis Touch® luxada en el posoperatorio inmediato; podemos observar un ángulo proximal articular surface of the trapezium (PAST) mayor de 16̊, el implante fue colocado sin ayuda de escopia. B) Prótesis Isis® colocada con ayuda de escopia y aguja guía de fresado; podemos medir un ángulo PAST cercano a 0̊.
Los modelos de implantes utilizados fueron 6; tal variedad es debida a los más de 15 años de intervalo entre los más antiguos y modernos. Alguno ha sido descatalogado, como la Arpe®; otros se dejaron de usar por malos resultados, como la Elektra®; otros se dejaron de suministrar por motivos empresariales ajenos, y otros, como los de doble movilidad, aparecieron más tardíamente.
Las características generales de los implantes fueron las siguientes: todas fueron prótesis modulares, no cementadas, de tipo rótula y diseño anatómico.
- 1.
Arpe® (Zimmer Biomet, Warsaw, IN, EE. UU.): recubrimiento de hidroxiapatita de la cúpula y el vástago metacarpiano. Cúpula hemisférica impactada. Par de fricción metal-polietileno (MP).
- 2.
Elektra® (Small Bone Innovations International, ZA Les Bruyères, Péronnas, Francia): recubrimiento de los componentes de hidroxiapatita. Cúpula cónica canulada y de anclaje roscado, vástago de aleación de titanio y cúpula de cromo cobalto. Par de fricción metal-metal (MM) de cromo cobalto.
- 3.
Ivory® (Stryker Corporate, Kalamazoo, MI, EE. UU.): Recubierta de hidroxiapatita, de cúpula de doble cono e impactada. Par de fricción MP.
- 4.
Maïa® (Groupe Lépine, Lyon Nord, Francia): recubierta de hidroxiapatita y titanio poroso. Cúpula y vástago de aleación de titanio. Cúpula de morfología hemisférica de anclaje impactado y con 4 pines de estabilización. Par de fricción MP.
- 5.
Isis® (Evolutis, Roanne, Francia): revestida de titanio poroso. Anclaje roscado de la cúpula con forma troncocónica, semiconstreñida con un ligero pistoneo que reduce las restricciones sobre el anclaje del trapecio. Par de fricción MP.
- 6.
Touch® (KeriMedical, Les Acacias, Suiza): prótesis de doble movilidad, recubierta de titanio poroso e hidroxiapatita. La cúpula de anclaje impactado tiene 2 diseños disponibles: hemisférico o cónico. Par de fricción MP.
Durante el posoperatorio se mantuvo el mismo protocolo en todos los pacientes: inmovilización del pulgar en férula de yeso durante 3 semanas, y posteriormente se permitió la movilidad activa, según una pauta de ejercicios establecida.
Se recogieron las complicaciones mayores observadas, que pusieron en riesgo el implante o causaron la pérdida del mismo (luxación, movilización, fractura de trapecio o metacarpiano, infección, dolor incapacitante trapeciometacarpiano o escafotrapeciotrapezoideo); así mismo se evaluaron las técnicas quirúrgicas de rescate utilizadas. Finalmente, se valoró la supervivencia del implante en la última revisión.
Análisis estadísticoSe utilizaron pruebas de significación estadística utilizando el programa SPSS® 20.0 para Windows (SPSS Inc., Chicago, IL, EE. UU.) tomando como significación estadística p<0,05. Para el análisis estadístico de variables cuantitativas se utilizó la U de Mann-Whitney y para el estudio de las variables cualitativas se realizó el test Chi-cuadrado. Para el estudio comparativo del ángulo PAST global se utilizó el test de Kruskal-Wallis, y para el estudio comparativo del ángulo PAST de forma separada entre los distintos tipos de prótesis se utilizó la U de Mann-Whitney. Las variables continuas se analizaron mediante la mediana y el intervalo de confianza al 95%. Finalmente, las variables categóricas se muestran como porcentajes.
ResultadosCumplieron criterios de seguimiento clínico y radiológico, y por tanto se incluyeron en el estudio, un total de 224 PTM implantadas en el periodo descrito de 15 años (208 pacientes, 16 bilaterales); presentaron una edad media de 59 años (40-78), 176 eran mujeres (85%) y el lado dominante se afectó en 84 pacientes (45%).
En cuanto al tiempo de seguimiento, 30 prótesis superaron los 10 años de evolución, con un rango (R) de entre 10 y 16 años, 57 superaron los 5 años (R: 5-9), 53 los 3 años (R: 3-4) y 84 al menos un año (R: 1-2).
Por modelo, se implantaron: 45 Arpe®, entre 2006 y 2016, 5 Elektra®, entre 2008 y 2009, 14 Ivory®, entre 2011 y 2013, 7 Maïa®, entre 2013 y 2014, 115 Isis®, entre 2014 y 2021, y 38 Touch®, entre 2018 y 2021.
En la tabla 1 se resumen las características generales de cada PTM, el ángulo PAST y si se utilizó escopia intraoperatoria para la colocación de la misma. Según el modelo de prótesis, observamos las siguientes complicaciones mayores junto con la cirugía de rescate utilizada si precisó, además de la supervivencia media de cada implante en el último seguimiento (tabla 2):
- -
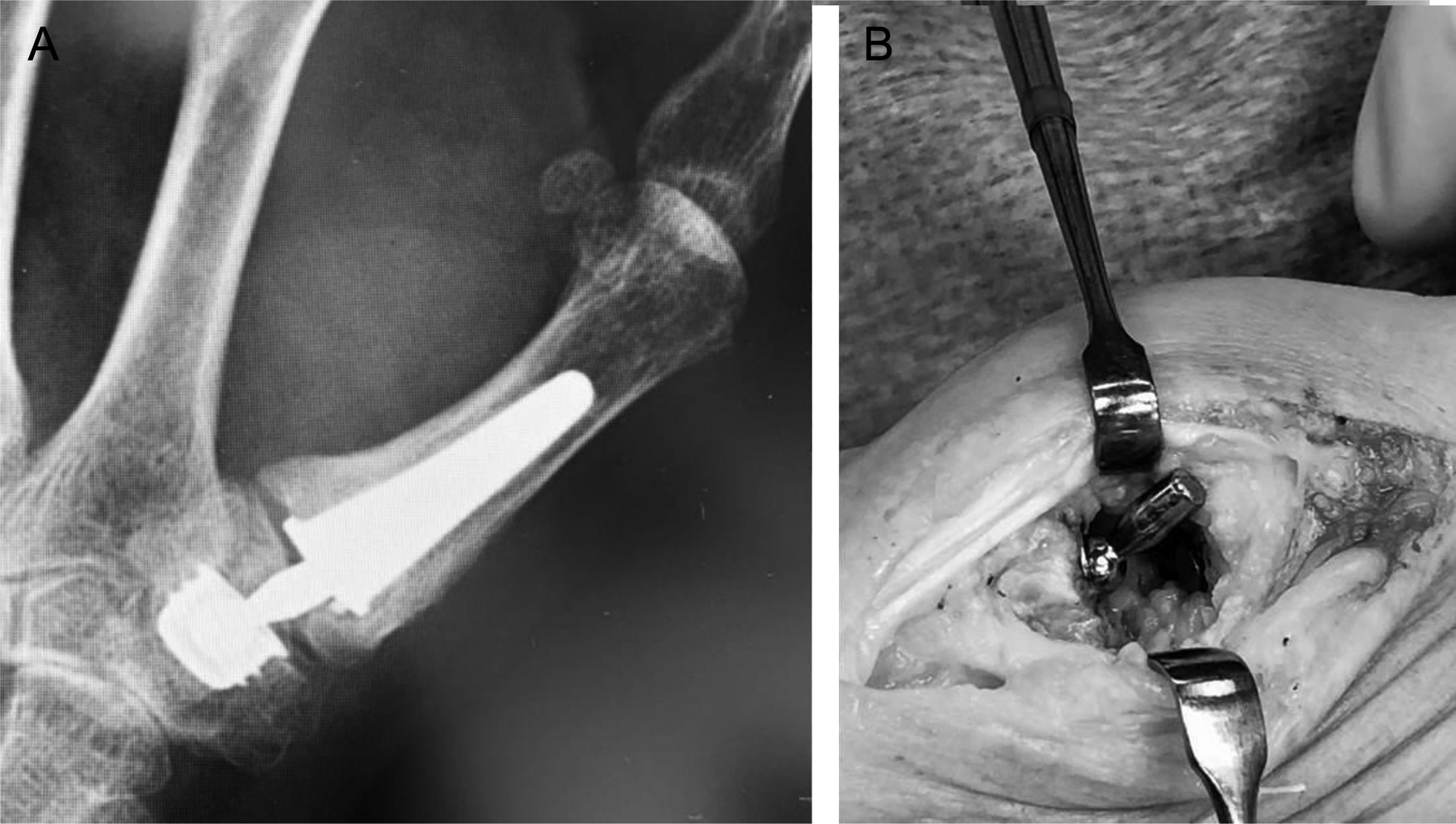
Arpe®: 3 luxaciones, 2 movilizaciones de cúpula, una fractura de trapecio intraoperatoria, una infección y un dolor trapeciometacarpiano no tolerable. Una de las luxaciones fue traumática tras 3 semanas y se resolvió mediante reducción cerrada, sin complicaciones posteriores. Otra luxación ocurrió tras 2 meses debido a la mala posición de la cúpula, resolviéndose mediante recambio de la misma a retentiva más cerclaje del trapecio por fractura intraoperatoria; tras 5 años precisó nuevo rescate por dolor mediante artroplastia de resección e interposición de hemitendón de palmar mayor (ARSI) (fig. 2). La tercera luxación de este modelo se resolvió con cambio a cúpula retentiva, tras 7 meses, sin complicaciones posteriores. El caso de dolor trapeciometacarpiano por movilización del implante, no controlable con tratamiento conservador, precisó rescate mediante ARSI tras 2 años. Una infección tras 2 meses se resolvió con lavado quirúrgico y tratamiento antibiótico. Una fractura de trapecio intraoperatoria durante la preparación de la cúpula se resolvió con aporte de injerto óseo autólogo. La supervivencia tras una evolución de entre 6 y 16 años fue del 95,5%.
Figura 2.A) Prótesis Arpe® con cúpula muy inclinada, ángulo proximal articular surface of the trapezium de 27̊. B) Luxación del implante. C) Rescate con cúpula retentiva y reorientada que se complicó con fractura de trapecio que precisó cerclaje alámbrico. D) Rescate final: resección del trapecio y tenosuspensión.
(0.29MB). - -
Elektra®: todas las cúpulas de este implante se movilizaron durante los primeros 6 meses, 3 de los cuales terminaron luxándose completamente por la movilización. De los movilizados, uno precisó rescate con cúpula cementada tras un año, otro movilizado con luxación posterior precisó rescate con cúpula cementada tras 5 años, y un tercero movilizado se rescató con cúpula cementada; posteriormente, y por mala evolución clínica, se rescató mediante ARSI tras 7 años (fig. 3). Uno de los implantes movilizados, y otro de los implantes movilizados con posterior luxación, presentaron buena tolerancia del proceso, sin demandar los pacientes más actuaciones. La supervivencia tras un seguimiento mínimo de 13 años es del 80%, teniendo en cuenta que todas las cúpulas se movilizaron.
- -
Ivory®: se observaron 2 movilizaciones de la cúpula, un dolor escafotrapeciotrapezoideo y un dolor trapeciometacarpiano no controlable de manera conservadora. Los 2 pacientes cuya cúpula se movilizó fallecieron tras más de 2 años de seguimiento. El paciente que presentó dolor escafotrapeciotrapezoideo precisó cirugía de rescate tras 5 años de evolución mediante la resección de polo distal del escafoides más interposición de hemitendón de palmar mayor, con mejoría significativa posterior sin afectar al implante. La paciente que presentó un dolor trapeciometacarpiano no controlable precisó cirugía de rescate mediante ARSI al año de evolución. La supervivencia tras un seguimiento de entre 9 y 11 años fue del 92,8%.
- -
Maïa®: no hemos observado ninguna complicación mayor con este implante tras un seguimiento mínimo de 8 años; la supervivencia fue del 100%.
- -
Isis®: se observaron 3 fracturas de trapecio que precisaron rescate intraoperatorio con cúpula cementada, y 2 fracturas de metacarpiano intraoperatorias resueltas, una, con cerclaje alámbrico, y la otra, con inmovilización. Una luxación traumática tras 3 años con posterior episodio de recidiva por rotura periférica del polietileno precisó cirugía de rescate mediante ARSI; este caso coincide con una de las fracturas intraoperatorias de metacarpiano (fig. 4). Otra paciente presentó dolor trapeciometacarpiano que precisó intervención de rescate, observándose osificación periprotésica que provocaba un aflojamiento del cuello, que requirió reimpactación del cuello y resección ósea peritrapecial (fig. 5). La supervivencia tras un seguimiento de entre uno y 8 años fue del 99,1%.
Figura 4.A) Prótesis Isis® que durante la cirugía sufrió una primera complicación con fractura del metacarpiano, resuelta con cerclaje alámbrico. B) Tres años después, luxación traumática que provocó rotura periférica del polietileno. C) Rescate con resección del trapecio y tenosuspensión, por luxación recidivante.
(0.2MB). - -
Touch®: observamos una luxación por manipulación en el posoperatorio inmediato que fue resuelta mediante reducción cerrada, sin más complicaciones posteriores. Una fractura de metacarpiano intraoperatoria fue tratada con cerclaje alámbrico, sin más complicaciones posteriores. La supervivencia del implante fue del 100% tras un seguimiento de entre uno y 4 años.
Características principales de los diferentes modelos de prótesis, uso de escopia guía y ángulo PAST medido en cada implante
| Modelo | Cúpula | Par de fricción | Uso de escopia guía, % | Ángulo PAST (̊), mediana (IC 95%) |
|---|---|---|---|---|
| Arpe® | Esférica impactada | MP | 0 | 7 (5-10) |
| Elektra® | Cónica/canulada/roscada | MM | 0 | - |
| Ivory® | Troncocónica impactada | MP | 0 | 5,85 (1,5-9) |
| Maïa® | Esférica impactada | MP | 0 | 8 (4,5-46) |
| Isis® | Troncocónica/roscada/semiconstreñida | MP | 100 | 2,5 (2-3,4) |
| Touch® | Esférica impactada/doble movilidad | MP | 75 | 5 (3,5-8) |
IC 95%: intervalo de confianza al 95%; MM: metal-metal; MP: metal-polietileno; PAST: proximal articular surface of the trapezium.
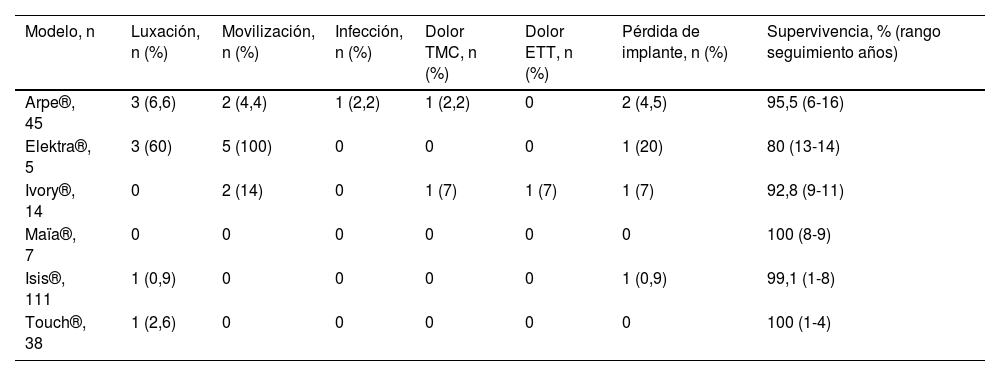
Número de los diferentes implantes, las complicaciones mayores y supervivencia final observada
| Modelo, n | Luxación, n (%) | Movilización, n (%) | Infección, n (%) | Dolor TMC, n (%) | Dolor ETT, n (%) | Pérdida de implante, n (%) | Supervivencia, % (rango seguimiento años) |
|---|---|---|---|---|---|---|---|
| Arpe®, 45 | 3 (6,6) | 2 (4,4) | 1 (2,2) | 1 (2,2) | 0 | 2 (4,5) | 95,5 (6-16) |
| Elektra®, 5 | 3 (60) | 5 (100) | 0 | 0 | 0 | 1 (20) | 80 (13-14) |
| Ivory®, 14 | 0 | 2 (14) | 0 | 1 (7) | 1 (7) | 1 (7) | 92,8 (9-11) |
| Maïa®, 7 | 0 | 0 | 0 | 0 | 0 | 0 | 100 (8-9) |
| Isis®, 111 | 1 (0,9) | 0 | 0 | 0 | 0 | 1 (0,9) | 99,1 (1-8) |
| Touch®, 38 | 1 (2,6) | 0 | 0 | 0 | 0 | 0 | 100 (1-4) |
Quedan excluidas de la tabla las complicaciones intraoperatorias (ver texto).
ETT: escafotrapeciotrapezoideo; TMC: trapeciometacarpiano.
Una vez analizados los valores absolutos de luxaciones, se pudo observar que el ángulo PAST medio de los pacientes con luxación fue de 11,7° frente a los 5,5° de los pacientes que no tuvieron luxación; esto supone una diferencia estadísticamente significativa (p=0,048).
Analizando de forma separada los diferentes modelos protésicos en relación con el ángulo PAST, se observó que la prótesis Isis® presenta un ángulo significativamente menor que el resto de los modelos. En cambio, al comparar el resto de los modelos entre sí, no se observaron diferencias (tabla 3).
Análisis comparativo de forma separada entre los diferentes modelos protésicos en relación con el ángulo PAST en el plano lateral
| Modelo vs. modelo | Comparativa del ángulo PASTp |
|---|---|
| Arpe® vs. Ivory® | 0,289 |
| Arpe® vs. Maïa® | 0,601 |
| Arpe® vs. Isis® | <0,001 |
| Arpe® vs. Touch® | 0,174 |
| Ivory® vs. Maïa® | 0,314 |
| Ivory® vs. Isis® | 0,061 |
| Ivory® vs. Touch® | 0,899 |
| Maïa® vs. Isis® | 0,012 |
| Maïa® vs. Touch® | 0,222 |
| Isis® vs. Touch® | <0,001 |
Test utilizado: U de Mann-Whitney.
PAST: proximal articular surface of the trapezium.
En negrita, resultado estadísticamente significativo.
A nivel general se observaron un total de 24 complicaciones consideradas como mayores (10,7%), de las cuales 8 eran luxaciones (3,5%) y 9 movilizaciones (4%). La Elektra® fue responsable del 47% de estas. Se realizaron 19 cirugías de rescate, perdiéndose el 3% de los implantes.
DiscusiónLa implantación de un material protésico como la PTM implica un seguimiento tanto a corto como a largo plazo ya que se pueden presentar múltiples complicaciones que se deben resolver de la manera más adecuada y satisfactoria posible10–13.
La mayor parte de nuestras complicaciones (70%) fueron luxaciones y movilizaciones, y estas ocurrieron en los primeros años de evolución. En la mayoría de ellas fue responsable un solo modelo de implante de par MM y cúpula canulada que ya no utilizamos.
Los modelos posteriores, con mejores diseños e implantados con mayor rigor técnico, sobre todo en cuanto a la orientación de la cúpula, han presentado menores complicaciones. El uso de escopia guía y material canulado de manera sistemática como en la Isis® nos han permitido obtener una mejor colocación de la cúpula cuantificable mediante la medición del ángulo PAST; además, hemos observado que se relaciona de manera significativa con el índice de luxaciones en nuestra muestra.
En la bibliografía destacan revisiones sistemáticas sobre las PTM como la de Huang et al.5, de 2015, donde se observó que las principales complicaciones a largo plazo fueron la movilización y la luxación del implante, y a su vez las causas más frecuentes de revisión quirúrgica; estos resultados están acordes con los de nuestro trabajo. En este estudio se mezclaron modelos de prótesis cementadas como la de De la Caffinière, en las cuales la principal complicación fue la movilización, llegando en algunos estudios hasta el 52%, y las no cementadas y no constreñidas como la Arpe®, cuya principal complicación fue la luxación. A nivel global, los índices de fallo llegaron hasta el 33% de los implantes. Otra revisión sistemática de la literatura fue la de Ganhewa et al.6, publicada en 2019. Evaluaron los fallos de múltiples técnicas quirúrgicas para el tratamiento de la rizartrosis, incluyendo diferentes modelos de implantes. Consideraron como fallo la necesidad de realizar un procedimiento secundario de salvamento. Observaron que hay una fase inicial de alto índice de fallos seguida de una fase meseta donde estas se estabilizan hasta que el implante alcanza su vida útil y comienza de nuevo un aumento en el índice de complicaciones. En cuanto a un modelo concreto de este estudio, cabe destacar la Elektra®, que presentan como uno de los implantes de mayor índice de fallos, más del doble que otros modelos como Arpe®, Maïa® o Ivory®, coincidiendo con nuestra experiencia, en la cual todas las cúpulas presentaron movilización temprana de la cúpula. El estudio de Thorkidsen el al.14 sobre las posibles causas de fallo de la Elektra® llegó a la conclusión de que no solo era debido al diseño canulado de la cúpula, sino también a su par de fricción MM, que provoca una movilidad temprana por osteólisis por partículas metálicas: estas accedían al espacio peritrapecial por el orifico de la cúpula para la canulación y por su periferia. Remy et al.7 publicaron en 2020 otro metaanálisis incluyendo los trabajos realizados sobre PTM con diseño tipo rótula (ball-and-socket), complicaciones, cirugías de rescate tras fallos y resultados funcionales. Observaron una rápida recuperación funcional de los pacientes, que luego se mantuvo en el tiempo. Los fallos reportados a nivel global de múltiples modelos revisados fue del 12% tras 49 meses de seguimiento medio, suponiendo la movilización de la cúpula el 84% de las revisiones quirúrgicas; según refiere el trabajo, parte de estos pueden deberse a errores técnicos de implantación, como la mala posición de la cúpula. También observaron un índice muy bajo de infecciones: un 0,23%.
En los últimos años, los nuevos diseños de implante con materiales de osteointegración más fiables, junto con estudios que mejoran las técnicas quirúrgicas de colocación del implante, principalmente la cúpula, están mejorando los resultados en los primeros años de seguimiento, que incluso en algunos modelos llegan al 100% de supervivencia. El estudio de Cootjans et al.15 sobre la prótesis Arpe® reportó una supervivencia del 96% de los casos a los 6,5 años de evolución. Goubau et al. reportan, a 5 años de media, una supervivencia del 95% con la Ivory®16. También podemos encontrar resultados a más largo plazo, como el trabajo de Martin-Ferrero a 10 años sobre la Arpe®, con el 93,4% de supervivencia17, o del 95% también a 10 años con la prótesis Ivory® del estudio de Tchurukdichian et al.18. Chiche et al.19 reportan un 88% de supervivencia de la Maïa® a 12 años. Otros modelos más evolucionados, considerados como de tercera generación, con cúpula de doble movilidad, también han demostrado a corto plazo una elevada supervivencia, como en el estudio sobre la Touch® de Gonzalez-Espino et al.20, con un 100% a más de un año, o a medio plazo sobre la Moovis® de Martins et al.21, con 5 años de evolución media y también un 100% de supervivencia del implante. En cuanto a la Isis®, que es el implante que más hemos colocado en nuestra serie, presenta unos resultados publicados muy prometedores a corto plazo, con una tasa de supervivencia del 100% en los 2 primeros años de seguimiento medio22. Parece que la correcta posición de la cúpula es crucial para disminuir el riesgo de complicaciones mayores, como la luxación, el desgaste o la movilización23; esta debe estar centrada en el trapecio para proveer estabilidad y evitar la fractura del trapecio o el contacto del cuello con el borde del polietileno que origine desgaste y aflojamiento. Duerinckx y Caekebeke9 publicaron en 2016 un estudio que ayuda a orientar la cúpula. La superficie articular proximal del trapecio puede servir como línea de referencia; determinaron que la línea que representa el centro de movilidad forma un ángulo de 90° respecto de la carilla articular proximal del trapecio en la proyección anteroposterior y de 83° en la proyección lateral. Por lo tanto, la cúpula debería colocarse paralela a la superficie articular del trapecio. Brauns et al.10 publicaron otro trabajo, basado en el de Duerinckx y Caekebeke, donde recomiendan que la cúpula esté colocada paralela al PAST para disminuir el riesgo de luxación; además, advierten de que el riesgo de complicaciones se ve aumentado de manera significativa cuando pasa de los 20°, especialmente en el plano lateral. En nuestros resultados pudimos observar que las prótesis luxadas tenían un ángulo PAST significativamente mayor que el resto, lo que parece estar de acuerdo con los estudios comentados. La correcta orientación de la cúpula podría suponer una ventaja a largo plazo para minimizar el riesgo de movilizaciones, desgaste del polietileno y luxaciones, tal y como describen estos autores.
A corto plazo ya han demostrado que la cúpula no se moviliza o luxa, pero habría que esperar a estudios a más largo plazo para comprobar la supervivencia de los implantes.
Las limitaciones que encontramos en nuestro estudio son, en primer lugar, la heterogeneidad de la muestra, siendo múltiples los modelos estudiados, acorde con la oferta de implantes y situación en cada momento; en segundo lugar, el tiempo de seguimiento, que aun siendo largo en algunos modelos, en otros, los más modernos, es corto todavía; por último, se trata de un estudio retrospectivo realizado en un solo centro y no aleatorizado.
ConclusiónLas complicaciones mayores observadas en nuestra experiencia con las PTM son escasas en diferentes modelos de implantes, a excepción de uno con par de fricción MM. La luxación y la movilización son las más prevalentes y complejas de solucionar, requiriendo cirugías de rescate que pueden implicar la pérdida del implante. La correcta colocación de la cúpula y el diseño del implante parecen ser cruciales para evitarlas a corto y largo plazo.
Nivel de evidenciaNivel de evidencia iv.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.