La aplicación informática SCAE-SM (Solicitud de Cita en Atención Especializada-Sospecha de Malignidad) es una herramienta informática de la que disponen los médicos de Atención Primaria (AP) para la derivación de pacientes que deban ser valorados por el especialista en un plazo máximo de 2 semanas, cuando se sospeche una patología maligna. El objetivo de nuestro trabajo fue analizar la utilidad de esta herramienta y proponer áreas de mejora en la gestión de los pacientes con sospecha de malignidad musculoesquelética.
Material y métodosSe realizó un estudio descriptivo transversal de las 235 derivaciones recibidas en los años 2012-2017. Se analizó su procedencia, la información contenida en las solicitudes y la respuesta proporcionada por evaluadores históricos (facultativos traumatólogos sin formación específica oncológica). Para este estudio, se ha realizado una nueva valoración ciega de todas las solicitudes por 13 traumatólogos con distinto nivel de formación específica en oncología musculoesquelética (reevaluadores).
ResultadosDe entre todas las SCAE-SM, solo el 8,23% de los pacientes presentaron enfermedad maligna o benigna agresiva. Los reevaluadores más acertados en la adecuación del adelanto de cita fueron aquellos con formación oncológica moderada (5-10 años de experiencia). Durante el periodo de tiempo del estudio, de todos los pacientes tratados en la Unidad de Tumores, solo el 18,81% accedieron por el circuito SCAE-SM, transcurriendo un tiempo medio de espera de 18,11 días desde la derivación de AP.
ConclusionesLa aplicación informática SCAE-SM como herramienta de gestión y adelanto de la asistencia a los pacientes con patología tumoral musculoesquelética maligna es útil, si bien el uso del circuito es inadecuado. Es necesario difundirlo y generalizarlo, así como implementar programas de formación oncológica básica tanto en el ámbito de la AP como de la Hospitalaria.
The SCAE-SM (Request for an Appointment in Specialized Care-Suspicion of Malignancy) computer application is a tool available to Primary Care (PC) physicians for the referral of patients who should be evaluated by the specialist in a maximum period of 2 weeks when malignancy is suspected. The objective of our work was to analyze the usefulness of this tool and propose areas for improvement in the management of patients with suspected musculoskeletal malignancy.
Material and methodsA descriptive cross-sectional study of 235 referrals received in the years 2012–2017 was carried out. Their origin, the information contained in the applications and the response provided by historical evaluators, without specific oncology training, were analyzed. For this study, a new blind assessment of all applications was carried out by 13 orthopedists with different levels of specific training in musculoskeletal oncology (re-evaluators).
ResultsAmong all SCAE-SM, only 8.23% of patients had aggressive benign or malignant disease. The most successful re-evaluators in the adequacy of early appointment were those with moderate oncological training (5–10 years of experience). During the study, of all the patients treated in the Tumor Unit, only 18.81% accessed through the SCAE-SM circuit, with a mean waiting time of 18.11 days from the PC referral.
ConclusionsThe SCAE-SM computer application as tool for improve the management and advance care for patients with malignant musculoskeletal tumor pathology is useful, although the use of the circuit is inadequate. It is necessary to disseminate and generalize it, as well as to implement basic oncology training programs both in the field of PC and Hospital.
Un tumor musculoesquelético es una masa localizada en tejidos óseos o de partes blandas originada por un crecimiento descontrolado de células derivadas de los tejidos mesenquimales. Las formas malignas incluyen las metástasis y los tumores malignos primitivos (tumores óseos malignos primarios, sarcomas de partes blandas y neoplasias de estirpe hematológica).
Los tumores musculoesqueléticos primarios son poco frecuentes y se clasifican en sarcomas de partes blandas (1% de todos los cánceres y causantes del 2% de las muertes por la enfermedad, con una tasa de mortalidad en España de 3,391 defunciones por cada 100.000 habitantes/año) y en tumores óseos malignos (que representan el 0,18% de todos los cánceres, causando el 0,21% de las muertes, con una tasa de mortalidad nacional de 0,675 defunciones por cada 100.000 habitantes y año)1,2. Frente a la escasa frecuencia de estos tumores, las metástasis óseas de otros tumores malignos primarios constituyen las lesiones óseas malignas más frecuentes. Los tumores malignos primarios que con mayor frecuencia producen metástasis óseas son el cáncer de próstata y el de mama, con una incidencia de hasta el 68% y el 60%, respectivamente. Otros cánceres que también suelen metastatizar al tejido óseo son el de pulmón, riñón y tiroides3.
Los tumores musculoesqueléticos benignos agresivos, como serían los tumores de células gigantes, los osteoblastomas, los quistes óseos aneurismáticos o la fibromatosis profunda, presentan un crecimiento local continuo que obliga a su tratamiento y precisan, en la mayoría de los casos, una resección quirúrgica4–6.
El diagnóstico de sospecha de un tumor musculoesquelético se fundamenta en datos clínicos y de imagen, si bien aquellos son inespecíficos y pueden ser confundidos fácilmente con otras patologías1. Como semiología de alarma7 que debiera activar la sospecha clínica del médico, se ha descrito que todo tumor de partes blandas debe ser estudiado, con especial importancia aquellos tumores de tamaño mayor o igual a 5cm de diámetro, igualmente deben ser estudiados los que aumenten de tamaño y/o sean profundos a la fascia, aunque no sean dolorosos1,7. En el caso de los tumores óseos, el principal síntoma que debe activar la sospecha diagnóstica es la presencia de un dolor óseo profundo y persistente de características inflamatorias, asociado o no a una tumoración palpable1,7. La inespecificidad de los síntomas y signos de la patología, unido a su baja incidencia en la población general, hacen que el retraso en su diagnóstico sea frecuente, pudiéndose atribuir al paciente (cuando demora la consulta), al médico de Atención Primaria o al propio sistema sanitario1,8. Cuando se activa la sospecha clínica de malignidad los pacientes deben ser derivados a un centro especializado en el diagnóstico y tratamiento de este tipo de tumores, con carácter preferente y a través de rutas de derivación específicas.
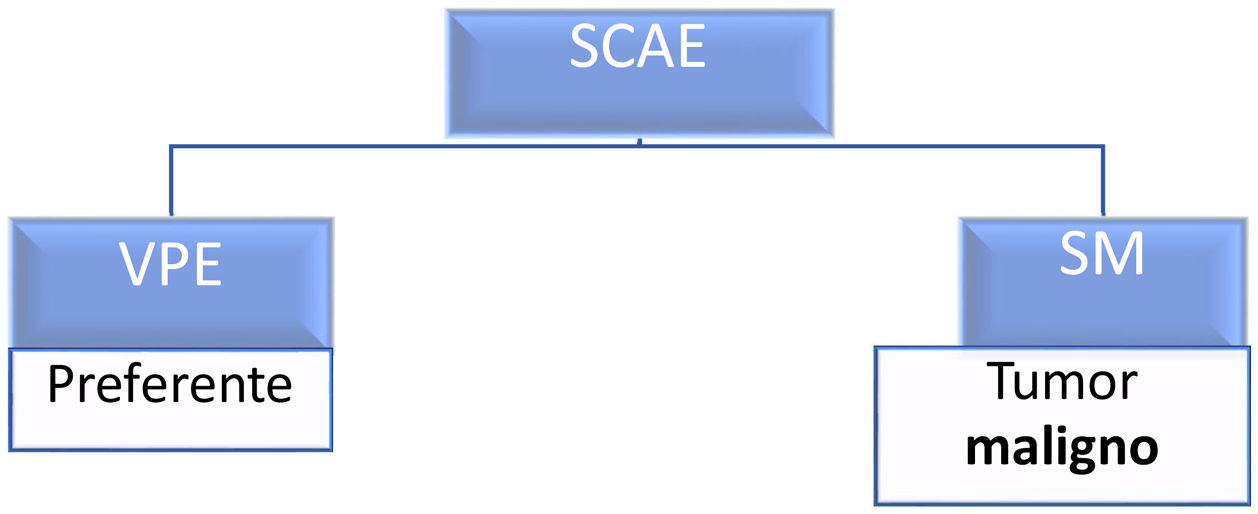
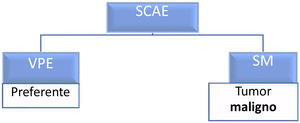
En la comunidad autónoma de Madrid existe una herramienta informática para adelantar la asistencia médica especializada de pacientes con sospecha de tumores malignos músculoesqueléticos denominada «Solicitud de Cita en Atención Especializada-Sospecha de Malignidad» (SCAE-SM). Esta herramienta ha sido ideada como un circuito sanitario asistencial cuya finalidad es la identificación precoz de los pacientes con sospecha de presentar una patología tumoral maligna y el adelanto de su tratamiento, objetivo común a todas las guías de práctica clínica sobre el tema1,9,10. De hecho, la demora diagnóstica de más de 6 meses está relacionada con un empeoramiento del pronóstico de los pacientes en cuanto a la supervivencia general y al desarrollo de metástasis11. La herramienta SCAE es una ruta de derivación rápida desde Atención Primaria con dos posibles vías de derivación: una para pacientes que precisen de una «valoración preferente por el especialista» (VPE) y otra para aquellos en los que se sospeche malignidad (SM) (fig. 1). Cuando se activa esta ruta de SM y el especialista hospitalario entiende que la solicitud de adelanto de cita es adecuada, se obliga a que la primera consulta especializada se lleve a cabo en un plazo de tiempo no superior a 15 días12.
El objetivo de nuestro trabajo fue analizar la utilidad de la aplicación informática SCAE-SM partiendo de la hipótesis de que un circuito sanitario asistencial de identificación de pacientes con sospecha de padecer tumores musculoesqueléticos malignos adelanta el diagnóstico de la enfermedad y su tratamiento, pero requiere un flujo de información, una comunicación permanente y una formación específica adecuada de todos los profesionales que intervienen.
Material y métodoDiseño del estudioSe realizó un estudio observacional descriptivo transversal para analizar los resultados de la herramienta SCAE-SM. Fueron considerados casos con sospecha de tumor musculoesquelético derivables mediante la herramienta estudiada aquellos pacientes con sospecha de metástasis óseas, enfermedades hematológicas con afectación ósea (mieloma y linfoma), tumores benignos agresivos óseos o de partes blandas, sarcomas de partes blandas y tumores malignos óseos primarios.
Todas las solicitudes de derivación fueron valoradas y contestadas en su momento por diferentes traumatólogos del servicio sin formación específica en oncología musculoesquelética, a los que nos hemos referido como «evaluador histórico». En el momento del estudio, se ha realizado una nueva valoración ciega del total de las solicitudes por 13 traumatólogos de diferentes hospitales del territorio nacional, que fueron seleccionados en base a su formación específica en oncología musculoesquelética. Los niveles formativos específicos fueron considerados avanzado (>10 años de experiencia, 2 traumatólogos), moderado (5-10 años de experiencia, 6 traumatólogos) y bajo (<5 años de experiencia, 5 traumatólogos).
Obtención de la informaciónDe acuerdo con las normas éticas de los procedimientos de investigación, la información se obtuvo de la revisión de las solicitudes de derivación, en las cuales consta el motivo clínico y/o radiológico descrito por el médico de Atención Primaria, además del centro de trabajo y los datos profesionales de este. También se revisaron las historias clínicas de los pacientes derivados y las pruebas de imagen complementarias realizadas.
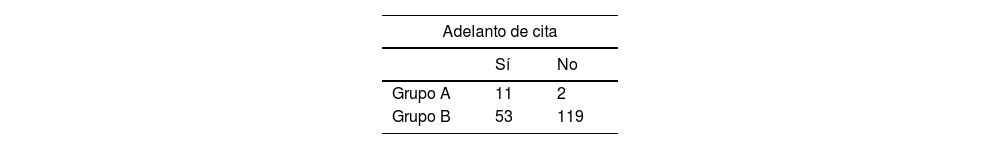
Población estudiadaPacientes del área sanitaria de nuestro hospital (450.681 habitantes), derivados a la Unidad de Tumores Musculoesqueléticos (UTME) del servicio de Cirugía Ortopédica y Traumatología a través del circuito SCAE-SM por sospecha de tumor musculoesquelético maligno o benigno agresivo desde el año 2012 hasta el año 2017. De un total de 235 solicitudes se excluyó una por estar duplicada y 3 por corresponder a pacientes que se perdieron durante el seguimiento. La muestra final del estudio fue de 231 solicitudes, que se dividieron en 2 grupos: pacientes con patología maligna o benigna agresiva (grupo A) y pacientes con patología benigna no agresiva o no tumoral (grupo B).
En el mismo periodo de tiempo, 82 pacientes adicionales que no accedieron por la ruta SCAE-SM fueron asistidos en la UTME del servicio por presentar patología tumoral maligna o benigna agresiva tanto ósea como de partes blandas. Estos pacientes constituyeron el grupo C.
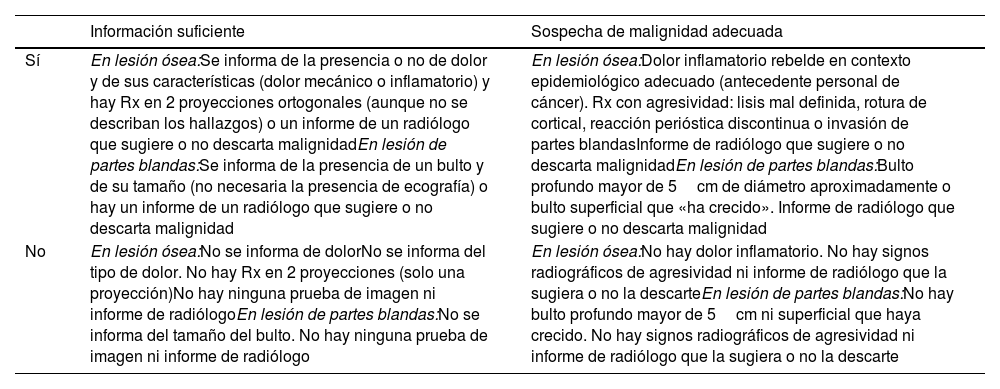
Manejo y análisis de los datos y variables estudiadasSe analizaron las solicitudes cursadas desde Atención Primaria y la respuesta emitida por el especialista hospitalario (evaluador histórico y reevaluadores) en relación con la calidad de la información aportada y la adecuación de la derivación como SM, en base a la existencia de síntomas y/o signos de alarma (tabla 1). También se estudiaron los tiempos transcurridos de demora prehospitalaria y hasta el comienzo del tratamiento específico de los pacientes del grupo A.
Criterios de adecuación de la información aportada y de la sospecha de malignidad
| Información suficiente | Sospecha de malignidad adecuada | |
|---|---|---|
| Sí | En lesión ósea:Se informa de la presencia o no de dolor y de sus características (dolor mecánico o inflamatorio) y hay Rx en 2 proyecciones ortogonales (aunque no se describan los hallazgos) o un informe de un radiólogo que sugiere o no descarta malignidadEn lesión de partes blandas:Se informa de la presencia de un bulto y de su tamaño (no necesaria la presencia de ecografía) o hay un informe de un radiólogo que sugiere o no descarta malignidad | En lesión ósea:Dolor inflamatorio rebelde en contexto epidemiológico adecuado (antecedente personal de cáncer). Rx con agresividad: lisis mal definida, rotura de cortical, reacción perióstica discontinua o invasión de partes blandasInforme de radiólogo que sugiere o no descarta malignidadEn lesión de partes blandas:Bulto profundo mayor de 5cm de diámetro aproximadamente o bulto superficial que «ha crecido». Informe de radiólogo que sugiere o no descarta malignidad |
| No | En lesión ósea:No se informa de dolorNo se informa del tipo de dolor. No hay Rx en 2 proyecciones (solo una proyección)No hay ninguna prueba de imagen ni informe de radiólogoEn lesión de partes blandas:No se informa del tamaño del bulto. No hay ninguna prueba de imagen ni informe de radiólogo | En lesión ósea:No hay dolor inflamatorio. No hay signos radiográficos de agresividad ni informe de radiólogo que la sugiera o no la descarteEn lesión de partes blandas:No hay bulto profundo mayor de 5cm ni superficial que haya crecido. No hay signos radiográficos de agresividad ni informe de radiólogo que la sugiera o no la descarte |
Rx: radiografía simple.
Por otro lado, se determinó la fiabilidad interobservador de la herramienta SCAE-SM, realizando una comparación de las respuestas emitidas por los 13 reevaluadores con el fin de estudiar el grado de concordancia entre ellos mediante la fuerza de concordancia obtenida con el índice de kappa de Cohen, según el cual, en función del valor de kappa obtenido, la fuerza de concordancia puede ser pobre, débil, moderada, buena o muy buena.
Estudio estadísticoTodos los datos fueron recogidos y anotados por la autora principal del estudio en un formulario desde el que se volcaron a una base de datos en el programa Access 2000 de Microsoft para su almacenamiento y manejo.
Se realizó un análisis descriptivo calculando la distribución de frecuencias para las variables cualitativas. En el caso de las variables cuantitativas se calculó la media, la desviación estándar, los valores máximo y mínimo, la mediana y el rango intercuartil, en función del ajuste de su distribución a la normalidad. El ajuste de los datos a la distribución normal se verificó mediante la prueba de Kolmogorov-Smirnov. Se determinó el grado de concordancia para los diferentes grupos de evaluadores mediante el índice kappa de Cohen para 2 o más de 2 observadores, según correspondiera.
Los datos fueron analizados utilizando el programa SPSS Statistics for Windows, versión 23.0 software (IBM Corp, Armonk, NY). Para evaluar el grado de concordancia entre observadores se utilizó el programa Epidat: programa para análisis epidemiológico de datos. Versión 4.2. Consellería de Sanidade, Xunta de Galicia, España; Organización Panamericana de la Salud (OPS-OMS); Universidad CES, Colombia. En todos los casos se ha utilizado un nivel de significación α=0,05.
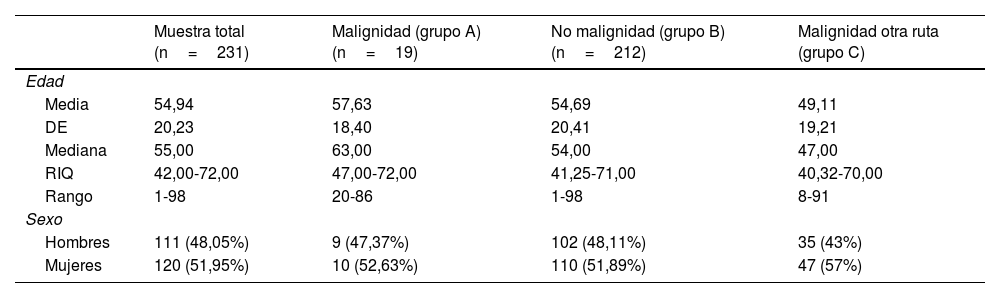
ResultadosResultados descriptivos de los grupos de la muestraDe los 231 casos analizados, 19 (8,23%) se clasificaron en el grupo A y 212 (91,77%) en el grupo B. Adicionalmente, 82 pacientes con patología maligna musculoesquelética, que hemos designado como grupo C, accedieron por rutas de derivación diferentes a la herramienta SCAE-SM. La edad media y la distribución según sexos de los pacientes analizados en el total de la muestra y en cada uno de los grupos estudiados se muestran en la tabla 2.
Resumen de los datos epidemiológicos de los casos de la serie
| Muestra total (n=231) | Malignidad (grupo A) (n=19) | No malignidad (grupo B) (n=212) | Malignidad otra ruta (grupo C) | |
|---|---|---|---|---|
| Edad | ||||
| Media | 54,94 | 57,63 | 54,69 | 49,11 |
| DE | 20,23 | 18,40 | 20,41 | 19,21 |
| Mediana | 55,00 | 63,00 | 54,00 | 47,00 |
| RIQ | 42,00-72,00 | 47,00-72,00 | 41,25-71,00 | 40,32-70,00 |
| Rango | 1-98 | 20-86 | 1-98 | 8-91 |
| Sexo | ||||
| Hombres | 111 (48,05%) | 9 (47,37%) | 102 (48,11%) | 35 (43%) |
| Mujeres | 120 (51,95%) | 10 (52,63%) | 110 (51,89%) | 47 (57%) |
DE: desviación estándar; n: número de casos; RIQ: rango intercuartil.
Al diagnóstico final para clasificar a los pacientes en uno u otro grupo se llegó por estudio anatomopatológico después de una biopsia o por la conjunción de datos clínicos, analíticos y de imagen, ratificándolo por la revisión actual de la historia clínica, que se llevó a cabo en todos los casos.
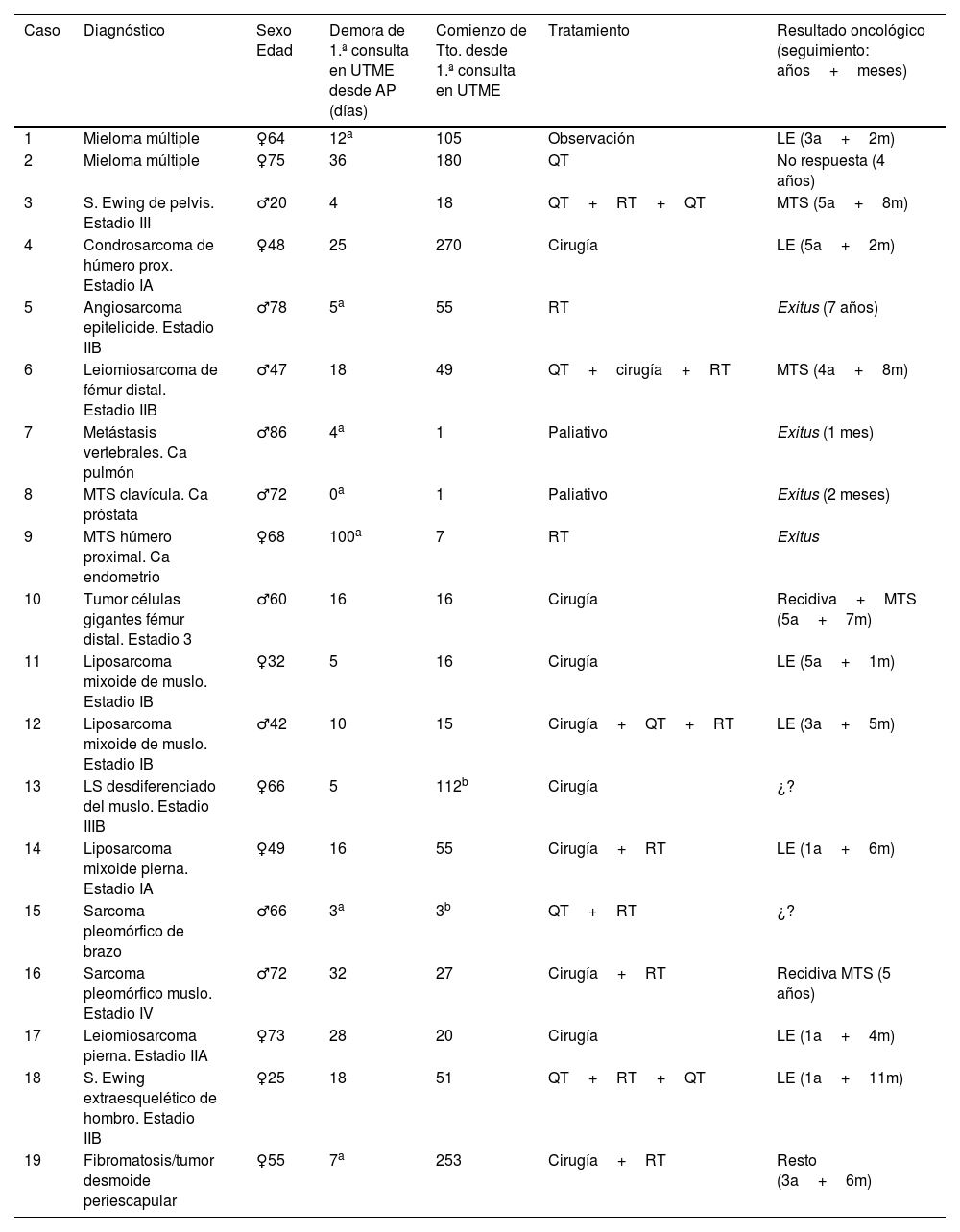
Los 19 pacientes del grupo A se diagnosticaron mediante biopsia en 16 ocasiones y por la suma de datos clínicos, analíticos y de imagen en los 3 pacientes restantes (2 metástasis y un liposarcoma bien diferenciado). Incluyeron 8 sarcomas de partes blandas, 6 tumores óseos malignos primitivos, 3 metástasis óseas y 2 tumores benignos agresivos (un tumor óseo de células gigantes y un caso de fibromatosis agresiva). El sarcoma de partes blandas más frecuente fue el liposarcoma, presente en 4 pacientes. Los subtipos histológicos de estos liposarcomas fueron 3 mixoides y uno desdiferenciado. El tiempo medio transcurrido desde la solicitud de derivación realizada por el médico de Atención Primaria hasta la primera consulta en la UTME fue de 18,11 días y el 52,63% de los pacientes fueron vistos en menos de 14 días. La mediana de tiempo que transcurrió desde esta primera consulta hasta que se inició el tratamiento (médico o quirúrgico) correspondiente fue de 27 días. Los detalles de los casos se resumen en la tabla 3.
Tabla resumen de los casos del grupo A (malignidades)
| Caso | Diagnóstico | Sexo Edad | Demora de 1.ª consulta en UTME desde AP (días) | Comienzo de Tto. desde 1.ª consulta en UTME | Tratamiento | Resultado oncológico (seguimiento: años+meses) |
|---|---|---|---|---|---|---|
| 1 | Mieloma múltiple | ♀64 | 12a | 105 | Observación | LE (3a+2m) |
| 2 | Mieloma múltiple | ♀75 | 36 | 180 | QT | No respuesta (4 años) |
| 3 | S. Ewing de pelvis. Estadio III | ♂20 | 4 | 18 | QT+RT+QT | MTS (5a+8m) |
| 4 | Condrosarcoma de húmero prox. Estadio IA | ♀48 | 25 | 270 | Cirugía | LE (5a+2m) |
| 5 | Angiosarcoma epitelioide. Estadio IIB | ♂78 | 5a | 55 | RT | Exitus (7 años) |
| 6 | Leiomiosarcoma de fémur distal. Estadio IIB | ♂47 | 18 | 49 | QT+cirugía+RT | MTS (4a+8m) |
| 7 | Metástasis vertebrales. Ca pulmón | ♂86 | 4a | 1 | Paliativo | Exitus (1 mes) |
| 8 | MTS clavícula. Ca próstata | ♂72 | 0a | 1 | Paliativo | Exitus (2 meses) |
| 9 | MTS húmero proximal. Ca endometrio | ♀68 | 100a | 7 | RT | Exitus |
| 10 | Tumor células gigantes fémur distal. Estadio 3 | ♂60 | 16 | 16 | Cirugía | Recidiva+MTS (5a+7m) |
| 11 | Liposarcoma mixoide de muslo. Estadio IB | ♀32 | 5 | 16 | Cirugía | LE (5a+1m) |
| 12 | Liposarcoma mixoide de muslo. Estadio IB | ♂42 | 10 | 15 | Cirugía+QT+RT | LE (3a+5m) |
| 13 | LS desdiferenciado del muslo. Estadio IIIB | ♀66 | 5 | 112b | Cirugía | ¿? |
| 14 | Liposarcoma mixoide pierna. Estadio IA | ♀49 | 16 | 55 | Cirugía+RT | LE (1a+6m) |
| 15 | Sarcoma pleomórfico de brazo | ♂66 | 3a | 3b | QT+RT | ¿? |
| 16 | Sarcoma pleomórfico muslo. Estadio IV | ♂72 | 32 | 27 | Cirugía+RT | Recidiva MTS (5 años) |
| 17 | Leiomiosarcoma pierna. Estadio IIA | ♀73 | 28 | 20 | Cirugía | LE (1a+4m) |
| 18 | S. Ewing extraesquelético de hombro. Estadio IIB | ♀25 | 18 | 51 | QT+RT+QT | LE (1a+11m) |
| 19 | Fibromatosis/tumor desmoide periescapular | ♀55 | 7a | 253 | Cirugía+RT | Resto (3a+6m) |
AP: Atención Primaria; Ca: carcinoma; LE: libre de enfermedad; LS: liposarcoma; MTS: metástasis; QT: quimioterapia; RT: radioterapia; S: sarcoma; Tto: tratamiento; UTME: Unidad de Tumores Musculoesqueléticos.
En cuanto a los médicos de Atención Primaria y centros de trabajo desde los que se cursó la solicitud de atención, no hubo diferencias estadísticamente significativas en el número de solicitudes ni en la proporción de casos entre el grupo A y el B de la muestra.
Resultados descriptivos del evaluador históricoLos resultados relativos a las decisiones adoptadas por el evaluador histórico en cuanto a la adecuación de la información remitida por el médico de Atención Primaria y de la derivación se resumen en la tabla 4. A pesar de la falta de información en casi el 20% de las solicitudes (6 pacientes del grupo A y 40 del grupo B), se concluye con una actuación correcta para el adelanto de los pacientes con patología maligna y para el rechazo de los que tenían patología banal que resultó ser estadísticamente significativa (p<0,001).
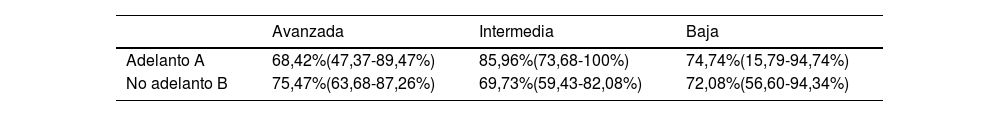
Resultados de concordancia entre los reevaluadoresAl analizar la fuerza de concordancia existente entre los 13 reevaluadores en cuanto a la decisión del adelanto de cita de los pacientes, se objetivó que el mayor porcentaje de aciertos en el adelanto de pacientes en los que finalmente se confirmó patología maligna lo obtuvieron aquellos especialistas con formación específica intermedia, mientras que los reevaluares con formación específica avanzada acertaron más en el no adelanto de pacientes con patología banal (tabla 5).
Relación de aciertos entre los reevaluadores con distinto grado de formación específica en el adelanto de cita de los pacientes de los grupos A y B
| Avanzada | Intermedia | Baja | |
|---|---|---|---|
| Adelanto A | 68,42%(47,37-89,47%) | 85,96%(73,68-100%) | 74,74%(15,79-94,74%) |
| No adelanto B | 75,47%(63,68-87,26%) | 69,73%(59,43-82,08%) | 72,08%(56,60-94,34%) |
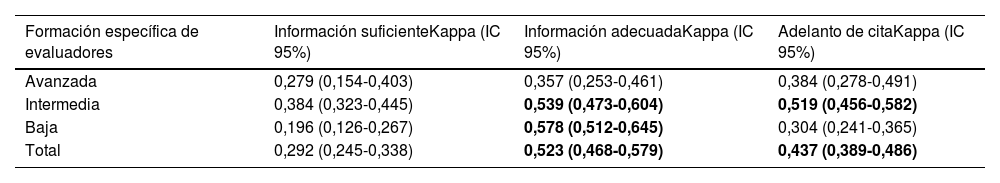
En el conjunto de los pacientes de la serie, la fuerza de la concordancia entre los reevaluadores con distinta formación específica fue considerada moderada tanto en la estimación de la adecuación de la información proporcionada por el médico de Atención Primaria como en la procedencia del adelanto de cita. Destacan los valores más elevados en el grupo de los evaluadores con formación intermedia frente a los que tienen formación baja y, sobre todo, frente a los que tienen formación avanzada. En estos la concordancia fue débil en todos los parámetros analizados (tabla 6).
Índice kappa entre evaluadores en la valoración de información suficiente, adecuada y procedencia de adelanto de cita, según la formación específica de los evaluadores. Muestra total de pacientes de la serie (n=231)
| Formación específica de evaluadores | Información suficienteKappa (IC 95%) | Información adecuadaKappa (IC 95%) | Adelanto de citaKappa (IC 95%) |
|---|---|---|---|
| Avanzada | 0,279 (0,154-0,403) | 0,357 (0,253-0,461) | 0,384 (0,278-0,491) |
| Intermedia | 0,384 (0,323-0,445) | 0,539 (0,473-0,604) | 0,519 (0,456-0,582) |
| Baja | 0,196 (0,126-0,267) | 0,578 (0,512-0,645) | 0,304 (0,241-0,365) |
| Total | 0,292 (0,245-0,338) | 0,523 (0,468-0,579) | 0,437 (0,389-0,486) |
Se resaltan en negrita los valores considerados aceptables.
La existencia de rutas de derivación rápidas y específicas para pacientes con sospecha de patología maligna musculoesquelética es fundamental para el diagnóstico precoz y el tratamiento de estos pacientes. El objetivo de este trabajo es estudiar el funcionamiento del circuito existente en la comunidad autónoma de Madrid, la herramienta SCAE-SM, para identificar las solicitudes susceptibles de adelanto de cita de aquellos pacientes con tumores malignos musculoesqueléticos o tumores benignos agresivos.
Se calcula que un médico de Atención Primaria con una consulta en la que atiende, aproximadamente, a 3.000 pacientes al año, vería al menos 3 pacientes con tumores de partes blandas benignos anualmente y un paciente con sarcoma de partes blandas cada 24 años13. Los tumores óseos malignos son todavía menos frecuentes, estimándose su incidencia 3-4 veces menor que la de los sarcomas de partes blandas14. Este hecho epidemiológico y lo insidioso e inespecífico de la sintomatología hacen que el diagnóstico pueda demorarse1,8.
La demora diagnóstica que se considera significativa es difícil de cuantificar. La atribuida al sistema sanitario plantea la necesidad de implantar rutas de derivación específicas para los pacientes con esta patología, con el objetivo de acortar el tiempo de espera desde que la enfermedad se hace sintomática hasta el comienzo de su tratamiento. En la mayoría de los países desarrollados existen guías de derivación específicas para el diagnóstico y tratamiento precoz de los pacientes. Sin embargo, parece que no hay conocimiento de cómo usar correctamente los circuitos de derivación. En el Reino Unido, el «NHS Cancer Plan»15, implantado en el año 2000, pretendía que el tiempo transcurrido desde la consulta en Atención Primaria hasta la primera especializada no fuera mayor de 2 semanas. En los resultados publicados por Malik et al.12 el 78% de las derivaciones cumplían con los criterios de derivación de la guía, pero únicamente el 15% de los pacientes eran portadores de tumores malignos primitivos. En nuestro estudio, solo en 83 pacientes (35,93%) se consideró que la información proporcionada por el médico de Atención Primaria era adecuada, contrastando con los resultados de Malik et al.12. Estas cifras ponen de manifiesto la necesidad de mejorar la formación específica básica de los médicos de Atención Primaria en oncología musculoesquelética, lo cual podría llevarse a cabo mediante la formación correspondiente.
Pencavel et al.16 estudiaron el impacto de la referida guía de práctica clínica15 en cuanto a la derivación de los pacientes a su Unidad de Sarcomas de Partes Blandas durante un periodo de 5 años consecutivos (enero 2004 - diciembre 2008). La mayoría de sus pacientes seguía llegando por la vía ordinaria de derivación. El número de referencias por la vía de las 2 semanas se incrementó 25 veces a lo largo de los 5 años que duró el estudio. Sin embargo, este aumento sólo constituyó un 1% de los sarcomas tratados en la unidad. En números absolutos, de los 154 pacientes que habían llegado por la vía de las 2 semanas, solo un total de 12 (7,79%) presentaron patología maligna. En nuestra serie, solo 19 de los 231 pacientes remitidos (8,23%) presentaron patología maligna. A pesar de que nosotros contabilizamos en el mismo grupo los casos de tumores malignos primarios, patología metastásica y tumores benignos agresivos, este porcentaje es inferior al publicado por Malik et al.12 y, aunque es ligeramente superior al de Pencavel et al.16, está muy por debajo de lo esperado. Además, de los 101 pacientes totales con tumores malignos primarios, metastásicos o benignos agresivos que fueron tratados en la UTME del hospital durante el periodo de tiempo estudiado, solo 19 (18,81%) fueron remitidos a través del circuito de derivación específico. En suma, siendo un circuito útil, parece ser usado de forma insuficiente e ineficiente.
En nuestra serie, el tiempo medio transcurrido entre la solicitud de la derivación desde Atención Primaria y la primera consulta con el especialista fue de 18,11 días (rango 0-100). El resultado es ligeramente superior al tiempo de demora ideal para este circuito, que se establece en 2 semanas, pero es un resultado muy inferior a los publicados por Goedhart et al.17, que informaron de tiempos de demora prehospitalaria de 57,8 días para los pacientes con osteosarcoma, de 103,6 días para los pacientes con sarcoma de Ewing y de 197,2 días para los pacientes con condrosarcoma. Sin embargo, en la serie de Malik et al.12, el 95% de los pacientes fueron vistos dentro de los primeros 14 días desde la derivación. En nuestra serie, poco más de la mitad (el 52,63%) de los pacientes fueron vistos en este intervalo de tiempo.
Por otro lado, la mediana de tiempo transcurrido desde la primera consulta hasta el inicio del tratamiento fue de 27 días. Comparando nuestros resultados con lo publicado, Malik et al.12 consiguieron iniciar el tratamiento de todos los pacientes con tumores malignos en los primeros 30 días desde la derivación y Featherall et al.18 concluyeron su estudio sobre 8.648 pacientes con sarcomas de partes blandas de alto grado localizados, diciendo que la demora para el inicio del tratamiento superior a 42 días disminuía la supervivencia global de los pacientes.
En cuanto a la importancia de la experiencia profesional en el manejo de la patología tumoral musculoesquelética, la formación en oncología ortopédica durante la residencia en la especialidad de Cirugía Ortopédica y Traumatología es fundamental para establecer los conceptos básicos, fundamentalmente en cuanto a los principios de la biopsia diagnóstica y sus riesgos19. En nuestro estudio, de los resultados de los valores del índice kappa para analizar la concordancia entre evaluadores con distintos grados de formación específica, llama la atención que la discrepancia fuera menor entre los profesionales con formación intermedia frente a los más expertos y a los que tienen menos formación. Comparando los resultados de los 3 grupos podríamos decir que la mayoría de los facultativos tuvo un porcentaje de acierto en el adelanto de las malignidades superior al 85%. De todo ello parece deducirse que el evaluador ideal debiera ser un profesional con formación específica entendida como moderada en el que se conjugue el conocimiento oncológico básico, con el fin de identificar todos los pacientes con sospecha clínica y/o radiológica de enfermedad maligna musculoesquelética, con las dudas lógicas que supone la entendida como una experiencia todavía insuficiente de forma que, aunque se adelantasen más solicitudes en el cómputo total, no se dejasen pacientes con patología maligna musculoesquelética sin adelantar por un falso sentimiento de seguridad. Podríamos decir que la evaluación de solicitudes de adelanto de citas de pacientes en los que se sospecha malignidad musculoesquelética puede encomendarse a traumatólogos con formación específica moderada en oncología musculoesquelética, sin necesidad de que estén dedicados exclusivamente a ella. La necesidad de esta subespecialización tiene más relevancia en el manejo posterior del paciente, esto es, en el diagnóstico de confirmación (biopsia), en el tratamiento y en el seguimiento.
Nuestro estudio tiene algunas limitaciones. La principal es que se trata de un estudio retrospectivo, con el sesgo de información inherente a este tipo de estudios. El tamaño muestral es pequeño, explicado por la baja incidencia de la patología tumoral musculoesquelética maligna. Por último, existió un sesgo de selección en la elección de los reevaluadores, que se efectuó atendiendo al criterio de los años de formación específica en oncología ortopédica, y los grupos que se conformaron fueron desequilibrados en número de participantes. Sin embargo, a pesar de estas limitaciones, creemos que se cumplió la finalidad del estudio, que pretendía analizar el uso y la eficacia de una herramienta de gestión.
En conclusión, la aplicación informática SCAE-SM como herramienta de gestión y adelanto de la asistencia a los pacientes con patología tumoral musculoesquelética maligna es útil, si bien el circuito es utilizado de forma inadecuada. Parece evidente la necesidad de su difusión y generalización, así como de impartir programas de formación específica sobre los signos y síntomas de alarma de la patología maligna musculoesquelética, tanto en el ámbito de la Atención Primaria como en la Hospitalaria.
Nivel de evidenciaNivel de evidencia IV.
FinanciaciónEstudio aprobado en el Comité de Ética del i+12 del Hospital Universitario 12 de Octubre de Madrid.
Estudio financiado gracias a la ayuda a «Proyectos de Inicio a la Investigación de la Fundación SECOT», convocada en el año 2018.
Conflicto de interesesNo existen conflictos de intereses.
A los especialistas que han colaborado en la realización del estudio: J.A. Maderuelo Fernández, J. López Goenaga, D. Bustamante Recuenco, M. Peleteiro Pensado, M.I. Mora Fernández, J. Fernández Fuertes, I. Barrientos Ruiz, V.M. Bárcena Tricio, F. Arias Martín.