El resultado satisfactorio de la artroplastia total de cadera no cementada con recubrimiento poroso ha sido ampliamente reflejado en la literatura1-7. Se han establecido como causas de este buen resultado la firme fijación del implante fundamentada en el diseño de los componentes y en la técnica de colocación, lo cual proporciona un efecto protector de la migración de las partículas de desgaste por presentar mayor osteointegración y una menor reabsorción ósea periprotésica1,2,8. Aunque algunos consideran que esta osteointegración sólo es eficaz si la calidad ósea es adecuada9.
La esperanza de vida de la población española ha ido aumentando progresivamente en las últimas décadas. Por ello cada vez más se implantan artroplastias totales de cadera en pacientes de edad avanzada con un adecuado estado físico y calidad ósea aceptable. Con ello se pretende mejorar significativamente el estado funcional de la cadera y la calidad de vida del paciente, y en definitiva alargar su esperanza de vida.
El propósito de nuestro trabajo era valorar los resultados clínicos y radiológicos de pacientes mayores de 70 años en los que se realizó artroplastia total de cadera no cementada tras un seguimiento postoperatorio mínimo de 7 años.
MATERIAL Y MÉTODO
Entre 1993 y 1997 se implantaron en nuestro servicio 78 consecutivas prótesis totales de cadera no cementadas, con recubrimiento poroso proximal, en 74 pacientes con edad igual o mayor de 70 años.
Los criterios de inclusión fueron el no presentar enfermedad ósea inflamatoria o metabólica asociada, procesos tumorales, alteraciones neurovasculares en el miembro afecto, ni intervenciones previas en la cadera. Asimismo, era requisito de inclusión el presentar una actividad en la vida diaria adecuada a la edad, con independencia social y deambulación autónoma con o sin ayuda de bastón. No se tuvo en cuenta como motivo de exclusión la calidad ósea. Para la valoración de los resultados se consideró un seguimiento postoperatorio mínimo de 7 años.
Para el presente estudio los pacientes fueron citados a revisión clínica y radiológica entre enero y mayo de 2005; 18 no acudieron y otros 18 habían muerto a partir del tercer año postoperatorio sin que hubieran precisado revisión quirúrgica hasta ese momento. Así, el grupo final de estudio constaba de 41 artroplastias en 38 pacientes.
Se trataba de 21 varones y 17 mujeres con una edad media de 74 años (rango de 70 a 84 años). La cadera más frecuentemente intervenida fue la derecha en 22 pacientes. El diagnóstico inicial fue la artrosis primaria en 38 casos, la osteonecrosis en 2 y la fractura subcapital de fémur en 1.
Preoperatoriamente, la puntuación media de la valoración funcional según la escala de Harris10 fue de 47,4 puntos (rango 40 a 55). Al igual que otros autores, la calidad ósea se valoró en la radiografía anteroposterior de pelvis mediante el índice calcar-cortical1,11,12, clasificándolo en tipo A si la relación era menor de 0,5 en 4 casos (9,7%); tipo B si era entre 0,51 y 0,74 en 28 casos (68,2%), y tipo C si era mayor de 0,75 en 9 casos (22,1%).
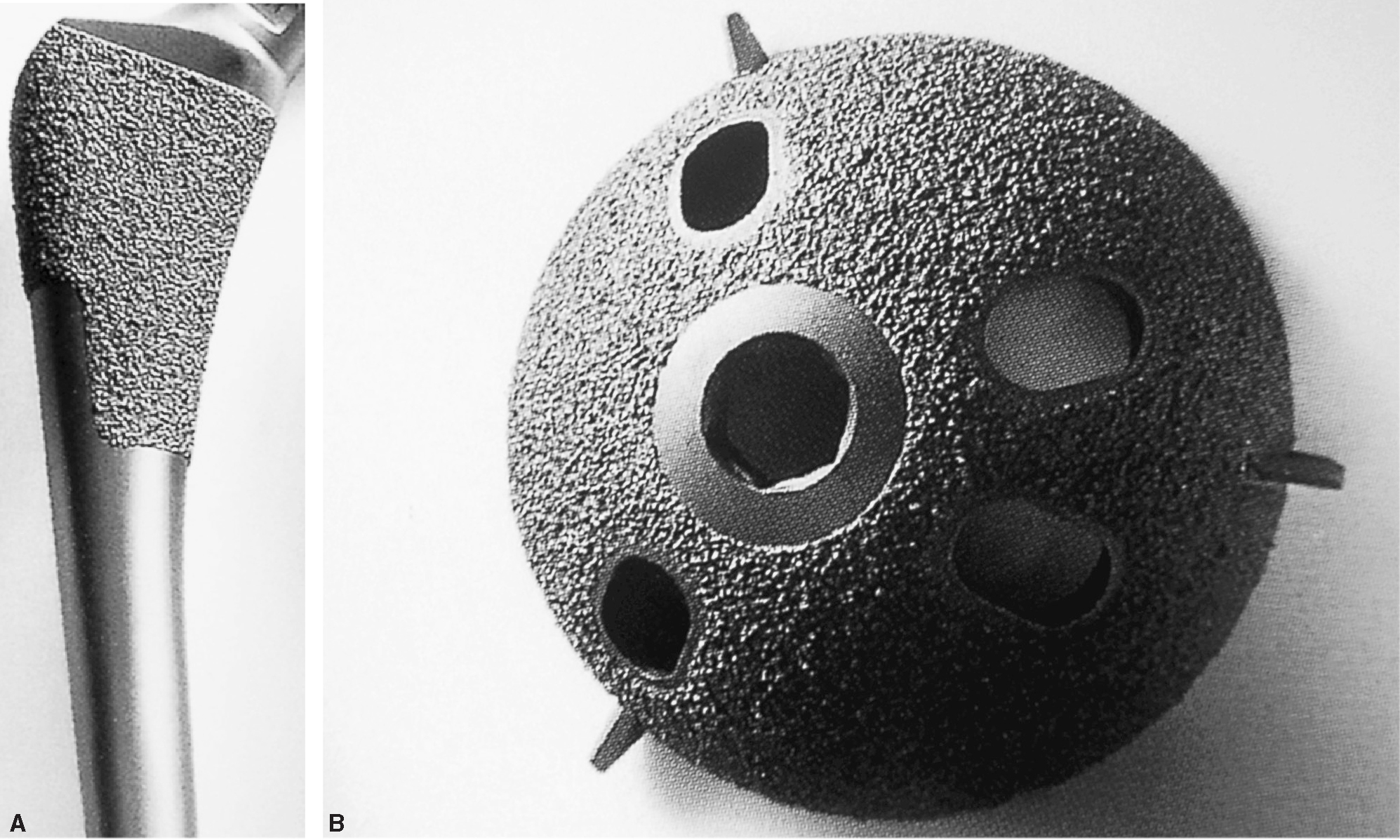
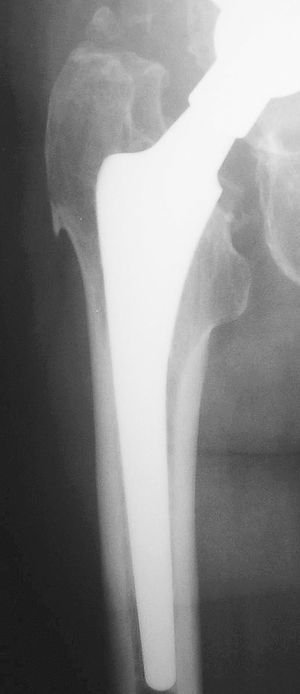
El modelo implantado fue la prótesis total de cadera tipo Perfecta (Orthomet®, Minneapolis), con vástago femoral de aleación de titanio de diseño anatómico y recubrimiento poroso en su tercio proximal y cotilo hemisférico con recubrimiento poroso completo, aletas y opción de atornillado en 4 orificios (fig. 1). El par de fricción fue en todos los casos metal-polietileno de alto peso molecular (Duramer®) esterilizado por rayos gamma, con cabeza de 28 mm de cromo-cobalto.
Figura 1. Componentes de la prótesis de cadera porosa Perfecta (Orthomet®): (A) vástago femoral; (B) cotilo.
El tamaño del vástago femoral correspondía a la última fresa metafisaria utilizada y que se consideraba que el press-fit era adecuado; de los 7 tamaños disponibles (rango 9 a 18 mm), el más utilizado fue el de 12 mm, en 16 casos (39%).
El tamaño del cotilo, siempre impactado, correspondía al de la última fresa utilizada, siendo el más frecuente el de 52 mm en 14 casos (34,1%). Se atornilló en 36 casos (87,8%), dependiendo del estado del lecho óseo y de la preferencia del cirujano, y siempre con 2 tornillos divergentes en cuadrante superior.
Todos los pacientes fueron intervenidos utilizando la vía de Hardinge. Se realizó profilaxis antibiótica y antitrombótica según el protocolo del servicio.
Los pacientes habían sido revisados postoperatoriamente según el protocolo durante al menos 3 años sin pérdidas de seguimiento hasta ese momento y luego citados a revisión por lo menos 7 años después de la operación. El seguimiento medio de estos pacientes fue de 9,4 años (mínimo 7 años, máximo 12,3 años).
Postoperatoriamente, la valoración clínica se realizó conforme a la escala de Harris10, clasificando los resultados en excelentes si la puntuación era mayor de 85, buenos entre 70 y 84, regulares entre 60 y 69 y malos menores de 59 puntos. Se registró la presencia de dolor en el muslo según la subescala de dolor dentro de la escala de Harris. La calidad de vida percibida por el paciente postoperatoriamente se evaluó mediante el cuestionario de salud SF-1213, validado al castellano, que consiste en 12 preguntas sobre actividades cotidianas, cada una valorada de 1 a 5 puntos, de mejor a peor, considerando una puntuación excelente si era menor de 24 puntos.
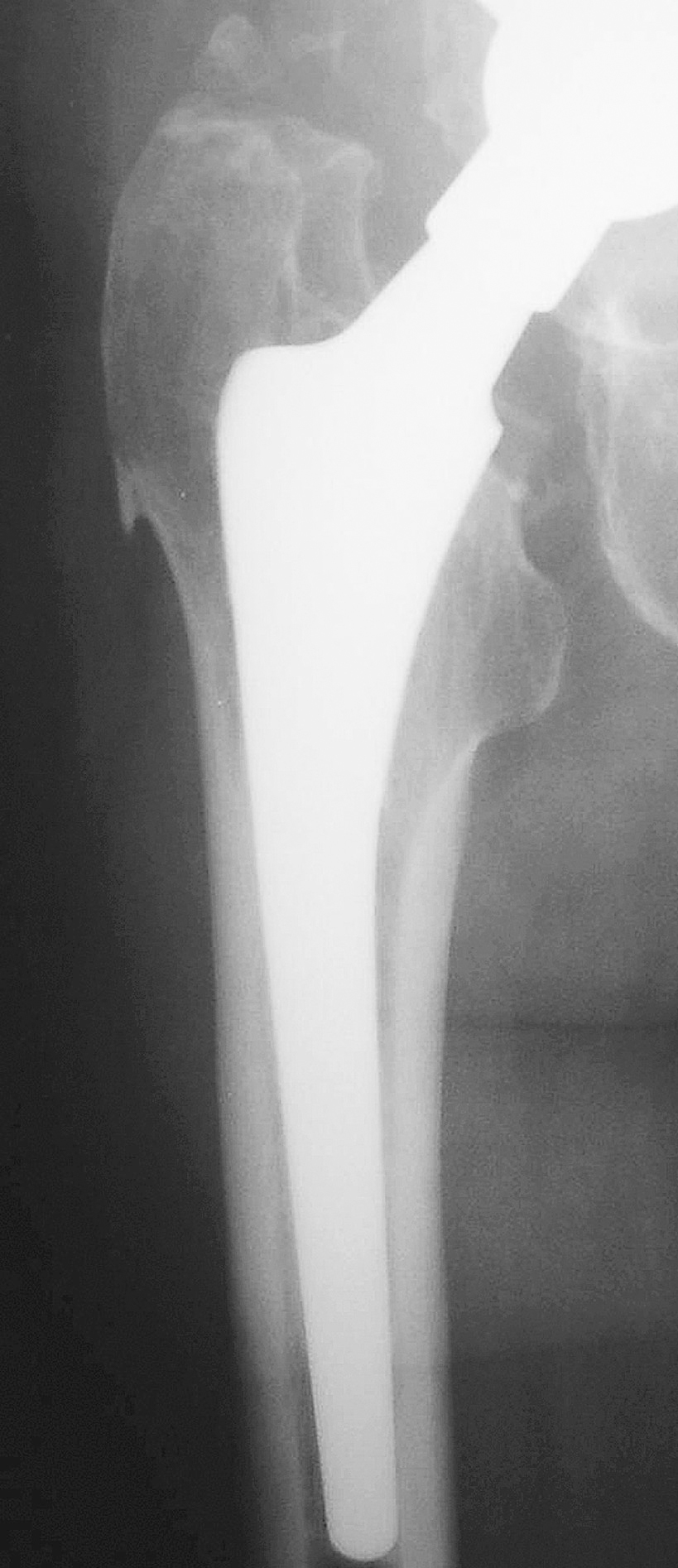
El estudio radiológico postoperatorio se realizó mediante radiografía anteroposterior de cadera para determinar los signos de integración o aflojamiento de los componentes, la variación en sus posiciones y la evidencia de desgaste del núcleo de polietileno. En el cotilo se valoró la variación en el ángulo de inclinación acetabular y la presencia de líneas radiolucentes o migración del implante, clasificando14 en: a) estables con integración ósea si no existían líneas radiolucentes o migración; b) estables con integración fibrosa si existía una línea radiolucente menor de 1 mm no progresiva y sin migración; y c) inestable si la línea radiolucente era progresiva o existía migración del componente. La presencia de desgaste de polietileno se analizó15 midiendo la distancia desde la cabeza femoral al acetábulo y considerando un desgaste significativo cuando la diferencia entre las distancias medidas era mayor de 2 mm. A nivel del vástago se utilizaron los criterios de Engh16 para los vástagos no cementados que los clasifica en: a) estables con integración ósea cuando no existen líneas radiolucentes, no existe pedestal y cuando existen puntos de soldadura en la zona distal de la superficie porosa (fig. 2); b) estables con integración fibrosa cuando existe una línea radiolucente no progresiva de 1 mm alrededor de la prótesis, no existen puntos de soldadura y hay un pequeño pedestal; y c) inestables cuando existe un pedestal distal, hipertrofia del calcar, líneas radiolucentes progresivas o clara migración del componente.
Figura 2. Radiografía anteroposterior de cadera en la que se observa un vástago con integración ósea proximal y línea de soldadura en la diáfisis.
Para la valoración estadística de los resultados se utilizó el paquete informático SPSS y las pruebas estadísticas de ji cuadrado y el coeficiente de correlación de Spearman. Para el análisis de supervivencia de la artroplastia se utilizó el método de Kaplan-Meier, siendo el punto final la revisión quirúrgica por cualquier causa, y en caso de que ésta no se hubiera realizado la fecha en que se observó su necesidad por cualquier causa. Se consideraron significativos valores de p igual o menor a 0,05.
RESULTADOS
La valoración funcional según la escala de Harris10 se incrementó significativamente (p = 0,001) en la última revisión a una puntuación media de 76,6 (rango de 45 a 95), considerándose excelentes en 7 caderas (17,0%), buenos en 24 (58,3%), regulares en 2 (4,8%) y malos en 8 (19,9%). Los 2 casos regulares se debían a fallos de fijación del vástago femoral con líneas radiolucentes no progresivas y dolor en el muslo. Los malos resultados se debían a 4 casos que precisaron revisión quirúrgica del cotilo, 3 casos con hundimiento o fallo de fijación del vástago con líneas radiolucentes progresivas y dolor en muslo, y 1 caso de reintervención por infección profunda.
El dolor en el muslo estaba presente en 6 casos, de los que en 1 era continuo, en 4 moderado, y en 1 ligero y sin limitar actividades cotidianas. Había una dependencia significativa (p = 0,01) entre dolor continuo o moderado e inestabilidad del vástago femoral; en el caso de dolor ligero el vástago era radiológicamente estable.
Respecto al resultado postoperatorio del cuestionario SF-12 la puntuación media fue de 29,5 (rango de 14 a 51). Los 14 pacientes (38,6%) con buena calidad de vida (puntuación menor de 24 puntos) no habían desarrollado patologías médicas durante el seguimiento postoperatorio, ni asociaban fallo mecánico o complicaciones derivadas de la cirugía protésica. La causa del deterioro de la calidad de vida (puntuación mayor de 24 puntos) en los 24 pacientes restantes (61,4%) fue el desarrollo de patologías médicas durante el seguimiento postoperatorio en 14 pacientes (cardiorrespiratoria en 12 y neurológica en 2), y fallo mecánico o complicaciones derivadas de la cirugía protésica en 10 pacientes. Se encontró una correlación significativa entre la evaluación postoperatoria del SF-12 y la escala de Harris tanto preoperatoria (r = 0,640; p = 0,001) como postoperatoria (r = 0,432; p = 0,011).
Radiológicamente, en la última revisión el 87,5% (35 casos) de los cotilos eran estables con integración ósea, el 2,5% (1 caso) estable con integración fibrosa y el 10% (4 casos) inestables.
El ángulo de inclinación acetabular (AIA) tenía un valor medio de 42,5° (rango 35° a 88°), siendo en 37 casos (90%) correcto y en 4 casos (10%), todos ellos con un índice calcar-cortical tipo B, verticalizado (rango AIA entre 56° y 88°). De estos últimos, un caso con AIA de 56° presentaba un cotilo estable con integración ósea y una puntuación clínica final de 76 y otro caso con AIA de 60° un cotilo estable con integración fibrosa y una puntuación de 72, por lo que en ninguno de ellos se indicó revisión quirúrgica; otros 2 casos, con AIA de 62° y 88°, presentaron migración del cotilo con desgaste del polietileno y dolor progresivo, realizándose revisión quirúrgica a los 44 y 65 meses de la cirugía primaria.
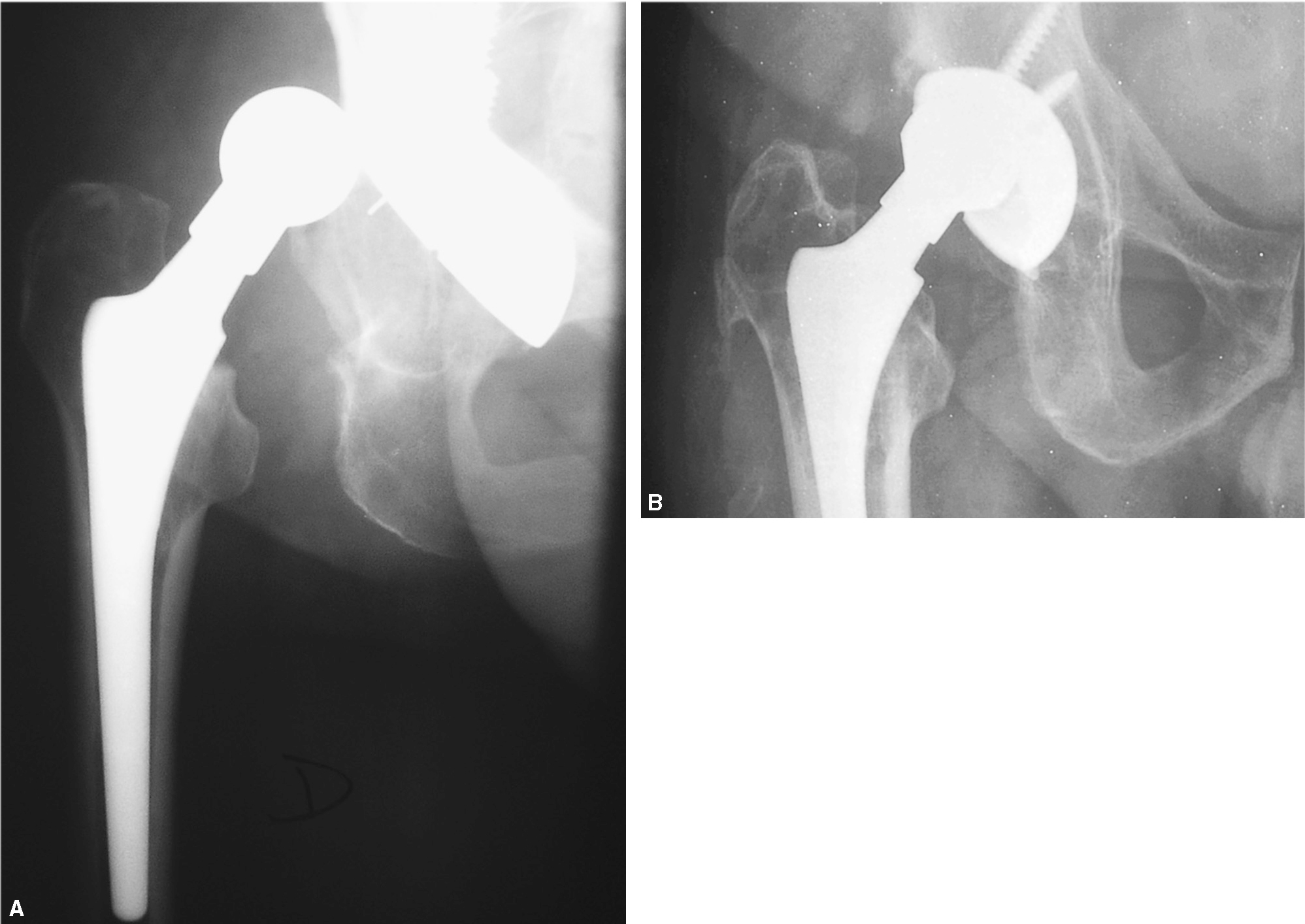
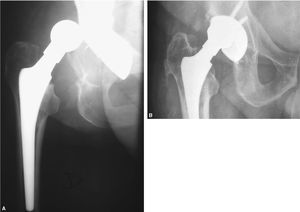
Un caso con cotilo bien inclinado (AIA 42°), con índice calcar-cortical tipo A, presentó luxación en el postoperatorio inmediato que se redujo conservadoramente, pero a los 88 meses presentó cotilo inestable con radiolucencias en zona II y brusca rotura del polietileno, por lo que precisó una revisión quirúrgica (fig. 3). Otro caso con dos episodios de luxación precisó recambio del cotilo por excesiva anteversión.
Figura 3. Caso de luxación. (A) Radiografía anteroposterior de cadera con luxación precoz de la prótesis. (B) A los 88 meses, excentricidad de la cabeza femoral por rotura del polietileno.
Radiológicamente, a nivel del vástago femoral, el 87,5% (35 casos) de los implantes eran estables con integración ósea, el 5% (2 casos) estables con integración fibrosa y el 7,5% (3 casos) inestables al final del seguimiento.
No se detectaron cambios en el ángulo de inclinación durante el seguimiento, pero en 2 casos, ambos con índice calcar-cortical tipo C, hubo hundimiento del vástago a los 8 y 14 meses de la cirugía con resultado clínico malo, por lo que aunque no revisados quirúrgicamente, se consideraron fallos a efectos de supervivencia de la artroplastia. Otro caso, índice calcar-cortical tipo C, presentaba radiolucencias progresivas y resultado funcional malo, y otros 2 casos, índice calcar-cortical tipo B, radiolucencias no progresivas con resultado regular, por lo que los 3 precisarían revisión y se consideraron fallos a efectos de supervivencia. El 33,3% de los pacientes con índice calcar-cortical tipo C tenían asociado fallo mecánico del vástago femoral, frente al 7,1% de los tipo B (p = 0,01).
Como complicaciones intraoperatorias hubo una fractura de calcar que se trató con un cerclaje alámbrico sin precisar descarga, con buen resultado funcional final. En el perioperatorio se presentaron 3 casos de luxación protésica reducidas conservadoramente, uno con resultado clínico excelente y los otros 2 casos ya citados que precisaron revisión del cotilo. Hubo un caso de infección superficial tratado mediante limpieza y antibioterapia, con resolución completa del proceso y resultado clínico bueno, y otro de infección profunda a los 8 meses de la cirugía, realizándose la extracción del implante, rechazando el paciente la realización del segundo tiempo del recambio.
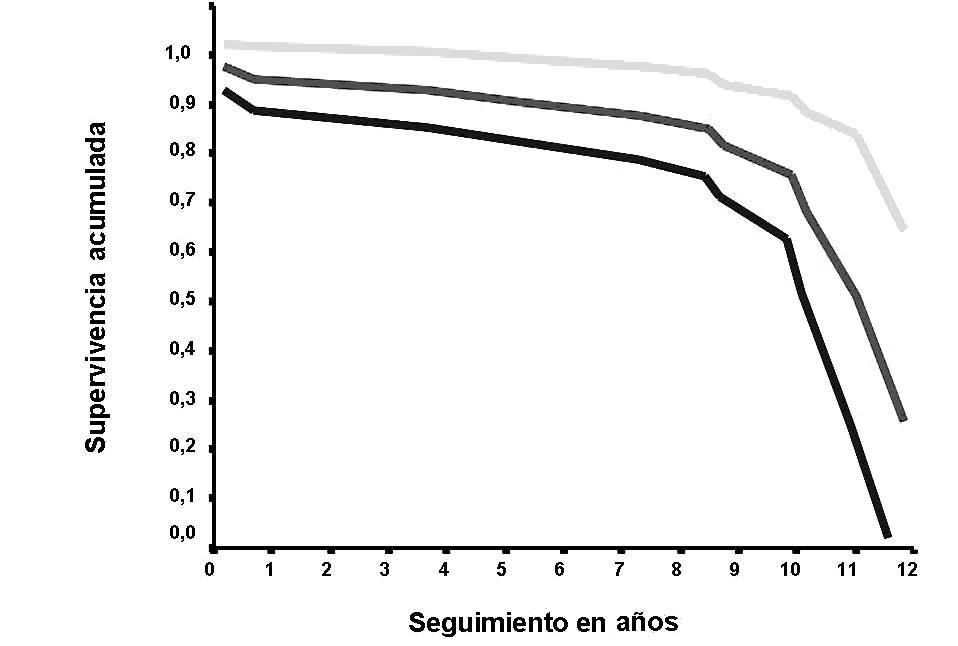
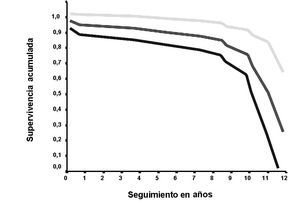
En conjunto, se realizó una revisión quirúrgica del cotilo en 4 casos; aunque no se realizó del vástago se consideró su necesidad, y como tal fallos, en 5 casos; y en el citado de explante por infección profunda. Así, según el método de Kaplan-Meier, hubo una supervivencia de la artroplastia por cualquier causa del 73,1% a los 12,1 años (fig. 4).
Figura 4. Función de supervivencia de la artroplastia con IC del 95% (Kaplan-Meier).
DISCUSION
La menor capacidad de osteogénesis de los pacientes con edad avanzada se ha esgrimido como argumento para reservar las prótesis no cementadas para los pacientes más jóvenes. La osteointegración del implante se define como el contacto directo entre el hueso viable y el implante, sin interposición de partes blandas de tejido conectivo. Engh et al16 observaron una invasión ósea no superior al 35% de la superficie porosa en vástagos extraídos de 8 necropsias de pacientes con una edad media de 73 años, e indicaron que podía ser suficiente para obtener una buena fijación y un resultado clínico satisfactorio. Por el contrario, Dorr et al3 refieren que la fijación del implante femoral no es adecuada en pacientes mayores de 65 años al obtener mejores resultados con la artroplastia total cementada.
En nuestra serie de pacientes mayores de 70 años a los 9,4 años de seguimiento postoperatorio medio, el resultado clínico sólo ha sido excelente o bueno en el 73,5%. El resultado no satisfactorio lo hemos relacionado con varios factores como el fallo mecánico del vástago femoral, el defecto técnico en la colocación del cotilo, el desgaste del polietileno y la infección profunda. Dorr et al3 obtuvieron una puntuación media de 89,8 puntos en la escala de Harris en una serie de 49 artroplastias totales de cadera no cementada con vástago de primera generación (APR-I, Intermedics Orthopedics, Austin, TX), con una edad media de 71,2 años y seguimiento medio de 6,2 años; aunque 9 pacientes (18,3%) presentaban aflojamiento del vástago y 1 paciente (2,0%) infección profunda. Por el contrario, Oosterbos et al4 en 100 pacientes con artroplastia total de cadera no cementada con vástago de segunda generación (ABG, Stryker, Newbury, England) y edad media de 72 años, refieren una puntuación media de 17 según la escala de Merle d'Aubigne, precisando la revisión de un vástago (1%) y 3 cotilos (3%) a los 10 años de seguimiento.
El cuestionario SF-12 es práctico, realizable, válido y con sensibilidad a los cambios clínicos a lo largo del tiempo13. En nuestra serie la condición preoperatoria ha influido significativamente sobre la calidad de vida final, al encontrar una correlación significativa entre la escala de Harris preoperatorio y el cuestionario SF-12. Además, el deterioro de la calidad de vida del paciente no se ha producido sólo por fallo mecánico de la artroplastia o por la presencia de complicaciones derivadas de la cirugía. El 58,3% de los pacientes con una puntuación en el cuestionario SF-12 mayor de 24 puntos desarrollaron durante el postoperatorio patologías médicas, principalmente cardiorrespiratorias, pero con una prótesis radiológicamente estable. En cambio, Dorr et al3 siempre relacionan en su estudio el fallo mecánico de la artroplastia con el deterioro de la actividad del paciente.
El dolor en el muslo se ha relacionado con el nivel de actividad, el diseño del vástago femoral o bien con su estabilidad. Algunos autores refieren una incidencia de hasta el 36% con seguimiento de 12 años4. Aunque las series con vástagos de titanio refieren incidencias entre el 2 y el 9%1,2,5, otros autores presentan una incidencia del 1% con vástagos de cromo-cobalto y seguimientos de 11 años17. En nuestra serie, la incidencia de dolor moderado-severo ha sido del 12,5% y todos los casos asociaban la presencia radiológica de vástagos inestables, lo que estaba relacionado con la calidad ósea, pues la incidencia era significativamente mayor en el índice calcar-cortical tipo C.
Los cotilos hemisféricos son el diseño que mejor resultado han obtenido con seguimientos entre 10 y 18 años y supervivencias entre el 75 y el 99%7,18,19, similar a nuestra serie con un 87,5% aunque con menor seguimiento. En el presente estudio el cotilo impactado se atornilló en la mayoría de los casos. El uso de tornillos se recomienda en pacientes osteoporóticos, cotilos displásicos o cuando existan dudas sobre la estabilidad del implante en el momento de la impactación. La técnica de press-fit ha obtenido supervivencias similares sin la necesidad del atornillado, lo cual parece ser un factor protector en cuanto a la aparición de líneas radiolucentes y osteolisis periacetabular20, aunque otros autores relacionan estos procesos con el desgaste del polietileno, por lo que siguen aconsejando el uso de tornillos7,19. En nuestra serie no hemos visto signos de osteolisis ni desgastes directamente implicados con la colocación de los tornillos acetabulares.
El desgaste de polietileno se ve influido por factores biológicos como la edad, factores de diseño del componente y factores técnicos. Todos los autores coinciden en que el desgaste de polietileno es más frecuente en pacientes con una edad inferior a 50 años, por su mayor demanda funcional14,19,21, mientras que en pacientes por encima de 70 años el desgaste anual del polietileno se reduce en un 64%20. Las cabezas de cromo-cobalto de 28 mm presentan un desgaste del polietileno aceptable, si bien la tendencia actual es la búsqueda de pares de fricción con menor desgaste para obtener mejores resultados15. El ángulo de inclinación acetabular presenta una relación directa con el desgaste del polietileno, de modo que dicho desgaste se duplica si el ángulo es mayor de 50°14,15,19-21. En nuestra serie, el 75% de los pacientes en los que se implantó el cotilo con un ángulo acetabular mayor de 50° presentaban desgaste de polietileno asociado. El caso con rotura brusca de polietileno mostraba un ángulo de inclinación acetabular correcto, si bien tenía como antecedente una luxación en el postoperatorio inmediato tratada mediante reducción cerrada.
La supervivencia del vástago femoral ha sido del 87,5%, inferior a otras series publicadas de revisión de vástagos de segunda generación con seguimientos entre 5 y 10 años, y supervivencias del 92,5 al 100%1,2,5,7,22; pero en todos los estudios la edad media de los pacientes era inferior a 70 años. En nuestro estudio el fallo mecánico del vástago ha presentado una relación significativa con la calidad ósea preoperatoria.
Según nuestros resultados el 87,8% de los pacientes mantenían el implante original a los 9,4 años de seguimiento medio, aunque sólo el 73,5% de los pacientes presentaban un resultado clínico satisfactorio. El desarrollo de patologías médicas durante el seguimiento influyó directamente en el deterioro de la calidad de vida del paciente. Los fallos del implante se relacionaron principalmente con un defecto de técnica a nivel del cotilo y defecto de fijación primaria a nivel del vástago, sobre todo en pacientes con peor calidad ósea. Por ello consideramos que la prótesis total de cadera no cementada con recubrimiento poroso proximal presenta una alta tasa de fracasos de integración y funcionales en pacientes mayores de 70 años con artrosis.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estamos afiliados.
Correspondencia:
J. Sanz Reig.
Servicio de Cirugía Ortopédica y Traumatología.
Hospital General de Elda.
Carretera Elda-Sax s/n.
03600 Elda. Alicante.
Correo electrónico: jsanzre@secot.es
Recibido: febrero de 2006.
Aceptado: agosto de 2006.