Debido a los resultados frecuentemente insatisfactorios en los tratamientos habituales para las lesiones de los ligamentos de la rodilla, hemos descartado por completo, desde hace tiempo, las largas inmovilizaciones escayoladas (hasta de doce semanas) que preconizan figuras del prestigio -de Boehler1, Bosworth2 y Watson Jones12, con las secuelas habituales de rigidez persistente de rodilla y atrofias musculares, requiriendo luego un proceso reeducativo prolongado. Y creemos, de acuerdo con las directrices trazadas por Palmer9, O'Donoghue7 y Quigley10, que sólo el tratamiento quirúrgico es capaz de lograr una restitutio ad integrum. Por lo tanto, desde hace unos años (según comunicamos en otro artículo) venimos operando en la Delegación Catalana de la Mutualidad de Futbolistas las rupturas de los ligamentos de la rodilla. Se incluyen en nuestra casuística aquellos pacientes cuya importancia en la lesión hacía presumir un deficiente resultado final, por lo que fueron intervenidos precozmente sin esperar a que se produjera aquél, para intentar entonces una operación reconstructiva de resultados siempre muy inciertos.
Anatomía patológica
En el ligamento lateral interno, el tipo de lesión encontrado con más frecuencia ha sido la desinserción tibial, que se presenta en el 40 por 100 de los casos, siguiendo, a partes iguales, las rupturas en su mitad y parte superior. Es mucho menos frecuente la localización en la inserción femoral, debido a su resistencia y a las fuertes conexiones que tiene en este punto con la aponeurosis del muslo, adherida asimismo ésta al epicóndilo; en caso de arrancamiento se produce, generalmente, un arrastre óseo. En las rupturas inferiores, que pueden alcanzar a toda la inserción, el ligamento se encuentra abarquillado, retraído, edematoso. En las rupturas de la parte media y superior la reacción edematosa es poca o nula. Cuando existe una línea de sección transversal, los cabos rotos se retraen ampliamente; uno de nuestros casos tenía a nivel de la interlínea articular tres rupturas que por la retracción habían adoptado la forma de circunferencias separadas por unas columnas de tejido sano. Al tener a la vista estas lesiones se comprende la inoperancia de la inmovilización escayolada. Habitualmente las secciones toman en la parte superior una dirección oblicua con poca separación. No buscamos nunca, para reparar, la ruptura de la capa profunda del ligamento, ya que está dificultada en su visualización y reparación por el haz superficial, que es el de verdadera importancia para la estabilidad articular. En realidad el plano profundo viene a constituir una especie de ligamento suspensorio para el menisco, estableciendo una fuerte conexión entre éste y el fémur, siendo, por lo demás, muy débil y laxo en su porción inframeniscal. No hemos encontrado las rupturas en diferentes niveles o escalonadas, siendo asimismo inexacto que (como dice O'Donoghue) las dos capas del ligamento se rompan siempre a distintas alturas. En varios casos, una vez incindida la aponeurosis, aparecía una ruptura conjunta de ambos planos, a través de la cual se veía la superficie del cóndilo femoral.
En contra del parecer de algunos autores, la ruptura aislada del ligamento interno es frecuente, siendo, en caso de persistir la acción agresora, la primera etapa de un desprendimiento meniscal y de una ruptura del cruzado anterior (ligamento interno de la hemiarticulación externa), lo que, de producirse, constituye entonces la llamada por O'Donoghue7 «tríada desgraciada».
En el ligamento lateral externo pueden recaer las lesiones en toda la longitud del mismo, acompañadas casi siempre por rupturas capsulares en la región inframeniscal o en la inserción de tibia, en cuyo caso se produce a veces un arrastre óseo.
En el cruzado anterior es habitual el hallazgo de estas tres formas de lesión en orden decreciente de importancia: 1.a ruptura total (casi siempre de la inserción superior); 2.a ruptura parcial (con desfibrilación de algunos haces e insuficiencia ligamentosa); 3.a arrancamiento en la espina tibial con arrastre óseo. Las lesiones del cruzado posterior son excepcionales.
El proceso de reparación ha sido estudiado experimentalmente por Jack4, y se produce por conversión del coágulo en tejido de granulación, formándose nuevas fibras colágenas por la proliferación de las células del ligamento y adquiriendo aquéllas una alineación regular y longitudinal. A las tres semanas hay buena fuerza tensil, no pudiéndose demostrar movilidad patológica; después del mes y medio sólo puede notarse al microscopio un aumento de células y vasos, siendo, por lo demás, la apariencia normal.
Mecanismo de producción
El mecanismo habitual de producción de estas lesiones es, en lo que hace referencia a los ligamentos lateral interno y cruzado anterior, un movimiento de abducción, solo o en combinación con una rotación externa, muy frecuente en deportes como el fútbol, esquí, rugby o en el paracaidismo (Richman11). El ligamento externo se afecta por un menos frecuente movimiento de aducción. El cruzado anterior es excepcional que se lesione sin asociarse en su ruptura con el lateral interno o el menisco correspondiente a éste, en cuyo caso acompaña a las rupturas longitudinales o del asta anterior, bien en el accidente inicial o posteriormente, debido a la elongación sufrida en diferentes crisis de bloqueo articular, en especial si éste es persistente. De lesionarse, sólo es por hiperextensión, a veces sin gran traumatismo; raramente es afectado el cruzado posterior.
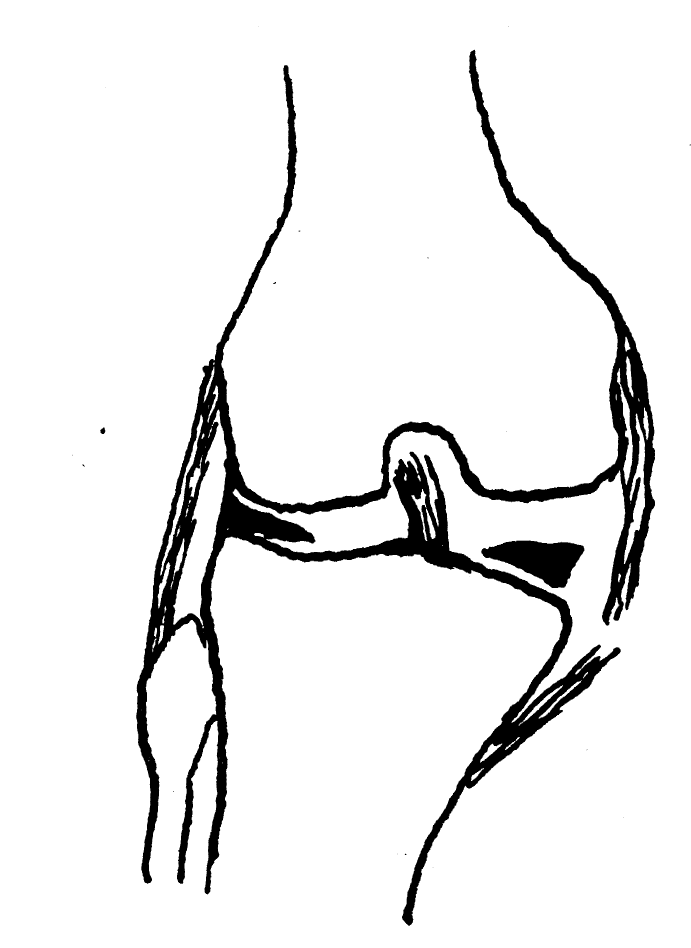
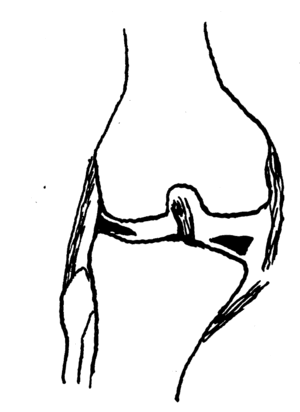
Figura 1. «Tríada desgraciada».
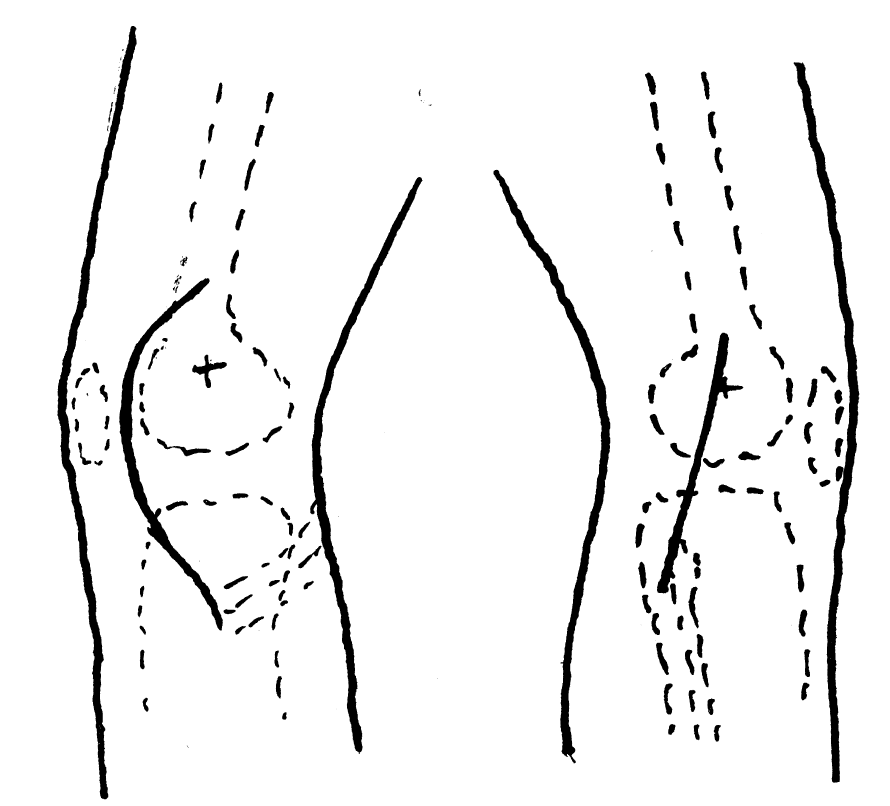
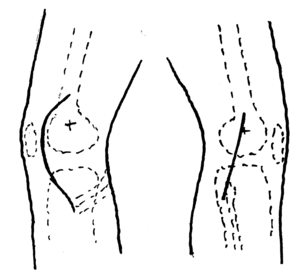
Figura 2. Incisiones para los ligamentos laterales interno y externo.
Diagnóstico
En estas lesiones es habitual la ausencia de toda imagen radiológica, excepción hecha de los arrancamientos óseos de las inserciones ligamentosas. También hay que poner de relieve: a) la importancia y a menudo la dificultad de apreciar la naturaleza y grado exacto de las lesiones; b) la necesidad de una reeducación muscular potente y llevada al máximum.
Un examen precoz, a ser posible dentro de las primeras horas, es necesario en este tipo de lesiones antes de la presentación ulterior de síntomas que enmascaren el cuadro clínico. Precisa hacer hincapié en la gran importancia que un diagnóstico, lo más ajustado posible, se establezca cuanto antes, ya que de él dimanará la pauta terapéutica. Por lo tanto, en las primeras horas es posible apreciar, según O'Donoghue7: 1.o el grado de inestabilidad lateral; 2.o la localización de la lesión por el dolor; 3.o la existencia del signo del cajón; 4.o la limitación de la extensión, que es signo seguro de lesión meniscal.
Generalmente los traumatizados acuden a la consulta pasadas muchas horas. Entonces la exploración es más difícil, por presentarse con frecuencia una reacción sinovial más o menos intensa. No indica necesariamente ésta que nos encontremos en presencia de una lesión intraarticular, ya que acostumbra presentarse en alrededor de la mitad de los casos y sin que a veces tenga relación su intensidad con la importancia de la misma cuando existe. Puede faltar el derrame por completo, debido a ser extraarticular la ruptura o al vaciado de la colección líquida por una solución de continuidad de la cápsula y sinovial, con difusión por los tejidos vecinos; en algunos casos las equimosis llegan hasta el tobillo.
El edema en las caras laterales de la rodilla, localizado sobre todo en la zona correspondiente a los ligamentos, y las equimosis en la región de pata de ganso o de cabeza peroneal, son hallazgos frecuentes, siendo en la parte externa más intensa la reacción edematosa.
La movilidad está considerablemente disminuida, debido a la contractura y el dolor. A la presión se observa un dolor a lo largo del ligamento, que se acentúa vivamente en el punto correspondiente a la ruptura. Para la exploración del ligamento externo es útil la maniobra de Moragas6 (colocando el tobillo de la pierna lesionada sobre la rodilla sana, se efectúa una aducción forzada al presionar hacia abajo la articulación objeto de reconocimiento), con la que es posible palpar la cuerda ligamentosa al ponerse ésta tensa, pudiendo ser reconocido cualquier punto doloroso o solución de continuidad. No ha sido observado el síndrome «ligamento-nervio peroneal» de Platt en ninguno de nuestros casos. Las lesiones de lateral interno y cruzado anterior dan un aumento de la rotación externa en semiflexión.
Hemos dejado para el final los dos signos patognomónicos de las rupturas de los ligamentos: el llamado por Covaro3 y demás autores argentinos el signo del «bostezo articular» y el del «cajón», que indican un déficit funcional ligamentoso. El primero, manifestado por un aumento del espacio articular correspondiente, debe ser buscado, no en hiperextensión (en cuyo caso una ruptura del lateral interno, como indica Merlé d'Aubigné5, puede no dar ninguna lateralidad, debido a la posición de «cerrojo»), sino en ligera flexión de unos 10 grados. Se explora estando el paciente echado en relajación muscular completa y colocando el tobillo de la extremidad que se examina en el sobaco del mismo lado del cirujano, quien abarca con las manos ambos lados del capitel tibial e imprime con el cuerpo movimientos de ab y aducción a la pierna. Una lateralidad superior a los 15 grados indica habitualmente una lesión asociada del cruzado anterior. El signo del cajón es explorado en flexión de 90 grados. Puede ser muy discreto o no existir, descubriéndose una ruptura en el acto operatorio. En uno de nuestros casos el cruzado anterior desinsertado bloqueaba la articulación, interpretándose el cuadro como el de una ruptura meniscal.
Al ser estas maniobras generalmente dolorosas, precisa algunas veces efectuarla bajo ligera narcosis que asimismo permite sean reconocidos los signos del cajón y del salto para los cruzados y menisco interno respectivamente. En presencia de un bostezo articular de cierta intensidad, el cirujano, al retirar la fuerza que mantenía la ab o aducción de la pierna, nota muchas veces la sensación que se produce por el golpe de la cavidad glenoidea contra el cóndilo femoral correspondiente (difícilmente provocable en una articulación indemne), y que no es nunca sentido por el enfermo. Asimismo es posible encontrar un fuerte crujido de origen meniscal cuando empieza la abducción de la pierna, relacionado con una desinserción siempre pequeña de la base del menisco interno. Es conveniente comparar siempre el grado de movilidad de la rodilla sana; una inestabilidad superior a los 15 grados, comprobada radioscópicamente, indica la necesidad de la reparación quirúrgica; ésta no debe demorarse más de unos diez o doce días, pues la oportunidad de reparar las lesiones es de breve duración. Pasados unos días del accidente, el estado de la articulación mejora rápidamente, pudiendo encontrarse como únicos síntomas los del bostezo articular y del cajón.
Técnica operatoria
Para reparar el ligamento lateral interno nos hemos decidido por una incisión cutánea que, sobre procurar un amplio acceso a toda la cara interna de la rodilla, permite en caso necesario entrar dentro de la articulación e inspeccionar el menisco correspondiente y los ligamentos cruzados.
Bajo isquemia preventiva, con la rodilla ligeramente flexionada y la extremidad en rotación externa, se empieza la incisión unos 3 cm. por encima del epicóndilo, dirigiéndola hacia abajo y adelante para pasar equidistante de rótula y reborde cóndilo-troclear, cruzando luego la interlínea y acabar en la región de la pata de ganso en la mitad de la parte interna de la meseta tibial. A continuación se incinde la delgada aponeurosis de cubierta del miembro por encima del ligamento, disecándola en toda la extensión del mismo y evitando traumatizar la cubierta de tejido areolar por medio de la cual recibe su nutrición. Habitualmente el hematoma indica la localización de la ruptura; en algún caso se localiza ésta en la profundidad del ligamento, siendo fácil de apreciar su asiento al provocar una abducción de la pierna.
Una vez identificada la ruptura y de ser necesaria la exploración de la cavidad articular, se suspende la pierna en la misma posición usada para verificar las meniscectomías y se entra en el interior de la rodilla a través de una incisión capsular que, empezando en la parte superior rotuliana, se extiende hasta el borde tibial. Es inspeccionado el cartílago semilunar que se extirpa de encontrarse desinsertado. Los cruzados son reconocidos. De encontrarse lesionados se amplía el corte capsular hacia arriba para conseguir la luxación rotuliana y la visualización del espacio intercondíleo. Si se encuentra roto el cruzado anterior en su inserción femoral, se tuneliza el cóndilo femoral externo desde el epicóndilo lateral (previa una pequeña incisión cutánea), reinsertándolo por medio de unas suturas de «perlón». Es de técnica más sencilla que las perforaciones paralelas a través de las cuales pasa la sutura. De recaer la ruptura en la espina tibial, se verifica una tunelización semejante en cóndilo tibial interno. La desinserción superior del cruzado posterior se repara de manera similar tunelizando el cóndilo interno. La ruptura inferior es de técnica más complicada, debiéndose efectuar por vía poplítea. Algunos autores (West13), no reparan los ligamentos cruzados. A continuación se sutura el ligamento interno con unos puntos en U cuando la lesión es por fuera de los extremos de inserción ósea, procurando no ocluir el espacio virtual existente; entre las dos capas ligamentosas (lo que podría traducirse en una limitación de la flexión) y comprendiendo tejido sano en la sutura para prevenir un posible fallo de la misma. De existir una desinserción en la tibia, se efectúan dos o tres perforaciones, por dentro de las cuales se hacen pasar las suturas, lo que permite un anclaje seguro del ligamento. Si se localiza la lesión en la extremidad superior se reinserta por medio de una pequeña tunelización en epicóndilo.
Para la exposición del ligamento lateral externo se coloca al enfermo en decúbito lateral sobre el lado sano. El corte cutáneo sigue la dirección de aquél; hecha la sección aponeurótica se explora el ligamento por aducción de la pierna o por la maniobra de Moragas6, reinsertándose de estar desprendido o uniéndolo y reconstruyendo la cuerda ligamentosa de estar rota en su parte media, en cuyo caso es aconsejable reforzarlo con colgajos procedentes de fascia lata o bíceps. En caso de existir se repara el desgarro capsular.
Tratamiento posterior
Aplícase a continuación un vendaje compresivo sobre 3/4 capas gruesas de algodón y que alcanza unos 25 cm por encima y debajo de la rodilla. Acto seguido se saca el torniquete neumático.
A partir de los cinco días empiezan los ejercicios de recuperación del cuadríceps, quitándose los puntos a los diez. Se permite entonces la deambulación apoyado el enfermo en unos bastones ingleses para evitar la carga prematura de la extremidad, que no se autorizará por completo hasta que hayan transcurrido por lo menos tres semanas. En algunos casos es necesario, al empezar a caminar, la protección externa de una calza enyesada durante dos o tres semanas, sobre todo cuando hubo una reparación de cruzados y laterales. Se logra el alta para las prácticas deportivas a partir de los dos meses. Hemos observado en algún caso la existencia de dolores en menisco externo (posiblemente por un proceso de readaptación articular), en los casos de ruptura del ligamento lateral interno y desprendimiento del menisco, que acostumbran a desaparecer sin dejar secuela alguna; uno de nuestros enfermos tuvo que ser reintervenido, encontrando una osteocondritis de cóndilo lateral, con un menisco profundamente degenerado, curando después sus molestias.
Casuística
A continuación exponemos los casos operados por nosotros, con la fecha de la intervención y lesiones encontradas:
A. P. (21-XI-51). Rupt. parcial en punto inserción cond. lig. lat. ext. Rupt. capsular debajo asta ant. menisco ext. (rod. der.).
M. P. (84-V-52). Rupt. inserción tibia lig. lat. int. de 2 cm. extensión. Rupt. asta post. menisco int. (rod. der.).
V. M. (7-X-52). Rupt. parte media lig. lat. int. (rod. der.).
A. M. (3-I-53). Desinser. lig. lat. int. en la mitad de su inserc. tibial (rod. izquierda).
V. E. (3-XI-53). Rupt. parte media lig. lat. int. (rod. izq.).
A. G. (19-XI-53). Rupt. lig. lat. int. a nivel de interlínea. Menisco desinsertado en su parte media (rod. der.).
J. D. (30-IV-53). Desinserción total tibia del lig. lat. int. Rupt. menisco int. (rod. der.).
R. R. (28-X-53). Rupt. parte sup. lig. lat. int. (rod. der.).
J. M. (4-XI-53). Rupt. parte inf. lig. lat. int. (rod. der.).
J. P. (30-XI-53). Desinserción lig. lat. int. de tibia en sus 2/3 partes (rod. derecha).
J. B. (13-XII-53). Rupt. lig. lat. int. en su parte sup. Desinserción total menisco int. Rupt. sup. del cruzado post. Rupt. lig. lat. ext. en su parte media. Rupt. capsular a nivel asta ant. menisco ext. (rod. der.).
J. M. (18-XI-54). Rupt. lig. lat. int. en parte sup. (rod. izq.).
C. S. (301-IX-54). Rupt. lig. lat. ext. parte sup. Rupt. capsular con arrastre óseo en tibia (rod. izq.).
A. E. (15-VII-54). Desinserción sup. del cruzado ant. (rod. der.).
C. S. (17-IX-54). Rupt. lig. lat. int. parte media. Desinserción menisco int. Rupt. lig. cruzado ant. en inserción femoral (rod. izq.).
J. P. (16-X-54). Rupt. lig. lat. int. en su parte media. Desinserción menisco int. Rupt. cruzado ant. en parte sup. (rod. der.).
G. N. (25-XI-54). Rupt. lig. lat. int. en parte inf. (rod. izq.).
V. M. (25-XI-54). Rupt. lig. lat. ext. parte inf. (rod. izq.).
R. P. (27-XI-54). Rupt. lig. lat. int. parte sup. (rod. izq.).
F. B. (18-II-55). Rupt. lig. lat. int. cruzado ant. y post. Rupt. menisco int. (rodilla der.).
A. R. (54-V-55). Rupt. lig. lat. ext. parte inf. (rod. der.).
J. S. (54-V-55). Rupt. lig. lat. int. parte media (rod. izq.).
D. M. (15-IV-55). Rupt. lig. lat. int. parte sup. rupt. menisco int. (rod. izquierda).
J. F. (12-V-55). Rupt. total inserc. inf. lig. lat. int. (rod. izq.).
R. S. (24-V-55). Rupt. lig. lat. int. parte inf. Rupt. menisco int. (rod. der.).
J. P. (31-V-55). Rupt. lig. lat. int. Rupt. menisco int. (rod. der.).
Sobre 26 rodillas intervenidas hallamos un predominio de la extremitad derecha sobre la izquierda, con 15 y 11 respectivamente, desglosándose las lesiones del siguiente modo: 21 rupturas del ligamento interno (con 9 desprendimientos de menisco, o sea en más del 40 por 100 de ellas), 5 del lateral externo, 4 del cruzado anterior y 2 del cruzado posterior. En nuestros asistidos se han producido habitualmente estos traumatismos por caída de un jugador sobre la pierna extendida, y en mucha menor escala por golpe, produciendo una rotación externa forzada de la misma.
Comentario
En la línea fronteriza trazada entre las lesiones que deben requerir una inmediata atención quirúrgica y las que pueden ser tratadas conservadoramente, es donde el cirujano, con su criterio y experiencia personales, decidirá el camino a seguir. Para el iniciado en la técnica diagnóstica y reparadora es preferible siempre la adopción de una actitud intervencionista. Esto explica el aumento del número de operaciones de esta clase efectuados últimamente, dado que si bien algunos de estos operados no habrían tenido molestias apreciables en sus actividades normales, probablemente sí en la hiperfunción requerida por el deporte. En éste la rodilla trabaja no en extensión completa, en la que se halla bien amparada por los músculos que forman su primera línea de defensa, sino en semiflexión, cuando tienen una acción mucho menos eficaz, siendo entonces necesario la integridad ligamentosa para mantener la estabilidad articular.
*Comunicación a las IV Jornadas Nacionales de la S.E.C.O.T. Asturias, julio de 1955.