La osteomielitis crónica recurrente (OCR) es una rara enfermedad caracterizada por lesiones óseas inflamatorias asépticas uni- o multifocales.
ObjetivoValorar características clínicas y la respuesta al tratamiento con AINE de los pacientes con OCR.
Materiales y métodosCinco niños con OCR valorados de forma retrospectiva por un periodo de 8 años, los cuales fueron diagnosticados basándose en los hallazgos clínicos, analíticos, estudio anatomopatológico de las lesiones y pruebas de imagen.
ResultadosEl 40% presentó afectación multifocal y el 60% unifocal. El 80% eran del sexo masculino (4/5), la edad media al momento del diagnóstico 13 años (r: 11-15 años), los huesos más frecuentemente afectados fueron la clavícula y la tibia representado el 18,2%, el síntoma más común fue el dolor presentándose en todos los pacientes, la fiebre apareció en el 20% de los casos. Los estudios de imagen como la TAC y la RM fueron eficaces en el 100% y en todos la biopsia objetivó infiltrado linfoplasmocitario. Después de un seguimiento medio de 5,9 años se observó una buena respuesta al tratamiento en el 100%, con una recurrencia media a los 5,25 meses.
ConclusionesLos resultados anodinos de la mayoría de los estudios clínicos para valorar OCR y la similitud en la presentación clínica de esta con muchas patologías infecciosas o tumorales hace que su diagnóstico represente un verdadero reto, por otra parte el tratamiento con AINE puede considerarse una buena opción terapéutica inicial.
Chronic recurrent osteomyelitis (CRO) is a rare disease characterised by unifocal or multifocal aseptic inflammatory bony lesions.
ObjectiveTo evaluate clinical features and response to treatment with non-steroidal anti-inflammatory drugs in patients with CRO.
Materials and methodsA retrospective assessment was conducted on 5 children with OCR over a period of 8 years. They had been diagnosed based on clinical, laboratory findings, histological study of injuries, and imaging test.
ResultsMultifocal disease was observed in 40% of cases, and unifocal in 60%. The large majority (80%) were male, with a mean age at diagnosis of 13 years (range: 11-15 years). The bones most frequently affected were the clavicle and tibia, representing 18.2%. The most common presenting symptom was pain in all patients, with fever being present in 20% of cases. Imaging studies such as CT and MRI were effective in 100%, and in all cases the biopsy reported a lymphoplasmacytic infiltrate. After a mean follow-up of 5.9 years, there was a good treatment response in 100%, with a mean recurrence at 5.25 months being observed.
ConclusionsThe anodyne results of most clinical studies to assess CRO, and the similarity in clinical presentation of this with many infectious or tumour diseases makes its diagnosis a real challenge. On the other hand treatment with NSAIDs can be considered a good initial therapeutic option.
La osteomielitis crónica recurrente (OCR) es una rara entidad clínica caracterizada por la presencia de focos inflamatorios asépticos en uno (osteomielitis crónica unifocal recurrente) o varios huesos (osteomielitis crónica multifocal recurrente) que afecta mayoritariamente a la metáfisis de huesos largos siendo considerada la forma más severa de inflamación ósea no bacteriana durante la infancia y adolescencia.
Aunque esta enfermedad es conocida desde hace más de 40 años la patogénesis de la misma no está del todo dilucidada siendo la hipótesis más aceptada en la actualidad que se trata de una disfunción hereditaria del sistema inmune.
El diagnóstico supone un verdadero reto porque las pruebas de imagen muestran lesiones inespecíficas que sugieren múltiples posibilidades diagnósticas y por otra parte, la mayoría de las pruebas analíticas (reactantes de fase aguda, serología y cultivos microbiológicos) resultan negativas.
El objetivo es presentar una serie de casos de pacientes con osteomielitis crónica recurrente tanto unifocal como multifocal tratados en nuestra unidad para valorar las características clínicas de los mismos y respuesta al tratamiento con AINE, presentando a su vez una revisión de la bibliografía actual.
Pacientes y métodosEntre en año 2007 y 2015 fueron diagnosticados en nuestro hospital y tratados 5 pacientes con osteomielitis crónica no bacteriana, los cuales fueron revisados retrospectivamente siendo clasificados en 2 grupos; el primero formado por pacientes en los que se diagnosticó osteomielitis crónica unifocal recurrente (OCUR) y el segundo integrado por pacientes con osteomielitis crónica multifocal recurrente (OCMR), 4 eran del sexo masculino y una paciente del sexo femenino, con edades entre los 11 y 15 años de edad.
Los pacientes fueron remitidos a nuestro centro con una alta sospecha clínica inicial de enfermedad neoplásica con afectación ósea. El diagnóstico de OCR se llevó a cabo tras la exclusión de otras enfermedades como osteomielitis infecciosa, hipofosfatasia, histiocitosis, leucemia, linfoma, osteosarcoma, etc.
Todos los pacientes fueron valorados mediante pruebas de laboratorio: hemograma, reactantes de fase aguda, factor reumatoide; serología para hepatitis A y B, Salmonella typhi, Brucella, citomegalovirus, VIH, virus de Epstein-Barr, rubeola, Toxoplasma gondii, Treponema pallidum, Mycoplasma pneumoniae, Legionella, Chlamydia pneumoniae, Borrellia, varicela zóster.
En cuanto a las pruebas de imagen se realizaron: radiografías simples, tomografía axial computarizada (TAC), resonancia magnética nuclear (RMN), gammagrafía ósea y tomografía por emisión de positrones (PET-TC) para valorar lesiones que justificaran la clínica de los pacientes. Así mismo fue realizada biopsia ósea de las mismas para estudio anatomopatológico y microbiológico.
Una vez confirmado el diagnóstico fueron tratados con AINE (naproxeno e ibuprofeno), los pacientes fueron seguidos durante una media de 5,9 años en los que se observó la repuesta al tratamiento y la tasa de recurrencia, considerando una repuesta favorable al mismo la mejoría tanto clínica como radiográfica representada por disminución o desaparición del dolor y mejoría de las lesiones óseas.
El análisis estadístico para valorar las diferencias clínicas entre los pacientes con OCUR y OCMR se realizó mediante el cálculo de la prueba estadística U de Mann Whitney.
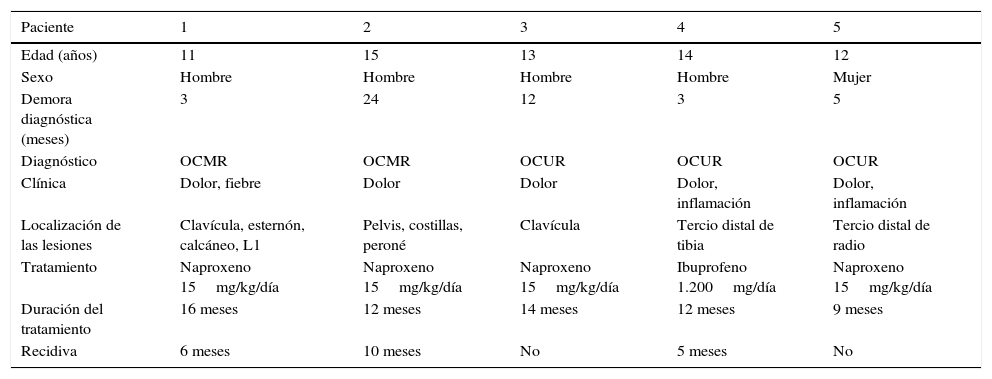
ResultadosCuatro de los 5 pacientes que forman parte de la serie pertenecen al sexo masculino y uno al femenino, de los cuales 3 fueron diagnosticados como OCUR y 2 como OCMR siendo la edad media al inicio de los síntomas de 12 años (r: 10-13 años) con una demora diagnóstica media de 9,4 meses (r: 2-24 meses) con edad media al momento del diagnóstico de 13 años (r: 11-15 años). En cuanto a la localización ósea se vieron afectados un total de 11 huesos con una media de 2 huesos por paciente (r: 1-4 huesos); siendo los más frecuentemente afectados la clavícula y la tibia en 2 ocasiones (18,2%), seguidos por el radio distal, el peroné, el esternón, el calcáneo, las vertebras lumbares (L1), la pelvis y las costillas que estuvieron afectadas en una ocasión (tabla 1).
Características clínicas de pacientes con OCR
| Paciente | 1 | 2 | 3 | 4 | 5 |
|---|---|---|---|---|---|
| Edad (años) | 11 | 15 | 13 | 14 | 12 |
| Sexo | Hombre | Hombre | Hombre | Hombre | Mujer |
| Demora diagnóstica (meses) | 3 | 24 | 12 | 3 | 5 |
| Diagnóstico | OCMR | OCMR | OCUR | OCUR | OCUR |
| Clínica | Dolor, fiebre | Dolor | Dolor | Dolor, inflamación | Dolor, inflamación |
| Localización de las lesiones | Clavícula, esternón, calcáneo, L1 | Pelvis, costillas, peroné | Clavícula | Tercio distal de tibia | Tercio distal de radio |
| Tratamiento | Naproxeno 15mg/kg/día | Naproxeno 15mg/kg/día | Naproxeno 15mg/kg/día | Ibuprofeno 1.200mg/día | Naproxeno 15mg/kg/día |
| Duración del tratamiento | 16 meses | 12 meses | 14 meses | 12 meses | 9 meses |
| Recidiva | 6 meses | 10 meses | No | 5 meses | No |
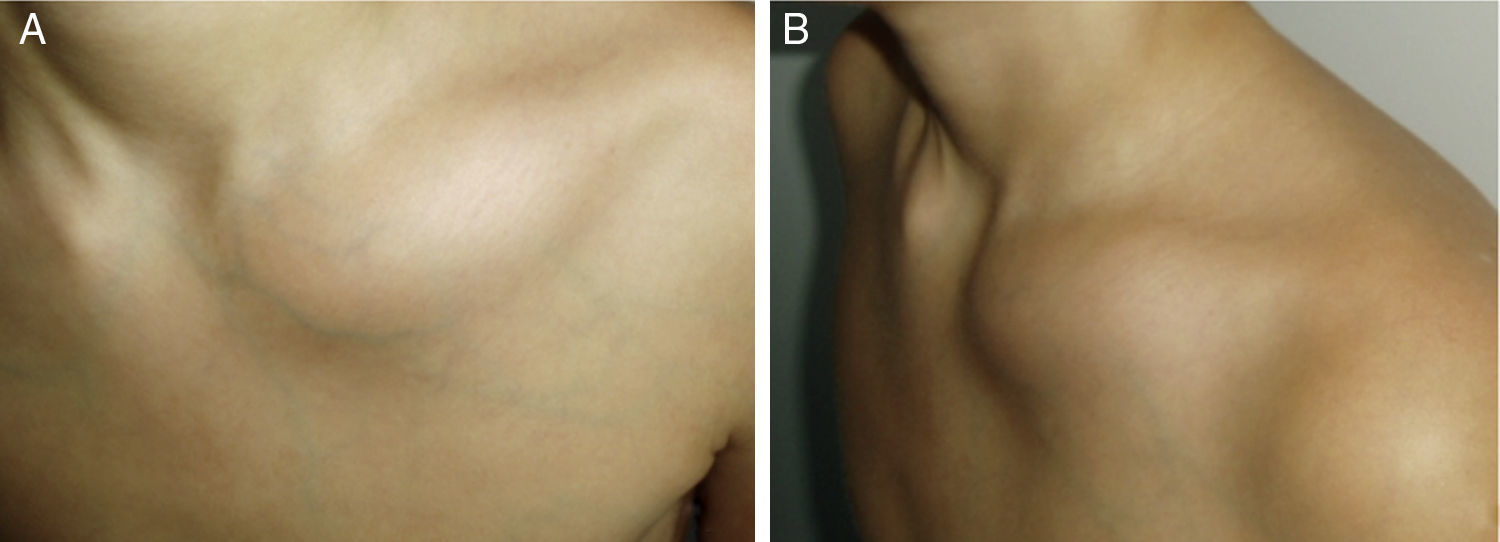
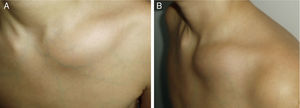
Con respecto a la presentación clínica el síntoma más común en los 5 pacientes fue el dolor local, presentándose en todos los casos. También en un paciente, se observó artritis adyacente al hueso afectado objetivada con lesión en tibia proximal e inflamación en la rodilla ipsilateral además en un caso se presentó fiebre (tabla 1).
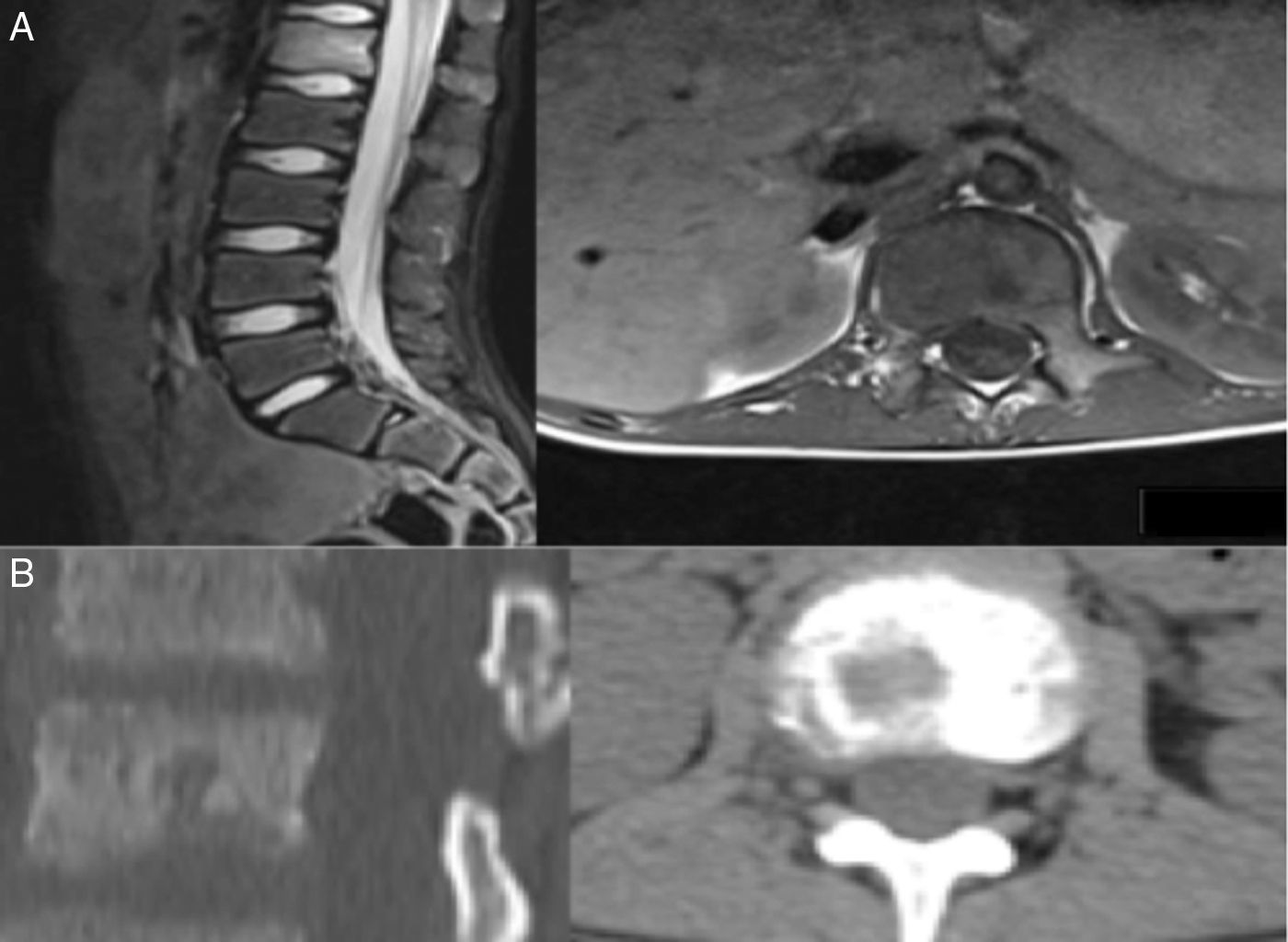
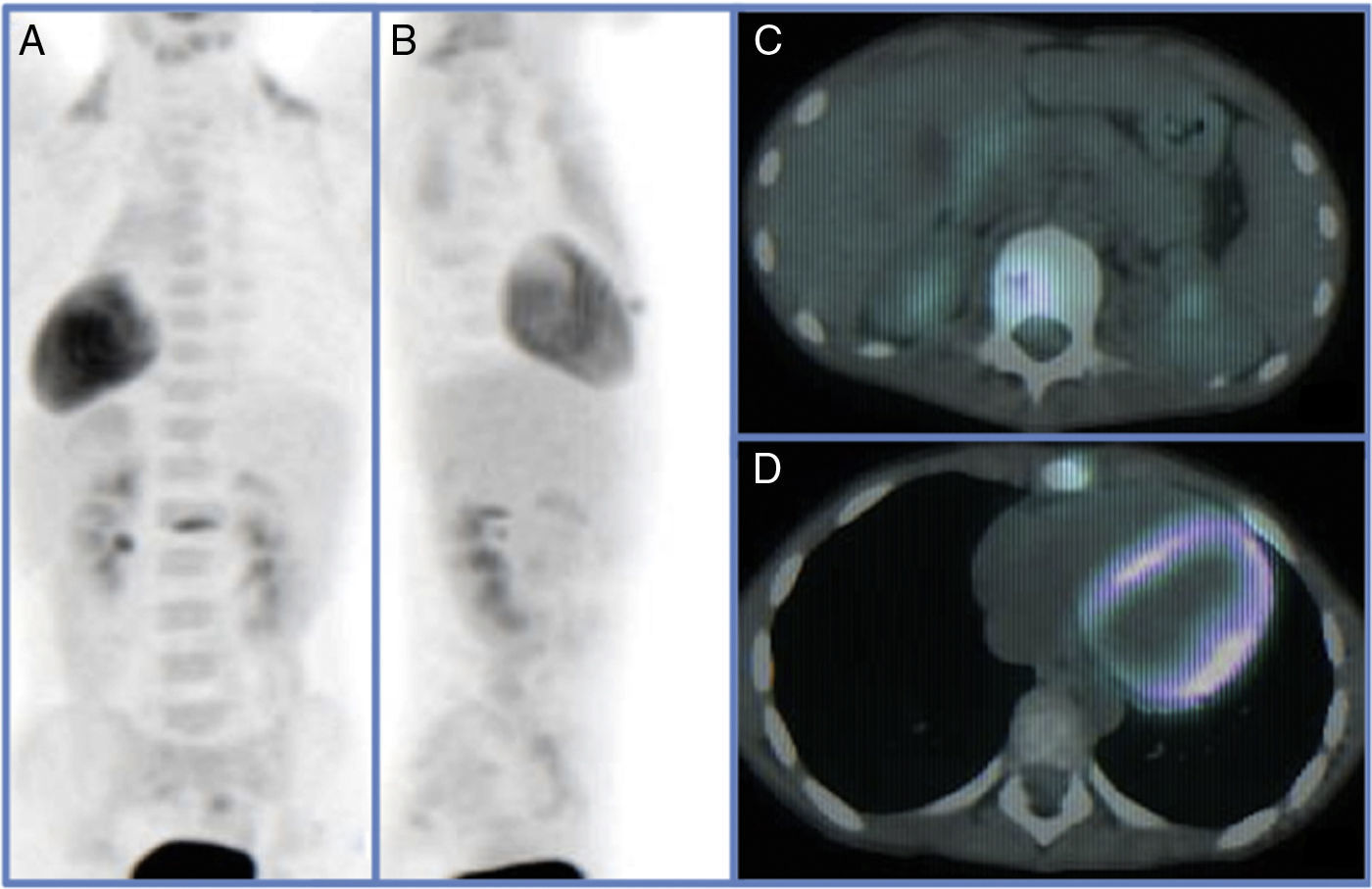
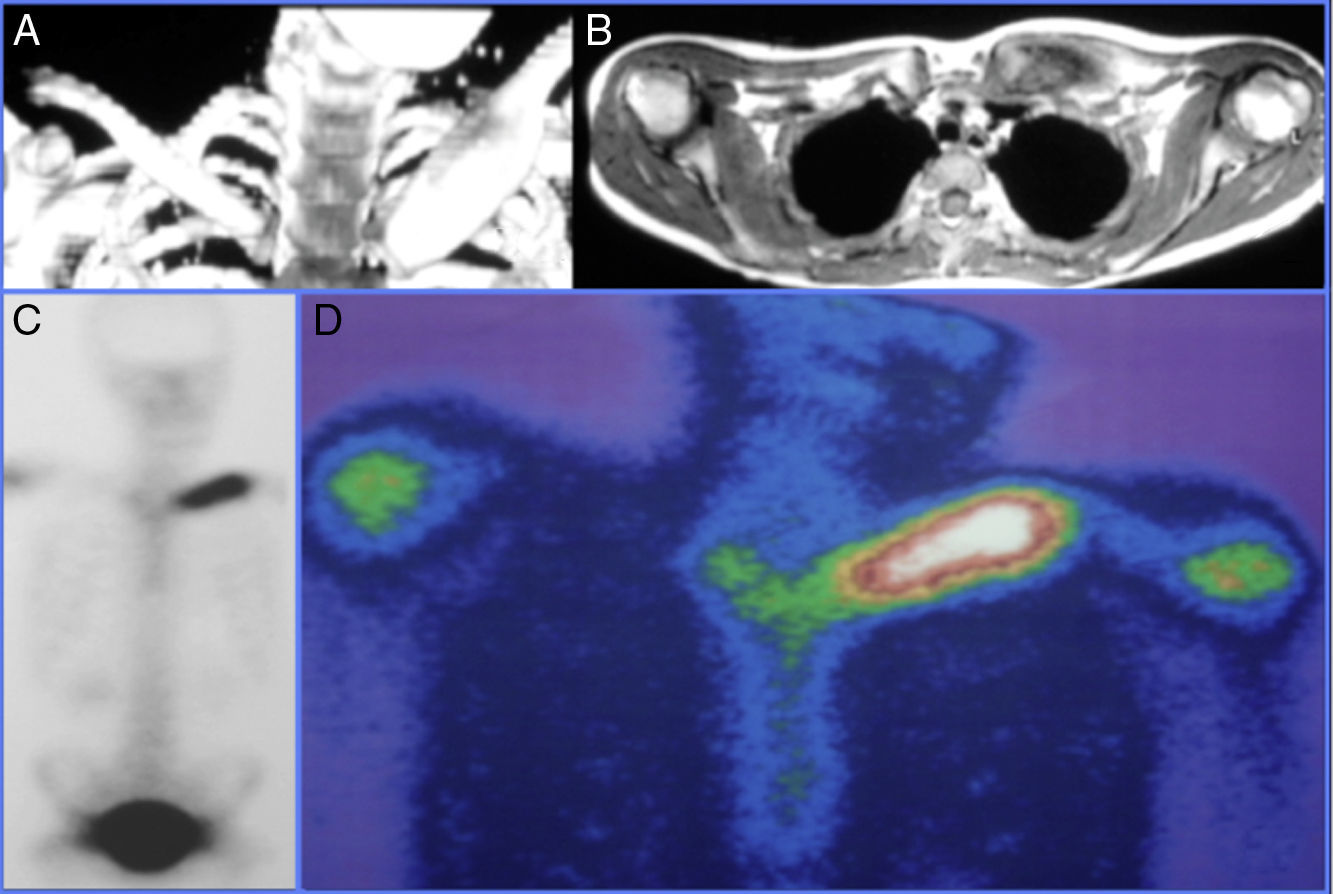
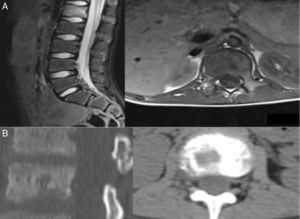
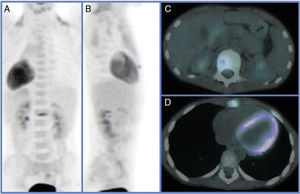
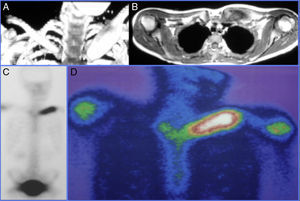
Para el diagnóstico por imagen se emplearon diversos estudios entre los que se destacan la radiología simple, la TAC y la RMN en las cuales se observó lesiones óseas líticas con áreas de esclerosis en 5/5 (100%) de los pacientes las cuales sugerían procesos neoplásicos a valorar. La gammagrafía fue positiva en 3/4 pacientes a los que se le realizó (75%) sin embargo en el caso donde la gammagrafía fue negativa al realizar la PET-TAC esta informó aumento de la actividad metabólica en la primera vertebra lumbar y apófisis xifoides (figs. 1 y 2).
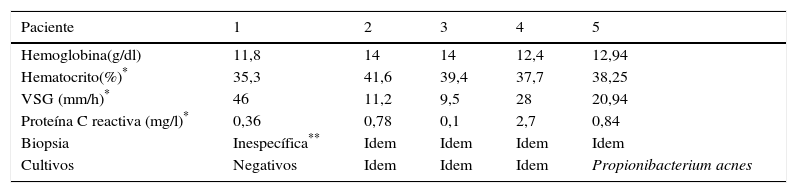
Las pruebas de laboratorio mostraron los siguientes resultados promedios: hemoglobina 12,94g/dl (r:11,8–14g/dl), hematocrito 38,25% (r:35,3- 41,6%), volumen corpuscular medio 80,2 (r:77,7–82,9 fL); igualmente la serología fue negativa, no se observó alteración de la proteína C reactiva; sin embargo los valores de velocidad de sedimentación globular (VSG) se elevaron hasta 46mm/h y 28mm/h en 2 pacientes respectivamente el primero con OCMR y el segundo con OCUR durante el período activo de la enfermedad, siendo la media del grupo valorado de 20,94mm/h. No se observaron diferencias significativas entre los grupos (OCUR y OMRC) con respecto a los niveles de elevación de VSG (Z=-0,57 p >0,05, prueba U de Mann Whitney) (tabla 2).
Estudios de laboratorio realizados a pacientes con osteomielitis crónica recurrente
Se biopsiaron las lesiones de los 5 pacientes de la serie para realizar cultivo el cual fue negativo en 4 de los 5 casos, siendo positivo en una paciente con osteomielitis crónica unifocal recurrente en la cual se aislaron escasas colonias de Propionibacterium acnes (P. acnes). Asimismo se realizó un análisis histopatológico que mostró en el 100% de los casos inflamación caracterizada por infiltrados intersticiales de células mononucleares con predominio de células plasmáticas y con presencia de abundantes linfocitos, así como con fibrosis acompañante y remodelación de las trabéculas óseas.
En uno de los pacientes con afectación de la tibia se realizó una resección subperióstica de las lesiones en 2 ocasiones de 12 y 14cm reconstruyéndose el defecto mediante técnica de transporte óseo antes de llegar al diagnóstico de OCR. A pesar de estas amplias resecciones óseas se produjo recidiva de la lesión en sendas ocasiones.
En 3 de los 5 casos estudiados se inició antibioticoterapia empírica antes de llegar al diagnóstico de OCR (2 con OCUR y uno con OCMR); una vez establecido el mismo todos los pacientes fueron tratados con antiinflamatorios no esteroideos, 4 de 5 (3 con OCUR y uno con OCMR) pacientes recibieron naproxeno 15mg/kg/peso en ciclos de 3- 4 meses bajando la dosis a 250 miligramos cada 12 h en función de la respuesta al tratamiento prolongando el mismo hasta cumplir 12-16 meses de tratamiento, el otro paciente (OCUR) fue tratado con 400 miligramos de ibuprofeno cada 8 h en función del dolor durante 12 meses considerando buena respuesta al tratamiento al alivio y/o desaparición del dolor pudiendo o no haber una mejoría radiográfica de los focos de osteomielitis.
Después de un seguimiento medio de 5,9 años se observó en 3 pacientes recidiva de las lesiones con una recurrencia media de 7 meses tras suspender el tratamiento con AINE (2 con naproxeno y uno con ibuprofeno); en 2 de los 5 pacientes no se produjo recidiva de la clínica, estos pertenecían al grupo de OCUR tratados con naproxeno, no se observaron diferencias estadísticamente significativas con respecto al tiempo de recurrencia de la enfermedad entre los 2 grupos estudiados (Z= - 0,28 p>0,05, prueba U de Mann Whitney).
DiscusiónLa OCR fue descrita por primera vez por Giedion et al.1 en el año 1972 y desde entonces su etiopatogenia esta aún por determinar. Se cree que puede ser una enfermedad de origen genético que condiciona un trastorno autoinmune en donde la respuesta inflamatoria está alterada2.
En cuanto a la epidemiología la OCR se presenta en edades pediátricas sobre todo en la franja de edad entre los 8–14 años, sin embargo se han descrito casos en lactantes de 6 meses de vida y en adultos de más de 50 años de edad. Afecta predominantemente al sexo femenino en una proporción mujer–hombre 2:13,4. Estos datos coinciden con nuestra serie, salvo por el predominio del sexo masculino observado en nuestro estudio.
La prevalencia real de esta enfermedad continúa siendo incierta debido al escaso registro de casos referidos en la literatura, a la dificultad diagnóstica pudiendo quedar solapada en el contexto de otras enfermedades autoinmunes3,4.
Estudios recientes proponen que la existencia de un disbalance entre citoquinas proinflamatorias (interleuquina 6 y factor de necrosis tumoral alfa) y citoquinas antiinflamatorias (interleuquina 10) en detrimento de esta última, es la base de la patogénesis de la OCR5,6.
Esta patología puede presentarse de forma aislada o formando parte de otros síndromes como el SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis) y el síndrome de Majeed (osteomielitis, rash cutáneo, anemia microcítica diseritropoyética)5–8. En nuestra serie se presentaron de forma aislada no objetivándose lesiones cutáneas; sin embargo un hecho destacable en la misma es la positividad de los cultivos en uno de los 5 pacientes en donde se aislaron escasas colonias de P. acnes, germen que se ha asociado a otros síndromes inflamatorios como el SAPHO.
La clínica es insidiosa presentándose dolor en los huesos afectados de predominio nocturno acompañado o no de picos febriles y manifestaciones locales de inflamación y en algunas oportunidades pueden observarse lesiones cutáneas cursando con períodos de remisiones y exacerbaciones4–7.
El diagnóstico se basa principalmente en la clínica requiriendo un alto grado de sospecha. En base a esto Handric9 en 1998 y posteriormente Ramanan10 en 2014 han propuesto unos criterios que sirven de guía para el diagnóstico tomando en cuenta los hallazgos clínico-radiológicos (tablas 3 y 4).
Hallazgos clínicos y paraclínicos que indican la presencia de OCR
| Criterios de Handric para el diagnóstico de OCR | |
| Síntomas | • Buen estado general • Afebril o fiebre leve • Hallazgos de inflamación local • Algunas veces multifocal • Algunas veces con afectación de la piel |
| Laboratorio | • Aumento de la VSG • Hemograma normal • PCR la mayoría de las veces negativa • Factor reumatoide, anticuerpos antinucleares, HLA B27 la mayoría de las veces indetectable • No evidencia de agentes infecciosos. Histología: inflamación no específica (inicialmente neutrofílica, posteriormente linfomonocítica) |
| Dx. imagen | • Radiografía: inicialmente osteólisis, posteriormente esclerosis (principalmente en la metáfisis de los huesos largos) • Gammagrafía: claro incremento focal de la actividad en las articulaciones implicadas • Resonancia magnética: cambios dependiendo de la actividad inflamatoria |
| Tratamiento y evolución | • Los antibióticos no tienen efecto • Mejoría clínica con AINE • Evolución recurrente y crónica • Buen pronóstico |
Fuente: Handrick et al.9.
Criterios de Bristol para el diagnóstico de OCR
| • Presentación clínica típica* y hallazgos radiológicos de OCR** en más de un hueso (o solo en clavícula sin aumento significativo de los marcadores de inflamación |
| • Presentación clínica típica y hallazgos radiológicos de OCR en un hueso más cambios inflamatorios (células plasmáticas, osteoclastos, fibrosis o esclerosis en biopsia ósea sin crecimiento bacteriano |
Fuente: Ramanan et al.10.
Las pruebas de laboratorio solo sirven para descartar patologías de similar presentación clínica pero no hacen un diagnóstico de certeza ya que hasta la fecha aún no hay disponibles ni marcadores genéticos ni analíticos de OCR.
El hemograma suele ser normal en pacientes con OCR aunque en algunos casos pueden objetivarse alteraciones como anemia con microcitosis y diseritropoyesis, tal y como lo refirió Hendrich5, hallazgos similares a los observados en nuestra serie en la cual un paciente con diagnóstico de OCMR presentó estas alteraciones en el hemograma.
Los marcadores inflamatorios (VSG, PCR, IL6 y TFN alfa) suelen mostrar una leve elevación y pruebas como la serología y cultivos para descartar enfermedad infecciosa por diversos gérmenes (micobacterias Borrelia burgdorferi, Salmonella enteritidis, Yersinia enterocolítica y Campylobacter jejuni) suelen ser anodinas al no tratarse de un enfermedad infecciosa5–7.
Los estudios de imagen (radiografías, gammagrafía ósea con Tc99, TAC, RMN y PET-TC) son de gran ayuda tanto para el diagnóstico como para la estadificación y seguimiento evolutivo de las lesiones óseas. Estas son inicialmente lesiones líticas que posteriormente se vuelven esclerosas, con signos de remodelación ósea3.
Roberts11 en 1982 propuso una clasificación toporradiográfica para osteomielitis subagudas hematógenas (tabla 5) que consta de 4 tipos y 9 subtipos, esta refleja la dificultad de diferenciar algunas de estas lesiones benignas de lesiones con imágenes de aspecto variable de malignidad como osteosarcomas, sarcoma de Ewing entre otras neoplasias óseas, como ocurre en el tipo IIB de esta clasificación donde el aspecto radiográfico maligno puede llevar a errores a la hora de decidir el tratamiento sometiendo a intervenciones quirúrgicas innecesarias a los pacientes con OCR. En nuestra serie un paciente fue sometido en dos ocasiones a resección amplia de la tibia ante la incertidumbre de un posible origen tumoral o séptico.
Clasificación de Roberts de las osteomielitis subagudas hematógenas
| Tipo I (metafisaria) | • Tipo IA: lesión metafisaria central • Tipo IIB: lesión metafisaria con erosión cortical |
| Tipo II (diafisaria) | • Tipo IIA: lesión con reacción cortical y perióstica • Tipo IIB: absceso medular con reacción perióstica en capas de cebolla |
| Tipo III (epifisaria) | • IIIA: lesión únicamente en la epífisis • IIIB: lesión metafiso-epifisiaria |
| Tipo IV | • IVA: lesión erosiva en cuerpos vertebrales • IVB: lesión en huesos pélvicos • IVC: lesión en pequeños huesos |
Fuente: Roberts et al.11.
La mayoría de los pacientes de la serie fueron remitidos a nuestro centro para valorar la posibilidad diagnóstica inicial de enfermedades neoplásicas con afectación ósea. Los estudios anatomopatológicos son útiles para descartar otras patologías, pero los hallazgos en la OCR no son más que alteraciones inflamatorias inespecíficas como infiltrados linfoplasmocitarios y fibrosis en fases avanzadas5,7.
Se debe hacer diagnóstico diferencial con otras entidades de similar presentación clínica como lo son la osteomielitis infecciosa, hipofosfatasia, histiocitosis, leucemia, linfoma, osteosarcoma, déficit del receptor del antagonista de IL1 (DIRA), etc.5,7,12.
En cuanto al tratamiento, la primera opción terapéutica deben ser los antiinflamatorios no esteroideos administrados por largos períodos (12-18 meses) con excelentes resultados, especialmente con el naproxeno usado en nuestra serie aunque también se han reportado buenos resultados con el uso de la indometacina como AINE de elección para la terapéutica de estas lesiones. Otros tratamientos como la sulfazalazina, gluococorticoides, bisfofonatos, interferón alfa e inhibidores de factor de necrosis tumoral alfa son considerados de segunda elección y generalmente usados como coadyuvantes del tratamiento requiriendo estudios a más largo plazo para valorar su efectividad de forma aislada en comparación con los AINE5–7,11–14.
Girschick et al.7, trataron a 27 pacientes con una dosis de 15mg/kg/día de naproxeno con buenos resultados a los 6 meses en pacientes con una sola recaída, recomendando un tratamiento de hasta 25 meses en pacientes con múltiples recaídas, en el 25% de los pacientes el tratamiento no fue efectivo. Asimismo Beck12, observó en otro estudio de cohorte que en el 43% de 37 pacientes tratados solo con naproxeno el tratamiento fue efectivo después de 6 meses de iniciado; en nuestro estudio el 100% de los pacientes tuvieron buenos resultados tras el tratamiento con AINE, sin embargo en 3 de los 5 casos hubo recurrencia de la clínica.
En cuanto al uso de otros AINE como la indometacina para el tratamiento de OCR Abril y Ramírez14 observaron en su serie de 5 pacientes excelentes resultados con mejoría clínica del 100% de los pacientes estudiados seguidos durante un período de 4 años, con persistencia de las lesiones óseas en uno de los 5 pacientes, estos resultados son equiparables a los obtenidos con el uso de naproxeno en nuestra serie, demostrando que los AINE son la primera opción a la hora de diseñar la estrategia terapéutica para afrontar esta patología.
ConclusionesLa OCR es una enfermedad que supone un reto diagnóstico debido a la historia natural y la presentación clínica de la misma que se asemeja a otras entidades como infecciones o enfermedades malignas como el sarcoma de Ewing, osteosarcoma o enfermedad metastásica, entre otras, este hecho aunado a la negatividad de la mayoría de los análisis conlleva en muchas ocasiones a error en el diagnóstico inicial y por consiguiente un tratamiento inadecuado por lo que la sospecha clínica es fundamental para guiar el diagnóstico.
El pronóstico de esta enfermedad es muy bueno a largo plazo siendo los AINE los fármacos de elección de esta patología requiriendo pautas prolongadas de tratamiento que han demostrado unos buenos resultados (figs. 3–5).
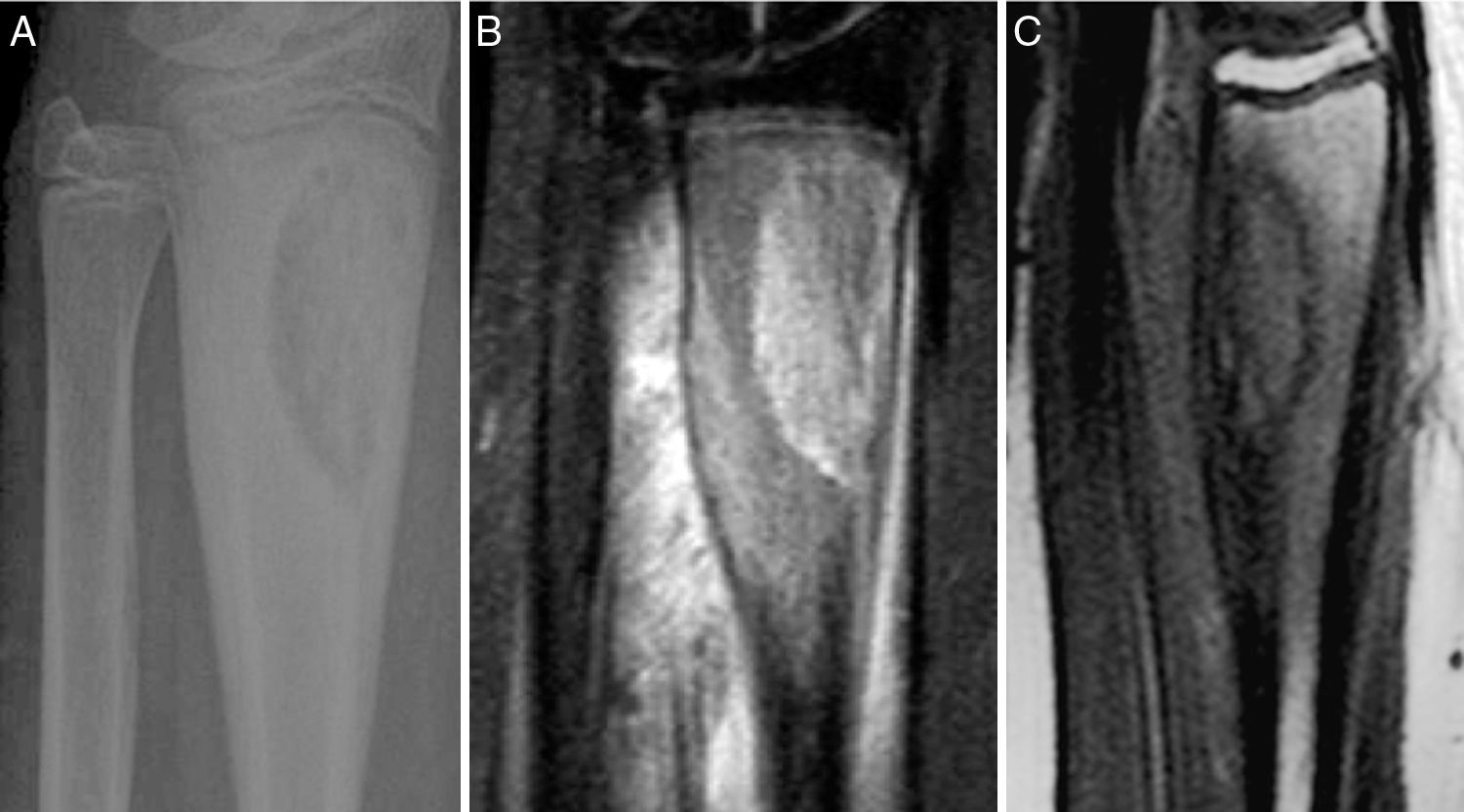
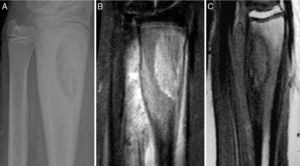
Paciente 5. Lesión en 1/3 distal de radio. A) Radiografía que muestra imagen radiolucente bien definida en 1/3 distal de radio con áreas de esclerosis. B) y C) se observa en RMN lesión con componente intraóseo de tipo mixto, con áreas líticas y otras que parecen en relación con formación de hueso, y edema de partes blandas adyacentes.
Nivel de evidencia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.