La artrodesis tibiotalocalcánea artroscópica con clavo retrógrado es una técnica mínimamente invasiva que se realiza en pacientes con artrosis que no mejoran con tratamiento conservador. La ventaja de esta técnica es su menor estancia hospitalaria y su menor tasa de complicaciones respecto a técnicas abiertas.
Materiales y métodosSe realiza un estudio retrospectivo descriptivo de los 7 pacientes intervenidos entre 2016-2019 de artrodesis tibiotalocalcánea artroscópica por vía posterior con clavo retrógrado en nuestro hospital. En él se analizan los datos de funcionalidad con la escala AOFAS, grado de satisfacción, tiempo de consolidación, de descarga y complicaciones. Además, se realiza una descripción de la técnica quirúrgica empleada.
ResultadosSe observó una estancia hospitalaria de 3,43±0,53 días de media, buena funcionalidad y baja tasa de complicaciones. Obtuvimos consolidación tibiotalar en el 86% de los casos en aproximadamente 10 semanas y una consolidación subtalar en el 71% en 20 semanas. El tiempo de descarga fue de 4 semanas con férula y posteriormente carga parcial con Walker hasta la décima semana postoperatoria. Uno de los casos tuvo que ser reintervenido por complicaciones en la herida quirúrgica y otro presentó seudoartrosis tibiotalar, aunque sin repercusión clínica.
ConclusiónLa panartrodesis artroscópica por vía posterior ofrece muy buenos resultados, con elevada tasa de consolidación ósea, pocas complicaciones y tiempo de descarga mínimo. Esta técnica podría ser utilizada en pacientes sin grandes deformidades, sobre todo en aquellos con alto riesgo de complicaciones de la herida quirúrgica, al constatarse un descenso de las mismas.
Arthroscopic tibiotalocalcaneal arthrodesis with a retrograde nail is performed as a minimally invasive technique in patients without improvement in conservative treatment of osteoarthritis. Complications and hospital stay after surgery are less using this technique when they are compared with open ones.
Materials and methodsWe review retrospectively from 2016 to 2019 seven patients subjected to a posterior arthroscopic tibiotalocalcaneal arthrodesis with a retrograde intramedullary nail. AOFAS scale was used to assess functional results and we collected other data as complications, time required for bony union, time of nonweight-bearing and scale of satisfaction. We also made a description of the technique we performed.
ResultsThe mean hospital stay was 3.43±0.53 days, patients have well functional results and complications were very low. It was noticed tibiotalar bony union in about 86% of patients 10 weeks after surgery and subtalar bony union in about 71% 20 weeks after surgery. Nonweight-bearing was made using a cast for 4 weeks and later, it was changed for Walker allowing patients partial weight-bearing until 10 weeks after surgery. One patient had wound complications and he needed later surgery and another presented tibiotalar pseudoarthrosis, although without symptoms.
ConclusionPosterior arthroscopic tibiotalocalcaneal arthrodesis offers very good results with a high rate of bony union, few complications, and minimal nonweight-bearing time. This technique could be used in patients without major deformities, especially in those at high risk of complications from the surgical wound.
La artrodesis tibiotalocalcánea (TTC) se realiza en pacientes con artrosis a ese nivel que no mejoran con otros tratamientos desde hace más de 50 años1. Desde entonces la técnica ha evolucionado notablemente y es una opción de tratamiento en pacientes con artrosis de tobillo, así como en la articulación subtalar, que no responden a tratamiento médico. Está indicada en artrosis primaria, enfermedad postraumática y deformidades neurológicas e inflamatorias, entre otras.
Diferentes métodos han sido descritos en la literatura para lograr una fusión articular satisfactoria, ya sean placas, tornillos, clavos o fijadores externos. Clásicamente se realizaban técnicas abiertas, no obstante, en los últimos años se han desarrollado técnicas mínimamente invasivas, como la artroscópica, con buenos resultados2.
El desarrollo de técnicas menos invasivas es muy útil en pacientes con enfermedades cutáneas, vasculares y alteraciones de la cicatrización, pudiendo reducir las complicaciones perioperatorias derivadas de grandes abordajes abiertos.
La artrodesis asistida con artroscopia presenta comparativamente menos comorbilidades que las técnicas abiertas y menor estancia hospitalaria2. Además, la artrodesis con enclavamiento endomedular ofrece un beneficio añadido, ya que permite menor lesión de partes blandas y una fijación interna más rígida que posibilita una carga precoz3.
Es debido a estos resultados que decidimos evaluar la eficacia de la artrodesis conseguida con la técnica artroscópica y enclavamiento endomedular, así como las posibles complicaciones y beneficios del método empleado.
El objetivo de nuestro estudio es añadir los casos de artrodesis TTC artroscópica por vía posterior realizados en nuestro servicio a los pocos casos ya descritos en la literatura y comparar los resultados obtenidos clínico-funcionales para confirmar sus beneficios.
Material y métodosPara ello se ha realizado un estudio retrospectivo descriptivo de una serie de casos, siendo incluidos todos los pacientes intervenidos entre 2016 y 2019 mediante artrodesis TTC artroscópica, con un mínimo de un año de seguimiento. Los pacientes intervenidos en otros años y aquellos que no cumplieron el periodo de seguimiento fueron excluidos del estudio.
Se recogieron las siguientes variables previas a la cirugía: edad, sexo, etiología de artropatía y eje del retropié y sus grados, escala American Orthopaedic Foot and Ankle Society (AOFAS), así como la hemoglobina previa a la cirugía. Por otro lado, durante la intervención se documentó la necesidad de osteotomía de peroné, tiempo de isquemia y de la cirugía. Además, se tomaron datos posquirúrgicos como la hemoglobina y la necesidad de transfusión postoperatoria, la alineación posquirúrgica, el tiempo de descarga parcial y total, la obtención artrodesis satisfactoria, tanto a nivel tibiotalar como subtalar, y complicaciones ya fuese perioperatorias o a lo largo del seguimiento. También, en el seguimiento, se repitió la realización de la escala AOFAS al mes, a los 3 meses, 6 meses y 12 meses, y se midió la satisfacción preguntando si se volverían a intervenir. Por último, aproximadamente entre los 12 y 18 meses tras la cirugía se realizó una tomografía computarizada (TC) en 5 de los 7 pacientes para confirmar si había o no consolidación tibiotalar y subastragalina. En aquellos en los que no se realizó TC o no se observó consolidación se revisaron radiografías posteriores hasta el 31 de diciembre de 2020 en busca de signos de fusión articular.
Para crear la base de datos se utilizó un listado de los pacientes intervenidos de artrodesis hasta el 31 de diciembre de 2019, y se excluyeron los pacientes que no cumplían los criterios de inclusión, obteniendo un listado de 7 pacientes, cuyas historias fueron revisadas de manera retrospectiva.
Posteriormente se exportaron los datos al programa SPSS para el análisis estadístico de las variables. Para las variables cuantitativas, en primer lugar se comprobó la «normalidad» de su distribución mediante el test de Kolmogorov-Smirnov. Si la variable se aproximaba a la distribución de Gauss se calculó la media y la desviación típica y la mediana, y en caso contrario, percentiles 25 y 75. En las variables cualitativas se mostró la frecuencia absoluta y el porcentaje de cada categoría.
Por último, se utilizó el test de Wilcoxon para observar las diferencias estadísticamente significativas en la medición de la escala AOFAS a lo largo del tiempo y los valores de hemoglobina previos y posteriores a la intervención.
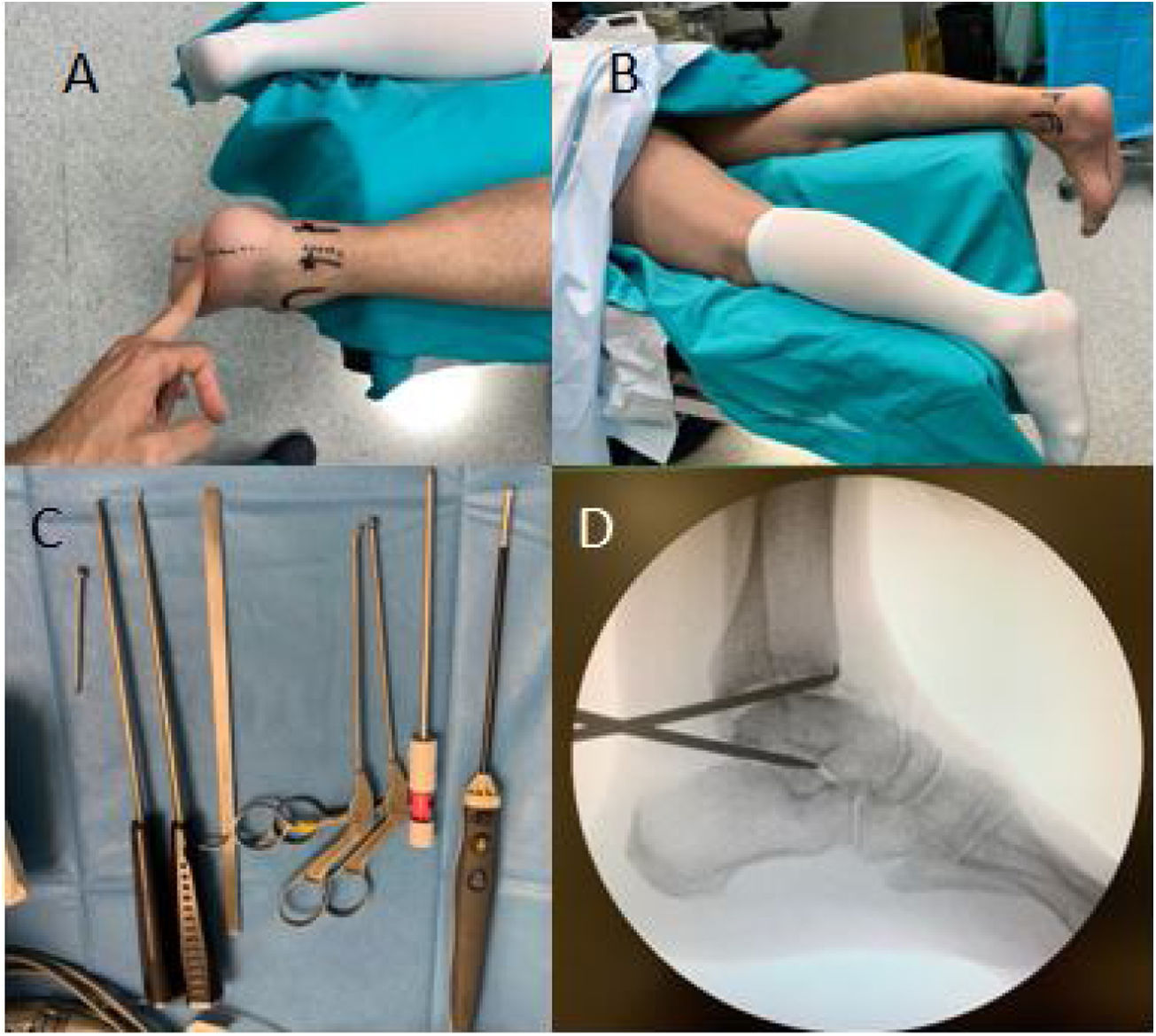
Descripción de la técnica quirúrgica y manejo postoperatorioSe coloca al paciente en decúbito prono sobre un soporte blando con manguito de isquemia (fig. 1). Se utilizan portales artroscópicos posteriores, tanto posterolateral como posteromedial, descritos por Van Dick4. Primeramente se realiza la entrada del portal posterolateral (paraquíleo) 1cm proximal a la punta distal del maléolo externo, por el que se introduce el artroscopio de 4,5mm que permite una visión oblicua de hasta 30° entrando en la articulación tibiotalar, dirigiéndose hacia el segundo metatarsiano. Después, a través de la visión directa de la óptica, se efectúa el portal posteromedial a la misma altura del anterior, para introducir el instrumental.
Imágenes intraquirúrgicas de la técnica artroscópica por vía posterior. A y B. Posición en decúbito prono del paciente con el tobillo sobresaliendo distalmente a la mesa quirúrgica y sobre un soporte blando y referencias anatómicas para portales artroscópicos posteriores. C. Instrumental artroscópica utilizado con artroscopio de 4,5mm con 30°. D. Radiografía lateral intraquirúrgica observándose el excelente acceso a las articulaciones tibiotalar y subtalar.
El tobillo debe mantenerse en posición neutra para facilitar la orientación, utilizando como referencia el flexor hallucis longus (FHL), ya que representa el límite de resección en la parte medial de la articulación, pudiendo actuar lateral a este al constituir un área de seguridad para proteger el paquete vasculonervioso tibial posterior a 6,8mm de este5,6. Utilizando un sinoviotomo y/o un vaporizador desde el portal posteromedial, se reseca el ligamento de Rouviere y Canela, el ligamento intermaleolar y el tibiofibular posteroinferior. Seguidamente, se fresan 1-2mm las superficies de las articulaciones tibiotalar y subtalar posterior hasta obtener un lecho sangrante mediante una fresa de alta velocidad de 4mm. Se debería visualizar en todo momento el área de seguridad para evitar lesiones vasculonerviosas7. Después, se realiza una osteotomía del peroné para mejorar la compresión tibiotalar, favoreciendo la posterior consolidación.
La posición definitiva de artrodesis del tobillo que debemos obtener es un pie neutro en el plano sagital, rotación externa de 5° con respecto a la tibia y de 0-5° un valgo del retropié8. Es importante mantener esta posición porque una dorsiflexión excesiva puede provocar talalgias, mientras que una flexión plantar aumentada metatarsalgias o genu recurvatum.
Seguidamente, mediante la técnica habitual, se introduce el clavo bloqueado encerrojado por vía plantar. Para finalizar se cierra la piel y se aplica un apósito estéril y férula suropédica. Al alta se revisa periódicamente la herida quirúrgica el 7.° y 14.° días posquirúrgicos, siendo este último cuando se retiran los puntos. En el seguimiento postoperatorio se cambia la férula por una bota tipo Walker no articulada la 4.° semana posquirúrgica, permitiendo carga parcial con muletas con esta. Se retira esta ortesis a las 12 semanas, sin permitir carga total sin Walker hasta obtener imágenes radiológicas que constaten indicios de consolidación ósea.
ResultadosLa muestra estudiada consta de 7 casos, de los cuales un 85% fueron varones, con una edad media de 65,43±9,39 años (tabla 1). Se realizó un estudio de la normalidad observándose que únicamente la variable edad se ajustaba a dicha distribución. Aproximadamente el 57,1% de los pacientes fueron intervenidos previamente de dichos tobillos, realizándose osteosíntesis y extracción del material de osteosíntesis (EMO) en los postraumáticos y sinovectomía artroscópica en el resto de los casos.
Resumen de los casos de nuestro estudio con antecedentes de interés, tipo de marcha al año, AOFAS precirugía y a los 6 meses de la cirugía, tiempo de consolidación de articulaciones tibiotalar y subtalar y complicaciones
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | Caso 7 | |
|---|---|---|---|---|---|---|---|
| Sexo/edad | V/65 | M/76 | V/73 | V/67 | V/68 | V/47 | V/62 |
| Antecedentes | Diabetes | Úlcera talón | Diabetes | No | SCACEST | Diabetes | HTA |
| Indicación | Artrosis postraumática | Artrosis postraumática | Artrosis primaria | Artrosis primaria | Artrosis postraumática | Pie zambo | Artrosis primaria |
| Cirugías previas | RAFI FX pilón tibial y EMO | FE FX-luxación tobillo | No | Sinovectomía artroscópica | No | No | Sinovectomía artroscópica |
| Alineación retropié (grados) | Valgo 6° | Varo 5° | Neutro | Valgo 5° | Neutro | Valgo 5° | Varo 10° |
| ConsolidaciónTibiotalar y subtalar (tiempo en semanas) | Sí (9)No | Sí (10)Si (26) | Sí (12)Si (43) | Sí (10)Si (78) | Sí (10)Si (91) | Sí (12)No | NoSí (22) |
| Marcha al año | 1 bastón | Silla de ruedas | Sin ayuda | 1 bastón | 1 bastón | 1 bastón | Sin ayuda |
| AOFAS precirugía-6 meses | 21-56 | 33-62 | 10-89 | 28-80 | 40-66 | 17-70 | 7-89 |
| Complicaciones | EMO tornillo calcáneo | InfecciónEMO tornillo calcáneo | Infección EMO tornillo calcáneo | No | Molestias en la punta del clavo | EMO tornillo calcáneo | No |
AOFAS: American Orthopaedic Foot and Ankle Society; EMO: extracción de material de osteosíntesis; FE: fijador externo; FX: fractura; HTA: hipertensión arterial; M: mujer; RAFI: reducción abierta y fijación interna; SCACEST: síndrome coronario agudo con elevación del ST; V: varón.
Todos los casos fueron intervenidos bajo anestesia raquídea y el tiempo de isquemia medio fue de 2horas. La mediana de la hemoglobina previa a la cirugía fue de 14,8g/dl (12,6-15,2) y posteriormente 11,1g/dl (10,67-12,62), sin precisarse en ninguno de los casos transfusiones. Al compararse con el test de Wilcoxon las medianas de la hemoglobina pre y posquirúrgicas no se obtuvieron resultados estadísticamente significativos con p=0,48. El tiempo de estancia media hospitalaria fue de 3,43±0,53días.
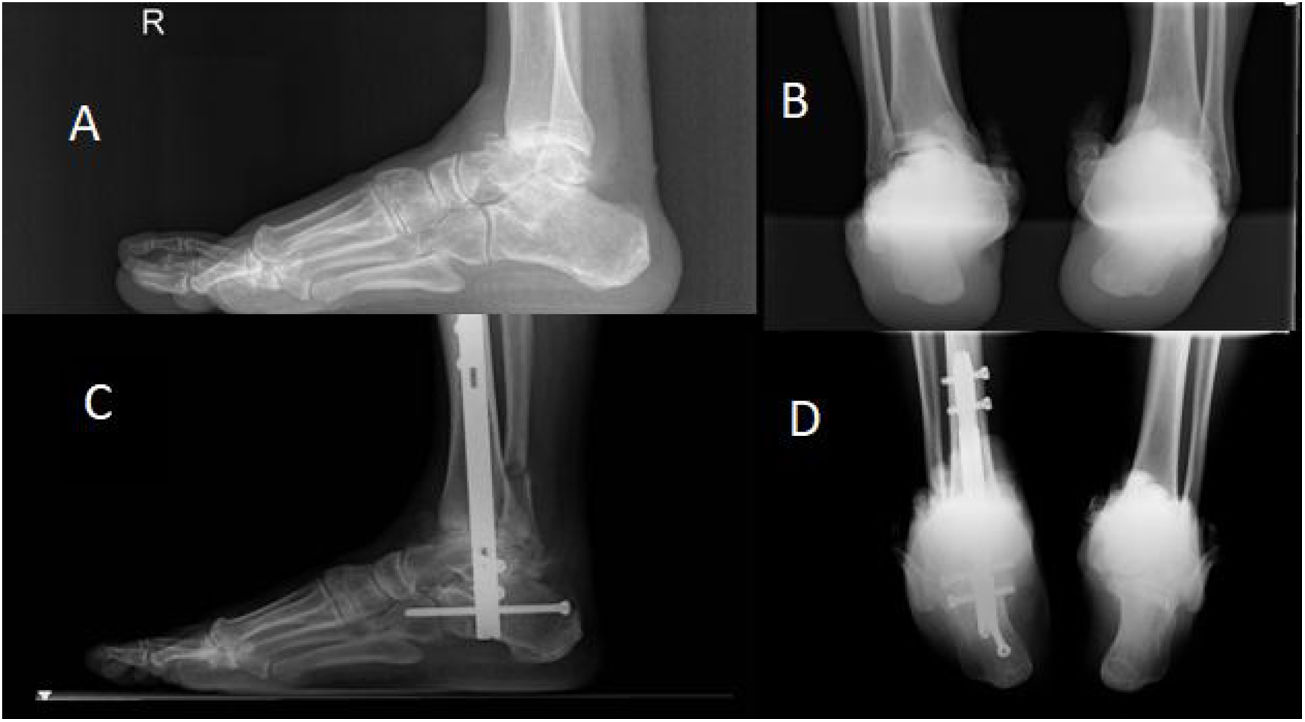
En cuanto a los datos durante el seguimiento se observó una mediana de tiempo de descarga con férula de 4 semanas (4-6) tras la cirugía; posteriormente, se intercambió por una bota tipo Walker con carga parcial hasta una mediana de 10 semanas (8-12). El tiempo mediano de consolidación tibiotalar medido en la radiografía fue de 10 (10-12) semanas y el de la articulación subastragalina de 43 (24-84,5), siendo principalmente en la vertiente posterior. Se observaron 2 casos de seudoartrosis de dicha articulación durante el tiempo de seguimiento realizado (2 años y medio y 4 años respectivamente) (fig. 2).
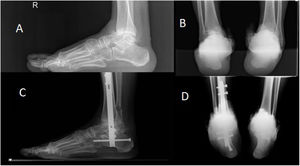
Radiografías previas a la cirugía y a los 3 meses tras la cirugía donde se comienza a observar consolidación tibiotalar. A. Radiografía lateral precirugía. B. Radiografía en proyección de Saltzman precirugía. C. Radiografía lateral 3 meses posquirúrgicos. D. Radiografía de Saltzman 3 meses posquirúrgicos.
En cuanto a complicaciones leves se observaron: molestias del material de osteosíntesis, infección superficial y seudoartrosis a nivel subtalar. Las molestias del material de osteosíntesis fueron debidas en 4 de los pacientes por el tornillo posteroanterior del calcáneo, aunque uno de ellos presentó molestias en la zona plantar de la punta del clavo, constatándose un exceso de longitud del mismo, sin necesidad de retirarlo. En el caso de la infección superficial solamente uno de los pacientes presentó dicha complicación, siendo necesario desbridamiento y antibiótico con curas posteriores. En cuanto a las seudoartrosis subatalares, únicamente se constataron 2 casos, sin ninguna repercusión clínica.
Como complicaciones graves se describió un caso de infección profunda de la herida y otro caso de seudoartrosis tibiotalar.
El AOFAS previo presentó una mediana de 21 (10-33), al mes de la cirugía fue de 50 (48-61), a los 3 meses de 66 (62-80) y a los 6 meses de 66 (61-89). Se compararon los resultados prequirúrgicos con los obtenidos al mes, a los 3 y a los 6 meses, sin observarse diferencias estadísticamente significativas, con p=0,18 en todos los casos.
Todos los pacientes, a excepción de uno de ellos, se encontraban satisfechos con la intervención y tenían una alineación neutra del retropié. Presentaban un apoyo plantígrado y solo un 29% sufría de leve metatarsalgia al año de la intervención.
DiscusiónLa fusión artroscópica de las articulaciones tibiotalar y subtalar ha ganado popularidad en los últimos años debido a la mínima agresión que genera sobre la piel y las partes blandas y a su bajo riesgo de lesiones neurovasculares3. La artrodesis TTC mediante enclavado intramedular proporciona una excelente estabilidad biomecánica y mínimo daño de tejidos blandos9.
Nuestro trabajo confirma los resultados de otros estudios que comparan el uso de artroscopia con las vías de abordaje abiertas, observándose una estancia hospitalaria corta, menor necesidad de transfusiones y una buena cicatrización de la herida10,11. Estos estudios, además, observaron una menor tasa de complicaciones, menor dolor perioperatorio y buenos resultados funcionales en estos métodos poco invasivos artroscópicos, así como menor número de reintervenciones y menos complicaciones de la herida. A pesar de ello, la poca calidad de los estudios no permite concluir la superioridad de una técnica sobre otra. Por otro lado, la mayoría de estos estudios utilizan otro método de fijación como tornillos canulados para realizar la artrodesis y, por tanto, son poco comparables con nuestro trabajo cuando hablamos de funcionalidad y tasas y tiempos de fijación.
En nuestro estudio, tras la cirugía, se realizó un tiempo de descarga con férula de 4 semanas (4-6) y un tiempo de descarga parcial con Walker hasta la semana 10 (8-12) aproximadamente. En el estudio de Baumman et al.12 se realizó un tiempo de descarga total de 8 semanas e inicio de Walker a las 12 semanas. Comparando ambos estudios nosotros realizamos una media de menor inmovilización con férula y una carga con Walker parecida o menor. Ellos obtuvieron una tasa de seudoartrosis del 33% de sus pacientes, sin embargo, ello se podría explicar por ser pacientes con enfermedades complejas como neuropatías de Charcot y presentar comorbilidades. Nosotros, en cambio, únicamente encontramos un caso de seudoartrosis (14%).
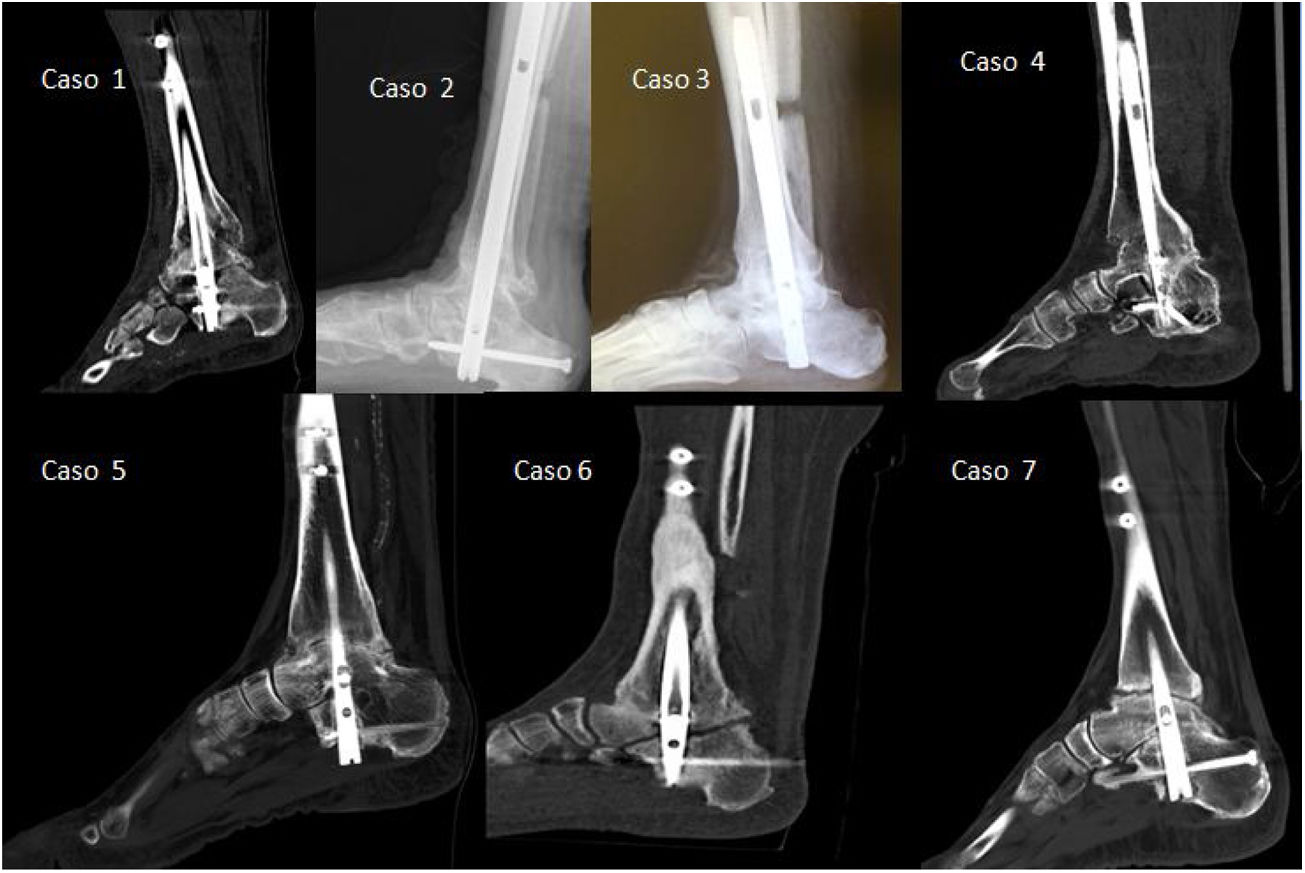
En la revisión sistemática realizada por Franceschi et al.1 se describen los resultados de varios estudios de artrodesis utilizando un clavo intramedular, observándose en todos ellos un porcentaje del 80% de éxito de fijación en la articulación tibiotalar con un tiempo medio de 11-16 semanas. Esto confirma nuestros resultados con artroscopia, con una consolidación del 86% de los casos en la articulación tibiotalar en un tiempo medio de 10 semanas (10-12) (fig. 3).
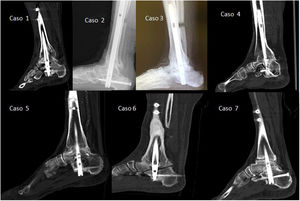
Pruebas de imagen de todos los casos entre el año y año y medio posquirúrgicos. En los casos 2 y 3 únicamente se muestran las radiografías laterales al no disponerse de tomografía computarizada; en el resto se muestran los cortes longitudinales de las TC para constatar la consolidación o ausencia de esta de la articulación tibiotalar y subtalar.
A pesar de estos buenos resultados en la articulación tibiotalar, nuestro trabajo objetivó una tasa de consolidación en la articulación subastragalina del 71%, especialmente en la vertiente posterior y con un tiempo medio de 43 semanas (24-84,5). Estos datos se confirmaron posteriormente con la realización de una TC a los 12-18 meses de la intervención en la mayoría de los casos. Sin embargo, todos nuestros pacientes se encontraban asintomáticos tras la intervención. Otros estudios de artrodesis con clavo intramedular mostraron un porcentaje de consolidación similar en dicha articulación (74%), siendo menor que la obtenida en la tibiotalar, en aproximadamente 20 semanas. Estos explicaban dichos resultados por la falta de compresión, el diseño del clavo utilizado y por no realizar fresado articular a este nivel13. Con nuestra técnica sí se realiza fresado articular subastragalino y el clavo utilizado permitiría compresión a ese nivel.
Sin embargo, si comparamos con los estudios que utilizan una técnica parecida a la realizada por nosotros3,6,8,14 se observaron resultados superiores a los descritos en la consolidación de la articulación subastragalina, llegando hasta el 80%. A pesar de ello estudios como el de Navarrete et al.14 nos muestran resultados en esta articulación muy parecidos con 2 de sus 5 casos con seudoartrosis en la articulación tibiotalar.
Revisando la literatura se observa una tasa de complicaciones graves de hasta un 45% tras la artrodesis abierta de tobillo y subtalar, entre las que destacan: dehiscencias de la herida quirúrgica, infecciones profundas, seudoartrosis tibio-talar o fracaso del sistema de fijación15. Esta tasa disminuye al realizarse procedimientos mínimamente invasivos, ya sea mediante mínimos abordajes o de forma artroscópica3,16.
Nuestro estudio confirma dicha hipótesis al mantener una baja tasa de complicaciones graves (28%), observándose un caso de infección profunda, en la que fue necesario el desbridamiento quirúrgico y colgajo cutáneo por cirugía plástica, y un caso de seudoartrosis tibiotalar. A pesar de estos resultados cabe destacar que, en el caso de la infección profunda, el paciente en el postoperatorio presentó como complicación general una isquemia mesentérica que precisó de intervención quirúrgica por parte del Servicio de Cirugía General, generando como consecuencia un deterioro clínico importante, la aparición de una úlcera por decúbito en el talón y la sobreinfección de esta por gérmenes gramnegativos. En relación con el caso que presentaba seudoartrosis tibiotalar es importante hacer hincapié en que se encontraba asintomático durante el periodo de seguimiento.
En cuanto a resultados funcionales nuestro estudio presentaba una mejora del AOFAS a lo largo de los meses, a pesar de no presentar diferencias estadísticamente significativas en las comparaciones. Esto probablemente sea debido a la baja muestra de la que se dispone. A pesar de ello se confirman los resultados obtenidos en otros estudios, como el de Baumbach et al.2,3, en los cuales se mejora la funcionalidad de dicho tobillo y se reduce el dolor con el uso de los métodos artroscópicos.
Dados los resultados de este estudio y la revisión de la bibliografía, concluimos que la intervención descrita en este artículo se podría usar en cierto tipo de pacientes con compromiso de piel y tejidos blandos, neuropatías, múltiples cirugías previas o dermopatías por enfermedades médicas para evitar complicaciones cutáneas. Además, se ha confirmado en nuestro estudio la disminución del sangrado peri y posoperatorio, reduciendo la necesidad de transfusiones.
La técnica descrita es fácilmente reproducible para cirujanos experimentados, pero en aquellos menos familiarizados con el uso del artroscopio y la artroscopia de tobillo requerirá una curva de aprendizaje. Además, es importante destacar que la realización de la técnica abierta no debe quedar olvidada, ya que es la opción a realizar en los casos en los que no sea posible llevar a cabo la artroscopia o en los que se encuentren dificultades intraoperatorias que impidan su realización. A pesar de todo, nuestra técnica ofrece un excelente acceso y visualización al compartimento posterior de la articulación del tobillo. Introduciendo la óptica a través del portal posterolateral, y utilizando el portal posteromedial para la introducción de instrumental, apenas hay riesgo de daño del paquete neurovascular5. Siguiendo los pasos descritos la artroscopia posterior del tobillo es un método seguro y fiable para realizar una artrodesis TCC. En nuestra experiencia no se ha descrito ningún caso de neuroapraxia del nervio sural ni tibial posterior. Ninguno de los estudios encontrados que realizan dichos portales han demostrado complicaciones de este tipo3,6,8,14.
Los casos descritos en la bibliografía se reducen a casos sin grandes deformidades en varo/valgo del retropié, suelen ser cirugías primarias y sin desaxaciones del tobillo. No se han llegado a comparar en estos casos con grandes deformidades el empleo de artroscopio para realizar la artrodesis con la cirugía abierta2. Esto podría suponer un sesgo a la hora de recomendar el uso generalizado de artroscopia para la artrodesis TCC, y es por ello que no se debe recomendar su utilización en casos con grandes desviaciones angulares que requieran mayor visualización y en los que la anatomía se encuentra alterada hasta que sea estudiado. Por todo ello coincidimos con estudios previos y recomendamos la cirugía abierta en los pacientes que presentan una marcada deformidad en el plano sagital o coronal, importantes dexasaciones de tobillo, cirugías previas donde haya que retirar material de osteosíntesis o angulaciones>10° en retropiés cavos8,14. Sin embargo, uno de nuestros casos presentaba una angulación de varo de 10° y mostró buenos resultados, por lo que dicha contraindicación podría cambiar a lo largo de los años.
Nuestro estudio cuenta también con una serie de limitaciones, ya que tiene una muestra muy pequeña, impidiendo la realización de pruebas paramétricas en el análisis estadístico y, además, se analizan los datos de manera retrospectiva, perdiendo así nivel de evidencia. A pesar de ello se obtienen buenos resultados y puede servir de base para realizar un metaanálisis junto con los estudios que presentan una técnica similar, con mayor evidencia. Recomendamos la realización de más estudios en casos más complejos para aumentar la indicación de la artroscopia y para obtener mayor evidencia.
ConclusiónLa panartrodesis artroscópica por vía posterior ofrece muy buenos resultados, observándose una menor comorbilidad, elevada tasa de consolidación ósea, sin necesidad de injerto, menor tiempo de ingreso hospitalario y menor tasa de complicaciones de herida postoperatoria que los métodos tradicionales de artrodesis TTC abierta, que deben reservarse para casos con deformidades importantes.
Conflicto de interesesLos autores declaran que no se hallan conflictos de intereses que pudiesen interferir en los resultados o conclusiones del estudio.
FinanciaciónLos autores declaran que no han recibido financiación para la realización de la presente investigación, la preparación del artículo, ni su publicación.
Protección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Nivel de evidenciaNivel de evidencia iii.