Las fracturas del pilón tibial se incluyen dentro del grupo de las lesiones traumáticas más graves de la articulación del tobillo, tanto por la complejidad de su tratamiento como por las importantes secuelas que pueden originar. Son secundarias a traumatismos de alta energía que desarrollan fuerzas de compresión axial a través de la extremidad inferior, como consecuencia de precipitaciones desde una altura o accidentes de tráfico. La conminución que con frecuencia se presenta en este tipo de fracturas aparece cuando el mecanismo lesional incluye fuerzas con un componente rotacional1-3.
La clasificación de Rüedi y Algöwer4, basada en el grado de conminución metafisaria y en el desplazamiento de la superficie articular, ha sido por su simplicidad y valor pronóstico la más empleada para el estudio de estas fracturas. Los malos resultados que se obtienen con el tratamiento conservador han empujado a la mayoría de los cirujanos a inclinarse por el tratamiento quirúrgico. Sin embargo, la gran complejidad del traumatismo articular y la mala calidad de la cobertura cutánea suele fomentar la aparición de complicaciones operatorias. Entre las opciones quirúrgicas, aquellas que menos comprometan la viabilidad de los tejidos blandos perifractuarios son las más aconsejables.
La reconstrucción anatómica de la superficie articular y el restablecimiento de la longitud del peroné son gestos quirúrgicos necesarios para obtener un buen resultado funcional. Por otra parte, la estabilización inicial de la fractura con un fijador externo o con una tracción transesquelética facilita el tratamiento de las partes blandas cuando éstas están afectadas. Ambas técnicas, realizadas de forma consecutiva o diferida, ofrecen para la mayoría de los autores los mejores resultados a largo plazo5-15.
Entre las complicaciones postoperatorias destacan, por su complejidad los problemas de cobertura cutánea secundarios al traumatismo o a la propia cirugía y las infecciones superficiales o profundas que éstas pueden originar. En segundo término se incluyen los problemas de consolidación viciosa, artrosis o rigidez inherentes a cualquier fractura articular16. Para el presente estudio se ha revisado una serie de fracturas de pilón tibial intervenidas quirúrgicamente en nuestro centro y analizado, desde un punto de vista clínico y laboral, las complicaciones y las secuelas más frecuentes aparecidas tras el tratamiento.
MATERIAL Y MÉTODO
Entre los años 1995 y 1999 se trataron quirúrgicamente en nuestro centro 38 pacientes con 48 fracturas del pilón tibial, de las cuales 40 se incluyeron en este estudio retrospectivo al cumplir los criterios de seguimiento superior a 6 meses, resultado laboral definitivo y estudio radiográfico y clínico evolutivo completo. En cada caso se registró la edad del paciente, el sexo, el tipo de trabajo, el mecanismo lesional, el intervalo entre el traumatismo y la cirugía y el tiempo de baja. De los 40 casos, 31 fueron fracturas cerradas, 3 fracturas abiertas grado I, 4 fracturas abiertas grado II, 1 fractura abierta grado IIIA y 1 fractura abierta grado IIIB. Según la clasificación de Rüedi-Algöwer, 7 correspondieron a una fractura grado I, 14 a un grado II y 19 a un grado III.
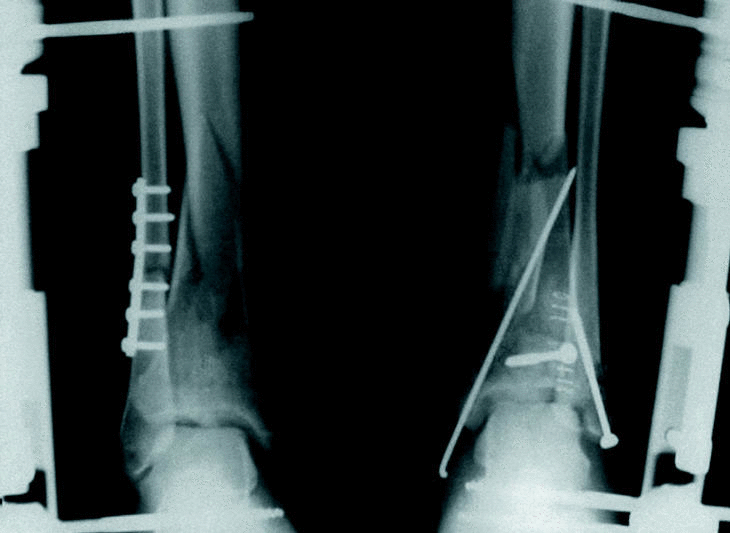
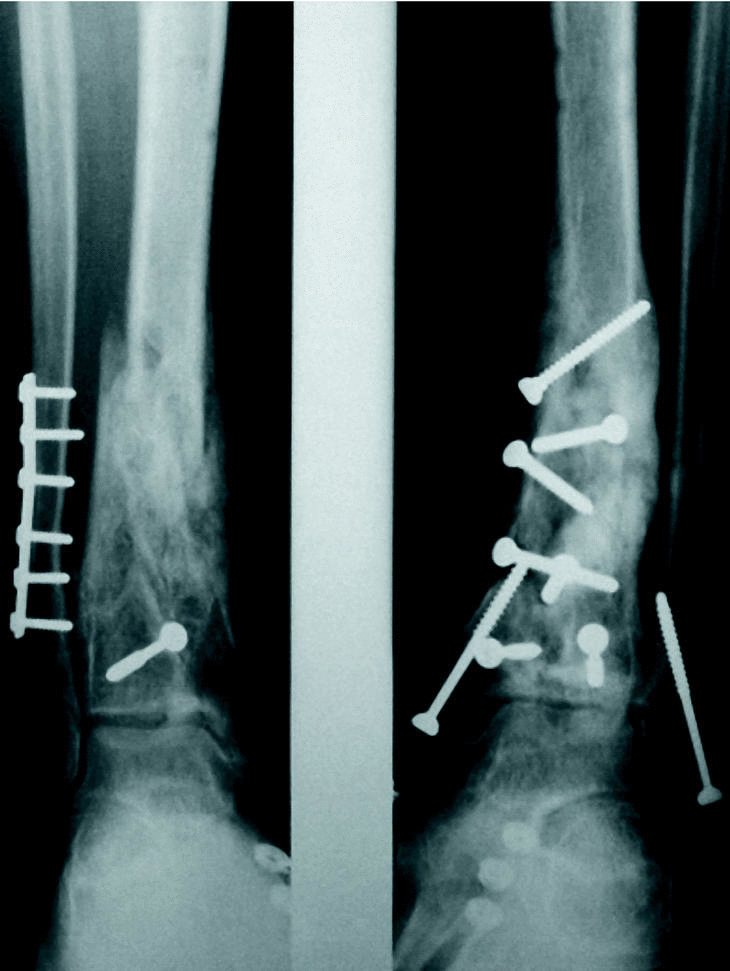
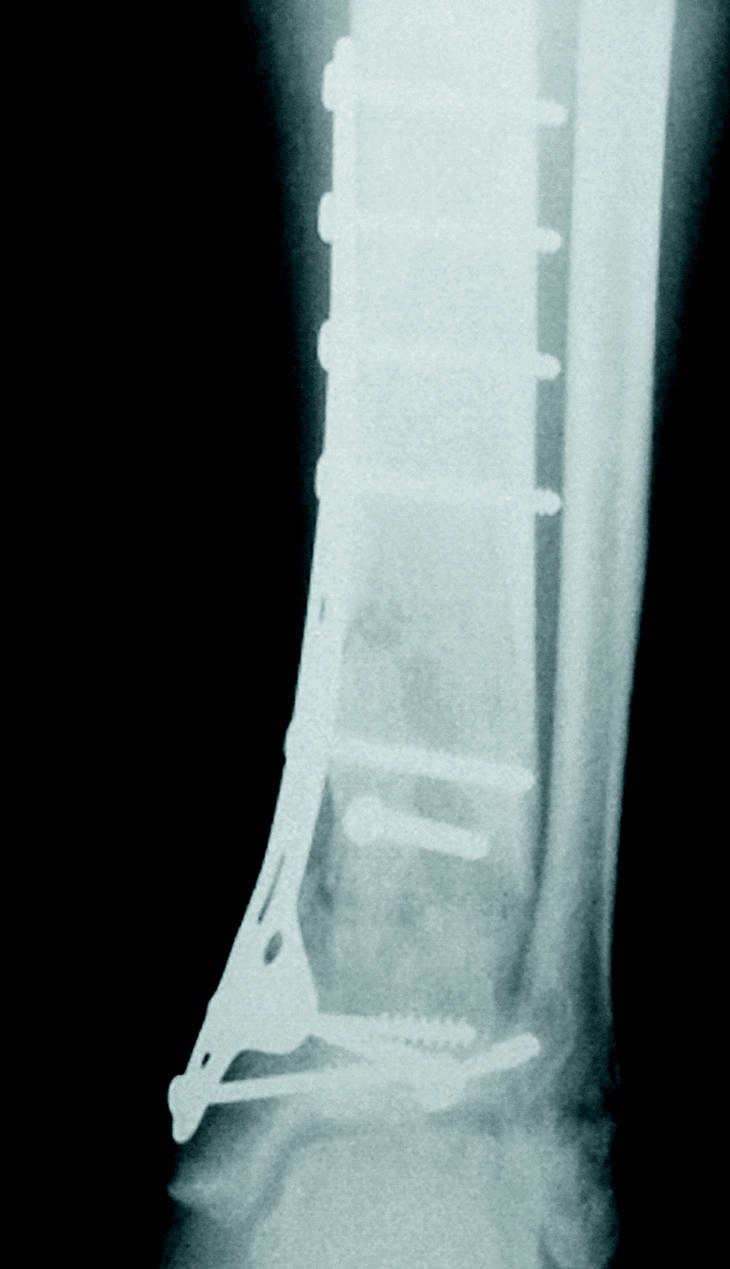
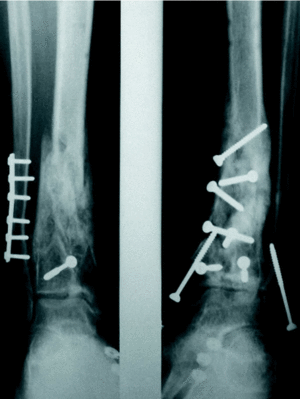
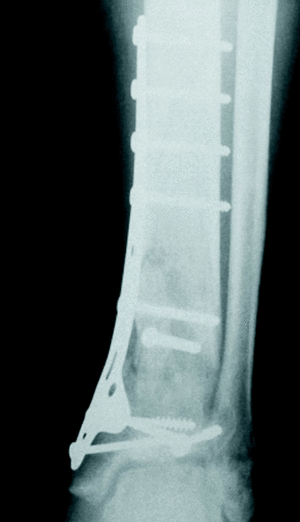
Según el tipo de tratamiento los pacientes se ordenaron en 4 grupos: FEP (fijador externo y osteosíntesis de peroné) 5 casos; FEOSM (fijador externo, osteosíntesis de peroné y osteosíntesis «a mínimo» con tornillos y agujas) 18 casos (fig. 1); OSCA (osteosíntesis de la fractura de tibia y peroné a cielo abierto con tornillos y agujas) 11 casos (fig. 2) y OSPL (osteosíntesis con placa en trébol) 6 casos (fig. 3). Se registraron también aquellos pacientes que precisaron injerto óseo y el número de intervenciones realizadas en cada caso hasta el momento del alta definitiva.
Figura 1. Ejemplo de dos casos de nuestra serie. Fijador externo más placa de peroné (izquierda) y fijador externo, osteosíntesis de peroné más osteosíntesis «a mínimo» del pilón tibial con tornillos y agujas (derecha).
Figura 2. Ejemplo de otros dos casos de nuestra serie. Osteosíntesis de la fractura de tibia y peroné a cielo abierto con tornillos (izquierda). Múltiple atornillado (derecha).
Figura 3. Osteosíntesis con placa en trébol y un tornillo de compresión interfragmentaria.
Las complicaciones secundarias al tratamiento quirúrgico se dividieron según la clasificación de Thordarson16 en intraoperatorias (penetración articular, mala reducción y fijación inadecuada), peroperatorias (complicaciones de la herida/dehiscencia e infección superficial o profunda) y postoperatorias tardías (rigidez, deformidad residual, pseudoartrosis y artrosis postraumática).
Los resultados clínicos se analizaron según la escala de valoración FREMAP para las lesiones de tobillo que incluye los parámetros de movilidad, dolor y deformidad residual sobre un total de 13 puntos (tabla 1). El resultado laboral se evaluó según la escala de valoración del Instituto Nacional de la Salud (INS), que comprende las categorías de: curado, secuelas baremables, incapacidad permanente parcial (IPP), incapacidad permanente total (IPT), incapacidad absoluta (IA) y gran invalidez (GI).
El análisis estadístico de los resultados se llevó a cabo con el paquete estadístico SPSS y la comparación entre las variables tipo de fractura, resultado laboral y resultado clínico se realizó mediante el análisis de la varianza de una vía tipo Bonferroni. Se consideró que existían diferencias estadísticamente significativas cuando p < 0,05.
RESULTADOS
La edad media de los pacientes fue de 39 años (rango entre 20 y 59 años) predominado los hombres sobre las mujeres (37/1). El tiempo medio de seguimiento fue de 13 meses (rango entre 6,2 y 18 meses, plazo límite exigido por el INS para acceder al tribunal médico para la valoración de incapacidades [EVI]). El mecanismo de la fractura fue por una caída desde una altura en 26 casos y un accidente de tráfico en 7. En 4 casos la fractura se produjo tras un traumatismo directo de alta energía y en 2 tras un traumatismo indirecto no encuadrable en los grupos anteriores.
El 42,5% de los pacientes precisaron más de una intervención quirúrgica y el 10% más de dos. La utilización de injerto óseo autólogo fue necesaria en el 25% de los casos. El tiempo medio transcurrido entre el traumatismo y la cirugía fue de 7 días (rango de 3 a 18 días).
Entre las complicaciones intraoperatorias, la superficie articular presentó un defecto de reducción menor de 2 mm en 15 casos y mayor de 2 mm en 9 casos. Entre las peroperatorias el 55% de los casos presentaron lesión cutánea durante el postoperaorio inmediato, apareciendo necrosis del espesor completo de la piel en 4 casos, tres de ellas en su mayoría tratados mediante placa en trébol (3 casos). En 5 casos apareció una infección profunda, de los cuales 3 evolucionaron hacia una osteomielitis que precisaron tratamiento quirúrgico y médico específico. Entre las complicaciones tardías, presentaron algún tipo de deformidad residual en varo, valgo o recurvatum el 14,2% de las fracturas tipo I, el 28,5% de las tipo II y el 36,8% de las tipo III. La rigidez, pseudoartrosis y artrosis tibioastragalina aparecieron en el 28,5% de las fracturas tipo I, en el 35,7% de las tipo II y el 94,1% de las tipo III.
En función del tipo de tratamiento, de los 5 casos del grupo tratado con fijador externo y placa de peroné 2 tuvieron un resultado funcional bueno, 2 regular y 1 malo (40% de resultados satisfactorios). De los 18 casos del grupo intervenido con fijador externo y osteosíntesis «a mínimo» 9 tuvieron un resultado funcional excelente, 2 bueno, 3 regular y 4 malo (61% de resultados satisfactorios). En los 11 casos del grupo de osteosíntesis a cielo abierto, 8 tuvieron un resultado excelente, 2 regular y 1 malo (73% de resultados satisfactorios). Por último, de los 6 casos del grupo donde se utilizó osteosíntesis con placa en trébol, 2 tuvieron un resultado excelente, 3 regular y 1 malo (33% de resultados satisfactorios).
En cuanto a los resultados clínicos, el 76,1% de las fracturas grado I y II presentaron un resultado excelente o bueno mientras que en el 63,1% de las fracturas grado III el resultado final fue regular o malo, existieron diferencias estadísticamente significativas entre los dos primeros tipos de fracturas y el tercero (p < 0,008).
La escala de valoración laboral mostró resultados similares con un 80,9% de los casos con fracturas grado I y II considerados por el INS como curados o con secuelas baremables. Por el contrario, el 73,6% de los casos con fracturas grado III presentaron secuelas que justificaron la obtención de una incapacidad permanente parcial (IPP) o incapacidad permanente total (IPT) para el desarrollo de su actividad laboral habitual. Existieron diferencias estadísticamente significativas entre los dos primeros tipos de fracturas y el tercero (p < 0,005).
DISCUSIÓN
Las fracturas del pilón tibial permanecen como uno de los problemas aún no resueltos de la traumatología actual donde se reúnen numerosos métodos y filosofías de tratamiento. Aunque constituyen menos del 10% de las fracturas de la tibia y menos del 1% de las de la extremidad inferior, su índice de complicaciones durante el tratamiento es muy alto17,18.
Afectan con mayor frecuencia a hombres en edad laboral. Habitualmente son secundarias a traumatismos de alta energía que originan lesiones articulares y de partes blandas de difícil tratamiento16. Cuando las fuerzas desencadenantes son predominantemente rotacionales con un mínimo componente de compresión axial, la conminución de la fractura resultante y la contusión de partes blandas suele ser menor4.
El tratamiento de estas fracturas coloca al cirujano ante un dilema difícil de resolver, pues conseguir y mantener la reducción anatómica de la superficie articular puede poner en peligro la viabilidad de los tejidos que rodean la fractura. Esta circunstancia condiciona con frecuencia el tipo de tratamiento y el momento más conveniente para realizarlo.
En la literatura existen numerosas reseñas acerca de las complicaciones de la herida quirúrgica tras la reducción abierta y osteosíntesis precoz de las fracturas del pilón tibial7. Su incidencia oscila según los estudios entre el 6% y el 55% para las infecciones superficiales o profundas y entre el 11% y el 27% para las complicaciones cutáneas2,19,20. Con objeto de evitar la aparición de estos inconvenientes, se han propuesto diversas soluciones que pasan bien por realizar el tratamiento quirúrgico de forma precoz antes de que aparezca el edema o bien de forma diferida cuando éste ha desaparecido. Siguiendo estas pautas de actuación Helfet et al19 y Leone et al21 lograron disminuir la incidencia de aparición de estas complicaciones por debajo del 1%.
La reconstrucción anatómica de la articulación es un factor indispensable para obtener un buen resultado funcional3-5,19,20,22. Sin embargo, ésta es difícil de conseguir em-
pleando una técnica de estabilización percutánea que no comprometa la viabilidad de las partes blandas. La utilización de placas en trébol como sistema de osteosíntesis provoca con frecuencia problemas en la herida quirúrgica por el amplio abordaje y la extensa desperiostización necesarios para su colocación. Por este motivo la mayoría de los autores desaconsejan su uso en las fases precoces del tratamiento23-26.
Estas dificultades han empujado la utilización del fijador externo, con o sin reducción de la superficie articular, con objeto de minimizar la incidencia de los problemas de cobertura cutánea8-15. Desafortunadamente los altos índices de pseudoartrosis, consolidaciones viciosas, artrosis y dolor crónico de tobillo que aparecen en estas series ponen de manifiesto que esta pauta de actuación tampoco es la solución ideal para este tipo de lesiones.
Recientemente Sirkin et al7 han propuesto el tratamiento diferido de las fracturas del pilón tibial tras la fijación externa y estabilización del peroné de forma precoz. La reducción y osteosíntesis a cielo abierto la realizan en un segundo tiempo cuando las condiciones de las partes blandas lo permiten, habitualmente tras 10 o 15 días. Una opción intermedia como es la utilización de una tracción transcalcánea asociada a una osteosíntesis diferida de la fractura permitió disminuir sensiblemente el número de complicaciones cutáneas en nuestra serie y realizar la estabilización de forma más segura. De esta forma evitamos además realizar dos intervenciones quirúrgicas. En nuestro estudio la osteosíntesis a cielo abierto realizada de forma diferida ofreció los mejores resultados funcionales y el menor índice de complicaciones postoperatorias.
Los resultados obtenidos a largo plazo en el tratamiento de las fracturas del pilón tibial ponen de manifiesto la estrecha relación existente entre el mecanismo lesional, el tipo de fractura y el pronóstico final de estas lesiones1-3. Las fracturas secundarias a traumatismos de alta energía, conminutas e impactadas con importante afectación de partes blandas, tienen peor pronóstico que las de baja energía, secundarias a un traumatismo rotacional, independientemente del método de tratamiento utilizado y de la calidad de la reducción.
En la mayoría de las fracturas grado III de Rüedi y Algöwer de nuestro estudio el resultado funcional final no fue satisfactorio con independencia del método de tratamiento utilizado. La artrosis, la rigidez articular y el dolor crónico fueron las secuelas habituales en estos casos con un elevado número de pacientes que resultaron subsidiarios de una incapacidad permanente parcial o total para su trabajo habitual.
Estos resultados, aceptados por la mayoría de los autores como propios de las lesiones articulares graves, deben servir de estímulo para buscar mejores soluciones a uno de los desafíos más difíciles a los que se enfrenta la Traumatología actual.