La introducción de la hidroxiapatita (HA) como elemento implantable en el ser humano, con acción biológica que facilitaba la posibilidad de ser usada como elemento de recubrimiento en las prótesis, abrió una nueva vía en el método de implantación protésica.
A finales de la década de los ochenta en nuestro Servicio implantábamos prótesis no cementadas sin HA. Aunque presentaban una buena integración metafisaria y resultados estables a largo plazo, tenían el inconveniente de que durante un período variable de varios meses producían dolor difuso en el muslo. Informaciones acerca del resultado inicial y a corto plazo de prótesis recubiertas de HA en las cuales no se producía este efecto motivaron el cambio de modelo en 1989, al inicio tímidamente. La aparición de nuevas informaciones bibliográficas que avalaban la bondad de esta vía de estabilización, tanto a corto como a medio plazo, nos reafirmó en nuestra decisión de cambio, criterio que seguimos manteniendo en la actualidad, con una experiencia global de 270 casos.
En la actualidad hay numerosos estudios sobre la química, acción biológica de la HA y resultados de las prótesis recubiertas de HA1,2. Entre ellos hay que destacar los estudios que demuestran el gran aumento en la velocidad de la fijación primaria que ofrece a los materiales metálicos2 y su fuerte unión al hueso del paciente3.
Pasados más de quince años desde la implantación de la primera prótesis con HA en nuestros pacientes decidimos realizar un estudio retrospectivo para valorar los resultados que proporciona esta tecnología con un seguimiento mínimo de 5 años.
El enfoque básico del estudio fue determinar la duración de los implantes en cuanto a su integración y estabilidad. Éste es tema de controversia entre los partidarios de la cementación y la no cementación. Se ha hecho una revisión analizando, en los historiales médicos, tanto los datos clínicos como las radiografías posoperatorias y de seguimiento. Se han estudiado las imágenes del impacto de la prótesis total de cadera en el hueso, con especial atención al stress shielding y a las imágenes de transferencia de carga del hueso a la prótesis. No se ha pretendido hacer una valoración de resultados en cuanto a rango de movilidad o mejor calidad de vida del paciente, pero sí que se ha tenido en cuenta la existencia de dolor posoperatorio o su reaparición a medio o largo plazo.
MATERIAL Y MÉTODO
Desde enero de 1989 a diciembre de 1999 implantamos 144 cótilos y 154 vástagos de prótesis totales de cadera (PTC) recubiertas de HA en 79 mujeres y 57 varones con 18 casos bilaterales. Todas las intervenciones fueron prótesis primarias, excepto un caso sobre una intervención de Girdlestone de 18 años de antigüedad y una desartrodesis en paciente de 59 años de edad portadora de artrodesis desde la adolescencia. En el momento del estudio habían fallecido 11 pacientes, tres bilaterales.
La vía de abordaje utilizada fue la lateral directa descrita por Hardinge. La pauta antibiótica empleada en nuestro centro consistía en la administración de 1 g por vía intravenosa de cefazolina antes de la intervención, seguida de 1 g cada 8 horas durante tres días. A partir de febrero de 1996 la pauta se cambió por la administración de una dosis única de 2 g por vía intravenosa de cefazolina. En los alérgicos a la penicilina se administraron 600 mg de clindamicina antes de la intervención y posteriormente durante 3 días cada 8 horas.
La etiología del proceso patológico en la cadera viene resumida en la tabla 1. Los modelos de prótesis implantadas se reflejan en las tablas 2 y 3.
Mayoritariamente, los cótilos fueron hemisféricos impactados y reforzada su estabilidad primaria con 2-3 tornillos en el techo y 2 en zonas isquiática y púbica. En todas las caderas se utilizaron superficies de fricción polietileno-metal o polietileno-cerámica. Las cabezas utilizadas fueron de cerámica en 39 prótesis y acero inoxidable en 115, con diámetros de 28 mm en 137 casos, de 32 mm en 15 y de 22 mm en dos casos.
Los modelos de vástagos implantados con mayor frecuencia fueron Landos Corail (Landager, Chaumont, Francia) desde 1989 a 1999 y Karey (Surgical Co. S.A.) desde 1999 hasta la actualidad. Ambos vástagos son de diseño muy similar, trapezoidal en dos planos en la metáfisis, con un tallo diafisario recto de grosor decreciente, con macroestructuras superficiales horizontales en la zona metafisaria y longitudinales en la diafisaria (difieren en su formato y distribución).
Las dificultades intraoperatorias más destacadas fueron: la presencia de una coxa profunda que requirió injerto de esponjosa en el fondo acetabular, en un caso; la dificultad de reducción tras la implantación en 6 casos, requiriendo tenotomías en uno de ellos; la dificultad técnica por cótilo displásico, y la contractura en flexión posoperatoria en un paciente portador de una intervención de Girdlestone de 18 años de antigüedad y que precisó un descenso de la cresta ilíaca a los 12 días.
El protocolo posoperatorio en los primeros pacientes intervenidos consistió en reposo en cama el primer día tras la intervención. Al segundo día se retiraron los drenajes y se inició sedestación. Al tercer día se permitió la bipedestación con carga parcial y el inicio progresivo de la marcha, siempre con dos muletas hasta los dos meses de la intervención. Progresivamente hemos reducido el tiempo de descarga con dos muletas a un mes, seguido de otro mes con una sola muleta, y actualmente algunos cirujanos del servicio autorizan la carga completa inmediata.
Uno de los autores revisó las historias clínicas y las placas radiográficas de todos los pacientes siguiendo los criterios de Engh4 (1987) para el aflojamiento femoral y de Hodgkinson5 (1988) para el acetabular. Para cada prótesis se abrió una ficha que contenía información respecto a filiación del paciente, fecha de la intervención, datos sobre el material implantado, complicaciones intraoperatorias, duración del acto quirúrgico, consumo de sangre, valoración de la posición inicial y final de los implantes, valoración del posible «asentamiento» estable, complicaciones posoperatorias precoces y tardías, reintervenciones realizadas, presencia de signos radiológicos de aflojamiento u otro signo de fracaso.
La supervivencia de las PTC se evaluó mediante el análisis de supervivencia de Kaplan-Meier6, considerando la realización de un recambio como el punto final, e incluyendo los intervalos de confianza del 95%7. Las variables continuas se han expresado como medias con los valores máximos y mínimos.
RESULTADOS
La edad media global de los pacientes en el momento de la intervención primaria era de 61,39 años, con un rango de 18,7 a 83,5. La edad media de las mujeres era de 60,62 (18,74-83,58) y la de los hombres 62,49 (29,34-78,32). El tiempo quirúrgico medio fue de 107,94 (60-180) minutos y el consumo de sangre 1,35 unidades.
Se presentaron complicaciones intraoperatorias en 10 casos (6,5%) (tabla 4), en el posoperatorio inmediato en 16 (10,3%) y dos complicaciones tardías por luxación (1,2%) (tabla 5). En el posoperatorio inmediato se asociaron procesos intercurrentes en 5 pacientes por erupción cutánea (1), cólico nefrítico (1) y fiebre con foco distinto de la cadera (3). Hay que destacar que las fracturas o fisuras intraoperatorias del calcar se produjeron en la implantación de modelos de prótesis que ya no utilizamos (HG Anatómica y HG Multilock), y además actualmente infradimensionamos los vástagos.
Las dos luxaciones que se produjeron en el posoperatorio inmediato fueron resueltas de forma conservadora con reposo en cama con la extremidad en abducción y rotación interna tras su reducción.
Los dos casos de tromboembolismo pulmonar se produjeron cuando los pacientes ya habían sido dados de alta hospitalaria y fueron atendidos en otros centros, evolucionando satisfactoriamente con tratamiento anticoagulante.
En la valoración de la posición inicial de los implantes se consideró que el cótilo se hallaba en posición correcta en 137, verticalizado en 4, uno en anteversión, uno en retroversión y uno exteriorizado. La posición del vástago se valoró como correcta en 146 casos, valguizada en 5 y varizada en 3. En diáfisis estrechas el margen de variabilidad es muy pequeño, pero en canales medulares anchos, si se implantan vástagos subdimensionados, la variación puede alcanzar varios grados.
Se valoró como posición correcta aquellos cótilos que en la radiografía anteroposterior mostraban una inclinación entre 40° y 50° respecto a la horizontal trazada entre los isquiones, y verticalizados aquellos que superaban los 50°. Se valoró como valguizado aquel vástago cuya zona metafisaria externa estaba apoyada en la cortical de la base del trocánter mayor, mientras que la punta del vástago contactaba con la cortical diafisaria interna. Se valoró como varo aquel que estando apoyado sobre el resto de cortical inferior de cuello y calcar, y la punta del vástago contactaba con la cortical diafisaria externa 8.
Del total de 154 casos, se han producido 14 pérdidas de seguimiento por defunción en 11 pacientes, quedando 140 prótesis en pacientes vivos. A efectos del análisis de supervivencia se consideró en estos pacientes la fecha de la muerte como la del último control.
Seguimiento
Al hacer el estudio de seguimiento y valoración de resultados de las prótesis de cadera sopesamos la posibilidad de valorar los cótilos y los vástagos de forma independiente, pero dada la marcada interrelación entre las causas de fallo entre ambos elementos, se decidió hacerlo paralelamente.
Cotilos
Del global de 144 cótilos recubiertos de HA, 24 requirieron reintervención. En los 120 cótilos restantes, 49 de ellos tienen en la actualidad una evolución superior a 10 años y 66 la tienen entre 5 y 10 años. Todos ellos sin signos de aflojamiento en la última visita con un tiempo medio de evolución de 9,03 años (0,05-15,65). Fallecieron 11 pacientes con 14 casos, 5 de ellos con una evolución menor de 5 años, 3 entre 5 y 10 años y 6 con más de 10 años, uno de estos últimos con un recambio.
Vástagos
De los 154 vástagos implantados con HA, 2 fueron recambiados, uno al mes y otro a los 2,5 años. De los 152 restantes, 14 casos fallecieron y 138 siguen implantados sin signos de aflojamiento. De estos 138 casos, 67 tienen una evolución entre 10 a 15 años, y 66 la tienen entre 5 y 10 años. El tiempo medio de evolución de los vástagos es de 9,15 (0,05-15,65).
Estudio radiológico
Cotilos
En los cótilos que hasta el momento del estudio no han precisado reintervención se han detectado: en 10 casos líneas o quistes osteolíticos menores de 1 cm; dos casos más presentan signos radiológicos de desgaste del polietileno; en 9 casos han aparecido calcificaciones heterotópicas.
Los casos que han requerido recambio, por su interés, se analizan separadamente.
Vástago
En pacientes que precisaron algún tipo de cirugía sobre vástago se apreciaron: 3 casos de cavitación metafisaria menor de 1 cm; 1 caso con osteólisis metafisaria y del trocánter; mayor de 1 cm; en otros 3 casos se apreció imagen de interfase en metáfisis femoral. En los casos no reintervenidos, ningún vástago presentaba líneas radiolucentes. No se ha observado hundimiento del vástago en ningún caso. En 16 casos se apreció osteopenia en el trocánter mayor, 9 en el calcar y 4 en ambas zonas. En cambio, sí existe evidencia radiográfica de neoformación ósea esponjosa a nivel del tercio medio y distal del tallo femoral, en éste con formación de un zócalo en la mayoría de implantes.
Análisis de los recambios de cotilo y vástago
En 24 casos fue necesario un recambio en el cótilo. En dos de ellos también se recambió el vástago femoral en el mismo acto quirúrgico. El seguimiento medio global hasta la reintervención fue de 6,63 años, pero fue de 7,13 años para los casos en los que únicamente se actuó sobre componente acetabular (con un rango de 0,05 a 13,96 años). Para los vástagos fue de 1,37 años. No se ha hecho ningún recambio aislado de vástago. Estos datos suponen una supervivencia de los componentes acetabulares del 83,3% (120/144) y de los femorales, del 98,7% (152/154).
La causa principal para el recambio acetabular fue: el aflojamiento puro en 9 casos, y asociado a desgaste del polietileno en 4 casos más; usura del polietileno en 7 casos; mala posición del componente o luxación en 3 casos; uno por infección. En los 7 casos de desgaste aislado del polietileno sólo se recambió este componente.
Estudiados los 24 casos en que se requirió recambio del cótilo (solo o combinado con el vástago) la intervención se efectuó antes del año en 2 casos, en 5 se efectuó entre 1 y 5 años, en 12 casos entre 5 y 10 años y en 5 casos lo fue por encima de los 10 años.
Analizando el motivo del recambio y la duración del implante primario observamos que: aquellos realizados antes del año lo fueron por luxación y por mala posición. Entre 1 y 5 años: en 2 casos fue por aflojamiento y usura precoz en un cótilo verticalizado; 1 por infección de bajo grado, y sólo dos casos de aflojamiento en cótilo aparentemente bien situado. En el período comprendido entre los 5 y 10 años la causa se repartía entre el aflojamiento puro, la usura y aflojamiento por quistes de detritus. Por encima de los 10 años de duración del cótilo primario todos los recambios fueron por usura del polietileno.
Los casos reintervenidos por desgaste aislado del polietileno lo fueron a los 9,86 años, con un rango de 7,29 a 13,96.
Los 13 casos de aflojamiento acetabular, aislado o asociado a usura polietileno, pero en implantes colocados correctamente, se concentraron en los modelos Atoll (8/38), CBS (3/71) y Omega (2/7), todos ellos hemiesféricos con superficie sin macroestructuración.
La tasa de fallo mecánico del cótilo, considerado como aflojamiento asociado o no a desgaste del polietileno, fue del 13,8% (20/144). La supervivencia global de toda la serie a los 10 años, calculada mediante el análisis de Kaplan-Meier, es del 88,02 ± 3,86% (fig. 1).
Figura 1. Gráfica de análisis de supervivencia de Kaplan-Meier de los acetábulos (tiempo en años).
En los vástagos el recambio se efectuó en un caso por luxación al mes de la intervención y otro por infección. El primer caso presentó una malposición de los componentes y su luxación. La indicación para la intervención primaria fue una desartrodesis de cadera en una paciente con gran sobrecarga ponderal, y artrosis lumbar y de la rodilla ipsilateral debido a la falta de movilidad en la cadera. En el caso de infección de bajo grado se realizó un recambio en dos tiempos de todos los componentes implantando de nuevo un vástago Corail HAC.
La supervivencia de los vástagos a los 10 años, calculada mediante el análisis de supervivencia de Kaplan-Meier, es del 98,14 ± 1,3% (fig. 2).
Figura 2. Gráfica de análisis de supervivencia de Kaplan-Meier de los vástagos (tiempo en años).
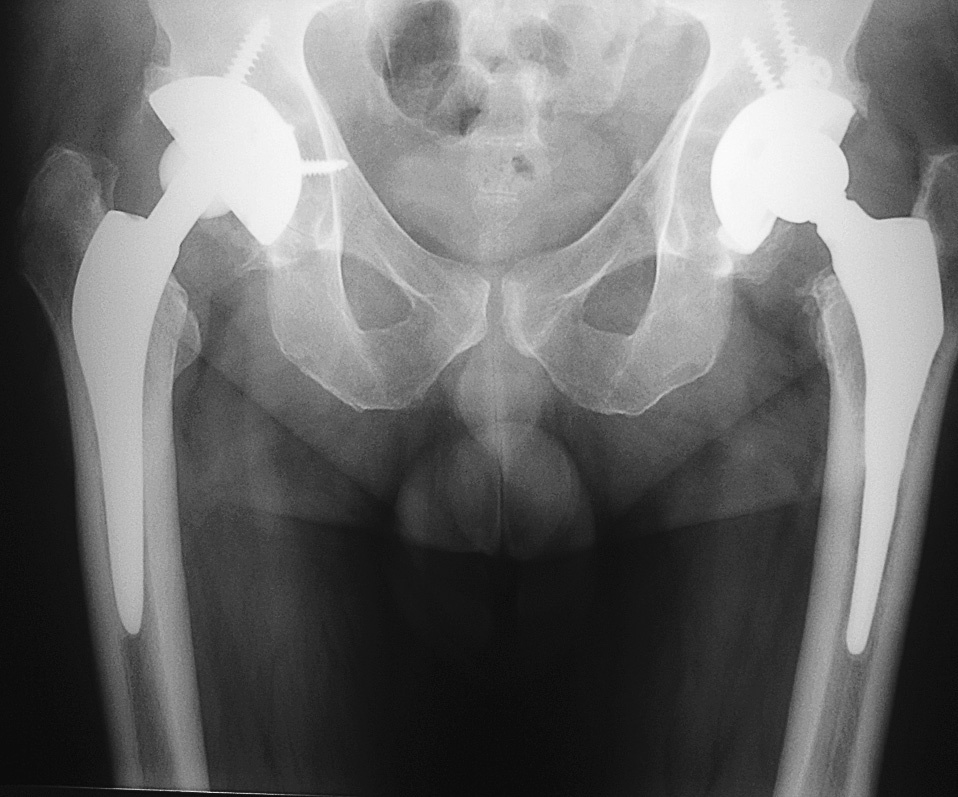
La reaparición del dolor a medio o largo plazo siempre ha ido ligada a la existencia de signos de complicación, ya sea una infección, aflojamiento o aparición de áreas de osteólisis por detritus. Sólo en un caso en que se usó un modelo de vástago de mayor calibre que ocupaba toda la cavidad diafisaria y produjo hipertrofia cortical (fig. 3) se presentó dolor sin aflojamiento.
Figura 3. Paciente afecto de displasia bilateral de caderas al que se implantaron sendas prótesis a medida recubiertas de hidroxiapatita de dos modelos diferentes. El vástago más grueso provocó una reacción de hipertrofia cortical a su alrededor que no se produjo en el vástago más delgado.
En la imagen radiológica de los cótilos totalmente aflojados, aparte del cambio de orientación, evidentemente se apreció imagen de radiolucencia periférica mayor de 2 mm, y también se ha podido constatar la presencia de osteólisis por detritus, tanto en el hueso pélvico como en la zona femoral del trocánter mayor y metáfisis.
En 7 prótesis que precisaron recambio de cótilo pero presentaban el vástago sólidamente fijado, en la intervención se apreciaron: 3 casos de cavitación metafisaria menor de 1 cm; un caso con una cavitación mayor de 1 cm. Es de destacar cómo dentro de la cavidad osteolítica el recubrimiento de HA del vástago persistía adherido al metal, dando continuidad a las corticales internas de la lesión osteolítica y actuaba como mecanismo de sellado impidiendo la progresión de la osteólisis hacia la interfase metal-hueso.
DISCUSIÓN
Los resultados clínicos del uso de la HA como recubrimiento de los componentes metálicos acetabulares y femorales han mostrado resultados prometedores a corto y medio plazo en prótesis primarias9,10, así como cuando se han utilizado como implantes de recambio11; también a largo plazo, incluso en los primitivos acetábulos de polietileno recubiertos directamente de HA, hoy en desuso12.
Consideramos que, en nuestra serie, la ausencia de dolor en el muslo es un dato ligado a la HA y en cambio el dolor por la hipertrofia cortical va ligado al diseño de la PTC.
Algunos estudios muestran el aumento de resistencia al arrancamiento de elementos recubiertos de HA frente a los que no lo son3, y cómo la HA facilita la osteogénesis, llegando a hacer que ésta «salte» espacios de hasta 2 mm13. Asimismo, es muy interesante el estudio de Soballe según el cual la HA es capaz de inducir la osificación de membranas fibrosas rodeando implantes inestables14,15.
Los resultados de nuestro estudio muestran una supervivencia de las PTC recubiertas de HA comparable a la que ofrecen los implantes cementados y no cementados a medio y largo plazo. Respecto a los no cementados, muestran una integración más rápida y sin dolor en el muslo. A partir de los 10 años de seguimiento, los datos que aportamos no pueden ser comparados tan fácilmente con los de otros estudios debido a la existencia de un intervalo de confianza excesivo para ello. Cuando el volumen de casos que lleguen a un seguimiento de 15 años aumente, podremos establecer estas comparaciones.
En estudios con gran volumen de pacientes publicados por los registros de artroplastias escandinavos, se llegan a utilizar las PTC recubiertas de HA como el patrón para comparar la supervivencia de las prótesis cementadas y las no cementadas sin HA en pacientes menores de 60 años16.
El que, a pesar de la variedad de modelos, de 154 vástagos sólo se hayan recambiado dos --uno por mala orientación y uno por infección--, nos hace considerar que el hecho de que mayoritariamente fuesen de apoyo metafisario y totalmente recubiertos de HA les confiere un comportamiento similar.
Desde hace años hemos constatado que la HA simplifica las maniobras de preparación del lecho para el vástago femoral, en especial en los de diseño metafisario trapezoidal y tallo recto. Para colocar adecuadamente y lograr un buen anclaje primario y a largo plazo de estos vástagos no es preciso el fresado mecánico hasta alcanzar apoyo estable en la cortical interna del embudo metafisario y diáfisis. Aconsejamos preparar el lecho del vástago mediante raspado discreto, evitando maniobras de rotación, hasta lograr un ajuste perfecto en la esponjosa metafisaria y una suficiente estabilidad rotatoria final de la raspa. Una esponjosa en contacto con la prótesis ayudará a sellar la entrada de micropartículas de polietileno17. Prótesis que radiológicamente podían valorarse como subdimensionadas presentaban excelente integración y curso clínico. Actualmente consideramos que es beneficioso dejar intactos 1-2 mm de la esponjosa endocortical, más dura, pues así se preserva la circulación endocortical al tiempo que consideramos que esta esponjosa tiene mayor poder osteogénico que el hueso cortical.
En cuanto al lavado, si no ha sido un caso muy laborioso con múltiples entradas y salidas de las raspas, con roce contra los bordes de la piel y posible contaminación por una intervención prolongada, consideramos que es contraproducente, pues elimina factores de crecimiento y al eliminar los coágulos aumenta el sangrado. Consideramos que la esponjosa compactada ayuda a estabilizar el vástago y acelera la osteointegración al cubrir posibles espacios muertos entre vástago y hueso.
A estas alturas en la experiencia de la no-cementación, parece claro que la membrana fibrosa que se forma alrededor de las partes lisas de las prótesis no cementadas es una vía para la migración de las partículas de detritus de polietileno debido al bombeo por la alternancia de presión positiva y negativa, originadas en la articulación durante la carga17,18. Ello puede arrastrar micropartículas a gran distancia, por ejemplo, a la diáfisis femoral. En los implantes con superficie porosa circunferencial mejora esta situación al hacer que la interfase metal-hueso sea microscópica19,20. En una prótesis estable por integración ósea muy ajustada al metal, como ocurre en los recubrimientos con HA, el micromovimiento será menor y también el efecto del bombeo, quedando reducido a la zona más próxima a la articulación17. En los vástagos HA no hemos visto esta interfaz. Hay continuidad entre el metal, su recubrimiento y el hueso.
El signo radiológico básico de integración es la ausencia de líneas de interfaz o de corticalización periprotésica. En los seguimientos radiológicos periódicos la imagen acostumbra a ser invariable. Se puede discutir si a largo plazo, cuando el recubrimiento de HA y fosfato tricálcico se hayan eliminado por disolución y fagocitosis, si a nivel microscópico el hueso estará realmente tan unido al metal. Sin embargo, aunque esta unión microscópica no fuese realmente tan íntima, podemos pensar en la creación de un molde en el hueso tan perfecto que impide la movilidad de la prótesis. Por ello es importante que el metal tenga un grado de rugosidad adecuado21-25.
En los estudios radiológicos de las PTC recubiertas de HA se pueden observar, en ocasiones, imágenes que les son características. Coincidiendo con zonas de transmisión de fuerzas pueden verse imágenes de estriación de la esponjosa, en forma de peine o de radios, que indican transmisión de cargas desde la prótesis al hueso13. Es frecuente observarlo en los cótilos y en metáfisis. En la punta del vástago es frecuente ver una imagen de condensación ósea en forma de zócalo. Su observación, en los casos con una buena evolución a largo plazo, nos hace pensar que se trata de un signo favorable.
El hecho de que en nuestra serie de vástagos primarios con recubrimiento total de HA, principalmente Landos Corail y Karey, apenas se hayan visto áreas de atrofia ósea proximal debidas a stress shielding, podría ser debido a que ambos modelos de implante son de carga metafisaria y la longitud del tallo diafisario es relativamente corto y de grosor decreciente, con lo que la zona que podría quedar afectada por el by pass de las cargas queda así reducida. Hemos observado osteopenia en el trocánter mayor o metáfisis con más frecuencia en casos con un vástago largo o más grueso, implantado en casos especiales como obesidad u osteoporosis y en recambios, que no se han incluido en esta serie. En otros modelos de prótesis, la osteopenia en el calcar es la norma y no depende del recubrimiento de HA26.
Los vástagos, cuando fallan, suele ser antes del primer año por falta de integración en las primeras semanas, o por infección aguda o de bajo grado. En casos no incluidos en esta serie, por llevar poco tiempo de evolución, se ha observado esta falta de integración. Los casos tardíos de aflojamiento se producen más allá de los 10 años, cuando el desgaste del polietileno produce osteólisis por micropartículas que producen lesiones proximales metafisarias que según su extensión comprometen la estabilidad del vástago.
Los cótilos impactados y atornillados, al igual que el vástago, pueden fallar precozmente por falta de integración o infección, pero en conjunto han fallado a medio plazo, en especial aquellos modelos hemisféricos con superficie lisa (Atoll). Al extraerlos presentaban desaparición del recubrimiento de HA. Probablemente influya en su fracaso su diseño liso27, por lo que ya no los utilizamos. Los cótilos roscados, con buena solidez primaria, han mostrado buen comportamiento a lo largo de los años. También parecen mostrar buena duración los cótilos texturados en la periferia. A nuestro entender, los cótilos con textura en toda su superficie externa, si bien pueden ser los más estables a largo plazo, tienen el riesgo de su gran dificultad de extracción en caso de ser preciso.
En conclusión, las PTC recubiertas de HA, en especial los vástagos, tienen una pervivencia similar si no superior a las no cementadas sin HA28. Tendremos que esperar a tener un seguimiento más largo para poder afirmar lo mismo respecto a las prótesis cementadas. Sobre las PTC no cementadas clásicas, reducen la manipulación del hueso y el tiempo quirúrgico, a la vez que disminuyen el tiempo de integración y no presentan el dolor de cara anterior de muslo. El elemento débil de las prótesis recubiertas de HA es el acetábulo y el polietileno. Por ello es esencial la mejora del par de fricción, ya sea con cerámica-cerámica, metal-metal o con nuevos elementos29, y los fabricantes deben producir implantes con diseño rugoso para facilitar la estabilidad a largo plazo30.
Debemos considerar que la HA no es en sí misma un elemento definitivo de anclaje, pero sí que es un gran acelerador y facilitador de la integración por su efecto osteoinductor, y que aplicada con la técnica correcta, con la máxima cristalinidad y unión mecánica o química sobre un elemento metálico texturado adecuadamente puede conducir a unos implantes perdurables.
AGRADECIMIENTOS
A nuestros compañeros del servicio Dres. J. Casanova Sallarés, M. Ribas Playan, S. Formiguera Sala y J. García Bonet, sin cuya colaboración no habríamos podido realizar este trabajo. Asimismo, agradecemos al Dr. R Viladot Pericé su ayuda en la revisión del manuscrito.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
J. Faig Martí.
Servicio de Ortopedia. Hospital Sant Rafael.
Pg. Vall d'Hebron 107-117.
08035 Barcelona.
Correo electrónico: 29070jfm@comb.es
Recibido: octubre de 2005.Aceptado: marzo de 2006.