La reconstrucción femoral en la cirugía de revisión de la cadera plantea algunos problemas sin resolver. La existencia de una pérdida ósea significativa en el fémur proximal tiene como consecuencia una gran dificultad para alcanzar una fijación inicial de garantía, ya sea cementada1,2 o no3.
Una de las alternativas en la reconstrucción femoral consiste en la utilización de componentes no cementados con recubrimiento poroso completo y fijación inicial diafisaria (ajuste y relleno)3,4. Los estudios de laboratorio y el análisis histológico de prótesis rescatadas muestran un mayor área de crecimiento óseo en torno al implante4,5, y por su fijación distal en hueso compacto cortical una mayor fuerza de unión con respecto al hueso esponjoso metafisario5. Además, la fijación distal constituye un método seguro en caso de deficiencia ósea proximal, la cual está presente en la mayoría de los casos.
Sin embargo, la fijación diafisaria con este tipo de vástagos con recubrimiento poroso completo (tanto en la cirugía primaria como en la de revisión) no está exenta de problemas, sobre todo en lo que se refiere al desarrollo de fuerzas protectoras (stress shielding)6 que, en algunos casos, puede conducir a una resorción cortical masiva.
El propósito de nuestro estudio es valorar los resultados clínicos (dolor y marcha) y radiográficos con relación a la osteointegración y al desarrollo de fuerzas protectoras en 41 pacientes a los que se les implantó un vástago de revisión con recubrimiento poroso total, con un seguimiento medio de 3,5 años (rango 2-6 años).
MATERIAL Y MÉTODO
Desde 1995 hasta 1998 hemos realizado 46 artroplastias de revisión del componente femoral. Dos pacientes murieron y tres presentaron una infección profunda que precisó una artroplastia-excisión tipo Girdlestone, por lo que fueron eliminados del seguimiento. Por tanto, los casos disponibles fueron 41 con un seguimiento medio de 42 meses (rango: 24-72). De ellos, 23 fueron hombres y 18 mujeres. La edad media en el momento de la intervención fue de 64 años (rango: 27-78).
En 5 casos se trató del segundo recambio. El diagnóstico más frecuente en el momento de la primera intervención fue la coxartrosis primaria en 29 casos. En 35 casos se cambiaron ambos componentes y en 6 casos sólo el componente femoral. Se retiraron 15 artroplastias con ambos componentes cementados y 26 sin cementación de ambos componentes.
Para el diagnóstico de aflojamiento aséptico aplicamos los criterios radiográficos descritos por Engh et al7. En los casos de aflojamiento séptico se realizó una evaluación preoperatoria que incluyó una historia clínica detallada, radiografías, estudios de laboratorio (hemograma, velocidad de sedimentación globular [VSG], proteína C reactiva [PC-r]) y aspiración y cultivos preoperatorios. Intraoperatoriamente se tomaron muestras para cultivos y estudios histopatológicos de las muestras obtenidas, tanto en el primer como en el segundo tiempo de reconstrucción femoral.
No se realizó una evaluación preoperatoria mediante gammagrafía en el presente estudio.
La causa más frecuente para la revisión fue el aflojamiento aséptico en 34 pacientes (83%). Seis pacientes tenían un aflojamiento séptico (15%) y un paciente con mal posición de los componentes.
En los seis casos de aflojamiento séptico, en dos pacientes se realizó un recambio en un tiempo y en 4 pacientes un recambio en dos tiempos, utilizando un espaciador de cemento mezclado con 4 g de gentamicina tanto en el lado acetabular como en el femoral un mínimo de tres semanas, y un ciclo de antibioterapia por vía intravenosa durante al menos seis semanas.
En todos los pacientes se empleó un componente femoral con recubrimiento poroso extenso Solution Stem (Depuy, Johnson & Johnson Company, Warsaw, IN) con cabeza metálica de 32 mm. Para la revisión acetabular se utilizó un cotilo hemisférico atornillado poroso.
Antes de la cirugía se realizó un estudio radiológico anteroposterior (AP) de la pelvis y una radiografía AP y axial de la cadera y el fémur, el cual nos permitió mediante el uso de plantillas determinar el diámetro aproximado del vástago y la lateralización femoral (offset).
Se utilizó anestesia epidural, excepto en tres pacientes que precisaron anestesia general. Se instauró un protocolo de profilaxis antibiótica, con 2 g de cefazolina sódica por vía intravenosa en la inducción anestésica, así como heparina de bajo peso molecular.
Para la cirugía de revisión se utilizó un abordaje anterolateral de cadera. Una osteotomía de trocánter extendida se realizó en seis pacientes, por dificultades en la extracción del cemento.
El tratamiento posoperatorio consistió en la retirada del drenaje y sedestación a las 48 horas, profilaxis para trombosis venosa profunda con heparinas de bajo peso molecular durante 1 mes y antibioterapia profiláctica durante 72 horas, excepto en los casos de aflojamiento séptico, en los que el ciclo de antibioterapia se mantuvo hasta obtenerse una normalización de los parámetros de laboratorio. El alta hospitalaria se cursó en presencia de curso afebril durantes tres días, herida quirúrgica de aspecto normal y estabilidad hemodinámica. Se permitió una carga del 10% del peso corporal durante 8 semanas y a continuación carga progresiva.
A todos los pacientes se les practicó un seguimiento clínico-radiológico en el preoperatorio, en el posoperatorio inmediato, a los tres meses, y controles anuales. Para la valoración clínica se utilizó la escala de D'Aubigne y Postel8, valorando el dolor, la marcha y la movilidad.
Para planificar la reconstrucción femoral se estimó preoperatoria e intraoperatoriamente la localización y extensión de la pérdida ósea femoral y la calidad de hueso residual, aplicándose la clasificación de Paprosky3.
Los resultados se incluyeron en una base de datos estadística (SPSS 12.0® para Windows). En el análisis estadístico para comparar dos muestras relacionadas se utilizó la prueba no paramétrica de Wilcoxon, y para muestras independientes la prueba no paramétrica de Mann-Whitney (nivel de significación α = 0,05).
RESULTADOS
Hemos valorado los resultados clínicos, la estabilidad del componente femoral (osteointegración) y la osteoporosis por desfuncionalización (stress shielding).
Valoración clínica
Antes de la revisión 21 pacientes (51%) presentaban dolor a la deambulación que les impedía cualquier actividad, y 16 (39%) referían dolor intenso y nocturno. En el resto de los casos el dolor era intenso pero controlable con medicación analgésica. Con respecto a la marcha, preoperatoriamente 38 pacientes (92,7%) referían serias dificultades, precisando al menos dos bastones.
Tras la cirugía de revisión, treinta y dos pacientes (78%) manifestaron sentirse satisfechos con el resultado, y notaron una mejoría significativa del dolor posoperatorio comparado con el preoperatorio (puntuación media preoperatoria de 1,5 a una puntuación de 4,2 en la evaluación final; p < 0,01; prueba de los rangos con signo de Wilcoxon). Nueve pacientes refirieron dolor en el muslo y precisaron medicación analgésica. De éstos, 5 presentaban un dolor tolerable con actividad limitada, 3 dolor a la marcha que les impedía cualquier actividad y 1 paciente presentaba dolor severo. De estos nueve casos referidos, 6 presentaron signos de vástago inestable, 1 paciente con dolor y actividad limitada, el cual presentó en la última evaluación una rotura del vástago femoral, un caso con signos de componente acetabular inestable y un caso de dolor intenso con signos de implante fijo.
Comparando la capacidad para deambular antes de la operación, 38 pacientes (92%) precisaban ayuda al menos de dos bastones. Después de la intervención, 27 casos (66%) mejoraron su capacidad para deambular y 14 (34%) no manifestaron una mejoría en su marcha, precisando dos bastones para cualquier tipo de actividad.
Estabilidad secundaria
El defecto femoral más frecuente en el preoperatorio fue el tipo II en 27 pacientes, 8 casos del tipo I, 4 presentaron un tipo IIIA y 2 un IIIB.
El diámetro medio del vástago fue de 14 mm (rango: 10-16,5).
El grado de ajuste obtenido se determinó por la relación entre el diámetro del vástago y diámetro canal medular, obteniéndose una media del 88,4% (rango: 75-99). El grado de ajuste medio para los vástagos estables fue del 89%, frente al 84% de los vástagos inestables.
Aplicando los criterios de estabilidad según Engh et al9, 27 casos mostraron signos de osteointegración (66%), 8 (19%) presentaron signos de fijación fibrosa estable y 6 (15%) un vástago inestable. Dos pacientes fueron revisados y dos pendientes de revisar; el resto rehusó una nueva intervención.
El hundimiento del componente femoral se determinó por la distancia existente entre el collar de la prótesis y el punto más distal del trocánter menor. El rango de hundimiento del vástago fue de 0 a 14 mm. Un hundimiento mayor de 3 mm se observó en seis casos. El hundimiento medio de los vástagos inestables fue de 9,8 mm (rango: 5-14).
Fuerzas protectoras (stress shielding)
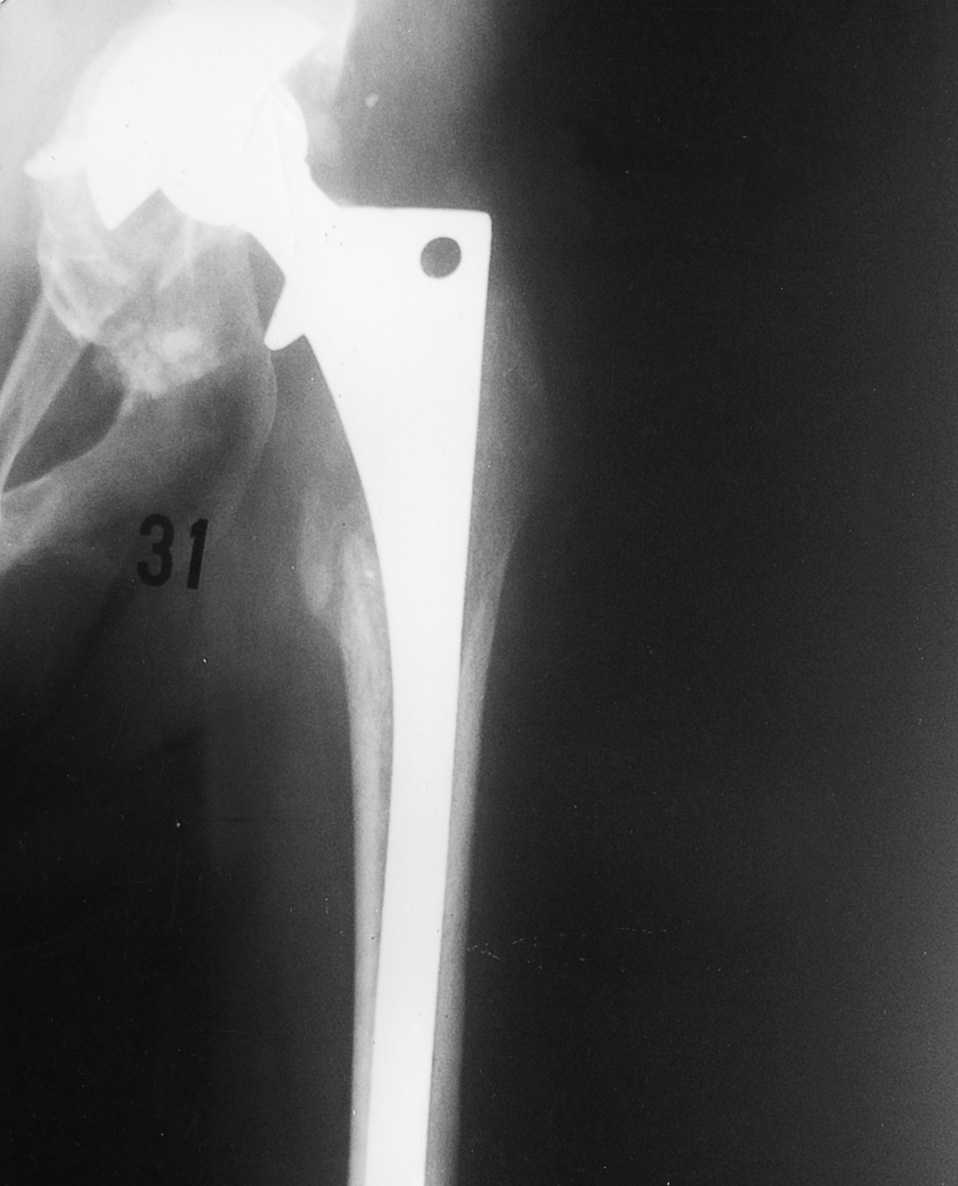
Se valoró aplicando los criterios de Engh et al7. Un stress shielding tipo I y II se observó en el 34% de los casos. Un stress shielding severo (fig. 1) se observó en tres casos (7,3%), en dos de ellos existía una mayor deficiencia proximal, con defectos tipo III que precisaron vástagos largos, aunque en ambos casos se presentaron bien fijados (fig. 2). No hubo una relación entre variables clínicas y el grado de stress shielding (p = 0,35), aunque sí con el grado de ajuste alcanzado (p = 0,032). En el período evaluado el stress shielding no mostró signos de progresión en el resto de las caderas.
Figura 1. Radiografía al año posoperatorio en un defecto femoral IIIA. Vástago bien ajustado con signos de fijación estable por osteointegración.
Figura 2. Radiografía del mismo paciente a los cuatro años de la intervención. Existe una marcada pérdida de la densidad cortical medial y lateral, con extensión hacia diáfisis (stress shielding grado IV). El vástago continúa bien fijado.
Complicaciones
Varias complicaciones ocurrieron durante la extracción o inserción de los componentes, incluyendo 9 fracturas intraoperatorias (21,9%), 3 luxaciones (7,3%) y una lesión arterial que fue reparada. Tres pacientes presentaron una infección aguda precoz, dos de los cuales se correspondieron con el recambio en un solo tiempo de un aflojamiento séptico. En los tres casos se realizó una artroplastia-excisión tipo Girdlestone. Como complicación tardía ya reseñada, un paciente presentó una rotura del vástago femoral a los seis años y fue revisado con otro vástago con recubrimiento poroso extenso.
DISCUSIÓN
En la revisión del componente femoral la pérdida ósea, sobre todo en la región metafisaria, puede hacer realmente difícil el lograr una fijación inicial de garantía. Una de las alternativas para solucionar este problema consiste en el uso de vástagos con recubrimiento poroso extenso (Solution), los cuales, hasta la fecha, han mostrado uno de los mejores resultados clínicos en la reconstrucción femoral10-12.
Nuestros resultados muestran que el 78% de nuestros pacientes se encontraban satisfechos con la intervención, con mejoría significativa del dolor. Sin embargo, estos resultados son inferiores con relación a series comparables publicadas. Así, FY Ng et al13, en 24 casos revisados, con una media de seguimiento de 61 meses, obtuvieron una puntuación media en la escala de Harris de 93,1 (rango, 80-100). Engh et al10, en 21 casos de revisión femoral con prótesis AML y un seguimiento medio de 6,3 años, mostraron que el 85% de sus pacientes se encontraron satisfechos con el resultado. En este estudio 19 pacientes (85%) indicaron sentir menos dolor que en el preoperatorio y 16 (80%) no precisaron el uso de bastones para la marcha. En nuestro trabajo hemos observado que, efectivamente, los casos de dolor están relacionados de una forma significativa con una fijación inestable por hundimiento del vástago.
Según los criterios radiográficos de estabilidad de Engh et al9, en nuestra serie el 66% de los pacientes presentaron signos de osteointegración y el 19% una fijación fibrosa estable. Esto supone una tasa de revisión del 15%, con un seguimiento medio de 3,5 años. Estos resultados también son inferiores a otros estudios. Así, FY Ng et al13 comunicaron que un 83% de sus pacientes presentaron vástagos osteointegrados, con una escasa incidencia de dolor residual en el muslo, lo cual lo relacionan con el uso de vástagos con un diámetro menor de 13,5 mm. Crawford et al14, en estudio más reciente sobre 49 pacientes revisados con vástagos con recubrimiento total de hidroxiapatita y un seguimiento medio de 3,3 años, observaron un 98% de vástagos osteointegrados, encontrando sólo un caso de aflojamiento por hundimiento con relación a fractura intraoperatoria. No obstante, Engh et al9, en un estudio más a largo plazo sobre 26 caderas con un mínimo de seguimiento de 10 años, observaron un 85% de vástagos estables, con una tasa de aflojamiento aséptico del 15% (4 de 26 caderas) (tabla 1).
Se ha establecido que la osteointegración ocurre con más frecuencia cuando se consigue un mayor grado de ajuste y relleno del canal femoral9-11. Moreland et al12, en 111 intervenciones con criterios de relleno completo del canal, observaron 99 casos (89%) de osteointegración. Estos datos también son observados en nuestro estudio, donde el relleno del canal para los vástagos estables fue del 89%, frente al 84% de los vástagos inestables. Esto puede explicar la tasa de revisión más elevada con respecto a otras series3,9-11, y se puede relacionar con la elección de un tamaño inadecuado.
La osteoporosis por desfuncionalización no ha constituido un problema de relevancia clínica en nuestro estudio, y lo hemos advertido en diversos grados en casos de vástagos osteointegrados. En los casos de fijación inestable no hemos observado ningún signo de remodelado. Estos hallazgos son coincidentes con los de Moreland et al12, en un seguimiento medio de 3,3 años, y los de Weeden et al15, con un seguimiento de 14,2 años. También hemos observado una recuperación progresiva de la masa ósea en algunos pacientes, con un canal medular ancho, corticales adelgazadas por osteoporosis y un vástago rellenando ampliamente el canal. Esta observación es concordante con lo sugerido por Sugimura et al16, y así los procesos de reparación ósea pueden superar a los de resorción ósea generados por las fuerzas protectoras, produciéndose una recuperación progresiva de la masa ósea. Sin embargo, un proceso inverso lo hemos encontrado en los dos casos de defecto tipo III, en los que hemos utilizado vástagos muy largos, observándose un adelgazamiento cortical progresivo, aunque sin significación clínica hasta la última evaluación. Es posible que en evaluaciones sucesivas se produzca una pérdida de fijación en este tipo de casos, donde Weeden et al15 encontraron en 19 pacientes con defectos tipo IIIB una tasa de aflojamiento del 21% en el período evaluado.
En conclusión, la ausencia de dolor postoperatorio se relacionó con el grado de relleno del canal y la osteointegración. Existió una relación entre el grado de ajuste del vástago y el desarrollo de fuerzas protectoras. El stress shielding no constituyó un problema clínico relevante. Nuestros resultados clínicos son inferiores a los publicados en la literatura, por lo que hemos revisado nuestra técnica quirúrgica.
No se ha recibido ninguna subvención de la compañía propietaria de la marca registrada citada en este trabajo.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
M. Almenara-Martínez.
C/ Haría 7.
35100 Maspalomas. Gran Canaria.
Correo electrónico: palal@idecnet.com
Recibido: junio de 2005. Aceptado: marzo de 2006.