Como en la mayoría de las espondiloartropatías, las manifestaciones articulares en la espondiloartritis anquilosante (EA) no son infrecuentes, siendo la articulación de la cadera una de las más afectadas, entre el 25%-50% de los casos. Afecta con mayor frecuencia al sexo masculino, de forma precoz y a menudo bilateral (50%-90%). La enfermedad se manifiesta precozmente hacia los 15-25 años, y conduce a lo largo de su curso evolutivo a la aparición de una incapacidad funcional progresiva con un deterioro sustancial de la calidad de vida de estos pacientes.
La limitación progresiva de la movilidad con tendencia a la anquilosis y el dolor de características mecánicas, son los síntomas más frecuentes que requerirán la colocación de una artroplastia de sustitución de la cadera (PTC) en edades tempranas. Existe controversia entre los diferentes autores acerca de la supervivencia de estas artroplastias de cadera a largo plazo y su tasa de complicaciones, por lo que todavía existen ciertas reticencias al empleo de las mismas en los pacientes afectos de EA. Presentamos una revisión retrospectiva de prótesis de cadera en pacientes con espondilitis anquilopoyética.
MATERIAL Y MÉTODO
De las 2.544 artroplastias de sustitución primarias de cadera realizadas en nuestro centro entre los años 1968 y 2000, 26 (1,02%) fueron implantadas en pacientes afectos de EA. Un total de 19 pacientes fueron intervenidos mediante artroplastia de sustitución, 7 de los cuales fueron intervenidos de forma bilateral (figs. 1 y 2). Fueron desestimadas para su revisión aquellas historias con un seguimiento evolutivo incompleto o inferior a 5 años. El seguimiento medio de los pacientes fue de 8,19 años (5-15).
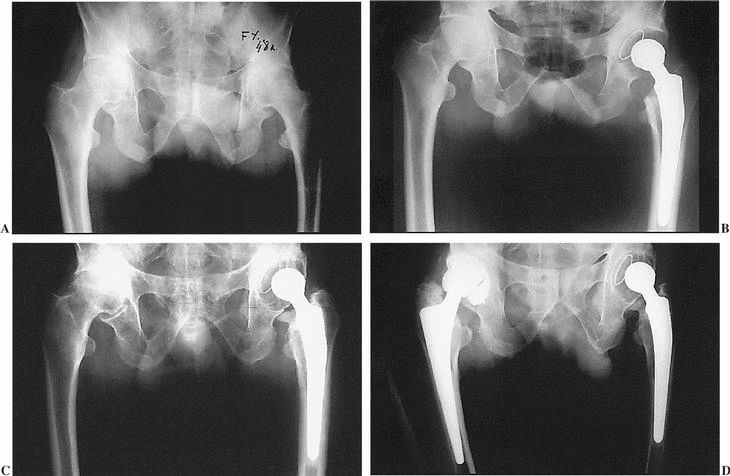
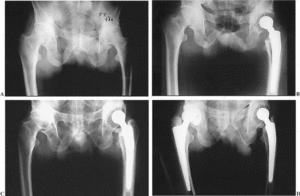
Figura 1. A) Paciente de 48 años afecto de artrosis bilateral de ambas caderas secundaria a una espondilitis anquilopoyética. B) Colocación un año después de prótesis cementada. C) Ocho años después la prótesis continúa estable, presentando progresión la patología de la cadera derecha. D) Colocación de prótesis de cadera derecha no cementada.
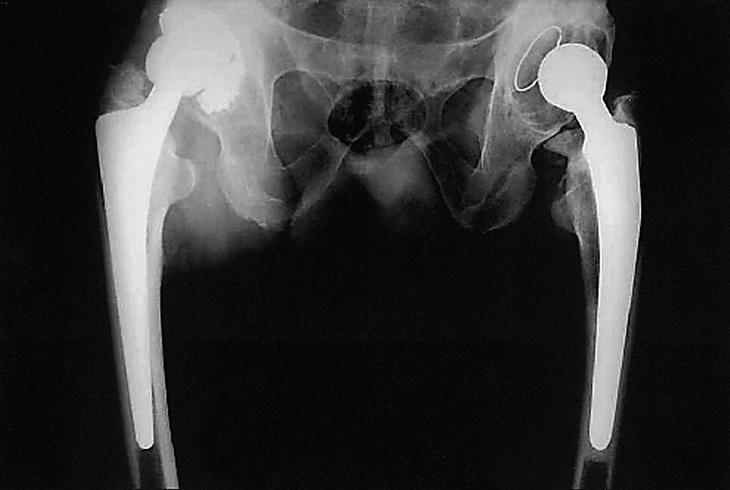
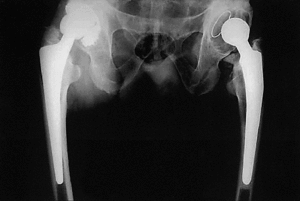
Figura 2. Estado final del paciente de la figura 1 con un seguimiento de 7 años para la cadera derecha y de 15 para la izquierda.
En todos los casos se utilizó el abordaje anterolateral de Watson-Jones para la implantación de las artroplastias. El tipo de implante utilizado fue: prótesis no cementada tipo Spotorno CLS (PROTEK®) en 23 pacientes (88,4%), cementada tipo Müller SLS (PROTEK®) en tres casos (11,5%) y se colocó una prótesis híbrida en un caso (3,8%), con el cotilo cementado y el vástago femoral sin cementar.
Tuvimos en cuenta la edad en el momento del diagnóstico de la enfermedad, la edad a la implantación de la prótesis y el período transcurrido entre ambas; se evaluó la movilidad de la cadera pre y postoperatoria, el tipo de prótesis utilizada y la existencia de complicaciones inmediatas o tardías. Se realizaron controles periódicos para seguimiento de la vida media de las PTC en estos pacientes, su índice de aflojamiento aséptico y el desarrollo de osificaciones heterotópicas, según la clasificación de Brooker et al1. Todos los pacientes fueron tratados y seguidos en nuestro centro.
RESULTADOS
La edad de diagnóstico de la EA en nuestros pacientes fue de 28 años (20-58) y la edad de colocación de prótesis 40,4 años (23-59), resultando un lapso medio de tiempo entre el diagnóstico de la enfermedad y la colocación de la prótesis de 10,1 años (3-22). Tras la operación se constató una mejoría en la movilidad, comparando cada cadera con la movilidad que presentaba previamente a la cirugía. Los resultados se encuentran reflejados en la tabla 1.
Todos los pacientes referían disminución importante de sus molestias preoperatorias y mejoría subjetiva respecto a su movilidad y calidad de vida. No encontramos diferencias entre los pacientes intervenidos de una sola cadera o de forma bilateral. Sólo en 5 de los casos (19,2%) persistieron molestias residuales, que fueron calificadas por los pacientes como leves. El 100% de los pacientes refería estar satisfecho con el resultado de la intervención.
No encontramos complicaciones en el postoperatorio inmediato salvo en un caso (3,8%), en el que se agudizó la clínica de una amiloidosis previamente establecida. En el postoperatorio tardío se objetivó una infección, en otro paciente, que requirió tratamiento antibiótico prolongado y la retirada de la prótesis.
Ninguno de los pacientes presentó osificaciones heterotópicas en su seguimiento con una repercusión clínica significativa (grados III y IV de Brooker)1, a pesar de no emplear una terapia preventiva distinta a la terapia antiinflamatoria que los pacientes seguían por la espondilitis. Tampoco observamos casos de pérdida de movilidad o reanquilosis postoperatoria, ni rotura del implante ni luxación de la prótesis. El seguimiento medio de estos pacientes fue de 10 años (5-15)
Cinco de los pacientes (19,2%) requirieron el recambio de la prótesis a los 9,6 años (6-12) de su implantación por movilización aséptica; de éstas, 4 (19%) fueron recambiadas a prótesis no cementadas tipo Spotorno CLS y una (3,8%) a prótesis cementada tipo Muller SLS. Tres de los pacientes que requirieron recambio protésico fueron intervenidos de PTC de forma bilateral (figs. 3 y 4).
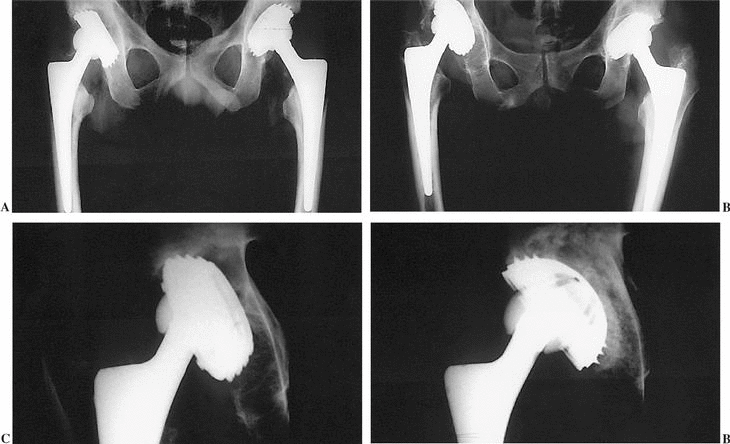
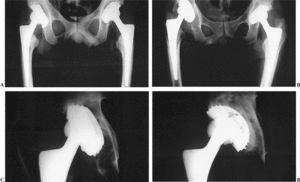
Figura 3. A) Paciente con prótesis bilateral de cadera. B) Movilización aséptica del cotilo derecho 7 años tras la implantación. C y D) Estado del cotilo antes y después del recambio.
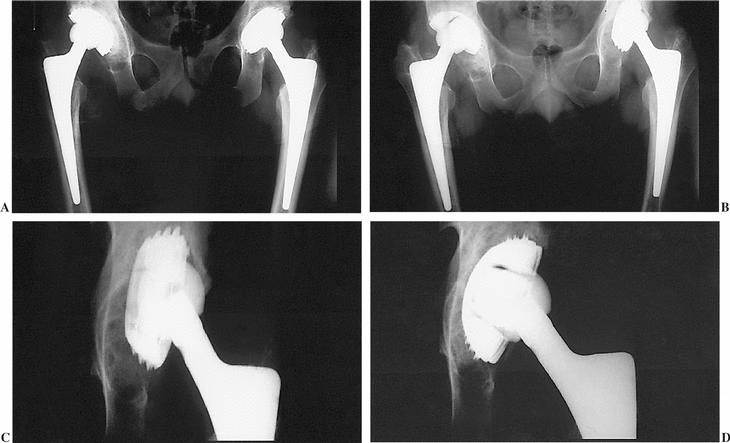
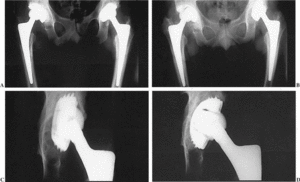
Figura 4. Mismo paciente de la figura 3. A y B) Dos años tras el recambio del cotilo derecho el paciente sufrió movilización del acetábulo izquierdo. C y D) Estado del cotilo antes y después del recambio.
DISCUSION
Clásicamente se consideraba al paciente afecto de una EA un mal candidato para la colocación de una PTC por su temprana edad a la hora de su implantación, la posible limitación de la movilidad o riesgo de reanquilosis postoperatoria y la probabilidad de desarrollar osificaciones heterotópicas a lo largo del seguimiento evolutivo. Al ser implantada en pacientes jóvenes (35-45 años), las demandas funcionales a las que van a ser sometidos cada uno de los componentes van a ser elevadas, con un mayor índice de fallos mecánicos precoces, bien por desgaste bien por aflojamiento de los componentes protésicos. En nuestra experiencia, a pesar de la temprana edad de implantación (40 años), las PTC en pacientes afectos de EA tienen un buen resultado a los 10 años de seguimiento, presentando un índice de aflojamiento aséptico similar al de otras series (15%-20%) en este tipo de pacientes2-7.
El riesgo de formación de osificaciones heterotópicas periarticulares (OHP) tras cirugía de sustitución protésica de cadera es elevado, variando su incidencia entre el 4% y el 60%8. Aunque no existe una causa claramente establecida, se han citado numerosos factores de riesgo favorecedores del desarrollo de OHP, entre los que se encuentran la edad avanzada, el sexo masculino, el tipo de coxartrosis primaria, enfermedades de base osteoinductoras (EA, enfermedad hiperostósica anquilosante), la vía de abordaje realizada, la realización de una técnica inapropiada, el modelo de prótesis y factores individuales1,9.
Se ha relacionado el tipo morfológico de coxartrosis hipertrófica con una mayor incidencia de OHP con respecto a los tipos de coxartrosis normo o atróficos10. Existen diferencias en la conducta del tejido óseo según el tipo de coxartrosis, de ahí que los pacientes afectos de coxartrosis atrófica tengan un mayor porcentaje de aflojamiento aséptico del componente acetabular demostrado estadísticamente.
Otros factores, como la vía de abordaje, parecen también estar implicados; Morrey11 encuentra la vía transtrocantérica más osteoinductora que las vías anterior y posterior, y en la serie de Fernández12 la vía lateral de Watson-Jones presenta un mayor porcentaje de OHP que la anterior de Smith-Petersen o la lateral transglútea de Hardinge.
Numerosos autores1,9,13 reflejan como factor más importante la respuesta individual, es decir la capacidad de responder a un estímulo osteoinductor como puede ser el fenómeno inflamatorio ocasionado al realizar una técnica traumática o una complicación en el postoperatorio.
La profilaxis, mediante fármacos (antiinflamatorios no esteroideos [AINE] o bifosfonatos)14,15 o radioterapia a bajas dosis, va a estar indicada en aquellos pacientes con alto riesgo de desarrollar osificaciones heterotópicas; pacientes reintervenidos de la misma cadera o de la contralateral de forma primaria; en los que presentan una limitación importante de la movilidad (anquilosis) antes de la intervención y en los casos que desarrollan una infección aguda postoperatoria. En los demás casos no va a estar indicada debido a su tasa de efectos secundarios y coste económico.
En conclusión, creemos que el empleo de PTC en pacientes afectos de espondilitis anquilopoyética tiene buenos resultados a pesar de que estos no son equiparables a los obtenidos en pacientes sanos. El empleo de terapia preventiva para las osificaciones heterotópicas no es necesaria salvo pacientes de riesgo.
*Premio SECOT-Menarini 2003.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.