Como en tantas otras afecciones del aparato locomotor, el dolor y la deformidad son los dos factores que llevan al paciente de hallux valgus a la consulta del médico en busca de remedio. El tratamiento que propongamos debe alcanzar, pues, estos dos objetivos: la abolición del dolor y la abolición de la deformación. Conseguir lo segundo sin lo primero no representa un éxito en el 50 por 100, sino un fracaso completo.
Dada la naturaleza de la afección, el tratamiento debe ser patogénico y sintomático a la par, corrigiendo, en la medida de lo posible, los elementos que contribuyen a su génesis y todas y cada una de las secuelas a que han dado origen. Así, al tratar la deformación no sólo debe ser motivo de atención la eliminación de la prominencia del primer metatarsiano y la corrección de la desviación en valgus del dedo, lo que da nombre a esta entidad nosológica, sino que hemos de tratar también con visión patogenética la desviación hacia dentro del primer metatarsiano y el ensanchamiento del antepié que la acompaña.
Hemos de procurar, asimismo, no pasar por alto ninguno de los elementos que juegan un papel, sea en el cuadro álgido o morfológico del H.V. Así, por ejemplo, no podemos soslayar el tratamiento de la artrosis metatarsofalángica que tan frecuentemente acompaña esta afección, pues descuidarlo podría condicionar la persistencia de molestias que motivarían el descontento del enfermo aunque fuese correcto el resultado cosmético obtenido.
Esta pluralidad de elementos a tratar en el H.V. ha dado lugar a una numerosa gama de procedimientos terapéuticos, de los que debemos entresacar el método que, debidamente enjuiciado, nos parezca más útil dada la intensidad de la afección, edad del enfermo, etc.
La elección desacertada del método, así como el uso de una técnica deficiente abocará el fracaso del tratamiento y cooperará a que cunda la opinión, harto frecuente entre los pacientes de H.V., de que no se operan porque los resultados son malos. Si queremos tener éxito en este tratamiento debemos, pues, cuidar todos los detalles y esmerarnos lo mismo que si se tratase de una intervención en una de las grandes articulaciones.
Vamos a ocuparnos fundamentalmente del H.V. constitucional.
PROFILAXIS
Para hacer profilaxis debemos analizar los factores etiopatogénicos que nos han señalado en el desenvolvimiento del H.V. y proceder a su corrección antes bien lo permita la instauración del cuadro definitivo. Fundamentalmente conviene que nos ocupemos de frenar la separación en abanico de los metatarsianos mediante el uso de plantillas adecuadas y la práctica de ejercicios que mejoren el tono de la musculatura plantar, desaconsejando el calzado antifisiológico, y en los caos que Esteban Múgica2 califica de H.V. intermedio, proscribir el uso de tacones excesivamente altos.
TRATAMIENTO
Obviaremos lo que al tratamiento conservador se refiere, pues una vez desarrollado el H.V. creemos que su eficacia es casi nula y debe recurrirse al tratamiento quirúrgico.
Tratamiento quirúrgico
Hemos aludido ya a la gran variedad de métodos quirúrgicos; se habla de más de cien, que existen para el tratamiento quirúrgico del H.V. Prescindimos de la exposición de los mismos y de sus clasificaciones.
Lo que vamos a hacer es proceder a un análisis de los elementos que integran la deformación en el H.V. constitucional típico y de las causas del dolor en los mismos y aplicar a cada una la terapéutica más idónea, comentando las más sobresalientes de las propuestas. Al final de estos comentarios, y como síntesis, deduciremos el tratamiento de elección.
Análisis de la deformación y sus tratamientos
En la deformidad nos han hecho resaltar como principales elementos integrantes:
A) La desviación hacia dentro del primer metatarsiano.
B) La prominencia a nivel de la cabeza del primer metatarsiano.
C) La desviación del dedo hacia afuera.
D) Deformidades secundarias en los dedos vecinos.
A) La desviación hacia dentro del primer metatarsiano
Es notoria la presencia de una abducción marcada del primer metatarsiano, que se manifiesta por una separación más o menos acentuada entre el primero y segundo metatarsiano en muchos H.V., lo cual ha sido ya valorado en otra parte de esta Ponencia como factor patogénico de la deformación que nos ocupa.
Es conveniente tratar esta abducción tanto más cuanto que la desviación del dedo es para muchos, como decíamos, una secuela de la misma.
Podemos señalar como principales tratamientos propuestos para la corrección de esta desviación del primer metatarsiano los siguientes:
a) Aprovechamiento de la acción del abductor del dedo gordo.
b) Fijación fibrosa del primer metatarsiano (Lelièvre6).
c) Osteotomías correctoras.
d) Artrodesis de la articulación metatarsocuneana.
a) Aprovechamiento de la acción del abductor del dedo gordo.- Puesto que los músculos abductores se insertan en el sesamoideo externo y en la parte externa de la base de la primera falange (de ahí el valgus del dedo), mientras que la cabeza del primer metatarsiano está fuera de este control (varo del metatarsiano), se trata de desplazar su acción al metatarsiano.
La operación más simple de este tipo es la de Mac Bricde8, que trasplanta la inserción de este músculo a la cabeza del metatarsiano. Tiene su indicación en pacientes adolescentes o adultos en los casos sin artrosis y reductible la desviación del metatarsiano. En estas circunstancias, la consideramos como operación de elección.
Nosotros aprovechamos la acción de este músculo de una manera algo parecida, incluso en la operación tipo Brandes1.
El método de Girdlestone, que pretende análoga finalidad, no lo practicamos por ser mucho más engorrosa su técnica y el postoperatorio más largo.
b) Fijación fibrosa del primer metatarsiano (Lelièvre6).- Es otra operación complementaria en la terapéutica del H.V. destinada a conseguir la aproximación del primero al segundo metatarsiano, valiéndose del siguiente procedimiento: a través de una incisión longitudinal interna centrada en la articulación metatarsofalángica, se libera toda la extremidad distal del metatarsiano y la proximal de la falange; por la parte inferior o plantar se libera de todas las formaciones blandas hasta llegar a contactar con el segundo metatarsiano. Lo mismo se hace por la parte superior o dorsal. Quedan entonces dos colgajos, el superior, que comprende el rodete glenoideo, la porción inferior de la cápsula articular, los tendones extensores y la aponeurosis dorsal y un colgajo inferior que comprende el rodete glenoideo, la porción inferior de la cápsula, los sesamoideos y los tendones flexores. Después de empujar la cabeza del primer metatarsiano hacia la del segundo, se superponen los bordes internos de ambos colgajos de modo que mantengan la aproximación entre los dos primeros metatarsianos a la vez que se sitúan de nuevo debajo de la cabeza del primero los sesamoideos, que en los casos avanzados de H.V. están luxados hacia afuera.
c) Osteotomías.- Las osteotomías en general, son operaciones lógicas para corregir el eje del primer metatarsiano cuando la desviación del mismo es muy exagerada y se encuentra en fase de irreductividad absoluta.
Pero no todas las osteotomías son aconsejables. Cualquier osteotomía que desplace hacia atrás la cabeza del metatarsiano debemos rechazarla, lo mismo que la que la desplace hacia arriba, pues por cualquiera de estos sistemas el apoyo no se verifica sobre ella, sino que al quedar funcionalmente suprimida, el apoyo se hace sobre las cabezas de los metatarsianos segundo y tercer, y esta sobrecarga de los mismos provoca dolores. Estas consideraciones excluyen de lleno osteotomías como la de Ludlof7.
Caso de parecernos indicada una osteotomía, nos inclinamos por la de Hohmann3, que no acorta el metatarsinao y desplaza la epífisis hacia dentro y un poco hacia abajo.
Por regla general, en adultos ya mayores, es mejor abstenerse de practicar la osteotomía por el tiempo que requiere de inmovilización y porque en tales casos suele coexistir generalmente una artrosis que hace necesaria la hemiartroplastia. En los jóvenes podemos frecuentemente prescindir de ellas, ya que suele ser luciente el resultado obtenido con los métodos sobre partes blandas ya indicados.
d) Artrodesis de la articulación metatarsocuneana.- Tiene las mismas indicaciones que la osteotomía, y como principal inconveniente tiene el de la larga inmovilización que requiere y no convendrá efectuarla, como dijimos en el apartado anterior, cuando tenga que efectuarse una hemiartroplastia por artrosis. Patogenéticamente es correcta, aunque no tenemos experiencia de la misma.
B) La prominencia a nivel de la cabeza del primer metatarsiano
Nosotros practicamos sistemáticamente la resección de la mal llamada exostosis, es decir, de la parte prominente del primer metatarsiano, cuyo límite se ve claramente marcado por un surco vertical que se halla a nivel de su carilla articular. No debemos reducir a esta pequeña intervención, como hacen algunos autores, toda nuestra actuación en el H.V., como tampoco consideramos que haya que abstenerse de extirparla como aconseja Hohmann3.
La bolsa serosa a que la prominencia ha dado origen, no consideramos necesario extirparla, y no sólo no la extirpamos, sino que la utilizamos como material de interposición en la hemiartroplastia, siempre, claro está, que no esté infectada.
C) La desviación del dedo hacia fuera
Esta desviación es lo que da nombre a la deformidad que nos ocupa.
Como toda deformidad requiere, primero, reducirla y, segundo, mantener la reducción, restableciendo el equilibrio muscular a fin de que el enderezamiento se mantenga. El extensor del dedo gordo deberá actuar, pues según el eje metatarsofalángico y no tendiendo a acentuar el valgo del dedo.
El aductor del dedo gordo debe actuar oponiéndose a la abducción, lo que no puede hacer si está desplazado por debajo de la cabeza.
Se ha intentado conseguir estas dos finalidades de dos maneras según el grado de reductibilidad de la deformación:
a) Actuando simplemente sobre las partes blandas, practicando el fruncido o tensado de la cara interna de la cápsula, completando en el caso de la operación de Hohmann3 con la cuidadosa reimplantación del aductor. La operación de Macbrid8, suprimiendo la acción del abductor sobre la falange, actúa también favorablemente sobre esta deformidad.
b) Actuando sobre las partes óseas mediante la práctica de una hemiartroplastia, la cual, con el acortamiento del tallo óseo metatarsofalángico a que da lugar, facilita la corrección, pues con ello se relaja la cápsula, los ligamentos y los tendones de los músculos motores del dedo, lo que permite el correcto emplazamiento de los mismos y, por tanto, el restablecimiento del equilibrio muscular, condición necesaria para hacer estable la corrección.
Existen, como es lógico, dos tipos de hemiartroplastia: en uno, la resección es a expensas del metatarsiano (tipo Hueter4, Mayo9, etc.), y en el otro la resección es a expensas de la falange (tipo Keller5, Brandes1).
Rechazamos las operaciones en que la resección es a expensas de la cabeza del metatarsiano, ya que con ello eliminamos un punto de apoyo de capital importancia sobrecargando las cabezas de los metatarsianos segundo y tercero que se clavan en la planta y a menudo provoca dolor, que suele resultar difícil de tratar. Una y otra vez observamos pacientes en quienes la operación de Hueter4 proporcionó mal resultado funcional, aunque el resultado cosmético fue excelente.
Aunque incluso hoy día esta operación tenga sus defensores, creemos que es una operación que debe ser abandonada.
Hay que conservar los apoyos normales del pie, de donde la conveniencia de resecar a expensas de la falange, lo que representa la mínima alteración para el normal mecanismo fisiológico y estático del pie.
Esta intervención tiene la ventaja que permite el debido alineamiento del hallux, por inveterado y pronunciado que sea el caso. Lo breve del curso postoperatorio que requiere hace que sea útil en pacientes de edad avanzada.
D) Deformidades secundarias en los dedos vecinos
La deformidad de éstos viene condicionada por el conflicto espacial que crea la actitud en valgus del dedo. Solventando la deformidad del dedo gordo, los dedos vecinos, sobre todo el segundo, podrán de nuevo colocarse bien. Cuando la deformidad de estos dedos vecinos se haya hecho irreversible, deberemos proceder a su corrección una vez arreglado el dedo gordo y en el mismo acto operatorio, pero lo que no haremos será amputarlos.
Los dedos no son elementos de adorno, sino que intervienen de una manera notoria en el despegue del pie del suelo en los últimos momentos de la fase de apoyo en la marcha, y en segundo lugar que amputando el segundo dedo, por ejemplo, no solucionamos nada, pues todos tenemos experiencia que al poco tiempo aumenta el valgus del dedo gordo ocupando el espacio ganado con la amputación de su dedo vecino.
Análisis de las causas del dolor y su tratamiento
El paciente afectado de H.V. puede presentar molestias de tres orígenes distintos:
a) La bursitis.
b) La artrosis metatarsofalángica.
c) Sobrecarga de las cabezas de los metatarsianos segundo y tercero.
Podemos además tomar en consideración las que puede presentar a nivel del segundo dedo, que, por un conflicto espacial derivado de la desviación del dedo gordo, puede estar superpuesto a éste y sufrir la comprensión de la puntera del zapato. Puede también haber sufrido por idéntico motivo una deformación en martillo con las molestias consiguientes.
a) Las molestias originadas por la bursitis, y que son las más destacadas, desaparecen automáticamente al desaparecer la prominencia de la cabeza del metatarsiano en el borde del pie (mal llamada exostosis). No hace falta, pues, insistir sobre el particular.
b) Para suprimir el dolor motivado por la subluxación y la artrosis secundaria de la articulación metatarso-falángica, la intervención lógica es la hemiartroplastia a expensas de la falange, siendo insuficientes en este caso las intervenciones paraartriculares.
Insistiremos aquí, aunque haya sido suficientemente comentada, la contraindicación de resecar la cabeza del metatarsiano, pues podría muy bien ocurrir que sustituyéramos, como hemos visto en varias ocasiones, el dolor de la artrosis por una metatarsalgia, lo cual es perfectamente lógico que ocurra, dada la sobrecarga sufrida por los metatarsianos centrales al modificarse el arco anterior.
Hay que señalar, una vez más, la importancia del primer metatarsiano en el apoyo del antepié y carga sobre el mismo. Sabemos que en posición estática soporta gran parte del peso, y durante la marcha aguanta incluso en algunos momentos todo el peso del cuerpo.
Para tratar la metatarsalgia, por sobrecarga de las cabezas de los metatarsianos segundo y tercer, tendremos que recurrir al uso de plantillas con almohadillas debajo de los metatarsianos citados. Desaprobamos francamente la resección de las cabezas de los metatarsianos segundo, tercero y cuarto, pues todos aguantan fuerza (aunque sea la 1/2 de la del primer metatarsiano), y suprimirlas representa sobrecargar las extremas y desplazar el dolor, no abolirlo.
Por lo que al sufrimiento del segundo dedo se refiere, en los casos en que la gran desviación del dedo gordo le crea un conflicto espacial --con la dificultad consiguiente de calzarse--, creemos que el tratamiento tiene que ser causal, es decir, el del H.V. y no la extirpación del segundo dedo, como hemos tenido ocasión de ver varias veces.
De lo dicho hasta aquí puede deducirse que nuestras preferencias están por dos tipos de intervenciones.
Si se trata de pacientes jóvenes, en los que no se presenta artrosis todavía y la deformidad es fácilmente reductible, consideramos como operación de elección una intervención de las del tipo Mac Brid8.
En caso contrario, es decir, en casos de enfermos ya adultos con artrosis de la articulación metatarsofalángica, con la desviación del dedo difícilmente corregible, consideramos indicada una intervención de las del tipo Keller5-Brandes1, que perfilamos con la corrección de la desviación del primer metatarsiano aprovechando también la acción del abductor del dedo gordo.
Vamos a exponer a continuación el detalle de las dos operaciones a que acabamos de hacer mención:
I. Intervención en caso de pacientes jóvenes, sin presencia de artrosis en la articulación metatarsofalángica y con la desviación en valgus en fase de reductivilidad.
Anestesia: Nosotros solemos emplear anestesia general, o si empleamos anestesia local o regional, la combinamos con una anestesia de base con el fin de poder emplear un torniquete neumático que nos permite efectuar la intervención de la manera más cuidadosa.
Incisión arqueada de unos 5 cm de longitud de concavidad inferior centrada en la prominencia de la cabeza del primer metatarsiano.
Ponemos al descubierto la cápsula y la bolsa serosa, visualizando el tendón del abductor del dedo gordo.
Incidimos linealmente la cápsula y exponemos la cabeza del primer metatarsiano. Se ve entonces la ranura que separa la cabeza del metatarsiano de la prominencia vulgarmente llamada exostosis. Apuntamos un escoplo curvo en esta ranura seccionando la «exostosis» siguiendo la dirección longitudinal del metatarsiano.
Cerramos temporalmente esta incisión con una pinza de campo.
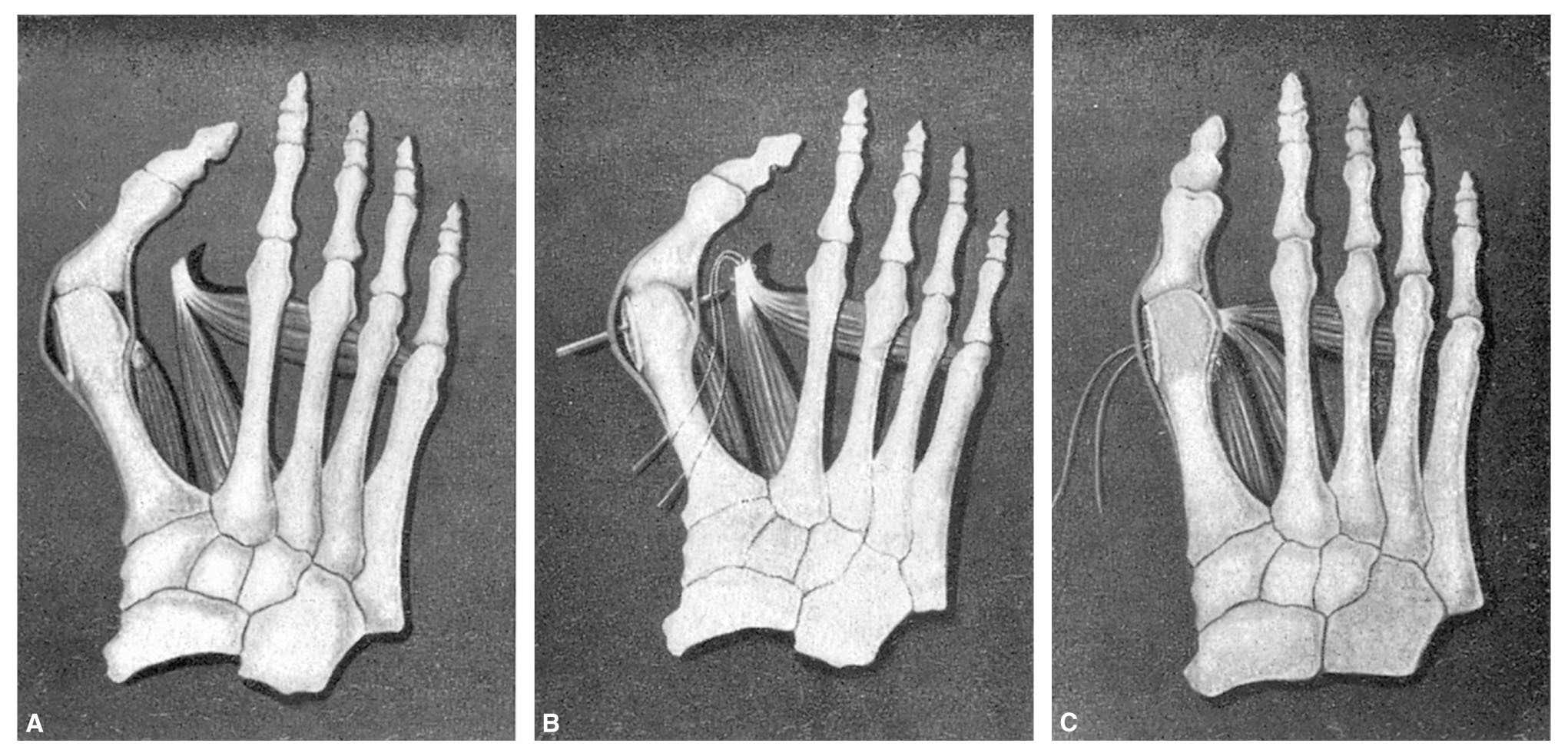
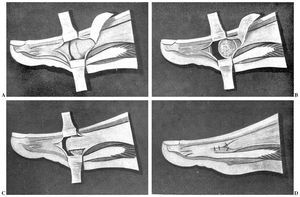
Practicamos otra pequeña incisión longitudinal en el primer espacio interdigital. Por esta incisión abordamos el abductor del dedo gordo, separando para ello fuertemente los dos metatarsianos. Identificamos el sesamoideo externo, que no extirpamos, y seccionamos la inserción del abductor en la cara externa de la base de la falange, lo atraemos hacia arriba y hacia fuera separándolo del sesamoideo y del flexor corto con el cual se combina (fig. 1 A). Hacemos una perforación láterolateral en la cabeza del primer metatarsiano y a través de ella pasamos el tendón del abductor previamente enhebrado con un punto de alambre tipo Bunnell (Sanchís-Olmos y Vaquero10) (fig. 1B y C).
Fig. 1. Intervención de Mac Bride, según la realiza el autor. A) Desinserción del abductor del dedo gordo, sin extirpar el sesamoideo. B) Se ha perforado la cabeza del primer metatarsiano y se ha pasado un hilo de acero. C) Fijación a discreta tensión del tendón del tarsiano y se ha pasado un hilo de ace ro. D) Fijación a discreta tensión del tendón del abductor a la cabeza del metatarsiano, merced al punto de transfisión.
Con esto aproximamos la cabeza del primer metatarsiano a la del segundo.
Esta aproximación, a veces, la aseguramos dando un par de puntos de catgut entre la cara externa de la cápsula de la articulación metatarsofalángica del primer dedo a la del segundo.
Sutura de piel con seda, practicando habitualmente el punto de colchonero.
Vendaje compresivo, manteniendo bien apretadas entre sí las cabezas de los metatarsianos, reforzado con venda de yeso.
A las tres semanas se quita el vendaje y se inicia la recuperación, prescribiéndose un calzado de borde interno rectilíneo.
II. Intervención en caso de pacientes adultos, con artrosis de la articulación metatarsofalángica y deformidad en fase de irreductibilidad.
Anestesia y manguito neumático como en la técnica anterior.
Incisión lateral arqueada de concavidad inferior. No deberá extirparse piel aunque presente mal aspecto o aparezca en exceso, ya que la piel brillante que recubre el juanete, tiene mal tropismo y se necrosa fácilmente. El sobrante de piel desaparece luego espontáneamente por retracción.
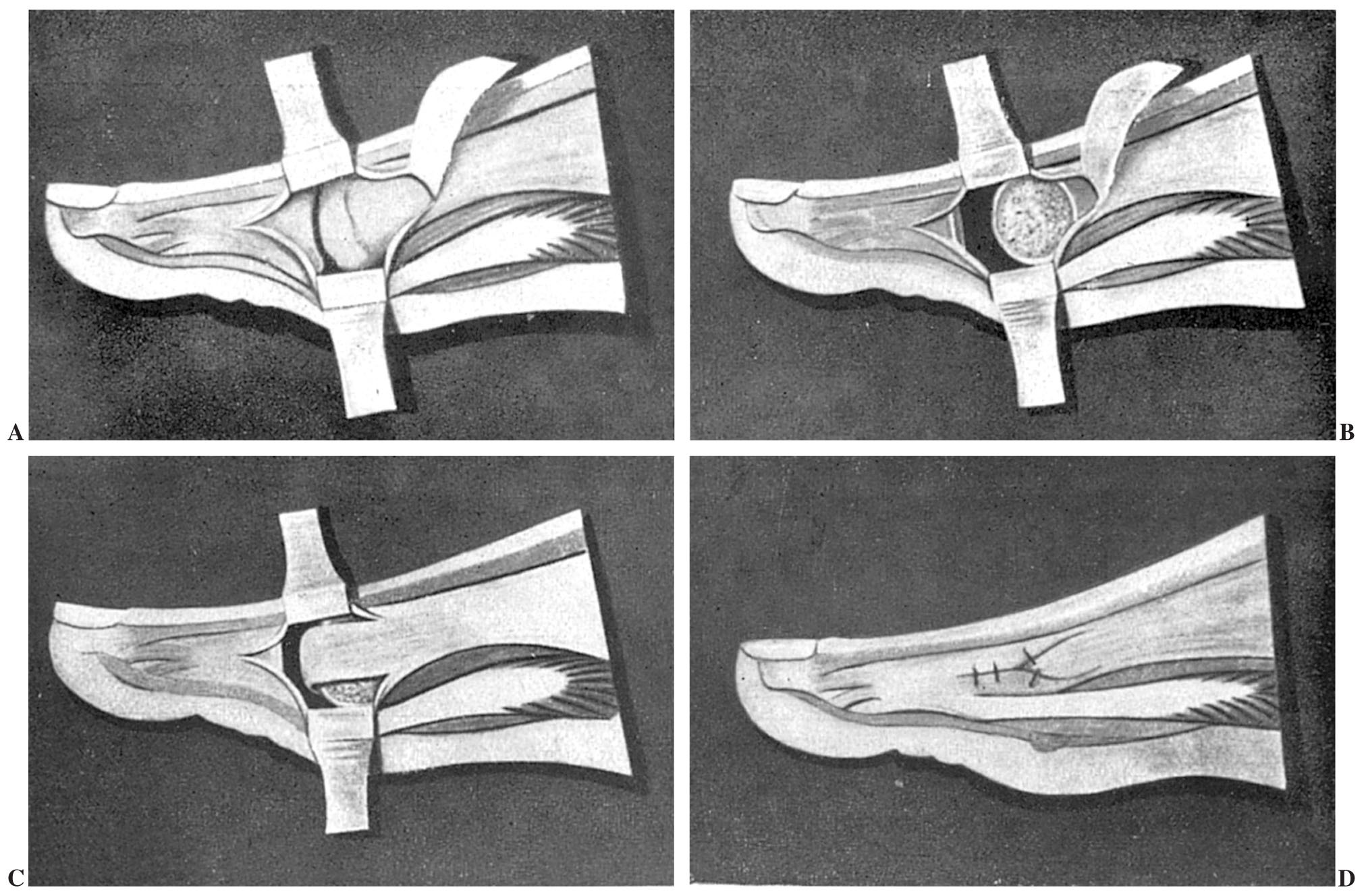
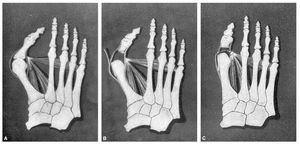
Separados los labios de la herida cutánea tallamos un colgajo de fascia y bolsa en forma de U alargada, cuyo vértice está a nivel de la mitad de falange y su base de inserción el metatarsiano, inmediatamente por detrás de la exostosis (fig. 2A).
Fig. 2. Intervención de Keller-Brandes, vista por la cara lateral del dedo. A) Incisión y tallado de los colgajos capsulares. B) Resección de la exostosis y de la base de la falange. C) Interposicón de un colgajo capsular. D) Sutura de la cápsula, aprovechando el abductor del dedo gordo.
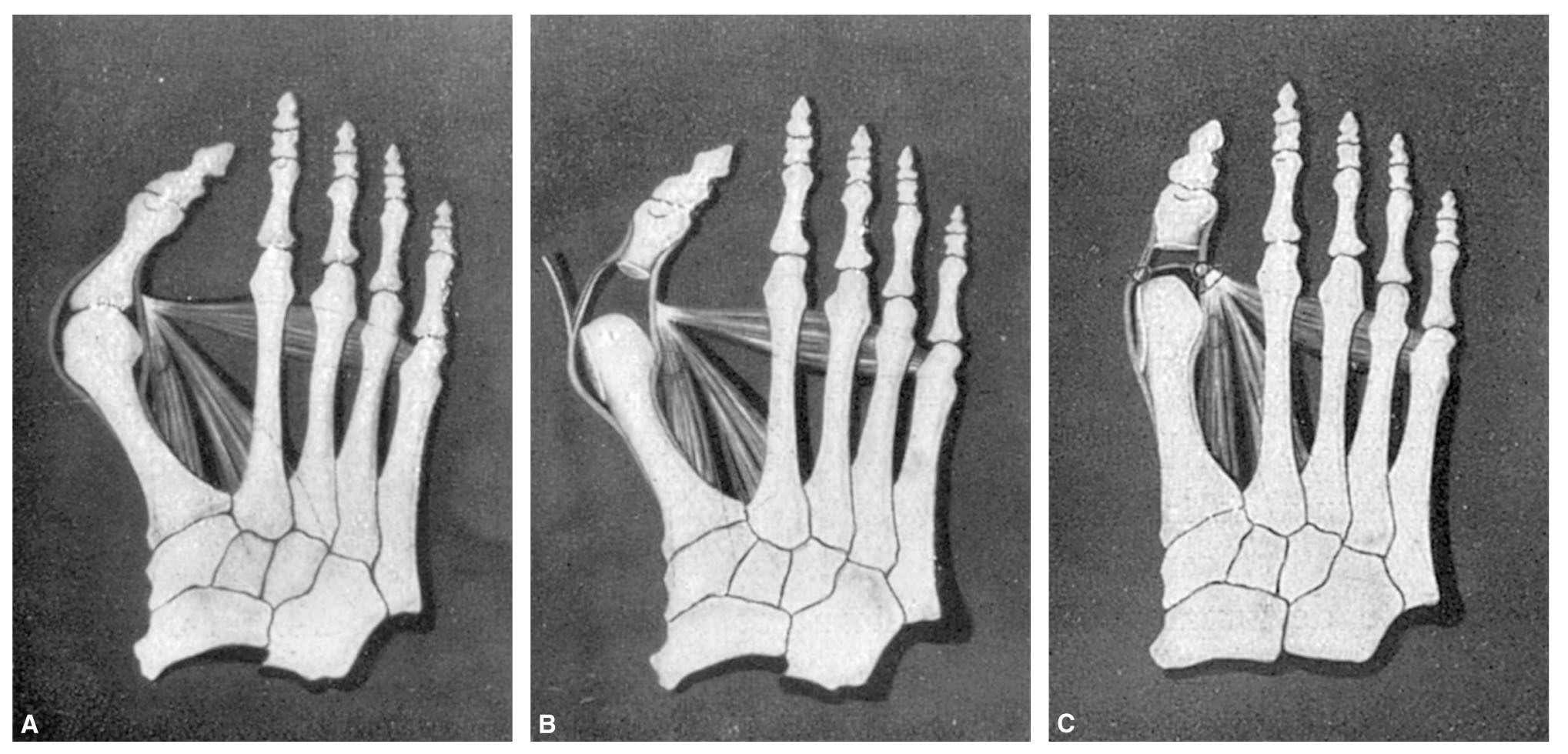
Visualizada la extremidad del metatarsiano observamos la ranura que separa la exostosis de la cabeza de dicho hueso. Apuntamos un escoplo curvo en esta ranura seccionando la exostosis, siguiendo la dirección longitudinal del metatarsiano y la prolongación del borde interno de la diáfisis.
A continuación liberamos la porción proximal de la falange de la inserción capsular despegando el periostio que la recubre en esta zona, procurando no lesionar el flexor largo.
Resecamos con un costotomo pequeño y muy afilado el tercio proximal de la falange o, a lo sumo, caso de gran deformidad, la mitad (figs. 2B y 3B).
Damos un punto metálico en el vértice del colgajo (del que no hemos extirpado la bolsa serosa), como ya hemos dicho (salvo que estuviese infectada), y con la aguja curva pasamos el punto por la pared capsular externa a nivel de su parte más proximal, punto que hacemos profundo para pasarlo a través del tendón del abductor del dedo gordo. Al hacer el nudo comprobamos cómo la cabeza del metatarsiano es atraída hacia fuera, aproximándose a la del segundo metatarsiano (figs. 2 C y 3 C).
Fig. 3. Intervención de Keller, vista por la región dorsal: A) Situación previa. B) Falange resecada en su base y exóstosis suprimida. C) El abductor es tensado con el punto profundo que fija el colgajo de interposición.
Cerramos la incisión capsular interna, que es posible gracias a quedar laxa por la ausencia de la base de la falange de la manera indicada en el esquema. El tendón del aductor del dedo gordo completa el revestimiento de este lado (fig. 2 D).
Sutura de la piel.- Primero despegaremos un poco los labios de la herida operatoria de manera que se puedan afrontar perfectamente.
Para la sutura empleamos seda negra.
La técnica del punto que preferimos es la de colchonero, procurando que la sutura sea cuidadosa, a fin de asegurar al máximo una cicatriz de buen aspecto. Cicatrices viciosas, adherentes como consecuencia de suturas mal hechas son a veces más dolorosas que el H.V. que la motivó.
Tracción continua.- Algunos autores prefieren para el correcto alineamiento del dedo y al mismo tiempo para evitar pliegues en la piel que forzosamente se forman debido a la resección parcial de la falange y hacer con tal fin, inmediatamente después de la operación, una tracción continua moderada a través de la uña o a través del pulpejo del dedo, con un alambre de acero inoxidable que se adapta a un aro fijado en el yeso; se deja alrededor de diez días.
Coincidiendo con este criterio, aplicamos la tracción sistemáticamente.
Muchos autores señalan haber obtenido con ella un mejor resultado estético.
La tracción deberá colocarse de modo que tire del dedo en buen eje y en ligera flexión plantar.
Vendaje.- Puede aplicarse cualquier vendaje, manteniendo la corrección del dedo gordo, pero nosotros preferimos el escayolado, prestando particular atención al modelado del pie, a fin de restablecer el arco anterior, manteniendo el primero y quinto metatarsiano lo más juntos posible.
Encontramos ventajoso el escayolado por dos razones: nos permite aplicar durante los diez primeros días una tracción continua y nos permite facilitar la marcha los diez restantes llevando el pie inmovilizado.
Cuidados postoperatorios.- Los primeros días: el paciente permanecerá en reposo, con los pies elevados unos 30 cm sobre una almohada, o, mejor, en férula de Braun.
A las tres semanas: supresión del yeso. Kinesiterapia.
Uso de zapatos de borde interno rectilíneo, siendo preferible sandalias de fraile con plantillas adaptadas.